Прогноз при болевом панкреатите
Панкреатит – это заболевание, при котором определяется высокий процент смертности. Основной причиной летального исхода считается развитие тяжёлых осложнений. Последствия воспалительного процесса имеют довольно серьёзный и опасный характер, по этой причине не стоит относиться к подобному расстройству пренебрежительно и поверхностно. При проявлении симптоматики острого приступа или в периоды обострения хронической формы необходимо немедленно обращаться за помощью к специалистам.
Осложнения при панкреатите будут отличаться в зависимости от формы заболевания. Из этого следует, что для острого и хронического воспалительного процесса последствия будут различными.
Осложнения острого панкреатита делятся на ранние и поздние. Ранние развиваются вместе с первыми проявлениями клинической картины панкреатита. Поздние зачастую появляются примерно через несколько недель и в большинстве случаев связаны с присоединением вторичной инфекции.
Ранние осложнения острого панкреатита обуславливаются проникновением панкреатических ферментов и частичек омертвевших тканей поражённого органа в кровоток. Первое место по распространённости занимает гиповолемический шок, основными факторами возникновения которого считаются сильная интоксикация организма и ярко выраженный болевой синдром. Ещё одним из самых распространённых последствий является ферментативно-разлитой или асептический панкреатит. Его опасность заключается в накоплении ферментов, которые агрессивно влияют на брюшную полость.
К другим ранним осложнениям можно отнести:
- дыхательную недостаточность;
- плеврит – это состояние, во время которого происходит воспаление плевры, что сопровождается скоплением жидкости в её полости;
- ателектаз одного из лёгких;
- острую печёночную недостаточность – проявляются желтоватым оттенком кожных покровов и слизистых оболочек;
- острый токсический гепатит – поражение печени, которое развивается влиянием шока и патологическим воздействием ферментов. Особую группу риска составляют пациенты с панкреатитом, у которых уже есть хронический воспалительный процесс печени, желчного пузыря или желчевыводящих протоков;
- нарушение работы сердечно-сосудистой системы;
- внутренние кровоизлияния;
- развитие воспаления в брюшине. При острой форме протекания воспаления тканей поджелудочной перитонит делится на асептический и гнойный;
- расстройства со стороны психики – формируются на фоне сильной интоксикации, которая нередко поражает головной мозг. В большинстве случаев, на второй или третий день от начала появления симптомов основного расстройства, развивается психоз. Его продолжительность составляет несколько суток;
- тромбоз сосудов.
Поздние осложнения острого панкреатита начинают формироваться после нормализации состояния больного, что достигается при помощи комплекса консервативных и хирургических способов лечения. Данные осложнений продлевает время нахождения больного в условиях стационара, а также значительно уменьшает процент благоприятного прогноза при остром панкреатите.

Дегенеративные и гнойные осложнения острого панкреатита
Поздние последствия острого панкреатита:
- формирование абсцессов или гнойников брюшной полости;
- появление панкреатических свищей – сообщений близлежащих внутренних органов;
- парапанкреатит – воспаление гнойного характера тканей, окружающих поражённый орган;
- некроз органа;
- развитие псевдокист — представляют собой формирование капсулы из соединительной ткани;
- пилефлебит – вовлечение в патологию воротной вены;
- возникновение опухолей зачастую злокачественного характера;
- заражение крови – это то, чем опасен острый панкреатит наиболее всего.
Осложнениями при хроническом панкреатите зачастую становятся поражения органов, которые функционально связаны с поджелудочной железой. Среди такой группы последствий выделяются:
- гепатит реактивного характера;
- развитие холестаза с желтухой или без;
- холецистит;
- гнойный холангит.
По причине близости железы к диафрагме нередко выражаются такие осложнения хронического панкреатита, как пневмония или реактивный плеврит.
Гастроэнтерологами и онкологами доказана связь между хронической формой заболевания и формированием раковых опухолей поджелудочной. У пациентов, страдающих от подобного расстройства более чем двадцать лет, частота развития онкологии варьируется от 4 до 8%.
Возникновение вторичного сахарного диабета довольно долго считалось одним из самых распространённых осложнений при хроническом панкреатите. С каждым годом протекания подобного недуга вероятность появления сахарного диабета возрастает на 3%. Однако, если появление воспаления имело алкогольную этиологию, то риск значительно увеличивается.
К другим последствиям, которыми опасен хронический панкреатит, относят:
- появление эрозий и язв слизистой органов пищеварительной системы;
- железодефицитную анемию;
- ГЭРБ;
- портальную гипертензию;
- асцит – скопление большого количества жидкости в брюшной полости;
- варикозное расширение вен пищевода;
- постгеморрагическую анемию;
- спадение тканей лёгкого – на фоне его сдавливания увеличенной в объёмах поджелудочной;
- формирование камней в протоках;
- перитонит;
- септическое состояние.
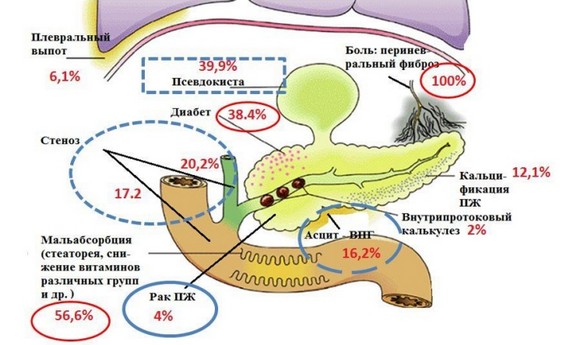
Осложнения хронического панкреатита
Осложнённый панкреатит острого течения характеризуется высоким процентом смертности. Её показатели могут достигать до 15%, а при развитии тяжёлых последствий, в частности панкреонекрозе – увеличивается до 70%.
Основным фактором наступления смерти от панкреатита являются гнойно-септические осложнения, которые нередко протекают в комплексе с полиорганной недостаточностью и сильнейшей интоксикацией.
Не последнюю роль в прогнозе острого панкреатита играет потребление пациентом алкогольных напитков. В случаях полного отказа от спиртосодержащих напитков десятилетняя выживаемость наблюдается более чем 80% пациентов. Но когда больной продолжает употреблять алкоголь, подобный показатель снижается в два раза.
При некрозе тканей органа смертельный исход наступает в 50% случаев.
Прогноз хронического панкреатита во многом зависит от нескольких факторов, а именно:
- возрастной категории пациента;
- индивидуального характера течения болезни;
- общего состояния поражённого органа;
- наличия или отсутствия осложнений.
Выживаемость пациентов с хронической формой в период десяти лет достигает значений в 70%, двадцать лет – 45%. Вероятность формирования онкологии – 4% на каждые 25 лет протекания болезни.
Инвалидность достигает значений в 15%.
Предупреждение осложнений при остром течении составляет борьба с ярко выраженной болезненностью и интоксикацией. При хроническом течении профилактическими мероприятиями являются:
- пожизненный отказ от вредных привычек;
- соблюдение назначений лечащего врача относительно рациона;
- своевременное лечение сопутствующей патологии ЖКТ;
- санаторно-курортное лечение.
Помимо этого, пациентам с хронической формой рекомендуется регулярно проходить обследование у гастроэнтеролога.
Источник
Хронический панкреатит развивается после эпизода острой формы этого заболевания. С течением времени наблюдается необратимое повреждение поджелудочной железы. Если лечение патологии было своевременным, то прогноз достаточно оптимистичен.
Этиология и патогенез
В развитии хронического панкреатита играют роль очень многие факторы. Главной причиной является алкогольная интоксикация. Спиртное оказывает токсическое воздействие на поджелудочную. По влиянию ядов водки и вина этот орган находится на 3 месте после печени и головного мозга.
У человека, каждый день употребляющего более 100 гр. алкоголя в течение 2 лет, выявляются следующие изменения:
- Отложение кальциевых солей.
- Закупоривание протоков белыми сгустками.
- Увеличение вязкости сока.
- Понижение секреции бикарбонатов.
Это приводит к вторичному поражению органа. Ацинозные клетки при этом разрушаются. Алиментарный фактор тоже является причиной хронического панкреатита. Специфические симптомы появляются у каждого, кто предпочитает жареное мясо или иные продукты, богатые жирами.
Симптомы хронического панкреатита
Главным признаком хронической формы воспаления поджелудочной железы является боль в над чревной области. Процесс локализуется справа, рядом с головкой. Если поражается хвост, болевой синдром появляется со стороны левого подреберья, отдает в спину, лопатку, плечо, подвздошную область. Иногда возникают симптомы, подобные признакам стенокардии.
Болезненные ощущения присутствуют постоянно или появляются на фоне приема жирной пищи. Они имеют приступо образный характер.
Появляются следующие признаки:
- панкреатогенная диарея;
- гипопротеинемия;
- снижение веса;
- полигиповитаминоз.
При особенно тяжелом течении болезни возникают диспептические проявления. Аппетит снижается, появляется отвращение к еде. Если присоединяются признаки сахарного диабета, то человек чувствует сильную жажду или голод.
Развивается внешне секреторная недостаточность органа. В кишечнике наблюдается нарушение процессов всасывания и переваривания пищи. Если хронический панкреатит развивается очень тяжело, появляются признаки депрессии, невроза. Это обусловлено продолжительным воздействием спиртного на Центральную Нервную Систему.
Какие имеются осложнения
Если лечение патологии не было своевременным, развиваются следующие осложнения:
- Стеноз протока железы.
- Тромбоз селезеночной вены.
- Кальцификаты.
- Доброкачественные новообразования.
На фоне длительного протекания болезни развивается рак поджелудочной.
Диагностика хронического панкреатита
Первый этап диагностики предполагает уточнение характера болезненных ощущений и выявление сопутствующих диспептических проявлений. Врач оценивает стабильность массы тела больного. После этого выясняется характер стула.
Далее пациент проходит осмотр. При острой форме болезни и выраженных обострениях хронического панкреатита наблюдается умеренное вздутие живота. На кожном покрове появляются багровые новообразования диаметром 1-3 мм, называемые «кровавыми слезками».
Потом пациенту назначается пальпация. Если патология протекает очень тяжело, выявляется незначительное напряжение мышц передней брюшной стенки. Такое состояние именуется «резиновым животом».
Затем больной проходит лабораторные исследования. Уточняется толерантность к глюкозе. Также пациент сдает общий анализ крови. Выявляется уровень альфа-амилазы. Затем специалист исследует ферменты. Тщательно оценивается состояние желчного пузыря. Следующим этапом является тестирование внешнесекреторной функции.
Потом больной направляется на прохождение инструментальной и визуализирующей диагностики. Врач прибегает к:
- ангиографии поджелудочной;
- эндоскопии двенадцатиперстной кишки;
- ЭУС;
- МРТ;
- эндоскопии желудка;
- КТ;
- УЗИ.
После этого больному ставится диагноз «хронический панкреатит».
Особенности лечения хронического панкреатита
Когда человеку поставили диагноз «хронический панкреатит», ему назначается консервативная терапия. Осуществляется прием Омепразола, Циметидина, Кваматела, Фамотидина, Ранисана, Ранитидина, Омезола. Главной целью является ослабление секреции панкреатического сока.
В случае необходимости снятия спазмов мускулатуры, пациенту рекомендовано пить Спазмол, Но-шпу, Беспу, Папаверин.
Для нормализации процесса пищеварения больному необходимо принимать следующие препараты:
- Фебихол.
- Панкреатин.
- Гимекромон.
- Аллохол.
С целью торможения вырабатывания ферментов поджелудочной железы человеку назначается прием Трасилола, Контрикала, Инипрола, Гордокса, Антагозана.
При обострении хронического панкреатита больного обычно госпитализируют. Там он проходит интенсивную терапию. Оперативное вмешательство возможно только в особенных случаях.
Лечение во время ремиссии
В период ремиссии пациентам назначается специальная диета. Необходимо отказаться от приема спиртных напитков. Важно обеспечить больному дробное питание. Кушать можно 5-6 раз в сутки, маленькими порциями. Из рациона исключается еда, обладающая стимулирующим воздействием на железу. Содержание жира надо уменьшить до 50-80 гр./день. Пища должна подаваться на стол теплой, хорошо протертой. Больному рекомендуется как можно чаще пить травяные отвары, некрепкий чай.
Большую поддержку организму оказывает прохождение заместительной терапии. Человеку назначается применение ферментных лекарственных средств. Обычно врачи рекомендуют принимать микрокапсулированные медикаменты. Наиболее эффективным считается Мезим-форте 10000. Другой мощный препарат — Креон. Его разрешается сочетать с Пангролом, Панцитратом 10000. «Классические» лекарственные средства принимаются во время приема пищи. Продолжительность такой терапии составляет 3-4 месяца.
Операция при хроническом панкреатите
Хирургическое вмешательство назначается при:
- подозрении на онкологию;
- осложнениях;
- некупируемом болевом синдроме.
Изучив историю болезни, врач назначает операцию. При хроническом панкреатите проводится частичная резекция пораженного органа. Также устанавливаются стенты. При мучительном болевом синдроме, не поддающемся воздействию препаратов, врач прибегает к пересечению нервных стволов.
Лечение болезни в Израиле
Уникальные операции по пересадке поджелудочной проводятся в Израиле. Местные специалисты постоянно внедряют инновационные терапевтические разработки. Пациента помещают в гастроэнтерологическое отделение клиники. Лечение хронического панкреатита в Израиле предполагает купирование болевого синдрома. Потом проводятся манипуляции, способствующие нормализации работы поджелудочной.
Практикуется введение следующих лекарств:
- Антибиотиков.
- Болеутоляющих препаратов.
- Дезактиваторов ферментов.
Назначаются витамины, осуществляется снятие симптомов интоксикации.
При выраженной атрофии органа врач прибегает к пересадке бета-клеток, которые продуцируют инсулин. Еще одним важным этапом лечения является работа с психотерапевтом. Он помогает человеку избавиться от алкогольной зависимости. После этого у пациента не возникает желания «мочить горло» спиртным.
Прогноз при хроническом панкреатите
У людей, столкнувшихся с воспалением поджелудочной железы, возникает вопрос, можно ли нормально жить при этом заболевании. Точный прогноз при панкреатите зависит от множества различных факторов.
То, сколько человек проживет, часто определяется видом патологии. Чаще всего к гибели больного приводят острые приступы. При тяжелой стадии патологического процесса смертность достигает 30%. Когда развивается панкеронекроз, летальный исход наступает в 50% случаев. Главной причиной смерти становится неспособность некоторых органов справиться с острым воспалительным процессом. На этом фоне наблюдается развитие почечной и сердечной недостаточности.
Прогноз жизни при панкреатите зависит от степени тяжести. Часто пациенты умирают вследствие радикального поражения органа. Организм при этом не справляется с воспалением.
Огромную роль играет наличие осложнений. У пациентов пожилого возраста летальность достигает 20%. При легкой форме болезни смерть наступает только в 2% всех случаев. Разрушительные процессы, происходящие в органе, замедляются во время ремиссии.
Имеет значение возраст больного. У людей перешагнувших семидесятилетний порог, смертность составляет 19%.
К иным факторам следует отнести:
- своевременную диагностику;
- качественную терапию;
- выполнение больным всех врачебных рекомендаций;
- соблюдение диеты;
- отказ от употребления спиртного.
Продолжительность жизни уменьшается на фоне прогрессирующих дистрофических процессов. Они приводят к утрате функционирующей ткани органа. Обычно такое наблюдается при фиброзно-склеротической форме патологии.
В целом десятилетняя выживаемость составляет 70%, двадцатилетняя — около 45%. Вероятность развития онкологии равна 4%.
Особенности профилактики
Течение хронического панкреатита поддается контролю. Человек может не допустить появления пугающей симптоматики. Скрупулезно придерживаясь рекомендаций своего врача, пациент с легкостью избегает обострения патологии.
Ему следует принимать все назначенные медикаменты, соблюдать диетические рекомендации, заботиться о своем физическом и психическом здоровье. Важно бывать на плановых осмотрах, избегать стрессовых ситуаций.
Источник
 Болевой панкреатит
Болевой панкреатитХронический болевой панкреатит представляет собой достаточно запущенную и опасную форму болезни. Боли на этой стадии могут носить достаточно интенсивный, выматывающий характер, что требует принятия энергичных мер. Сколько длится болевая форма хронического панкреатита, зависит от принимаемых мер и своевременности начала лечения. В целом болевая форма хронического панкреатита свидетельствует о серьезном прогрессировании патологии.
Сущность болезни
Хронический панкреатит представляет собой развивающееся заболевание поджелудочной железы, сопровождающееся прогрессирующими и необратимыми поражениями паренхимы в результате воспалительно-деструктивных процессов и снижения проходимости протоков, что вызывает дисфункцию органа. Хронический болевой панкреатит является одной из форм болезни, характеризующейся наличием постоянных болевых ощущений разной интенсивности в эпигастральной области.
Важно! Болевой синдром при хроническом панкреатите на этой стадии может длиться несколько месяцев без перерывов.
Помимо болевого варианта, болезнь может иметь хроническую рецидивирующую разновидность. Такая форма патологии также выражается достаточно длительными болями в области живота, но болевой синдром возникает только в период обострения, который может продолжаться несколько дней, а затем, заболевание переходит в латентную безболезненную фазу. При этом типе патологии стадии обострения и ремиссии периодически сменяют друг друга.
 Боль в животе то усиливается, то притупляется
Боль в животе то усиливается, то притупляется
Особенности болевого синдрома
Болевые ощущения являются характерным признаком панкреатита любой формы, но хронический болевой панкреатит имеет постоянное проявление боли. Чаще всего эти боли носят тупой, ноющий характер с умеренной интенсивностью. Однако при нарушении питания или воздействии провоцирующих факторов они резко усиливаются. Помимо болевого синдрома ощущаются и другие: тошнота, ухудшение аппетита, лейкоцитоз, диарея.
Локализация болей зависит от места расположения очага поражения на поджелудочной железе. Если поражению подверглась головка железы, то основная боль приходится на правую сторону эпигастральной зоны. Когда воспаление развивается на железистом теле, источник болевых ощущений перемещается в левую сторону эпигастральной области. При повреждении хвоста железы основная боль ощущается в левом подреберье. Болевой синдром может распространяться и на другие области. Важно: наиболее характерна иррадиация в область спины, по ходу ребер до позвоночного столба, левую лопатку и плечевой пояс, в нижнюю подвздошную зону. Иногда боли чувствуются в сердечной области, причем очень напоминают стенокардию.
 При болевом панкреатите боль может чувствоваться и в других органах
При болевом панкреатите боль может чувствоваться и в других органах
Почему возникают болевые ощущения
Природа болевых проявлений при хроническом развитии болезни может быть разнообразной, но основной механизм заводится увеличением давления в каналах и железистых тканях, а также отеком органа в результате значительного ухудшения выведения панкреатического сока из протоковой системы, в т. ч. по причине обструкции каналов. Такой болевой синдром может возникать независимо от функциональных нарушений поджелудочной железы, т.е. при сохранении активной секреторной функции. Наиболее характерно проявление этих болей через 15-25 минут после приема пищи, что является реакцией организма на естественное повышение секреции сока.
Второй механизм формирования болевого синдрома обусловлен воспалительной реакцией и тканевой деструкцией, которые усиливаются под влиянием внешних раздражителей (алкоголь, неправильное питание, стресс). Такие боли по силе проявления напоминают болевые симптомы, возникающие при остром типе патологии. Наконец, болевые ощущения могут быть связаны с развитием нейропатий, т.е. воздействием на нервные окончания при периневральном воспалении и фиброзе. Кроме того, боли при панкреатите могут порождаться и другими факторами внежелезистой локализации: нарушениями в желчевыводящих каналах, поражением сфинктера Одди, дуоденальным повышением давления, сдавливанием со стороны соседних органов при кистах.
Особенности диагностирования болезни
Диагностирование хронического панкреатита часто становится достаточно сложной задачей, даже при выраженном болевом синдроме. Сложности связаны прежде всего с анатомическими особенностями расположения поджелудочной железы, которая размещена в глубине забрюшинного пространства. Кроме того, железа имеет малые размеры и массу. Характерные боли, рвота, неустойчивый стул, изменения в крови и кале дают возможности постановки предварительного диагноза, но они напоминают проявление ряда других патологий.
Дифференцированная диагностика болевого синдрома при хроническом панкреатите является необходимым элементом выявления патологии и назначения правильной схемы лечения. Очень важно рассматриваемую патологию дифференцировать от опухолевых проявлений в поджелудочной железе. С этой целью применяются способы инструментальных исследований: панкреатическая ангиорентгенография и дукторентгенография с введением контрастного вещества в железу; эхография; радиоизотопное сканирование и ангиография. При необходимости проводится биопсия.
 Среди анализов на панкреатит присутствует такой вид обследования, как биопсия
Среди анализов на панкреатит присутствует такой вид обследования, как биопсия
Хронический болевой панкреатит необходимо дифференцировать также от некоторых других заболеваний, среди которых энтерит, дизентерия хронической формы, туберкулез кишечника, заболевания органов брюшной полости, патологии желчного пузыря и желчных каналов. Достаточно часто путаница происходит при выявлении холецистита, желчнокаменной болезни, дискинезии желчных путей.
Как лечить болезнь
При лечении болевой панкреатической разновидности, в основном, применяются консервативные методы, но при тяжелом течении болезни и высоком риске осложнений показано оперативное вмешательство. Любое лечение этой патологии начинается с устранения провоцирующих причин: обеспечение диеты, категорический запрет алкогольных напитков и курения, обеспечение функционального покоя поджелудочной железы.
Важно! При постоянном и интенсивном болевом синдроме важное значение приобретает купирование его проявления.
Наиболее часто устранить боль удается путем приема анальгетиков, обеспечивающих обезболивающее воздействие. Как правило, используются такие распространенные лекарства, как Баралгин и Трамадол.
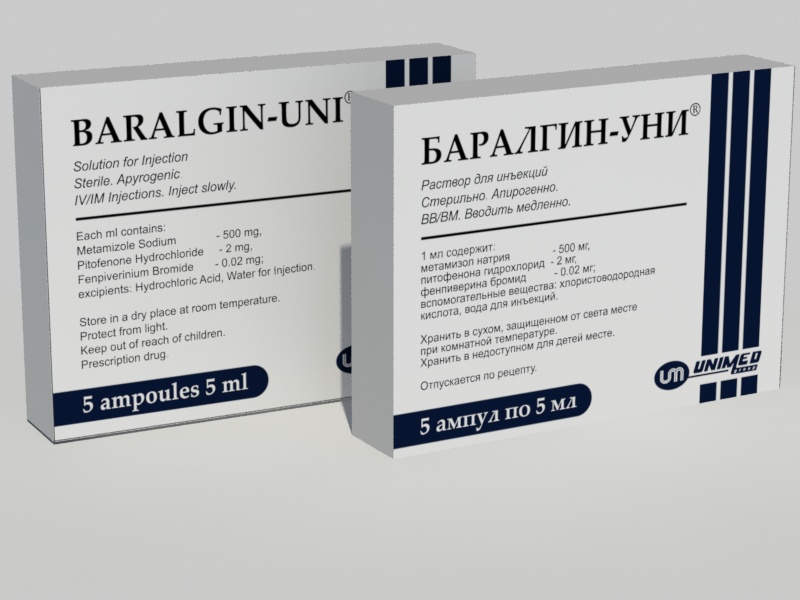 Купирование боли осуществляется при помощи препарата Баралгин
Купирование боли осуществляется при помощи препарата Баралгин
При сильных, плохо поддающихся лечению болях назначаются наркотические анальгетики, в частности, Промедол. При назначении сильных препаратов следует помнить, что ряд опиатов способствует возникновению спазма сфинктера Одди, что приводит к обратному эффекту – усилению боли. В особо тяжелых случаях течения панкреатита назначается под строгим контролем препарат Фентанин совместно с Дроперидолом и Лидокаин.
В зависимости от механизма формирования болевого синдрома используются направленные методики купирования болей:
- Секреторные ингибиторы. В случае, когда боли обусловлены повышением давления в протоках или железистых тканях, назначаются препараты, снижающие секрецию панкреатического сока. Наиболее активным ингибитором служит соматостатин, а для его введения назначается препарат Окреотид.
- Холинолитики. Данная группа препаратов также используется для подавления панкреатической секреции. При купировании болевого синдрома применяются Гиосцин, Бутилбромид.
- Спазмолитические средства. Эти препараты применяются в качестве дополнительного воздействия для повышения эффективности лечения. Назначаются Мебеверин, Домперидон, имеющие определенную избирательность в воздействии.
- Ингибиторы соляной кислоты. Исследования доказали, что в формировании болевых синдромов существенную роль играет секреция соляной кислоты. Для подавления её избыточной выработки назначаются блокаторы Н2-гистаминовых рецепторов. Широкое применение находит препарат Фамотидин.
 Для подавления выработки соляной кислоты используют Дюспаталин
Для подавления выработки соляной кислоты используют Дюспаталин
Общая терапия хронического панкреатита любой формы строится на заместительной терапии. Основой консервативной терапии становятся ферментные препараты. Однако непосредственную роль в подавлении болевого синдрома ферментные средства не играют. Их задача — нормализация функций поджелудочной железы, если они нарушены.
Важно! Хронический болевой панкреатит считается достаточно опасной формой патологии, способной вызвать серьезные осложнения.
Эта форма становится следствием запущенного течения болезни, а для того, чтобы не допускать такого развития заболевания, необходимо его своевременно выявлять и вовремя лечить.
Источник


