Прободная язва желудка и двенадцатиперстной кишки лекция
Язвенная болезнь — хроническое заболевание с полициклическим течением, характеризующееся возникновением язвенного дефекта в слизистой оболочке желудка и/или двенадцатиперстной кишки в результате преобладания факторов агрессии над защитными факторами слизистой оболочки.
В связи с распространенностью заболевания, трудностями диагностики, тяжестью возможных осложнений, сложностями профилактики и лечения язвенную болезнь следует рассматривать как одну из наиболее актуальных проблем современной гастроэнтерологии.
Язвенная болезнь — самое распространенное (после хронического гастрита и дуоденита) заболевание органов брюшной полости.
В России язвенная болезнь регистрируется у 5—6 % взрослого населения.

Причины язвенной болезни.
| Причины | Пептическая язва двенадцатиперстной кишки | Пептическая язва желудка |
| Основные (97-98%) | Инфицирование Helicobacter pylori. | Инфицирование Helicobacter pylori; Прием НПВП (аспирин), кортикостероидов (преднизолон). |
| Редкие (2-3%) | Прием НПВП (аспирин), кортикостероидов, цитостатиков; Болезнь Крона; Гиперпаратиреоз; Гастринома (синдром Золингера-Эллисона); Заболевание ЦНС; Цирроз печени; ВИЧ – инфекция. | Злокачественные новообразования желудка (аденокарцинома, саркома, и др.) и соседних органов; Инородные тела; Болезнь Крона; Сахарный диабет; ВИЧ – инфекция. |
Бактерии Helicobacter pylori и длительный прием (в стандартной дозировке, в течении месяца) неспецифических противовоспалительных препаратов (НПВП), кортикостероидов (преднизолон), цитостатиков играют главную роль в развитии язвенной болезни. Они повреждают слизистую оболочку желудка и двенадцатиперстной кишки, ослабляют факторы защиты слизистой оболочки и усиливают факторы агрессии (повышение уровня соляной кислоты, нарушение моторики желудка).
Факторы риска являются только фоном, подготавливающим соответствующую почву для возникновения различных заболеваний.
Модифицирующие факторы (на которые можно повлиять):
-
Нарушение питания. -
Курение, алкоголь (оказывают отрицательное влияние на течение заболевания) -
Нервно – психические факторы
Желудочная секреция и моторика желудка зависят от состояния нервной системы. Депрессии, неврозы встречаются у 50-60% пациентов.
Не модифицирующие факторы (на которые нельзя повлиять):
1.Генетическая предрасположенность
2.Возраст и пол
Соотношение мужчин и женщин, страдающих пептическими язвами 4:1. Считают, что организм женщины предохраняет от язвообразования половые гормоны. После наступления менопаузы это соотношение выравнивается. В молодом возрасте чаще встречается пептические язвы двенадцатиперстной кишки, а в старших возрастных группах — язвы желудка.
Симптомы пептической язвы.
Ведущими признаками заболевания являются боль и диспептический (изжога, отрыжка кислым, тошнота, рвота) синдром.
Боль возникает в верхней половине живота, околопупочной области. Характер болей: приступообразный, распирающий, пекущий, они возникают натощак (голодные боли), через 2-3 часа после приема пищи (у больных с пептической язвой двенадцатиперстной кишки), уменьшаются после еды. У больных с язвой желудка боль возникает спустя полчаса — час после еды. Часто боли беспокоят ночью.
Изжога – возникает вследствие заброса содержимого желудка в пищевод. Для нее характерно чувство жжение за грудиной. Может возникать после приема пищи.
Тошнота и рвота связаны с повышением тонуса блуждающего нерва, усилением моторики желудка и гиперсекреции соляной кислоты. Рвота возникает на высоте боли, когда она максимально выражена. После рвоты наступает облегчение, боли исчезают или заметно ослабевают.
У многих пациентов наблюдаются запоры.
При длительном течении заболевания развиваются астения (слабость недомогание, бессонница), эмоциональная лабильность. Снижение массы тела связано с ограничением в приеме пищи, из-за страха возникновения болей.
Однако в последнее десятилетие изменились симптомы язвенной болезни. Появилось множество малосимптомных и атипичных вариантов пептической язвы. Боли нередко локализуются в правом подреберье, в проекции желчного пузыря, возможно появление болей в поясничной области, похожие на патологию почек (пиелонефрит, мочекаменная болезнь), в области сердца, за грудиной, как при заболевании сердца (стенокардия, инфаркт миокарда). Иногда заболевание проявляется только изжогой, без болевого синдрома. У 10% пациентов заболевание протекает без клинических симптомов, только когда наступают осложнения – появляются признаки заболевания.
При возникновении частой рвоты, диареи, примеси крови в кале, резкой слабости необходимо немедленно обратиться к врачу — терапевту, гастроэнтерологу и пройти обследования, чтобы исключить осложнения или сопутствующие заболевания.
Диагностика язвенной болезни.
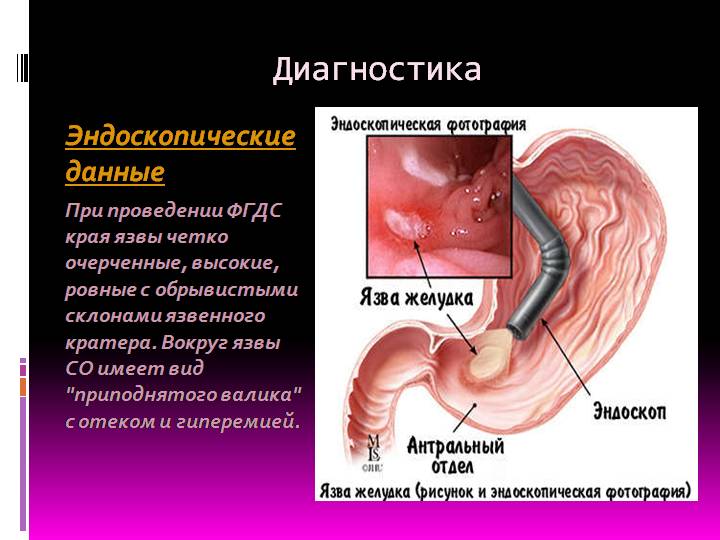
1. ЭГДС (эзофагогастродуоденоскопия) с прицельной биопсией – проводится во всех случаях для установки диагноза. Она определяет форму, размеры, глубину язвенного дефекта, выявляет нарушение моторики. При дуоденальных язвах – однократно для диагностики, при язвах желудка – проводится повторно для контроля заживления язвы.
2. Исследование биоптата:
— быстрыйс уреазный тест – экспресс диагностика Helicobacter pylori;
— морфологическое исследование – для диагностики Helicobacter pylor, состояние слизистой оболочки, злокачественные изменения, исключения редких причин пептических язв,
— бактериологический метод. Позволяет определить чувствительность к антибиотикам Helicobacter pylori.
3. Тест на наличие Helicobacter pylori – строго обязателен у каждого больного с пептической язвой. Достаточно одного из метода исследования: дыхательный «С» — уреазный тест, stool – test (апределение антигена Helicobacter pylori в кале).
Результаты могут быть ложноотрицательными под влиянием приема лекарственных препаратов (антибиотиков, препаратов висмута, ингибиторов протоновой помпы). Проведение тестов возможно только через 4 недели после прекращения приема этих препаратов.

4. Общий анализ крови (выявление анемии, воспалительных процессов).
5. Анализ кала на скрытую кровь – диагностика острой и хронической кровопотери.
6. Рентгенологическое исследование желудка – при подозрении на наличие осложнений, прежде всего – при стенозе выходного отдела желудка.
7. УЗИ органов брюшной полости – для выявления сопутствующей патологии, осложнений.
8. Исследование секреторной функции желудка (интрагастральная рН метрия) – имеет значение для выбора оптимальной схемы лечения.
9. Коагулограмма — снижение факторов свертывающей системы крови.
Консультация специалистов.
Обязательная:
— терапевта;
— гастроэнтеролога.
По показаниям:
— хирурга – при осложненных пептических язвах (перфорация, кровотечение, стеноз);
— онколога – при подозрении на малигнизацию (злокачественное перерождение) желудка.
Лечение язвенной болезни.
При пептических язвах, связанных с Helicobacter pylori, основной стратегией лечения является эрадикационная терапия (полная ликвидация бактерий). Это приводит к быстрому и качественному рубцеванию язвенных дефектов, а также снижает риск рецидивов заболевания. Эрадикационная терапия способна уничтожать бактерии в 80% случаев и практически не вызывает побочных действий (не более 5% случаев). Лечение проводят по стандартным схемам, в которых включены антибиотики, ингибиторы протоновой помпы (омепразол, пантопразол, рабепразол, эзомепразол), препараты висмута. Необходимую схему лечения, дозу препаратов, длительность лечения назначит только врач – терапевт, гастроэнтеролог.
Через 4-6недель после окончания лечения необходимо провести контроль за эрадикацией Helicobacter pylori с помощью дыхательного «С» — уреазного теста или stool – test (определения антигена Нр в кале). А при пептической язве желудка еще и контрольную ЭГДС.
При Helicobacter pylori негативных пептических язвах (когда бактерию не обнаруживают) основой лечения является назначение антисекреторных препаратов: ИПП (ингибиторы протоновой помпы) или Н2-гистаминовых рецепторов (фамотидин).
Локально действующие препараты применяются только для купирования болевого или диспептического синдромов и не составляют основу лечения. К ним относят антациды, препараты, висмута, спазмолитики, прокинетики. Антациды (альмагель, маалокс, фосфалюгель, тальцид, рутацид) применяются как обволакивающие средства, устраняют изжогу, боль. Принимают препараты 3 раза в день через 1 ч после еды и 1 раз на ночь.
При нарушении моторики желудка назначают прокинетики (домперидон). Препараты висмута (де-нол) повышают факторы защиты слизистой оболочки.
При болях назначают спазмолитики (дротаверин). При астеноневротических состояниях определяют психоэмоциональный статус, с последующим назначением соответствующих препаратов. Рекомендована консультация психотерапевта.
Выбор препарата определяется конкретной клинической ситуацией и осуществляет специалист – врач терапевт или гастроэнтеролог.
Питание при язве желудка
На сегодняшний день не доказано, что жидкая, щадящая пища уменьшает проявления и способствует заживлению пептических язв. Пациенты должны избегать тех продуктов, которые вызывают у них боль, изжогу, тошноту, запоры. Противопоказан поздний ужин, поскольку он стимулирует продукцию соляной кислоты в ночное время, когда больной спит и не может принять антацид. Рекомендовано прекращение курения и злоупотребления алкоголем, поскольку они способствуют рецидиву заболевания.
Реабилитация после лечения.
Санаторно-курортное лечение является важным реабилитационным мероприятием. Ее назначают в неактивный период заболевания. Противопоказанием являются осложнения пептической язвы (злокачественное перерождение, стеноз привратника, кровотечение – в течение последних 6 месяцев), первые 2 месяца после оперативного лечения, тяжелая сопутствующая патология. Санаторно-курортное лечение включает широкий комплекс физиотерапевтических мероприятий, применение минеральных вод, направленных на нормализацию функций не только гастродуоденальной области, но и организма в целом. Показаны курорты: Железноводск, Ессентуки, Трускавец.
Осложнения язвенной болезни.
— кровотечения,
— перфорация,
-пенетрация,
-стеноз привратника,
-малигнизация.
Стеноз привратника проявляется ощущением полноты и болей в эпигастрии (область под мечевидным отростком), многократной рвотой съеденной накануне пищей, похуданием.
При кровотечении из пептической язвы появляется резкая слабость, бледность кожных покровов, рвота в начале цвета кофейной гущи, затем неизмененной кровью со сгустками, черный, дегтеобразный стул (мелена), головокружение, падение артериального давления, потеря сознания.
Перфорация, прободение язвы (прорыв язвы за пределы желудка или двенадцатиперстной кишки с выходом их содержимого в брюшную полость): внезапно возникающая острая кинжальная боль, локализующая вначале в месте прободения, затем распространяющаяся по всему животу, доскообразное напряженение мышц живота, падение артериального давления.
Пенетрация (распространение язвы за пределы стенки желудка или двенадцатиперстной кишки в рядом лежащие органы – чаще поджелудочная железа, реже в печень, толстый кишечник, большой сальник): постоянные боли в верхней части живота с отдачей в спину, ключицу, плечо, не связанные с приемом пищи. Прием антацидов боль не купирует.
Малигнизация язвы (злокачественное перерождение): общая слабость, снижение аппетита, отвращение к мясной пищи, резкая потеря массы тела, постоянные ноющие боли в животе, без четкой локализации.
Во всех случаях появления осложнений необходима срочная консультация терапевта и хирурга.
Профилактика язвенной болезни.
Профилактические мероприятия заключаются в организации рационального режима труда и отдыха, отказ от вредных привычек, приема ульцерогенных лекарственных препаратов (НПВП, кортикостероиды, цитостатики). Пациенты, которые вынуждены принимать длительное время эти препараты, должны находятся под наблюдением терапевта. Профилактика проводится приемом ингибиторов протоновой помпы в необходимой дозировке. Диспансерному наблюдению подлежат пациенты с язвой желудка и атрофическим гастритом. При наличии атрофии слизистой оболочки желудка – повторные ЭГДС с биопсией для мониторирования возможности появления предраковых состояний 1 раз в 2 года.
Поделитесь с Вашими друзьями:
Источник
Министерство
здравоохранения России
Воронежская
государственная медицинская академия
имени
Н.Н.Бурденко
Кафедра
факультетской хирургии
ОСЛОЖНЕНИЯ
ЯЗВЕННОЙ БОЛЕЗНИ
конспект
лекции для студентов
4 курса
лечебного факультета и международного
факультета
медицинского
образования
4К. Лекция 9 Воронеж, 2001 г
Осложнения
язвенной болезни желудка и ДПК
Хирургическому лечению
подлежат, в основном, осложнения
язвенной болезни: перфорация, кровотечение,
пенетрация, перерождение в рак и рубцовая
деформация желудка, чаще всего в виде
стеноза привратника. Осложнения
наблюдаются примерно у 30% всех больных
ЯБ.
Различают абсолютные, условно-абсолютные
(требующие определенных условий для
выполнения) и относительные показания
к операции.
К абсолютным
показаниям относятся перфорация, раковое
перерождение и стеноз привратника. К
условно-абсолютным
— кровотечение и пенетрация. Относительным
показанием является безуспешность
консервативного лечения (2-х летнего,
2-х кратного пребывание на курорте, 3
месяца больничного листа в год).
Практически, по данным
профессора Гордона (институт питания)
где условия лечения язвенных больных
оптимальные, в хирургическом лечении
нуждались около 30% больных, а если учесть,
что часть больных была выписана с
минимальным улучшением, то он возрастает
до 40%. Консервативному лечению подлежат
лишь неосложненные язвы. По частоте
инвалидизации ЯБ занимает 2-ое место
после сердечнососудистых заболеваний
(Кузин).
Анатомо — физиологические сведения
В желудке различают 3 отдела:
I/
кардиальный, прилегающий к пищеводу с
дном, 2/- тело — средний отдел, 3/
пилороантральный отдел. Кровоснабжение
богатое — из всех 3-х ветвей чревной
артерии: I/
левая желудочная — от чревного ствола
в желудочно-поджелу-дочной связке 2/
правая желудочная — от собственной
печеночной артерии 3/ левая
желудочно-сальниковая — от селезеночной,
4/ правая желудочно-сальниковая — от
желудочно-двенадцатиперстной, 5/ короткие
артерии — от селезеночной.
Иннервация—
блуждающие нервы и чревное сплетение.
Физиология:
I/
Двигательная функция
— перистальтика, приводящая к порционной
эвакуации в 12-ти перстную кишку пищевых
масс, зависит от нервного воздействия
блуждающих нервов, механического —
объема и характера пищи, физического —
воздействие соляной кислоты, гормонального
— энтерогастрин и др.
II/
Секреторная функция
(по Павлову)- 2 периода:
1. внепищевой-
базальная секреция (при отсутствии
раздражения)
2. пищевой,
стимулируемый: а/ неврогенная
фаза — условно-рефлекторная,
длится первые полчаса, выделяется
желудочный сок с большим содержанием
соляной кислоты и слизи — воздействие
через блуждающие нервы (ваготомия ее
снижает), б/ гормональная
— под воз действием
гастрина, вырабатываемого слизистой
оболочной антрального отдела (резекция
выключает 2-ую фазу), в/
кишечная фаза — длится
относительно недолго; при этом выделяется
около 10% желудочного сока.
Виды оперативных вмешательств
I.
Гастроэнтероанастомоз
— соустье между желудком и тощей кишкой,
впервые выполнена в 1881 г. в клинике
Бильрота а Вене. Теоретическое обоснование:
I/
нейтрализует кислотность (снимает
пептический фактор), 2/ улучшает опорожнение
(снимает спазм привратника), 3/ создает
покой язве (снимает механический фактор).
Положительные стороны
– простота выполнения, легко переносится
больными. Отрицательные
стороны: 1/ язва остается, возможны все
виды осложнения язв, 2/ не создается
покоя при высоких язвах, 3/ часто
осложняется пептическими язвами гастро
– энтеро-анастомоза!!!
По сборной статистике
непосредственные
результаты при ГЭА хорошие в 75 % случаев,
отдаленные
— плохие в 50 и более процентах случаев.
Виды
ГЭА (передний и задний, впереди- и
позадиободочный, на длинной петле (с
Брауновским анастомозом) и на короткой
петле. Чаще всего применяется передний
впереди-ободочный на длинной петле или
задний, позади-ободочной на короткой
петле.
В настоящее время показания к применению
ГЭ ограничены.
П. РЕЗЕКЦИЯ
ЖЕЛУДКА — удаление
части (1/2, 2/3) желудка с язвой с последующим
наложением анастомоза культи желудка
с 12ти перстной или тощей кишкой. Впервые
произведена французом Мерером на собаках
еще в 1810 году, в связи с тем, что друг его
был болен раком желудка. В прессе операция
была запрещена, и названа иронически
«грезами молодого Мерера» — этим
она была отсрочена на 70 лет. На людях
впервые произведена в 1879 году Пеаном
при раке желудка, в связи о чем французами
резекция желудка часто назы вается
операцией Пеана. Больная погибла. С 1881
года резекция начала применяться в
клинике Бильрота, где в последующем
были разра ботаны обе её модификации —
Бильрот-1 и Бильрот-II,
но применялась крайне редко, т.к. давала
большой процент летальности. При ЯБ
резекция была впервые применена в конце
1881 года Ридигером, опубликовавшим работу
«Первая резекция желудка при язвенной
болезни»; в сноске от редакции ведущим
хирургом Зауэрбрухом — «надо надеяться,
что и последняя». В России пионером
и энтузиастом резекции желудка был С.С.
Юдин.
Теоретическое обоснование
резекции:
Положительные факторы:
I/
удаляется активная часть в смысле
выработки желудочного сока — пилорический
отдел (снимается пептический фактор —
2-ая фаза секреции, 2/ удаляется сама язва
— источник патологической импульсации
и возможных осложнений ЯБ, 3/ пересекаются
нервные волокна, практи чески производится
ваготомия, что улучшает трофику, разрывает
«порочный круг», 4/анастомоз,
накладываемый в условиях здоровых
тканей при пониженной кислотности, не
дает пептически язв.
Отрицательные стороны
— техническая сложность, особенно при
пенетрирующих язвах, тяжелей переносится
больными, большая по сравнению с ГЭА
летальность, в среднем 2-3% и в настоящее
время. Отдаленные результаты хорошие
в 92-95% случаях.
Виды резекции:
I/
Вильрот-1, Билърот-2, Спасокукоцкого,
модификация Сержанина. Резекция
выключения (на выключение) — при низких
дуоденальных, пенетрирующих язвах.
III.
Ваготомия
— пересечение
блуждающих нервов с целью cнять
кислотность, уменьшить секрецию (1-ую
фазу), начала применяться в 40-х годах, у
нас — с 1946 года, особенно в период увлечения
нервизмом. С.С. Юдин относился к ней
отрицательно, называл эту операцию
„шалость Бальзаковского возраста».
В 1949 году на конференции в Ленинграде
применение ее было признано нецелесообразным,
однако в последующем за рубежом, а затем
и у нас ее вновь начали применять в виде
селективной, суперселективной, селективной
проксимальной ваготомии в сочетании с
дренирующими операциями — пилоропластикой,
антрумэктомией или экономной резекцией.
Энтузиастами этой операции были академик
М.М. Кузин, В.С. Маят, Ю.М. Панцырев и др.
Однако изучение отдаленных результатов
показало что очень часто встречается
после этой операции диарея, дисфагия,
гастростаз, демпинг-синдром, а затем и
рецидивы язв. Положительной стороной
ваготомии является ее относительная
безопасность, процент летальных исходов
менее 1.
По мнению большинства
хирургов в настоящее время резекция
при ЯБ является операцией выбора,
особенно при локализации язвы в желудке.
При технических сложностях (при
пенетрирующих язвах напр.) показано
применение резекции на выключение. При
высокой степени операционного риска
при дуоденальных язвах с высокой кислот
ностью можно применять ваготомию
(стволовую или СПВ)- «когда риск
резекции превышает ожидаемый от нее
эффект» — П.Н. Напалков).
Необходимо осторожно ставить
показания к операции у молодых лиц (до
25 лет), при неосложненных язвах ДПК, ЯБ
с невыявленной нишей «без язвы»,
особенно у неврастеников — именно у них
чаще всего отме чаются плохие отдаленные
результаты после операции. Подготовка
к операции — на практических занятиях.
Вид обезболивания-комбинированный
наркоз с ИВЛ.
Доступы — верхняя срединная
лапаротомия.
Кормление по Спасокукоцкому
– в раннем послеоперационном периоде
(в т.ч и во время операции), через
назо-гастральный зонд.
Послеоперационное ведение — на практических
занятиях.
Источник