Прободная язва желудка и двенадцатиперстной кишки клиника диагностика
Прободная язва. Клиника и диагностика прободной язвыЧастота перфоративных язв желудка и двенадцатиперстной кишки, по разным статистическим данным, колеблется от 3 до 20%. Среди больных отчетливо отмечается значительное преобладание мужчин (в 10 раз больше, чем женщин). Наиболее часто это осложнение наблюдается в возрасте 30—50 лет. Клиника прободных язв в большинстве случаев довольно характерна н при тщательном расспросе позволяет точно установить диагноз. Первое, на что обычно жалуются больные, — это интенсивные боли, нередко невыносимые, появившиеся внезапно, «как удар кинжала» («кинжальные» боли). Даже больные, длительно страдающие язвой, отмечают, что столь сильных болей раньше никогда не было. Приступ особенно пугает больных, которые ранее болей не испытывали, т. е. тех. у которых были так называемые немые язвы. Последние наблюдаются примерно в 10—20% случаев, чаше у молодых людей. У 10—15% больных отмечается постепенное развитие болевого синдрома. Это связано с тем. что на фоне очередного, чаше жестокого обострения язвенной болезни еще большее усиление болей не воспринимается больным как катастрофа. Замечено, что чем быстрее желудочное содержимое изливается в свободную брюшную полость, тем интенсивнее болевой синдром. Боли могут в какой-то период стать менее сильными, что связано с закупоркой отверстия сальником или другим органом (прикрытая перфорация) или кусочком пищи. Если в брюшную полость изливается большое количество жидкости, то она устремляется по правому латеральному каналу в правую подвздошную область, где скапливается (вместе с экссудатом) и вызывает довольно выраженные боли. Это явление нередко служит причиной ошибочной диагностики острого аппендицита. Такая ошибка тем более возможна, что и клиническая картина острого аппендицита часто развивается по такой же схеме: боли в эпигастрии, которые затем перемешаются в правую подвздошную область (симптом Волковича — Кохера).
Больные, стараясь облегчить страдания, принимают вынужденное положение (сидя с притянутыми к животу коленями, лежа на спине или правом боку с согнутыми в коленях ногами). Вторым весьма важным признаком является напряженный, втянутый доскообразный живот, не участвующий в дыхании. Наиболее выраженным напряжение бывает в правом верхнем квадранте живота. Прощупывание его резко болезненно. Определяется положительный перитонеальный симптом Блюмберга — Щетки на. Это резкое напряжение мышц весьма характерно для прободной язвы и вместе с характерным болевым синдромом должно направить мысль врача на этот диагноз. Характерный признак перфорации — наличие свободного газа в брюшной полости, который обычно скапливается над печенью. Наличие газа определяется перкуссией, при которой выявляется отсутствие печеночной тупости, или путем рентгенологического исследования. Больные обычно жалуются на сухость во рту, жажду, а также задержку газов и стула. В первые часы после перфорации пульс бывает замедленным, в дальнейшем же, но мере развития перитонита, учащается. Иногда возникает рвота. Определенную помощь в диагностике перфорацнн может оказать экстренная лапароскопия. В значительной степени помогают установлению диагноза указания в анамнезе на язвенную болезнь желудка или двенадцатиперстной кишки, особенно если перфорации предшествует обострение с предвестниками перфорации — резким обострением болей, выраженными диспепсическими расстройствами, которые появляются за несколько часов или дней до перфорации. В. В. Успенский и Г. Ф. Пстрашеискаи назвали это состояние преперфоратнвным. Иногда клиника отчетливой перфорации затем стихает; это прикрытая перфорация, описанная Шнитцлсром (1912), которая встречается у 2—5% больных. Происходит это в том случае, если перфоративное отверстие, как правило небольшое, прикрывается лежащими рядом органами: печенью, поджелудочной железой, сальником. Если слипание органов бывает достаточно падежным, то больной может поправиться иногда и без оперативного вмешательства. Однако следует помнить о возможности двухмоментной перфорации — отхождения прикрывшего отверстие в желудке органа вследствие резких движений или иных причин. Если по каким-либо причинам больному с перфоративной язвой операция вовремя не сделана, то в дальнейшем развивается клиника разлитого перитонита. В запушенных случаях, когда состояние больного крайне тяжелое, нередко установить причину перитонита весьма сложно. — Также рекомендуем «Пилородуоденальный стеноз. Малигнизация язвы» Оглавление темы «Язвенная болезнь желудка. Опухоли желудка»: |
Источник
Перфорация
является одним из самых опасных и
распространенных осложнений язвенной
болезни. Занимает 4 место после острого
аппендицита, ущемленных грыж и острой
кишечной непроходимости. Перфорация
осложняет течение язвенной болезни
желудка и двенадцатиперстной кишки, по
данным различных авторов, в 6—20 % случаев,
отсутствие язвенного анамнеза встречаются
у 5—10 % больных молодого возраста. Среди
больных с прободной язвой мужчины
составляют 95 %. Чаще встречается у лиц
в возрасте 20—50 лет (80 %), старше 60 — в 4,2
%.
Перфорация
может наблюдаться в любом возрасте,
даже у новорожденных. Прободение язвы
происходит в любое время года, но чаще
весной и зимой. Возможно, что такая
сезонность связана с особенностями
питания.
Прободение
может произойти в любое время суток.
Факторы,
способствующие прободению язвы:
• употребление
алкоголя;
• обильная
еда;
• физическое
напряжение;
• нервное
перенапряжение (стресс);
• после
зондирования желудка.
Клиника
перфоративной язвы желудка и
двенадцатиперстной кишки
По
мнению Н. И. Неймарк (1972 г.), в клинической
картине прободной гастродуоденальной
язвы целесообразно выделение трех
периодов.
I.
Период «острого живота» (шока или
перфорации). Продолжительность
6—8 ч. Эта стадия, по словам Мондора,
является самой легкой для диагностики
и самой благоприятной для лечения при
условии срочной операции.
Боль
— внезапная, жестокая, мучительная.
Каждый больной описывает боль по-своему,
но чаще всего: «Ножом ударило под
ложечку», «страшно кольнуло», «что-то
лопнуло», «удар кинжалом в живот».
Нередко больные говорят, что из-за
непереносимой боли теряли сознание и
падали.
Боли
обычно локализуются в эпигастрии или
правом подреберье, продолжаются 2—3 ч,
иррадиируют в плечо, лопатку, ключицу
(симптом Элеккера, или «френикус-симптом»).
Осмотр.
Больной лежит на спине или на правом
боку с приведенными к животу ногами.
Кожа бледная, покрыта холодным потом,
выражение лица испуганное.
Больной
стонет, пульс в первые часы редкий
(вагус-пульс), до 50—60 ударов в минуту.
В
конце фазы шока брадикардия начинает
сменяться учащением пульса.
Артериальное
давление в течение первой фазы остается
пониженным, но уже через 1,5—2 ч может
нормализоваться. Снижение давления
зависит от быстрого развития и тяжести
перитонита. Неустойчивым оказывается
артериальное давление у пожилых и старых
больных.
Температура
нормальная.
Дыхание
в первой фазе учащено до 25—30 в минуту.
Попытка больного вдохнуть глубже
приводит к резкому усилению болей в
животе.
После
прободения больной испытывает жажду.
Передняя брюшная стенка в начале
заболевания неподвижна, не принимает
участия в дыхании, втянута.
Пальпация.
Прикосновение к животу вызывает
значительную болезненность в надчревной
области, правом подреберье и ближе к
средней линии. Главным симптомом является
резкое напряжение брюшной стенки,
«мышечная защита».
Пальпация
напряженного живота болезненна.
Напряжение брюшной стенки и симптом
Щеткина—Блюмберга относятся к самому
начальному периоду, позже по мере
изменения клинической картины изменяется
и степень напряжения, и зона выявления
симптома Щеткина—Блюмберга.
При
перкуссии живота определяется сильная
болезненность в эпигастрии и правом
подреберье. Очень часто удается установить
исчезновение печеночной тупости,
тимпанит, высокий коробочный звук над
печенью.
Этот
симптом вызван тем, что в момент прободения
язвы через отверстие в желудке или
двенадцатиперстной кишке в брюшную
полость выходит не только жидкое
содержимое, пища, но и воздух, устремляющийся
кверху. Воздух располагается под
диафрагмой, над печенью.
Чем
больше воздуха проникло в брюшную
полость, тем более отчетливым будет
этот симптом. Но отсутствие этого
симптома ни в коем случае не может
служить основанием для исключения
прободения. В более поздний период при
перкуссии живота определяется притупление
в отлогих частях.
При
исследовании прямой кишки пальцем
определяется болезненность прямокишечного
пузырного углубления у мужчин,
прямокишечно-маточного у женщин (симптом
Куленкампффа).
II.
Фаза «мнимого благополучия» (8—12 ч),
улучшения.
Именно в этой фазе особенно часты
диагностические ошибки, из-за которых
больной поздно госпитализируется. Эту
фазу совершенно справедливо называют
«предательской».
Острейшие,
нестерпимые боли уменьшились, стали не
такими резкими.
Больной
как бы приходит в себя, ему начинается
казаться, что еще немного — и «все
наладится». Дыхание свободное, глубже.
Лицо не выглядит бледным. Субъективное
улучшение обманчиво. Процесс в брюшной
полости продолжается и распространяется,
о чем свидетельствуют многие признаки.
Через 5—6 ч температура поднимается до
37,5—38 °С.
Чем
больше времени прошло, тем чаще пульс,
тем заметнее несоответствие между
частотой пульса и температурой
(«ножницы»).
Артериальное
давление понижается. Дыхание учащенное,
язык становится сухим.
Отмечается
вздутие живота.
При
пальпации — отчетливая ригидность, но
уже не доскообразный живот. Напряжение
выражено в правой подвздошной области
не меньше, чем в верхних отделах живота.
Положительный симптом Щеткина—Блюмберга.
При ректальном исследовании всегда
определяется резкая болезненность.
III.
Третья фаза (перитонит) — 24 ч и более.
Состояние больного тяжелое: ввалившиеся
глаза, синюшность губ, лица, частое и
поверхностное дыхание, жажда, непрерывная
боль в животе. Скорость развития
перитонита зависит от количества
желудочного содержимого, его кислотности,
вида бактерий, величины прободного
отверстия, локализации, возраста,
сопутствующей патологии.
Температура
тела — до 38—39 °С, пульс частый, слабого
наполнения. Артериальное давление
понижено.
Вздутый,
напряженный, болезненный живот.
Положительные симптомы раздражения
брюшины.
У
некоторых больных удается выявить
предшествующую прободению предперфорационную
симптоматику, характеризующуюся
значительным усилением боли под ложечкой
и тошноты, появлением рвоты. Названные
симптомы являются свидетельством
обострения воспалительного процесса
в зоне язвенного дефекта. Данное
обстоятельство предрасполагает к
возникновению прободения. Способствующим
этому осложнению обстоятельством служит
повышение внутрижелудочного давления,
обусловленного рвотой и физическим
напряжением.
Известны
случаи язвенной болезни желудка и
двенадцатиперстной кишки («немая»
язва), впервые проявляющейся прободением.
Мнение об отсутствии язвенного анамнеза
отражает не истинную частоту «немых»
язв, а частоту неумело собранных данных.
В
3—4 % всех наблюдений отмечаются случаи
атипичных перфораций (прободения язвы,
расположенной внебрюшинно, на задней
стенке двенадцатиперстной кишки, в
кардиальном отделе желудка или на его
задней стенке).
Содержимое
желудка поступает не в свободную брюшную
полость, а забрюшинно или в сальниковую
сумку. Не наблюдается сильных болей и
резкого напряжения брюшной стенки, как
при типичной форме. Только в случаях
гнойника или его прорыва в брюшную
полость возникают показания к операции.
Диагностические
ошибки обычно встречаются при атипичных
перфорациях, прикрытых. Ошибки являются
следствием поверхностно собранного
анамнеза, небрежного обследования
больного, неумения сопоставлять данные
анамнеза и симптомы.
Прикрытые
перфорации гастродуоденальных язв
встречаются в 5 % случаев.
Прободное
отверстие прикрывается комком пищи или
же вследствие приклеивания соседних
органов (печени, желчного пузыря,
поперечно-ободочной кишки, сальника).
Прикрытие возможно при определенных
условиях: небольшое прободное отверстие,
нахождение его на задней стенке желудка
или двенадцатиперстной кишки, пустом
или незначительно наполненном желудке.
Начало
заболевания ничем не отличается от
прободных язв в брюшную полость. Фаза
шока длится 15—30 мин, а затем развитие
заболевания обрывается. Отмечается
только напряжение брюшной стенки на
ограниченном участке и болезненность.
Помимо
возобновления заболевания (прободение),
возможно образование гнойника в области
прикрытой перфорации, который может
привести к разлитому перитониту.
Диагностика
перфоративной язвы желудка и
двенадцатиперстной кишки
• Анамнез
заболевания (язвенный).
• Клиника.
• Обзорная
рентгеноскопия или рентгенография
брюшной полости в вертикальном положении
пациента или в положении на левом боку
(латерография).
• Рентгенологическое
исследование у 70 % больных обнаруживает
присутствие свободного газа в брюшной
полости, под правым куполом диафрагмы.
• Пневмогастрография
или введение контрастного вещества
через зонд в желудок, после чего
выполняется обзорная рентгенография
брюшной полости. Выявление на рентгенограмме
газа под диафрагмой или контрастного
вещества в свободной брюшной полости
указывает на перфорацию язвы.
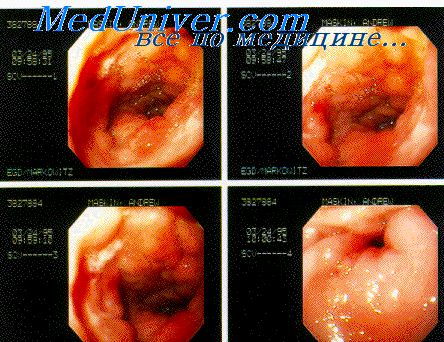
• Фиброгастродуоденоскопия.
При прикрытых перфорациях внутрижелудочное
нагнетание воздуха во время
фиброгастродуоденоскопии способно
спровоцировать появление воздуха под
диафрагмой, а также способствовать
выявлению язвы. Во время исследования
возможно появление сильных болей в
животе при нагнетании воздуха, это тоже
диагностический симптом.
• Лапароцентез
по методике шарящего катетера для
выявления перитонита, выпота в брюшной
полости.
• Проведение
диагностической пробы Неймарка (2—3 мл
экссудата из брюшной полости и 4—5 капель
10%-ной йодной настойки).
• Если
в жидкости имеется примесь желудочного
содержимого, то под воздействием йодной
настойки она приобретает темное
грязно-синее окрашивание (из-за остатка
крахмала).
• Лапараскопия,
которая позволяет обнаружить признаки
перитонита
• Из
дополнительных методов исследования
для исключения заболеваний сердца
произвести ЭКГ, осмотр терапевтом.
Лечение
перфоративной язвы желудка и
двенадцатиперстной кишки
Методом
лечения больных с прободными
гастродуоденальными язвами является
хирургический.
Целью
оперативного вмешательства является
прекращение сообщения полости желудка
с брюшной полостью и санация последней.
В
мировой литературе описано около 40
способов и их модификаций лечения
прободных язв желудка и двенадцатиперстной
кишки. Однако к хирургическому лечению
следует подходить дифференцированно,
то есть к дуоденальной язве один подход,
к желудочной — другой.
Важная
роль отводится промежутку времени с
момента перфорации до начала выполнения
хирургического вмешательства. Возраст
пациента и его состояние также играют
определенную роль в выборе метода
операции.
На
определение степени операционного
риска у больного способна влиять
сопутствующая соматическая патология
и степень ее выраженности; профессиональная
подготовка хирурга.
В
ходе проведения операции большое
значение придается тяжести и
распространенности перитонита.
При
прободных язвах используются 3 вида
операций:
• резекция
язвы;
• резекция
желудка;
• органосохраняющие
операции в сочетании с ваготомией.
Показания
к ушиванию язвы
• Лица
молодого возраста со «свежей» язвой
без морфологических признаков хронического
и язвенного стеноза.
• При
распространенных формах перитонита.
• При
высокой степени операционного риска
(преклонный возраст, тяжелая сопутствующая
патология).
• Более
6 ч с момента перфорации.
В
связи с тем, что после ушивания прободной
язвы более чем у половины больных
наблюдается прогрессирование язвенной
болезни, отмечается значительное
количество осложнений, предпочтительнее
операции радикального характера
(антрумэктомия, или иссечение язвенного
дефекта с пилоропластикой и ваготомией).
Показания
к резекции желудка при перфоративной
язв
• Срок
с момента перфорации не более 6 ч.
• Наличие
в анамнезе длительного язвенного
процесса.
• Отсутствие
тяжелой сопутствующей патологии.
• Подозрение
на малигнизацию, стеноз, кровотечение,
пенетрацию.
Показания
к органосохраняющим операциям
• Молодой
возраст.
• Отсутствие
распространенности перитонита.
• Сочетание
перфорации и кровотечения.
• Перфорация
передней стенки пилородуоденального
канала при отсутствии большого язвенного
инфильтрата, переходящего на окружающие
органы.
Ваготомия
с иссечением язвы и пилоропластикалоропластика
• При
язве двенадцатиперстной кишки (передняя
стенка) или пилорического отдела, не
сопровождаемой большим инфильтратом,
рубцовой деформацией.
• При
сочетании перфорации и кровотечения,
стенозе, пенетрации.
Дренирующие
операции: пиропластика;
гастродуодепиропластиканостомия;
гастродуоденостомиягастроеюностомия.
Соседние файлы в папке ответы по заболеваниям
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
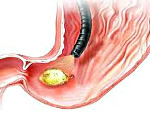
Прободная язва желудка – сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Общие сведения
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. е. до перфорации никак клинически не проявляются.
Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
- этиологии (прободение хронической или острой язвы);
- расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
- клинической форме (классическая – прорыв в свободную брюшную полость; нетипичная – в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
- стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы прободной язвы желудка
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
При осмотре обращает на себя внимание вынужденное положение с приведенными к животу коленями, страдальческое выражение лица, усиление боли при движениях. Поперечные борозды на прямых мышцах живота становятся более выраженными, происходит втягивание живота на вдохе (парадоксальное дыхание). Артериальная гипотония сопровождается брадикардией, одышкой. В первые часы заболевания отмечается выраженная болезненность при пальпации в эпигастральной области, которая в последующем распространяется на всю переднюю брюшную стенку. Симптомы раздражения брюшины резко положительные.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости). Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение прободной язвы желудка
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
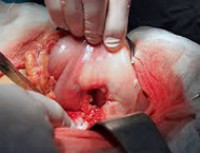
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Прогноз и профилактика
Прогноз при прободной язве желудка зависит от многих факторов. Риск летального исхода значительно повышается при возрасте пациента старше 65 лет, тяжелой сопутствующей патологии (онкозаболевания, СПИД, цирротическая трансформация печени), больших размерах перфоративного отверстия, длительном анамнезе прободной язвы желудка до операции. 70% летальных исходов при язвенной болезни желудка обусловлены прободной язвой желудка. Единственным методом профилактики данного состояния является своевременное выявление и лечение язвенной болезни желудка.
Источник