Признаки хронического панкреатита диета
Поджелудочная железа, когда воспаляется, то перестает вбрасывать в двенадцатиперстную кишку пищеварительный сок. Без этого секрета еда не расщепляется на простые вещества и не усваивается. Самая частая причина панкреатита – пристрастие к жирной пище, сдобренной алкоголем. Вот почему диета при его лечении – главное лечебное средство.
Правила диеты при панкреатите
У многих людей болезнь быстро становится хронической. Если поставлен диагноз острый панкреатит – диета 5п снижает риск такой перспективы и ограждает от развития диабета. Стол 5а назначается, когда панкреатит осложнен воспалением желчных путей, а стол 1 – заболеваниями желудка. Диета при заболевании поджелудочной железы в хронической форме во время обострений более строга.
Основные правила диеты при панкреатите предписывают больному:
- соблюдать норму жиров – 80 г, углеводов – 350 г;
- отказаться от копченых продуктов и жареных блюд;
- готовить пищу по диетическим рецептам;
- кушать спустя каждые 3 часа;
- употреблять теплые блюда в протертом виде;
- поедать блюда маленькими порциями;
- есть медленно, длительно пережевывая пищу;
- не запивать еду.
Что можно есть при панкреатите
При всех запретах и ограничениях меню может быть очень разнообразным. Что можно кушать при панкреатите? В рацион включают:
- салаты, винегреты, пюре (вареные морковь, свекла, картофель, кабачки, цветная капуста, молодая фасоль);
- сельдерей (в стадии ремиссии);
- овощные супы, борщи;
- мясные блюда из отварной нежирной курятины, говядины, рыбы;
- растительные масла;
- любые нежирные молочные продукты (включая сливки, йогурты), творог, сыры;
- овсяную, гречневую, тыквенную каши на молоке;
- белки куриных яиц;
- компоты (свежие фрукты, ягоды, сухофрукты);
- яблоки некислых сортов, богатые железом;
- слегка черствый хлеб.
Что нельзя есть при панкреатите
Воспаленный орган остро нуждается в передышке, в щадящем режиме работы. Что нельзя есть при панкреатите поджелудочной железы? Полностью запрещены:
- алкоголь;
- жирные, наваристые первые блюда;
- свинина, сало, баранина, гусятина, утятина, субпродукты;
- копчености, колбасы;
- жирные сорта рыбы;
- любые консервы, маринады;
- жареные вторые блюда (в том числе яичница);
- яйца, сваренные вкрутую;
- фастфуд;
- острые соусы, приправы;
- сырой лук, чеснок, редис, редька, болгарский перец;
- бобовые;
- грибы;
- щавель, шпинат;
- бананы, виноград, гранат, инжир, финики, клюква;
- сладкие десерты;
- какао, кофе, газировки;
- свежий хлеб, выпечка, сдоба.
Диета при хроническом панкреатите
Очень важно, чтобы больной организм ежедневно получал около 130 г белков, которые нужны для оптимального обмена веществ. Причем примерно 90 г должны составлять продукты животного происхождения (отварные или приготовленные по рецептам блюд на пару), а растительные – лишь 40 г. Потребление постных продуктов ограждает больного от риска ожирения печени.
Животных жиров в рационе при панкреатите должно быть 80%. Сливочное масло лучше добавлять в готовые блюда. Не стоит забывать о рецептах блюд с послабляющими продуктами (черносливом, курагой). Молоко лучше использовать в супах, кашах, соусах, киселях. Намного полезнее свежий кефир. Питание при панкреатите легкой хронической формы можно разнообразить нежирными сырами, омлетами на пару. Углеводов ежедневно организм не должен получать более 350 г.
Диета при обострении хронического панкреатита должна дать передышку измученной поджелудочной железе. Первые 2 дня тяжелого приступа болезни можно лишь пить теплый настой шиповника, чай, «Боржоми». На третий день больному панкреатитом разрешено давать жидкие супы-пюре, каши на воде, молочные кисели. После исчезновения болей рацион осторожно расширяют, добавляя более плотные, непротертые блюда.
Диета при остром панкреатите
Первые 2 дня болезни тоже показано полное воздержание от пищи – можно только пить воду, чай, настой шиповника (по 4-5 стаканов). Следующие 2 дня питание вводят с помощью капельниц. Затем диета при воспалении поджелудочной железы в острой фазе формируется на основе исключительно низкокалорийных продуктов. Дают их в очень малых количествах, чтобы не навредить.
Диета при остром панкреатите на протяжении второй и последующих недель становится более разнообразной. В меню включают:
- супы, жидкие каши и кисели, соки, зеленый чай;
- нежирную курятину (особенно паровые котлеты) вместо красного мяса, др. белковые продукты;
- богатые антиоксидантами овощи и фрукты.
Сколько длится диета при панкреатите поджелудочной железы
Сроки соблюдения правил диетического питания и для взрослого, и ребенка зависят от разновидности недуга. Лечение болезни в острой форме необходимо проводить только стационарно, а обострение хронической стадии – амбулаторно. Сколько длится диета при панкреатите поджелудочной железы в острой стадии? Курс лечения занимает примерно 2-3 недели. Диету же после выписки следует соблюдать минимум полгода.
Правильное, щадящее отношение к поджелудочной железе предотвращает в будущем обострения недуга и оберегает пациента от появления диабета. Если же воспаление стало хроническим, то человек должен следовать диетическому меню при панкреатите всю жизнь. Даже после перехода недуга в стадию стойкой ремиссии не следует обольщаться в надежде на полное выздоровление.
Примерное меню диеты при панкреатите на неделю
Приемлемы самые разные варианты. Главное – если назначена диета 5п, меню на неделю при панкреатите должно быть разнообразным. Например:
Завтраки:
- свекольный салат, компот;
- творог, настой шиповника;
- омлет на пару, чай с печеньем;
- овсянка, кисель;
- тыквенная каша, узвар;
- сыр с галетами, настой шиповника;
- каша гречневая, чай.
Вторые завтраки:
- рис с изюмом;
- салат из моркови;
- яблоко, запеченное с курагой;
- морковно-тыквенное пюре;
- отварная свекла;
- взбитые белки;
- запеченное яблоко.
Обеды:
- постные супы, борщи;
- рыба с рисом;
- говядина отварная;
- творожная запеканка;
- куриная котлета;
- макароны по-флотски;
- соте.
Полдники:
- фруктовое желе;
- овощной рулет;
- ягодный кисель;
- фруктовый пудинг;
- запеченный картофель;
- бутерброд с сыром и маслом;
- пюре фасолевое.
Ужины:
- яблочное пюре, йогурт;
- рис с изюмом, варенец;
- винегрет, мацони;
- отварная цветная капуста, простокваша;
- кабачковая икра, кефир;
- омлет, ряженка;
- рисовый пудинг, йогурт.
Видео: диета при панкреатите
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация,
представленная в статье, носит ознакомительный характер. Материалы статьи не
призывают к самостоятельному лечению. Только квалифицированный врач может
поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных
особенностей конкретного пациента.
Источник
Хронический панкреатит или просто хроническое воспаление поджелудочной железы, довольно распространенная болезнь взрослых, однако больше половины населения не знают что больны ею до прохождения обследований у специалиста на совсем другое заболевание.
В это статье мы хотим рассказать вам, что такое хронический панкреатит и как его лечить, а также по каким признаком можно выявить у себя хроническое воспаление поджелудочной железы.
Что такое хронический панкреатит?
Хронический панкреатит (ХП) — это воспаление в поджелудочной железе, которое прогрессирует, постепенно нанося непоправимый урон органу. Вследствие, это приводит к нарушению как экзокринных, так и эндокринных функций поджелудочной железы.
Обструкция протока поджелудочной железы, злоупотребление алкоголем и аутоиммунные заболевания являются одними из распространенных причин хронического панкреатита. Боль в животе, тошнота, рвота, снижение аппетита, экзокринная и эндокринная дисфункция являются одними из первых признаков хронического панкреатита.
Эпидемиология
По оценкам, в промышленно развитых странах только 3,5-10 из 100 000 человек заболевают хроническим панкреатитом.
Это заболевание чаще всего развивается у пациентов в возрасте от 30 до 40 лет, чаще у мужчин, чем у женщин. По оценкам, ежегодно в больницах регистрируется около 87 000 случаев панкреатита.
Алкогольное заболевание чаще встречается у мужчин, в то время как идиопатическая и гиперлипидемическая форма этого заболевания чаще встречается у женщин.
Причины
Основной причиной хронического панкреатита является плохой обмен веществ (т. е. результат химических реакций в организме) вследствие болезней и проч. факторов.
Заболевание может возникать по причине следующих патологических процессов у человека:
- внутрипротоковая обструкция опухолями или камнями;
- токсичные метаболиты, которые выделяют цитокины (из ацинарных клеток поджелудочной железы);
- некроз, фиброз поджелудочной железы;
- окислительный стресс;
- ишемия;
- хронический алкоголизм;
- аутоиммунные нарушения;
- гиперлипидемия, гиперкальциемия;
- обструкция (закупорка) главного панкреатического протока (может быть врожденной или приобретенной).
Наследственный панкреатит является аутосомно-доминантным заболеванием, на долю которого приходится 1% случаев. Муковисцидоз, аутосомно-рецессивное заболевание, составляет небольшое количество случаев хронического панкреатита.
Хронический аутоиммунный панкреатит имеет клинические особенности, такие как увеличенной поджелудочной железы, суженного протока поджелудочной железы, циркуляции гамма-глобулина и наличия аутоантител. Причины заболевания почти в 30% случаев являются идиопатическим (самостоятельным).
Тупая травма живота, возникшая в результате несчастного случая, приводит к приобретенному обструктивному хроническому панкреатиту.
Некротические воспаления в поджелудочной железы является типичным ответом на травму. Отложение внеклеточного матрикса и пролиферация фибробластов в поджелудочной железе включает сложное взаимодействие группа гормоноподобных белков, как цитокинов, факторов роста и хемокинов.
При повреждении поджелудочной железы происходит высвобождение белка, который контролирует пролиферацию (трансформирующий ростовой фактор бета) и его локальная экспрессия стимулируют рост мезенхимных клеток и увеличивают синтез белков внеклеточного матрикса, таких как фибронектин, протеогликаны и коллагены.
Существуют доказательства того, что хемокины, семейство небольших цитокинов участвуют в начале и развитии хронического панкреатита.
Провоцирующие факторы хронического панкреатита

На первый план выходит такой фактор, как злоупотребление алкоголем, в связи с этим количество заболеваний стремительно растёт. Это касается как представителей мужского пола, так и женщин, которые частенько любят пригубить.
Вторым основным фактором провоцирующим заболевание является желчнокаменная болезнь, в большинстве выявляется у женщин.
Также триггерами способными спровоцировать хронический панкреатит могут быть лишний вес, ожирение, перенесенные вирусные и бактериальные инфекции.
Бесконтрольное употребление различных препаратов также приводит к заболеванию. Желудок и кишечник сплоченная система, разные неполадки в которой, сразу влияют на близлежащие органы, в их числе и поджелудочная железа.
Симптомы и признаки хронического панкреатита
Симптомы хронического панкреатита проявляются эпизодами тяжести, возникающими в промежутках, наряду с постоянной болью.
Одним из основных симптомов этого заболевания является боль в животе в эпигастральной области, которая иррадиирует в спину, вероятно, из-за обструкции протока поджелудочной железы.
Тяжесть боли может варьироваться: от сильной, что даже требуются опиатные анальгетики, до легкой, еле заметной.
Вторичные симптомы этого состояния включают вздутии живота и появление газов, тошноту, рвоту, снижение аппетита, горечь во рту, экзокринную и эндокринную дисфункцию. Экзокринная дисфункция приводит к потере веса, дефициту белка, диарее и стеаторее. Эндокринная дисфункция приводит к развитию вторичного сахарного диабета.
Возможные осложнения
Хронический панкреатит вызывает постепенное повреждение поджелудочной железы. На ранних стадиях возникают периодические острые эпизоды, вызывающие сильную боль.
Со временем поврежденная ткань поджелудочной железы превращается в заполненные жидкостью камеры, так называемые ложные кисты (псевдокисты). Псевдокисты собирают сок поджелудочной железы и заключают в зернистую или волокнистую ткань, в результате происходят воспаления, внутренние кровотечения.
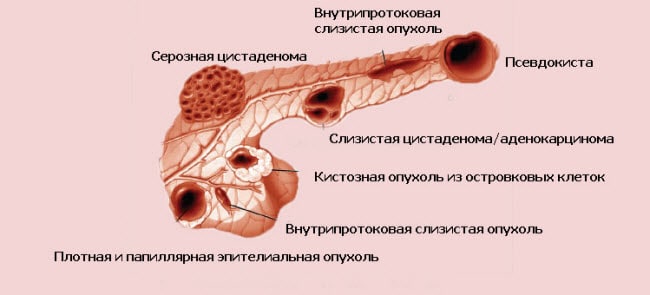
Кроме того, в поджелудочной железе и прилегающих тканях может происходить обширная кальцификация (отложений солей кальция). В системе протоков образуются перетяжки, а со временем, камни поджелудочной железы. Они препятствуют секреции и вызывают накопление пищеварительных соков.
При заболевании поражается эндокринная функция поджелудочной, нарушается выработка инсулина. Если повреждения в поджелудочной железе запущенны сильно, это приводит к значительному расстройству желудка с потерей веса и анорексии, возникает сахарный диабет. В качестве позднего осложнения может возникнуть рак поджелудочной железы.
Проч. не менее страшные осложнения во время заболевания:
- бактериальная инфекция мертвых тканей из-за заражения крови (сепсис);
- сердечно-сосудистый (гемодинамический, циркуляторный) шок;
- нарушение свертывания крови (так называемая коагулопатия потребления);
- стойкое увеличение содержания глюкозы в крови;
- сердечно-сосудистая, дыхательная и почечная недостаточность;
- у алкоголиков, симптомы алкогольной абстиненции (истерический страх и невроз навязчивых состояний) во время курса терапии.
Клиническое обследование
Провести диагностику хронического панкреатита нелегко, потому что визуальные исследования и анализы крови этого заболевания не очень специфичны. Анализы крови используются для оценки уровня ферментов поджелудочной железы, уровня сахара в крови и функционирования печени, и почек.
Стул также может быть проверен на наличие ферментов и жира. Визуальные исследования поджелудочной железы проводятся с помощью компьютерной томографии, рентгенографии, магнитно-резонансной холангиопанкреатографии и трансабдоминального ультразвукового исследования (УЗИ).
Лечение хронического панкреатита
Лечение хронического панкреатита должно быть начато, как только оно будет диагностировано.
Задержка в лечении может вызвать необратимое повреждение поджелудочной железы и привести к хронической боли, которую уже трудно будет вылечить.
Большинство пациентов испытывают облегчение боли при использовании нестероидных противовоспалительных препаратов, таких как ибупрофен и парацетамол, вместе с антиоксидантами. Инъекция может блокировать целиакию, не давая нервам поджелудочной железы сообщать о боли головному мозгу.
Хирургические варианты лечения рассматриваются, при неэффективности традиционной медицины. Операция под названием панкреатоеюностомия обеспечивает облегчение боли почти у 80% больных.
Воспаление поджелудочной железы также можно устранить с помощью процедуры Уиппла (операция ПДР – операция панкреатодуоденальной резекции). Общая панкреатэктомия с аутотрансплантацией островков поджелудочной железы обеспечивает облегчение симптомов.
Также эффективен прием витамина С и Е, метионина и селена для терапии окислительного стресса при хроническом панкреатите.
Как лечить хронический панкреатит в домашних условиях
При терапии заболевания дома отлично помогают семена льна. Для лечения можно воспользоваться следующими 2 эффективными рецептами:
- Кисель с льна: в термос залить 1 литр кипятка, добавить 3 столовых ложки семян льна, закрыть и оставить настаиваться. Средство нужно готовить с вечера, тогда утром останется только взболтать, процедить его и принимать за 30 минут до еды по половине стакана 3 раза в сутки.
- Лечебный отвара. Смешать в эмалированной кастрюле 85 грамм семян льна и 1 литр воды, довести до кипения, варить на медленном огне 2 часа, плотно накрыв крышкой.
Продолжительность терапии хронического панкреатита семенами льна 2-2,5 месяца.
При лечение заболевания в домашних условиях применяются также следующие препараты:
- Пищеварительные препараты ферменты (Панкрал, Панкреатин, Панстал, Фестал) — при лечении любого органа необходимо обеспечивание физиологического покоя, для этого используются ферменты (белки, являющиеся биологическими катализаторами, которые изменяют скорость протекания реакций в организме). Этим препаратам больше 100 лет. Они не содержат элементов зависимости.
- Препараты секретолитики (Дротаверин) — лекарственные средства способствующие понижению выработки поджелудочного сока, иногда они предназначаются раньше ферментных. Из-за того что основная причина, которая заставляет вырабатывать сок, агрессивная среда в желудке, секретолитики подавляют её.
- Спазмолитики (Папаверин, Но-Шпа и проч.) — выписываются для понижения давления в поджелудочном протоке, провоцирующая сильные боли.
Хронический панкреатит относится к патологиям кислотной зависимости, в 90% случаев преследуется повышенная кислотность, в кислой среде нет возможности работать тем же ферментам, из-за этого при комбинации этих лекарственных средств эффективность терапии увеличивается.
Из не лекарственных, хорошо подойдёт к употреблению в домашних условиях минеральные воды:
- Боржоми;
- Ессентуки №4 и №17;
- Смирновская минеральная вода;
- Лужанская;
- Поляна Квасова;
- Минеральная вода Ласточка.
В этих минеральных водах содержится достаточное количество щелочи, которые способствуют быстрой терапии хронического панкреатита.
Диета при хроническом панкреатите: что можно есть и что нельзя?

Состояние поджелудочной имеет большую зависимость от употребляемой пищи. Мясные продукты желательно кушать обезжиренные, постные. При хроническом панкреатите из рациона сразу исключаются:
- сливочное масло;
- кисломолочные продукты;
- жаренное, копчённое;
- маринованные продукты;
- сладкого;
- алкоголь в любом виде.
Они способствуют повышению кислотности в желудке, заставляя поджелудочную в большом количестве вырабатывать пищеварительный сок.
При употреблении жирной пищи, и злоупотребления алкоголя, ферменты само разрушают клетки поджелудочной железы. Из рациона необходимо убрать также сахар, варенье и проч. сладости.
Таблица всех разрешенных и запрещенных продуктов при хроническом панкреатите:
| Разрешено потреблять | Запрещено потреблять |
|
|
Примерное меню на день
Завтрак:
- два яичных белка, омлет со шпинатом;
- один ломтик тоста из цельной пшеницы;
- некрепкий кофе или чай.
Полдник:
- одно яблоко;
- чай.
Обед:
- рис и красная или черная фасоль;
- одна лепешка;
- 100 грамм мяса куриной грудки;
- вода или сок.
Полдник:
- крекеры из цельной пшеницы;
- один банан;
- вода.
Обед:
- тунец консервированный в собственном соку;
- маленький зеленый салат с обезжиренной заправкой или бальзамическим уксусом (без масла);
- вода или сок.
Вечерний ужин (перекус):
- нежирный греческий йогурт с черникой и медом;
- вода или травяной чай.
В жирной пище находится много холестерина, он не растворяется в воде. Важно есть поменьше жиров, масло, колбасы, сало. Нужно принимать, больше рыбы, цельных злаков, и много жидкости, чтобы не допустить обезвоживание организма.
Профилактика и рекомендации
Поскольку большинство случаев хронического панкреатита связано с чрезмерным употреблением алкоголя, отказ от алкоголя может снизить риск развития хронического панкреатита. В серьезных случаях алкогольной зависимости (т. е. алкоголизма) может понадобиться помощь квалифицированного нарколога. Также не забывает придерживаться диете выше.
Прогноз для больных

Прогностическими факторами, связанными с хроническим панкреатитом, являются диагностический возраст, употребление алкоголя, курение и цирроз печени.
В исследовании, проведенном на международном уровне, выживаемость людей с хроническим панкреатитом составила 70% после 10 лет заболевания и 45% после 20 лет. Риск развития рака поджелудочной железы составил 4% через 20 лет.
Распространенными осложнениями заболевания являются механическая обструкция желчного протока и двенадцатиперстной кишки, образование псевдокисты поджелудочной железы.
Псевдокисты развиваются примерно у 10% больных с хроническим панкреатитом. Сахарный диабет и псевдоаневризма являются вторичными осложнениями этого заболевания.
Резюмируя
Воспаление в поджелудочной железе, которое длится в течение короткого промежутка времени (неделя-месяц), называется острым панкреатитом, а тот который длиться 2-3 месяца или в течение более длительного периода, называется хроническим панкреатитом.
Со временем панкреатит приводит к повреждению и рубцеванию поджелудочной железы. Кальциевые камни, которые развиваются в поджелудочной железе, могут блокировать выход или проток поджелудочной железы, который переносит ферменты поджелудочной железы и соки поджелудочной железы в кишечник.
Снижение уровня ферментов поджелудочной железы вызывает нарушение пищеварения, тогда как снижение гормонов поджелудочной железы ухудшает регуляцию сахара в крови.
Низкий уровень ферментов поджелудочной железы приводит к недоеданию из-за плохой абсорбции и потери большего количества жира в кале. Если уровень сахара в крови не поддерживается в пределах нормы, это приводит к диабету.
Источник


