Причины хронической язвы желудка
Хроническая язва желудка – это болезнь, которая характеризуется нарушением целостности слизистого слоя оболочки этого органа. Такое состояние всегда развивается на фоне невылеченной во время острой формы недуга. При этом нарушается не только поверхность слизистой, но ещё происходит неправильное функционирование желудка, появление внутренних кровоизлияний и прободение стенки. В большинстве случаев болезнь встречается у людей среднего возраста от двадцати до пятидесяти лет. Мужчины страдают от подобного недуга в несколько раз чаще, чем женщины.
Есть несколько благоприятных факторов, которые могут способствовать тому, что развивается хроническое течение болезни. Главными из них являются – ведение нездорового образа жизни, нерациональное питание и наличие других заболеваний ЖКТ.
Симптоматика этого расстройства беспокоит пациента только в период прекращения стадии ремиссии. К основным симптомам можно отнести – болезненность, развитие внутренних кровотечений и приступы тошноты. Установить окончательный диагноз представляется возможным только после проведения инструментальных обследований пациента.
Лечение хронического течения язвенной болезни состоит из консервативных методик, в частности приёма лекарственных препаратов и соблюдения диеты. Хирургическое вмешательство показано только при развитии осложнений или неэффективности других способов терапии.
Основным фактором проявления хронической язвы желудка считается несвоевременное устранение острого течения недуга. Однако есть несколько причин, которые могут этому способствовать:
- наследственная предрасположенность;
- патологическое воздействие бактерии Хеликобактер пилори;
- нерациональный режим питания и пристрастие к грубой и вредной пище, в частности жирным или острым блюдам;
- злоупотребление алкогольными напитками и никотином;
- продолжительное влияние стрессовых ситуаций;
- бесконтрольный приём некоторых лекарственных препаратов;
- нарушение функционирования органов дыхательной системы, почек и сердца;
- недостаточность в организме витаминов и некоторых питательных элементов, в частности железа;
- низкий уровень иммунной системы;
- протекание в организме других заболеваний ЖКТ;
- широкий спектр травм брюшины.
Такие обстоятельства вызывают хроническое течение болезни не только у взрослых, но и у подростков.
Специалистами из области гастроэнтерологии выделено несколько разновидностей подобного расстройства. В зависимости от частоты проявления обострений выражения клинической картины, болезнь делится на:
- протекание с частыми обострениями, которых наблюдается более двух раз в год;
- течение с редкими периодами обострения – в большинстве случаев наблюдается один или два эпизода смены ремиссии и обострения.
Также есть несколько форм протекания болезни:
- типичная – характеризуется появлением специфических симптомов подобного расстройства. Зачастую отмечаются сезонные обострения в весенне-осенний период;
- атипичная – отличается тем, что характерная симптоматика и болевой синдром отсутствуют. В таких случаях говорят о «немых» язвах.

Классификация хронической язвы желудка
По количеству сформированных язв, такой недуг бывает единичным и множественным.
Кроме этого, существует разделение по месту локализации очагов патологического процесса:
- в зоне большой или малой кривизны, которые ещё называют углом желудка;
- на передней или задней стенке этого органа.
Во время диагностики нередко учитывается глубина поражений, которые могут быть:
- поверхностными – наблюдается незначительный дефект;
- глубокими.
Ещё существует несколько стадий развития непосредственно язвы:
- активное обострение – выражается типичной симптоматикой язвы желудка;
- формирование рубца – который образуется после заживления язвочек;
- ремиссия – отличается временным отсутствием признаков. На время продолжительности этого этапа влияют ведение здорового образа жизни, соблюдение рекомендаций относительно диеты и другие методики лечения.
Помимо этого, болезнь может протекать с повышенной, пониженной или нулевой секрецией соляной кислоты.
Хронические язвы желудка могут длительное время никак себя не проявлять, однако под влиянием предрасполагающих факторов выражаются следующие признаки клинической картины:
- болевой синдром с локализацией в проекции желудка, т. е. в верхней части передней стенки брюшной полости. Может появляться при длительных перерывах между потреблением пищи, а также натощак. Отмечается значительное снижение болезненности после еды;
- нарушение процессов пищеварения, что выражается в чередовании запоров и диареи;
- изменение оттенка каловых масс – они приобретают чёрный цвет. Это говорит о развитии такого осложнения, как кровотечение, что было вызвано углублением язвы;
- приступы тошноты, которые довольно редко заканчиваются рвотой;
- изжога и отрыжка с кислым содержимым;
- повышенное выделение газов;
- нарушение сна и плохое настроение;
- раздражительность;
- снижение массы тела происходит даже несмотря на употребление большого количества пищи.
Отличительным признаком хронического течения язвы желудка является то, что в большинстве случаев периоды обострения носят сезонный характер и выражаются весной или осенью, в то время как летом и зимой симптомы стихают или полностью отсутствуют.
Чтобы поставить правильный диагноз и дифференцировать болезнь от других расстройств ЖКТ, пациенту обязательно назначают прохождение ряда инструментальных обследований. Но перед их назначением врач-гастроэнтеролог должен ознакомиться с историей болезни и анамнезом жизни пациента, а также выполнить тщательный опрос и осмотр. Такие мероприятия дадут возможность выявить причины формирования хронической язвенной болезни и определить на какой стадии она протекает.
После этого осуществляются лабораторные исследования, которые включают в себя осуществление:
- общего анализа крови – для обнаружения изменения её состава;
- общего изучения урины – что поможет выявить сопутствующие расстройства;
- микроскопических исследований каловых масс – даст возможность понять специалисту, есть ли осложнения у пациента или нет;
- специальных дыхательных и других тестов, для подтверждения наличия бактерии Хеликобактер пилори.
Наибольшей диагностической ценностью обладают инструментальные обследования, которые состоят из выполнения:
- ЭГДС – эндоскопической процедуры изучения поверхности не только желудка, но и других органов ЖКТ;
- рентгенографии, КТ и МРТ – для определения степени поражения и распространённости язвенной болезни, а также уточнение места локализации, в частности какая стенка или угол вовлечены в болезнетворный процесс;
- УЗИ органов брюшины;
- биопсии – забора небольшой частички поражённого органа для выполнения последующих микроскопических, гистологических и цитологических исследований.

Проведение эндоскопической процедуры
Только после таких мероприятий врач назначает тактику лечения в индивидуальном порядке для каждого пациента.
Хроническое течение язвы желудка является опасным состоянием, потому что существует высокая вероятность развития тяжёлых осложнений. Именно по этой причине применяется комплексная терапия, которая заключается в применении консервативных методик.
Медикаментозное лечение состоит из приёма:
- антибиотиков для устранения влияния болезнетворной бактерии. По причине того, что Хеликобактер пилори довольно быстро привыкает к различным препаратам, за весь курс терапии врач их может сменить не один раз;
- репаративных веществ – направленные на восстановление и защиту слизистой;
- антисекреторных препаратов, которые необходимы для восстановления нормального уровня соляной кислоты.
Также хороших результатов можно добиться при соблюдении диеты, основные правила которой заключаются в:
- частом и дробном потреблении пищи;
- приготовлении блюд наиболее щадящими методиками, такими как – пропаривание, варка, тушение и запекание, но без использования жиров, соли и острых пряностей;
- тщательном пережёвывании пищи;
- полном отказе от некоторых продуктов питания. Полный список разрешённых и запрещённых продуктов предоставляет лечащий врач.
В некоторых случаях можно использовать народные средства медицины.
Хирургические операции проводят при неэффективности консервативных способов лечения, при развитии осложнений или при частых обострениях заболевания.
При несвоевременном устранении заболевания существует вероятность развития тяжёлых осложнений, опасных для жизни. К ним можно отнести:
- внутренние кровотечения, что выражается в изменении оттенка каловых масс и рвоте, которая по консистенции напоминает кофейную гущу;
- перфорация язвы – это разрыв стенки желудка;
- формирование воспалительного процесса в брюшине или перитонит;
- распространение воспаления на близлежащие органы;
- образование злокачественного образования.
Специфической профилактики при хронической язве желудка не существует. Пациентам нужно лишь вести здоровый образ жизни, соблюдать правила диеты и регулярно проходить обследования у специалиста, в особенности при обострениях. Такие меры помогут продлить стадию ремиссии.
Источник
Хроническая язва желудка всегда возникает на фоне не вылеченной острой формы. Язвенная болезнь желудка (лат.Ulcusgastrica), ЯБЖ — патология, когда на слизистой органа развивается локальный язвенный дефект в результате трофических нарушений под действием агрессивных факторов.
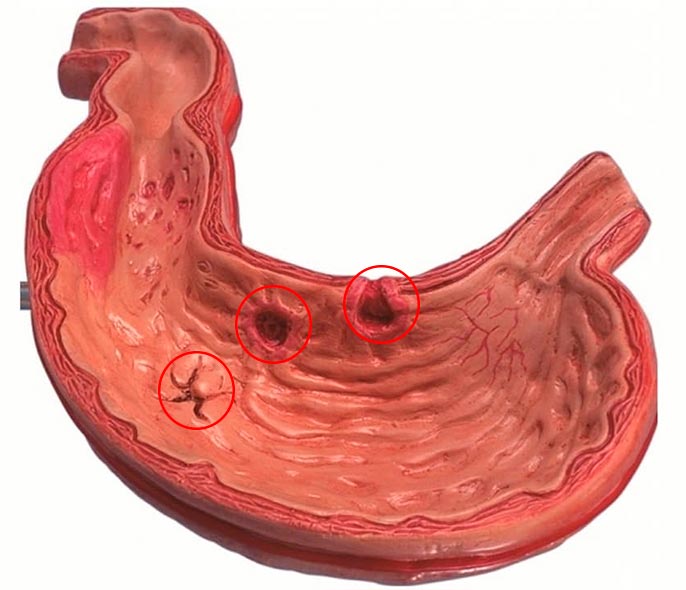
Секреция желудочного сока при ЯБЖ не увеличивается, заболевание имеет рецидивирующее течение с обострениями и ремиссиями.
Обострение приходится чаще всего на весну и осень. Причиной патологии становится дисбаланс между защитными механизмами и агрессивными факторами.
Механизм развития язвы
Причиной, по которой образуется язвенная болезнь желудка (ЯБЖ), становится дисбаланс между защитными механизмами и агрессивными факторами.
Внутренняя стенка желудка покрыта слизистой оболочкой, на поверхности которой в норме всегда продуцируется слизь. В данном случае она имеет защитную роль, предохраняя желудок от воздействия соляной кислоты, повреждения стенки грубыми продуктами, микрофлорой, лекарствами и пр.
Если этой слизи оказывается меньше нормы, например, при стрессах под воздействием гормонов и повышенного тонуса вагусного нерва, в слизистой появляется «слабое место». При повреждении его со временем образуется эрозия — это механизм так называемой «стрессовой язвы». Нарушается не только целостность стенки, но и работа желудка.
Схема развития язвы желудка при воздействии Хеликобактер пилори: H. pylori проникает через слой слизи и прикрепляется к стенке желудка — клеткам эпителия. Далее она начинает производить уреазу, которая расщепляет мочевину на аммиак, нейтрализующий соляную кислоту.
Бактерии благополучно размножаются и образуют в стенке желудка так называемый инфекционный центр. Здесь развивается воспаление, гибнут клетки эпителия, слизистая разрушается и формируется язва.
По статистике, хроническая язва желудка чаще встречается у мужчин от 25 до 50 лет. Это 70% больных. После 50 лет ЯБЖ обнаруживается только у каждого пятого. Патологией страдают до 15% населения в мире.
Причины хронической язвы желудка
Главными неблагоприятными факторами, из-за которых возникает хроническая язва желудка, становятся нерациональное питание, нездоровый образ жизни, наличие сопутствующих патологий ЖКТ.
Способствующие моменты:
- наследственность;
- проникновение бактерии Хеликобактер пилори (40% язв);
- пристрастие к жирному, жареному и острому, кофе и кофеинсодержащим напиткам, горячим блюдам, мороженому, сдобе (вызывает повышенную выработку пепсина), газировке;
- также к алиментарным факторам относится еда всухомятку, фастфуды, соленья, копчености, пряности;
- курение и алкоголь;
- длительные стрессы;
- продолжительный прием некоторых лекарств, имеющих ульцерогенное действие (НПВС, аспирин, гипотензивные и др.);
- нарушение работы ССС, почек и органов дыхания;
- анемии и гиповитаминозы;
- снижение иммунитета;
- травмы брюшины.
К более редким причинам относятся заболевания: болезнь Крона, язвенный колит, опухоли желудка, панкреатиты, циррозы печени, сахарный диабет, ВИЧ, лимфома, сифилис и др.
Имеются данные, что язве больше подвержены люди с 1 группой крови.
Классификация язв желудка
Язвы желудка делятся на острые и хронические. Острая, как и хроническая, бывает с кровотечением, прободением и без.
ЯБЖ коварна тем, что периоды сильных болей сменяются полным молчанием язвы, что создает иллюзию выздоровления. Но патологические процессы в желудке в это время продолжают развиваться.
Систематизация патологии довольно сложная и обширная:
- она делится по локализации на стенках желудка;
- по размеру — небольшая — меньше 5 мм; средняя — до 1 см; крупная — до 3 см; гигантская — более 3 см;
- по количеству язв (единичные и множественные);
- по глубине поражения (поверхностные и глубокие);
- по стадиям (активная, рубцевания, белого и красного рубца, длительное отсутствие рубцевания);
- по фазе (обострение и ремиссии — полные и неполные);
- по течению (латентное, среднее и тяжелое);
- по частоте обострений (редкие и частые);
- по выработке соляной кислоты (повышенная, пониженная, нулевая кислотность);
- по форме протекания (типичные и атипичные).
Симптомы хронической язвы желудка

Обострение язвы желудка приводит и к появлению симптоматики:
- боль натощак с отдачей в спину, грудную клетку;
- боли могут локализоваться в правой половине живота, подреберье, пояснице, сердце;
- отрыжка кислым;
- рвота;
- изжога (симптомы появляются через 2-3 часа после еды);
- газообразование;
- повышенный аппетит и быстрое насыщение;
- снижение веса;
- раздражительность и нервозность;
- нарушение сна и снижение настроения;
- сезонность болей — патология обостряется осенью и весной;
- белый налет на языке;
- тяжесть в желудке после еды;
- запоры;
- тошнота;
- гипергидроз ладоней;
- запах изо рта.
Тяжесть и боли в желудке на натощак, а так же тошнота — одни из признаков хронической язвы желудка.
Боли обычно определяются в эпигастральной области. После приема пищи они постепенно стихают. Если кал становится черного цвета, то это может быть признаком кровотечения, необходимо срочно обращаться к врачу.
Диагностика
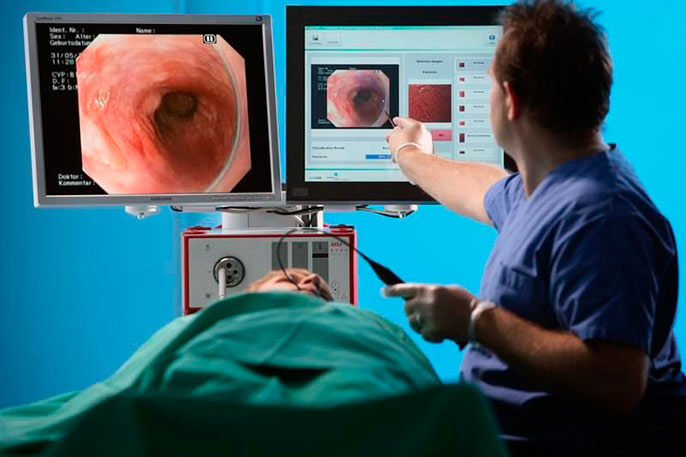
Основой диагностики становится проведение ФЭГДС (гастроскопии). Другие методы имеют второстепенное значение.
Проводятся:
- общие анализы мочи, крови, кала;
- тест кала на скрытое кровотечение;
- биопсия ткани при гастроскопии (микропрепарат № 121 при хронической ЯБЖ дает представление о состоянии сосудистых стенок желудка, его железистого эпителия).
Микропрепарат — предметное стекло с расположенным на нем биоптатом для исследования под микроскопом.
Сверху оно защищается тонким покровным стеклом. Созданы микропрепараты по разным патологиям. Они пронумерованы, и в любое время можно ознакомиться с их описанием.
При язве желудка видно, что ее дно в стадии обострения состоит из 4 слоев:
- наружный — фибринозно-гнойный экссудат;
- второй — имеется фибриноидный некроз;
- третий — слой грануляций;
- четвертый — рубцовая ткань.
Слизистая по краям язвы гиперплазирована.
Назначается УЗИ органов ЖКТ (ЯБЖ часто сочетается с болезнью поджелудочной железы и гепатобилиарной системы), рентгенография с введением контрастного вещества сегодня применяется реже. Проводят и отслеживание изменения уровня рН желудка на протяжении суток (мониторинг желудочного сока).
При хеликобактериозе необходимо определить чувствительность к антибиотикам. Хеликобактер определяют анализом крови на выявление уровня антител к ней.
Все методы для определения микроорганизма достаточно дорогие, поэтому часто проводится довольно точный и дешевый способ — быстрый и дыхательный радионуклидный уреазные тесты:
- В первом случае при гастроскопии берется биоптат со слизистой и помещается в специальную среду с содержанием мочевины и индикатора. При наличии уреазы стрелка покажет увеличение аммиака.
- В втором случае в выдыхаемом воздухе определяют уровень мочевины, продуцируемой бактерией. При необходимости назначают КТ.
Лечение хронической язвы желудка
Лечение всегда должно быть комплексным. Подразумевается проведение консервативной терапии и хирургического вмешательства.
Основное требование — своевременность лечения. Кроме приема медикаментозных препаратов, применяют физиотерапевтическое лечение, фитотерапию, диетотерапию.
При наличии сопутствующих патологий обязательным становится их лечение (дуодениты, гастриты, гепатиты и др.). Медикаментозная терапия определяется степенью патологии, размерами язвы и длится от 2 до 6 недель.
Антибактериальная терапия и нормализация уровня желудочного сока
Назначается при наличии Хеликобактер пилори. Для ее уничтожения применяется 1-2 курса антибиотиков. При язве желудка эффективными являются 4 группы препаратов: пенициллины (Амоксициллин), тетрациклины (Тетрациклин), макролиды (Кларитромицин) или производные нитромидазола (Метронидазол).
Тетрациклин применяют редко, он менее эффективен, чем 3 других средства. Амоксициллин очень эффективен и устойчив к действию соляной кислоты. Кларитромицин — основной антибиотик при язве, характеристики те же.
Для нормализации уровня желудочного сока назначают антисекреторные препараты. Они необходимы и потому, что Хеликобактер всегда повышает кислотность желудка. А это еще больше способствует образованию язв. Когда уровень кислотности нормализуется, исчезает изжога, тошнота, отрыжка, то снижается риск возникновения осложнений.
К антисекреторным средствам относятся:
- Антагонисты Н-2-гистаминовых рецепторов: имеют мощный антисекреторный эффект. Они блокируют рецепторы клеток, производящих соляную кислоту, и ее выработка сокращается. Они уменьшают продукцию пепсина, но зато стимулируют секрецию слизи желудка, улучшают его моторную функцию. К ним относятся 2 лекарственных средства — Ранитидин и Фамотидин.
- Блокаторы или ингибиторы протонной помпы — эти препараты на сегодня считаются основой лечения язв. Они блокируют заключительный этап образования соляной кислоты и не дают ей увеличиваться в желудке. Это Омез, Пантопразол, Омепразол и др. Их ценность также в том, что они создают благоприятные условия для борьбы с патогеном.
- Блокаторы М-холинорецепторов, или М-холинолитики, — они применяются при сильных болях, которые не снимаются спазмолитиками и антацидами. К этой группе относится только 1 вещество и его аналоги: пирензепин (Пирегексал, Гастроцепин, Гастромен).
Защита слизистой оболочки
Для защиты слизистой необходимы:
- лекарства Сайтотек, Мизопростол, которые усиливают выработку слизи;
- репаративные препараты, чтобы образовать защитное покрытие на дне язвы, — Сукральфат;
- средства Биогастрон, Кавед-С, Энтростил, обеспечивающие ускорение восстановления слизистой желудка.
Применение антацидов и висмутосодержащих препаратов и гангиолитиков
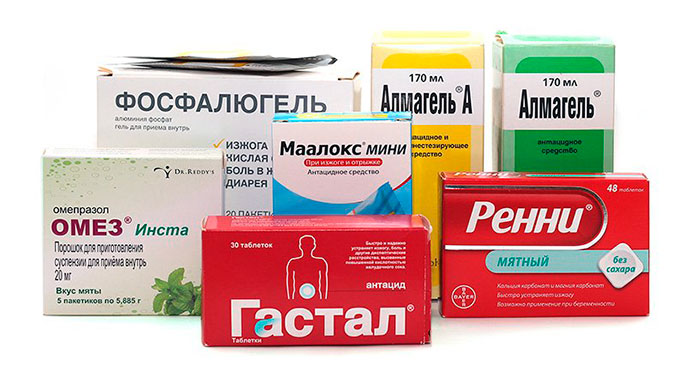
Антациды, висмутсодержащие медикаменты и гангиолитики нейтрализуют действие соляной кислоты. Среди них — Фосфалюгель, Маалокс, Гастал и др. Антациды хорошо снимают изжогу, боли, отрыжку. На выработку соляной кислоты они не влияют, а только нейтрализуют уже имеющуюся. В своем составе лекарства содержат соединения алюминия, магния или кальция.
Висмутсодержащие препараты имеют обволакивающий, антисептический и вяжущий эффекты. При действии желудочного сока образуют соединения, которые покрывают поверхность язв. Это не дает последним увеличиваться под действием соляной кислоты, помогает им рубцеваться, снимает боли. Также они коагулируют белки, что очень пагубно для Хеликобактер. К этим препаратам относится Де-нол, Вентрисол, Эскейп и т. п.
Ганглиолитики блокируют синапсы вегетативных ганглий симпатической и парасимпатической нервных систем, из-за чего снижается секреция соляной кислоты, улучшается трофика желудка, его моторная функция, уходят боли. К ним относятся: Кватерон, Бензогексоний, Димеколин.
Другие препараты и процедуры
Помимо вышеперечисленного назначаются:
- спазмолитики — снимают спазмы желудка (Дротаверин, Папаверин, Но-шпа).
- прокинетики — улучшают моторику желудка (Мотилиум, Домперидон, Итоприд).
- пробиотики — для сохранения и восстановления полезной микрофлоры (Линекс, Лактобактерин и др).
После стихания острого периода применяется физиотерапия: электрофорез, ультразвук, УВЧ.
При желудочной патологии всегда показано санаторно-курортное лечение с бальнеотерапией — хвойные и минеральные ванны, грязевые процедуры.
Помимо диеты, приветствуется применение лечебных минеральных вод.
Хирургическое лечение
Это лечение применяется:
- при отсутствии эффекта от консервативной терапии;
- при риске возникновения осложнений ЯЖБ;
- при кровотечении из желудка, прободении язвы;
- при сужении отдела привратника 2-3 степени;
- при незаживлении язвы в течение длительного времени;
- при малигнизации язвы.
Операция проводится классическим радикальным или лапароскопическим методом.
Известны следующие виды вмешательства:
- резекция — хроническая язва желудка удаляется с частью стенки желудка;
- ваготомия — рассечение ствола или ветви блуждающего нерва, которые усиливали выработку желудочного сока.
Специальная диета при хронической язве желудка
В первую неделю обострения назначают стол №1а, на второй — №1б, на третьей — №1.
Питаться требуется дробно, небольшими порциями. Пища должна быть теплой и приготовленной на пару.
Рацион включает в себя:
- слизистые супы, постное мясо;
- жидкие каши;
- яйца всмятку и на пару;
- нежирные творог и сливки;
- из напитков разрешены кисель и компот.
Не разрешаются:
- копчености, жареное, жирное, острое;
- наваристые бульоны;
- хлеб и сдоба;
- приправы;
- газообразующие овощи (капуста, бобовые, редька);
- кофе, какао, цитрусовые, помидоры.
Возможные осложнения хронической язвы желудка
Наиболее частые осложнения:
- перфорация язвы и появление кровотечения из нее;
- перитониты при перфорации;
- пенетрация — хроническая язва желудка переходит на соседние органы;
- стеноз привратника (конечная часть желудка, где пища переходит в ДПК) — рубцующаяся язва может привести к сужению привратника, способна развиться непроходимость.
Малигнизация — переход язвы в опухоль. При этом появляются и нарастают симптомы раковой интоксикации. Боли становятся нестерпимыми, постоянными, человек худеет, появляется отрыжка тухлыми яйцами, ухудшается общее состояние, кожные покровы становятся серо-желтого оттенка.
Перфорация желудка — при прободении язвы содержимое органа попадает в брюшную полость, развивается перитонит.
Острый деструктивный панкреатит, как осложнение язвы желудка, возникает при попадании желудочного сока на поджелудочную железу.
Кровотечения желудка могут закончиться летально при запоздалой помощи. У больного при кровотечении открывается рвота, имеющая вид кофейной гущи из-за примеси крови в рвотных массах.
Появляется одышка, бледность кожи, холодный пот, падает АД, возникает учащение пульса, стул становится черного цвета (мелена) из-за примеси крови. В этом случае необходимы срочные меры: вызов скорой и обязательная госпитализация.
Профилактика хронической язвы желудка
Специфической профилактики не существует, однако необходимо:
- наладить питание;
- вести здоровый образ жизни;
- соблюдать диету;
- регулярно обследоваться у врача.
В этих случаях можно удлинять ремиссию и добиться снижения частоты обострений.
Если в семье есть больной с ЯБЖ, у него должны быть отдельные столовые приборы.
Это делается для того, чтобы исключить проникновение Хеликобактер пилори к другим членам семьи.
Необходимо своевременно лечить все заболевания ЖКТ хронического характера, избегать стрессов, укреплять иммунитет.
Следует вести активный образ жизни, отказаться от курения и спиртного.
Источник

