При рецидиве болей при панкреатите
 Хронический рецидивирующий панкреатит
Хронический рецидивирующий панкреатитВ 1963 году на Международной Марсельской конференции была принята классификация 5 видов панкреатита. Так, по соглашению ведущих специалистов в области гастроэнтерологии были выведены основные группы:
- Острый панкреатит.
- Острый рецидивирующий панкреатит с биологическим и клиническим восстановлением органа пищеварения.
- Хронический рецидивирующий панкреатит, характеризующийся острыми атаками и неполным восстановлением тканевой структуры поджелудочной железы.
- Обструктивный панкреатит, который обусловлен нарушением проходимости проточного железистого канала и наличием камнеобразования.
- Необструктивная хроническая форма панкреатита, которая характеризуется функциональным и/или анатомическим повреждением органа пищеварительной системы.
В этой статье мы постараемся дать полную оценочную характеристику всех клинических проявлений, причин, симптоматических признаков, методов диагностики и способах лечения одного из видов хронического течения заболевания – рецидивирующего панкреатита хронической формы.
 Диагностика панкреатита
Диагностика панкреатита
Причины и клиническое проявление болезни
Хронический рецидивирующий панкреатит наблюдается чаще всего при холелитиазе, или желчнокаменной болезни, которая характеризуется образованием конкрементов (камней) в жёлчном пузыре или желчевыводящих протоках. Причинно-следственным фактором возникновения хронической формы заболевания поджелудочной железы принято считать злоупотребление алкоголем в сочетании с обильным иррациональным питанием. К другим причинам хронического течения панкреатита можно отнести:
- вирусное поражение органа пищеварения;
- механическое повреждение, приводящее к сотрясению поджелудочной железы;
- эндоскопическое или хирургическое вмешательство, приводящее к травматическому состоянию;
- психогенное воздействие: нервное перенапряжение, стрессовая ситуация;
- спастическое состояние сосудов;
- мышечная атрофия на выходе панкреатических и/или желчных проточных каналов.
Немаловажное значение имеет отношение больного человека к курению.
Важно! По статистике Всемирной организации здоровья (ВОЗ), в 75% повышается риск заболевания у курящих людей.
При хроническом панкреатите, рецидивирующее течение болезни характеризуется экзокринной недостаточностью, то есть неполноценной выработкой поджелудочной железы внешнесекреторных железистых веществ (пищеварительных ферментов). Рецидивирующее состояние хронического панкреатита – это результат перенесенной острой формы заболевания, при которой в поджелудочной железе образуется псевдокиста. Накапливая жидкость, она увеличивается в размерах и за счёт сдавливания соседних анатомических органов вызывает болевой синдром, нарушая при этом функциональную работу двенадцатиперстной кишки, желудка и всей пищеварительной системы. Прогрессирование болезни приводит к истощению железистой ткани, разрастанию (фиброзу), замещению соединительных тканей паренхимы поджелудочной железы.
Важно! Хронический паренхиматозный панкреатит с рецидивирующим болевым синдромом может стать причиной повторного проявления острой формы панкреатита.
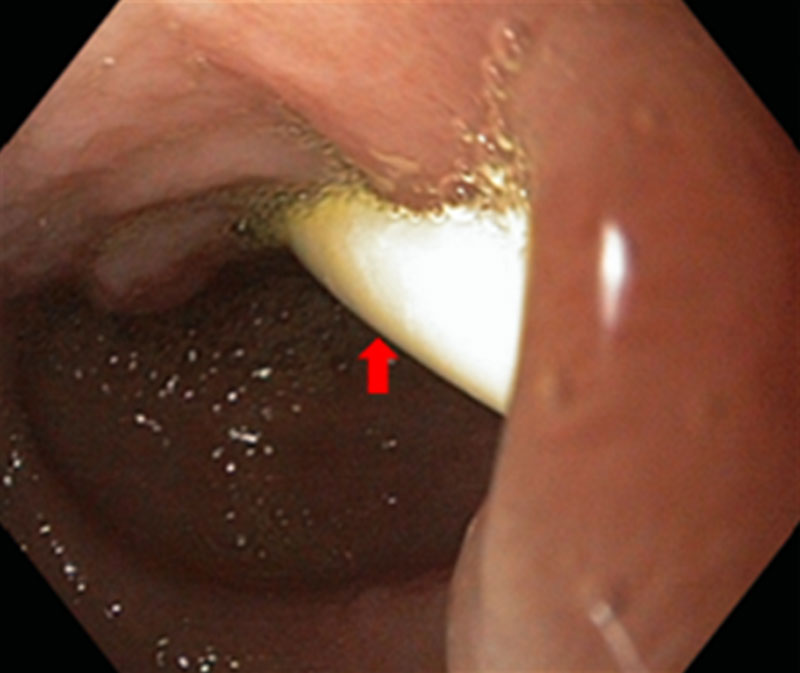 Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы
Как распознать хроническое течение болезни по симптоматическим признакам
Как правило, перед началом болевого синдрома у пациента наблюдается стеаторея, то есть каловые массы имеют жирный и блестящий окрас, зловонный запах и плохо смываются водой со стенок унитаза. Из-за нарушения желчного оттока у некоторых больных появляется так называемая механическая желтуха, которая окрашивает кожный покров в жёлтый цвет. В дальнейшем панкреатическая «драма» продолжает доставлять дискомфорт человеку. Болевой синдром имеет опоясывающий характер, который иррадиирует в левую часть спины, затрагивая область лопатки, подреберья и эпигастрия, то есть проекционную область желудка. При диагностическом осмотре в результате пальпации специалисты отмечают недвижимое уплотнение в околопупочной зоне, что может свидетельствовать о начале ракового новообразования на поджелудочной железе. К другим клиническим симптомам рецидивирующего панкреатита при хроническом течении относятся:
- ухудшение самочувствия больного;
- метеоризм, диарея, а также запор;
- тошнота и постоянные рвотные позывы;
- повышенное слюнотечение.
Нередко причиной такой симптоматики становится нарушение диетических норм питания и/или злоупотребление алкогольными напитками. Также эмоциональное перенапряжение и/или стрессовые ситуации могут вызвать очередной приступ хронического обострения органа пищеварения. Болевой синдром может доставлять дискомфорт человеку от нескольких часов до 5-7 дней.
Важно! При первых симптоматических признаках рецидивирующего хронического панкреатита следует немедленно обращаться к гастроэнтерологу или участковому терапевту, которые окажут квалифицированную медицинскую помощь и предложат дальнейшие лечебные действия.
Диагностика и комплексная терапия при рецидивирующем состоянии
Помимо стандартного диагностического обследования, которое включает в себя ультразвуковое сканирование (УЗИ) органов брюшной полости и компьютерную томографию, необходимо определить функциональное состояние экзокринной системы органа пищеварения. Обязателен лабораторный анализ экскрементов (копрограмма) — микроскопическое исследование на предмет выявления непереваренной пищи. Оценочное состояние экзокринной системы поджелудочной железы позволяет определить дальнейшие действия по эффективности заместительной ферментной терапии и подобрать соответствующую программу комплексного медицинского воздействия.
Лечение хронического рецидивирующего панкреатита требует индивидуального подхода к каждому больному, так как следует учитывать возрастные, половые и физиологические особенности пациента. К общей схеме комплексного лечения можно отнести лечебное голодание в первые 2-4 дня стационарного лечения и строгую диету в последующие дни. Наиболее распространённым и рациональным является диетическое питание по методике М. И. Певзнера (диета №5). Диета была разработана автором в середине XX столетия и пользуется популярностью в наши дни.
Важно! Диетический стол № 5 – это оптимальное количество органических компонентов (белков, жиров и углеводов), которые необходимы человеку по его физиологическим потребностям при заболеваниях органов пищеварительной системы, печени, жёлчного пузыря и желчевыводящих протоков при любых стадиях обострения.
Суточная энергетическая ценность употребляемых продуктов не должна превышать 2000-2500 ккал. Ежедневной нормой потребления органических веществ принято считать:
- углеводы – 250-350 г;
- жиры – 70-80 г;
- белки – 90-100 г.
 Правильное питание — залог успешного лечения панкреатита
Правильное питание — залог успешного лечения панкреатита
Все продукты питания должны быть термически обработаны, то есть запечены в духовке или отварены. Рекомендуемое суточное число приемов пищи должно быть не менее 5-6 раз. Традиционной схемой медикаментозного лечения, является диагностический стандарт № 125 от 17 апреля 1998 года, разработанный Министерством здравоохранения Российской Федерации, который предусматривает применение фармакологических лекарственных средств. Тактика терапевтического воздействия следующая:
- В случае хронического или острого течения заболевания необходима срочная и непрерывная аспирация панкреатического сока, а также внутривенное введение фармакологических препаратов, обеспечивающих секреторное снижение желудочного содержимого. К таковым относятся Ранитидин, Фамотидин и другие фармакологические комбинации.
- При необходимости во избежание гиповолемического шока больному вводится определённое количество инсулина.
- Для подавления желудочной и панкреатической секреции и для купирования болевого синдрома вводятся ингибиторы: Рабепразол, Омепразол, Эзомепразол и другие фармакологические лекарственные препараты.
- Ферментная токсемия, определяющая степень тяжести заболевания, устраняется форсирующими дозами диуретиков: Маннитол, Лазикс и прочие препараты.
Кроме этого, необходимо обеспечить снижение кровяного давления в желчевыводящей протоковой системе поджелудочной железы. Достигается это с помощью миотропных спазмолитиков (Мебеверин, Дротаверин и пр.) и холиблокаторов (Платифиллин, Гастроцепин и пр.). Все дальнейшие действия по медикаментозному лечению должны быть направлены на восстановление панкреатического секрета и качественное обеспечение оттока в желчевыводящих каналах. При необходимости применяется антибактериальная терапия. Показанием к оперативному вмешательству служит несостоятельность фармакологической коррекции органа пищеварения.
 При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
Прогноз при хроническом панкреатите
Благоприятный прогноз выживаемости при хроническом состоянии можно обеспечить с помощью строгой диеты, отказа от курения и употребления алкоголя, адекватного и своевременного медицинского воздействия, а также при условии соблюдения всех рекомендаций лечащего врача. Тяжелые осложнения могут привести к летальному исходу.
Следите за собой и будьте всегда здоровы!
Источник

Рецидивирующий панкреатит, имеющий код по мкб 10 К85.0, характеризуется приступами панкреатической патологии, которые время от времени могут повторяться, или как еще говорят, рецидивировать на фоне провоцирующих факторов, протекая в виде легкой формы панкреатического поражения поджелудочной железы. Данная разновидность патологии подразделяется на острый рецидивирующий панкреатит и хронический. Но, стоит отметить, что данное подразделение является весьма условным, так как появление болезненных приступов в течение 6-ти месяцев от начала развития патологии относится к острой форме рецидива, а после 6-ти месяцев, к хронической. В данном обзоре подробнее рассмотрим патологическое заболевание поджелудочной железы, сопровождающееся выраженным изменением работоспособности данного органа и цикличностью периодов обострений, именуемое как хронический рецидивирующий панкреатит, его причины образования, симптомы и возможное лечение.
Причины и клинические проявления болезни
Рецидивирующая форма панкреатической патологии является заболеванием современного цивилизованного мира. Основная причина непрерывного развития данной патологии заключается в негативном воздействии социальных факторов, таких как алкоголесодержащие напитки и продукты питания с низким уровнем качества, употребление чего способствует систематическому отравлению всего организма человека и чрезмерному уровню активации функционирования поджелудочной. В комплексе все эти факторы провоцируют интенсивное выделение панкреатического секрета, который полностью не успевает израсходоваться в процессах пищеварительного тракта и начинает накапливаться в полости железы, постепенно оказывая разрушительное воздействие на паренхиматозный орган.
Согласно статистическим данным, рецидивирующая форма патологии зачастую развивается у людей мужского пола зрелого и преклонного возраста. Женщины подвергаются данной патологии только после атаки острого приступа панкреатического заболевания железы.
Ребенок в подростковом и менее возрасте также может быть подвергнут развитию данной патологии на фоне наследственной предрасположенности.
Оказать провоцирующее воздействие на развитие болезни может наличие следующих факторов:
- прогрессирующая стадия желчнокаменной патологии;
- травматизация полости живота;
- интоксикация организма;
- развитие хронического инфекционного заболевания;
- стрессовые воздействия.

Клинические признаки патологии в первую очередь, начинают проявляться в виде развития стеатореи, или наличием жировых соединений в каловых массах, обладающих зловонным запахом, жирным блеском и повышенным уровнем липкости.
Нарушение процессов по оттоку желчи в организме пациента на фоне развития патологии, зачастую ведет к образованию желтушности кожных покровов. После чего, начинают проявляться болезненные ощущения, обладающие иррадиирущим характером с постепенной отдачей в область спины, лопаток и эпигастральную зону. Также наблюдаются:
- усугубление общего самочувствия больного;
- развитие диареи, запоров и метеоризма;
- регулярное чувство тошноты и рвота;
- систематичное снижение массы тела;
- повышенный уровень слюноотделения.
Стоит отметить, что рецидив хронической патологии поджелудочной железы может быть вызван эмоциональным перенапряжением, а приступы боли могут сопровождать человека, как на протяжении 3-5 часов, так и в течение 5-6 дней.
Благоприятные факторы для развития заболевания
Благоприятными факторами, способствующими развитию рецидивирующего панкреатического поражения железы, являются:
- алкоголизм;
- табакокурение;
- болезни желчного пузыря;
- нарушенный режим питания;
- язвенное поражение полости желудка;
- генетическая предрасположенность.
Также стоит отметить, что проживание в районах с неблагоприятной экологической обстановкой способствует повышению риска развития патологических процессов в полости поджелудочной железы.
Диагностика патологии
Рецидивирующая форма панкреатической патологии диагностируется довольно просто и практически всегда с получением точных результатов и постановкой правильного диагноза. Основные диагностические процедуры:
- УЗИ, способствующее визуализации неоднородности структурного строения железы, посредством обнаружения кальцинатов, а ее увеличения в размерах.
- Проведение фиброгастроскопии позволяющее оценить состояние желудка и 12-ти перстной кишки.
- КТ диагностика, позволяющая выявить патологические изменения в области паренхимы железы, а также их интенсивность развития и объемы поражения паренхиматозного органа.
- При помощи мрт диагностики проводится оценка состояния панкреатических протоков.

Также назначается сдача анализов крови на биохимическое исследование и каловых масс на проведение копрологического исследования.
Как осуществляется лечение рецидивирующего панкреатита
Лечение рецидивирующего панкреатита заключается в проведении медикаментозной терапии, способствующей максимальному восстановлению состояния пораженного органа, и в дальнейшем применении средств народной медицины, способствующих поддержанию работоспособности паренхиматозной железы и профилактики последующих рецидивов. Стоит также отметить, что прием медикаментов не даст столь эффективных результатов без соблюдения специального диетического рациона питания со столом №5.
Консервативное лечение
Основная задача консервативного лечения заключается в обеспечении полного покоя поджелудочной железы и снижения ее секреторной функциональности. С этой целью назначается прием ферментативных препаратов в виде Панкреатина, Мезима либо Креона.
Наряду с применением ферментативных препаратов, прописываются медикаменты, снижающие секреторную функциональность железы, такие как Омез, Омепразол и другие дженерики, которые также способствуют снижению уровня кислотности желудочного сока.
Чтобы убрать болезненный дискомфорт применяются препараты спазмолитического действия. А также для максимального облегчения пищеварительных процессов рекомендуется употребление минеральной воды, Боржоми либо Ессентуки.
Лечение в домашних условиях
Лечение рецидивирующего обострения панкреатита необходимо даже после проведения медикаментозной терапии, находясь уже в дома. Для этой цели рекомендуется регулярное употребление целебных настоев, отваров либо чаев на основе лекарственных трав, среди которых наибольшей эффективностью отличаются:
- горькая полынь;
- бессмертник;
- календула;
- укроп;
- ромашка.
Диетическое питание
Когда панкреатическая патология начинает обостряться, то главным принципом лечения становится правило 3-х золотых истин: холод, голод и покой.
При интенсивном проявлении болевого синдрома рекомендуется исключить всяческое употребление пищи на 2-3 дня, разрешено только щелочное питье до облегчения общего состояния пациента.
После отступления болей, в качестве пищи рекомендовано:
- овощные супы, либо супы на основе круп, но без капусты;
- различные каши;
- омлеты на основе куриного белка;
- компот из сухофруктов;
- белое мясо кролика и птицы.

Также рекомендуется употреблять все разновидности кисломолочных продуктов, творог и молоко с низким процентом жирности. Овощные и фруктовые культуры лучше запекать в духовке либо готовить на пару.
Исключения должны составить:
- консервированные и соленые продукты;
- спиртосодержащие напитки;
- жирное мясо;
- копчености;
- блюда, приготовленные методом обжаривания.
Прогноз и профилактика заболевания
Благоприятный исход истории болезни будет обеспечен при условии соблюдения профилактических мер по предупреждению повторного обострения, заключающихся в следующих аспектах:
- соблюдения лечебной диеты;
- полного исключения употребления алкогольной продукции и табакокурения;
- соблюдение всех настоятельств лечащего врача;
- своевременное лечение всех патологических процессов в организме.
При отсутствии профилактики и ведения нездорового образа жизни, болезнь может привести к серьезным осложнениям и даже летальному исходу.
Список литературы
- Жуков Н.А., Жукова Е.Н., Афанасьева С.Н., Клинические формы хронического рецидивирующего панкреатита и их патогенетическое особенности. М.: Медицина, 2004 г.
- Хазанов А.И., Васильев А.П., Спесивцева В.Н. и соавт. Хронический панкреатит, его течение и исходы. М.: Медицина, 2008 г.
- Маев И.В., Кучерявый Ю.А. Современные подходы к диагностике и лечению хронического панкреатита. Качество жизни. Медицина. 2004 г. №2(5), стр. 65–69.
- Охлобыстин А.В., Буклис Э.Р. Современные возможности терапии хронического панкреатита. Лечащий врач. 2003 г. №5, стр. 32–36.
- Под редакцией профессора И.В. Маева Хронический панкреатит (Алгоритм диагностики и лечебной тактики). Учебно-методическое пособие.
- Минушкин О.Н. Масловский Л.В. Евсиков А.Е. Оценка эффективности и безопасности применения микронизированных полиферментных препаратов у больных хроническим панкреатитом c внешнесекреторной недостаточностью поджелудочной железы РМЖ, раздел «Гастроэнтерология» №17 2017 г. стр. 1225-1231.
Источник
Все, кто хотя бы раз испытывали боль в поджелудочной железе, знают, насколько неприятной и острой она может быть. Когда подобные синдромы терпеть нет сил, а скорая помощь задерживается, как никогда лучше, пригодятся знания о том, как снять боль при панкреатите в домашних условиях.
Спровоцировать появление заболевания и последующие боли – несложно: достаточно употребления жирной или острой пищи, злоупотребления алкоголем или наличие запущенных стадий гастрита и других патологий. В наше время каждый третий человек хотя бы раз сталкивался с панкреатитом.
Как же понять, что беспокоящая вас боль исходит именно из поджелудочной, и что болит при панкреатите?
Отличительные признаки болевого синдрома
Обострения в поджелудочной могут быть острыми и хроническими.
В случае с первыми, локализация боли при панкреатите находится в зоне немного ниже желудка, а обострения имеют резкий характер.
При хронических обострениях мы наблюдаем сопровождающие общее состояние вздутие, боль, колики, жидкий стул. Преимущественно это проявляется после несоблюдения диеты и сопровождает каждый приём пищи. Боли имеют терпимый характер, однако долгое пренебрежение ими приводит к сбою в организме.
Главное – вовремя остановить обострения, после чего начать нормальную жизнедеятельность. Не лечение обострений приводит к развитию болевого синдрома и ещё более усугублённым стадиям заболевания.
Что делать с болевым приступом острого панкреатита?
Снять болевой синдром при панкреатите дома можно, однако врачи настоятельно не рекомендуют заниматься этим самостоятельно без присмотра специалистов. Но часто бывает, что дожидаться медицинской помощи сложно, потому следует купировать боль, после чего отправить больного в лечебное заведение.
Главной отличительной чертой болевого приступа является явное ослабление болей в момент принятия сидячего положения, наклонив туловище вперёд.
К мерам первой помощи в данном случае относят:
- обеспечение полного покоя тела пациента, запрет на совершение резких и активных передвижений;
- назначение строгого голодания;
- запрет на принятие Панзинорма, Креона и других препаратов, содержащих ферменты, ведь это усугубляет положение;
- принятие больным 80 мг Ношпы либо Дротаверина;
- прикладывание к области железы с задней стороны грелки или пакета со льдом;
- расположение больного в сидячем положении с наклоном туловища вперёд.
Снять боль при панкреатите поджелудочной железы помогает внутримышечная инъекция Папаверина 2 мл, но также работает и раствор Ношпы. Помните, что важно следить за дыханием больного – оно должно быть поверхностным. Лучше всего – попробовать задержать дыхание до успокоения болей, тогда синдром пройдёт немного быстрее.
При рвотных позывах следует самостоятельно прочистить желудок с помощью двух пальцев и надавливания ими на корень языка. Преимущественно, рвота снимает боль, но не даёт длительного облегчения.
В случаях, если больной не страдает дисфункцией желчного пузыря, то облегчить боль при панкреатите смогут таблетки Алохол. Благодаря своевременному отходу желчи, появляется жидкий стул и нормализуется работа поджелудочной. Приём желчегонных средств должен происходить в комбинировании с Ношпой, Дротаверином, Папаверином и другими спазмолитиками.
После того, как вы избавились от приступа, не стоит принимать пищу даже при появлении сильного аппетита. Единственное, что можно сделать без дальнейших серьёзных последствий – принять немного сладкий чай либо выпить кипячёной воды.
Далее больной должен быть направлен в стационар, где ему предоставят все нужные меры по устранению болей. Зачастую пациенту вводят внутривенно спазмолитические средства, восстанавливающие желудочный сок и его отток. Популярностью пользуется Контрикал, восстанавливающий стенки поджелудочной, и эффективно сражающийся с болями, интоксикацией.
Далее больному прописывают приём антибактериальных средств, предотвращающих дальнейшее распространение воспаления.
После того, как боль полностью прошла, больной обязан следовать следующим правилам и рекомендациям:
- Придерживаться голода три дня: разрешается употреблять слегка сладкий чай либо воду;
- По истечении трёх дней можно начинать есть жидкую пищу;
- Прекратить употребление (это касается первого года после приступа) жирного, жареного, копчёного, мучного и консервов, ведь такая пища постепенно провоцирует появление болей.
Очень часто больным прописывают лекарства, поддерживающие желудок, по типу Алмагеля, а также препараты, способствующие перевариванию: Панкреатин, Мазим. Не забывают и о восстанавливающих кишечник Линексе, Лактоне, Лацидофиле.
Лекарственные формы для купирования болевого синдрома дома

О том, чем снять боль при панкреатите, вы можете узнать лично у доктора, либо принять к сведению советы специалистов.
- Снять резкую боль помогают спазмолитические средства по типу Ношпы, Атропина, Папаверина, Платифилина.
- После того, как резкая боль снята, полезными и рекомендуемыми становятся ферментосодержащие средства. Уместен приём Панкрумена, Креона, Панзинорма, Панкреатина, Фестала, Мезима. Они помогают нормализовать стул и устранить диспепсию. Снятие обострения занимает пять недель, а лечение хронических болей иногда длится до года.
- При возникновении отёков используют антиферментную терапию препаратами Гордокс либо Контрикал. Возможно применение внутривенно Анальгина.
- При начале воспалительных процессов больному назначают Цефпсан, Цефобид.
Иногда панкреатит лечат при помощи народной медицины, используя куриное яйцо и лимон.
Как быть с хронической формой панкреатита?

Купирование болевого синдрома при хроническом панкреатите должно обязательно начаться с полного голода и дальнейшей госпитализации больного. Голод должен длиться несколько дней. После питание должно быть умеренным, дабы постепенно «включить» в работу поджелудочную железу.
Уместен постепенный ввод отварных или свежих овощей, фруктов, не имеющих ярко выраженного сладкого или горького вкуса. Важно не допускать термической обработки в масле.
После того, как стадия голода закончилась, купирование болей при панкреатите происходит по следующей схеме:
- Прописывается раздельное питание, дабы сократить количества потребляемого жира;
- Начинается употребление ферментов и ингибиторов, которые снижают секрецию соляных кислот;
- Назначаются ненаркотические противовоспалительные и жаропонижающие анальгетики;
- Возможно применение Октероида, блокирующего нейроэндокринные гормоны ЖКТ – препарат подходит только в экстренных случаях и сильнейшем болевом синдроме;
- Назначаются наркотические анальгетики;
- Блокируется солнечное сплетение для того, чтобы боли исчезли;
- Самым последним этапом может быть вмешательство хирурга, что является крайней мерой лечения.
Обезболивание при панкреатите поджелудочной железы – это сложный и поэтапный процесс, проводить который в домашних условиях нужно максимально осторожно и аккуратно. Любое отклонение от рекомендаций может привести к ухудшению состояния и спровоцировать сильнейшие боли.
Восстановительный период после утоления обострения

Для начала нужно запомнить, что, имея проблемы с поджелудочной, вам нужно навсегда отказаться от привычной вредной пищи и отдать предпочтение правильному сбалансированному питанию, которое не будет иметь ярко выраженного вкуса. Вся пища должна быть свежей и приготовленной с минимальной термической обработкой.
Подобные рекомендации не только полностью избавят вас от появления болей, но и помогут организму постепенно прийти в норму и состояние комфорта. Нарушение диеты может привести к рецидивам.
Зачастую лечение после обострения занимает до 10 дней, после которых боль успокаивается. Однако, даже по истечении данного периода пациент должен принимать сопутствующие препараты такие, как Креон. Он способствует восстановлению работы поджелудочной. Уместен приём Линекса, дабы прекратить позывы к дефекации.
О том, как лучше поддерживать организм после купирования боли, вам расскажет доктор.
К другим рекомендациям после прекращения болей относят:
- употребление большого количества воды, травяного чая;
- предпочтение гречневой каши другим;
- употребление нежирных блюд, вегетарианских супов, чёрствого хлеба, отваренных овощей;
- ограничение физической нагрузки: постельный режим и полнейший покой организма.
Для того, чтобы болевые синдромы больше не побеспокоили ваш привычный образ жизни, следует тщательно следить не только за питанием, но и общим образом жизни. Только от вас зависит, насколько долго ваша поджелудочная будет работать без сбоев.
Теперь вы знаете, чем снять боли при панкреатите, и как себя вести в сложной ситуации – не пускайте свое здоровье на самотек!
Загрузка…
Источник
