При портальной гипертензии язва желудка
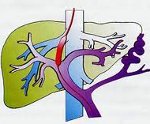
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
- острых и хронических гепатитов
- цирроза
- опухолей печени, холедоха
- паразитарных инфекций (шистосоматоза),
- желчнокаменной болезни
- раке головки поджелудочной железы
- интраоперационном повреждении или перевязке желчных протоков.
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

КТ ОБП. Портальная гипертензия на фоне обструкции воротной вены опухолью поджелудочной железы (красная стрелка). Опухолевый тромб (зеленая стрелка) в воротной вене. Асцит (белая стрелка).
Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины — опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

КТ ОБП. Этот же пациент, расширенный левый долевой ствол воротной вены (синяя стрелка) с периваскулярным отеком (желтая стрелка).
Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

КТ ОБП. Этот же пациент, варикозно расширенные вены как проявление синдрома портальной гипертензии (коричневая стрелка).
Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Источник
Портальная гипертензия – это не самостоятельное заболевание, а совокупность симптомов, возникающих на фоне повышения давления в системе воротной вены. Наиболее часто эта патология развивается на фоне цирроза печени. Нередко это состояние требует хирургического вмешательства.
СОДЕРЖАНИЕ:
[contents]
Общие сведения
Портальная гипертензия (портальная гипертония) – это синдром, возникающий у детей и взрослых на фоне нарушения кровотока в системе воротной вены. Последняя является крупным сосудом, впадающим в печень. Он собирает бедную кислородом кровь от многих органов брюшной полости. Диаметр воротной вены достигает 1,5 см. Она имеет несколько крупных ветвей.
Синдром портальной гипертензии опасен своими осложнениями. Одним из них является внутреннее кровотечение.
Портальная гипертензия бывает:
- внутрипеченочной;
- постпеченочной;
- предпеченочной;
- смешанной.
В основе подобной классификации лежит локализация участка, в котором нарушено кровообращение. Каждая форма возникает по разным причинам.
Выделяют 4 стадии развития портальной гипертензии:
- Начальная стадия (доклиническая) – наблюдаются функциональные нарушения.
- Умеренная (компенсированная) – характеризуется выраженным увеличением селезенки. Вены пищевода расширены незначительно. Скопления жидкости в брюшной полости не наблюдается. В этот период включаются компенсаторные механизмы.
- Выраженная (декомпенсированная) – характеризуется выраженным геморрагическим синдромом. Наблюдаются отеки и асцит.
- Осложненная (наиболее опасна) – может привести к смерти человека вследствие развития острой печеночной недостаточности.
Основные этиологические факторы
Причины портальной гипертензии разнообразны. Наибольшее значение имеют следующие факторы:
- острый и хронический гепатиты;
- паразитарные заболевания (шистосомоз, альвеококкоз, эхинококкоз);
- цирроз печени;
- доброкачественные и злокачественные опухоли;
- новообразования желчных путей;
- рак поджелудочной железы;
- тромбоз;
- желчнокаменная болезнь;
- сдавливание сосудов;
- кардиомиопатия;
- сдавливание сердца на фоне утолщения перикарда;
- отравление различными ядами;
- синдром Бадда-Киари;
- инфекционные заболевания;
- саркоидоз;
- передозировка транквилизаторами;
- кровотечения;
- массивные ожоги;
- травмы.
Предпеченочная форма чаще всего развивается на фоне тромбоза. Опасна закупорка сгустком крови воротной и селезеночной вен. Если болен ребенок, то причина может крыться во врожденной патологии. Иногда выявляется сужение сосуда. Это становится причиной гипертензии. Нередко симптомы возникают вследствие сдавливания сосуда.
Это наблюдается при крупных опухолях. Предпеченочная форма диагностируется редко. На нее приходится до 4% всех случаев этой патологии. Наиболее часто выявляется внутрипеченочная гипертония. Причинами являются билиарный цирроз (разрастание соединительной ткани), саркоидоз, гиперплазия, туберкулезная инфекция, заболевания крови, поликистоз, алкогольный гепатит, фиброз.
Постпеченочная гипертензия обусловлена иными факторами. Она может быть осложнением сердечной недостаточности по правожелудочковому типу. Другие причины включают тромбоз, усиление кровотока в системе портальной вены и сообщение артериальной крови с венозной. Нередко к данной патологии приводят отравления грибами, лекарствами, химикатами и различными токсическими соединениями.
Предрасполагающими факторами к развитию портальной гипертензии являются:
- курение;
- алкоголизм;
- контакт с вредными веществами;
- варикозная болезнь;
- гиподинамия;
- заболевания сердца;
- вирусные инфекции;
- введение наркотиков;
- незащищенные половые связи.
Повышение давления обусловлено увеличением сопротивляемости сосудов, усиленным кровотоком, механическим препятствием и наличием коллатералей.
Клинические проявления гипертензии
Симптомы портальной гипертензии неспецифичны. По ним сложно установить точный диагноз. Наиболее часто выявляются следующие признаки:
- увеличение в размере селезенки;
- расширение вен;
- асцит;
- боль в животе;
- вздутие;
- отсутствие аппетита;
- рвота;
- тошнота;
- боль в правом подреберье.
Если причиной послужил застой желчи на фоне сдавливания протоков, то наблюдается желтуха. Цвет кожи больного изменяется. На ранней стадии синдрома портальной гипертензии симптомы включают диспепсию, ощущение тяжести в подреберье справа, метеоризм, недомогание. Нередко наблюдается нарушение стула.
Многих беспокоит боль в животе. На фоне данной патологии снижается масса тела. Причина – отсутствие аппетита. После еды беспокоит чувство переполнения желудка. К ранним симптомам портальной гипертензии относится спленомегалия. При снижении давления размер селезенки нормализуется.
Нередко развивается гиперспленизм. Это состояние, при котором снижается количество форменных элементов крови. В селезенке человека происходит их разрушение. При повышении давления этот процесс нарушается. Выявляются анемия, тромбоцитопения и лейкопения. Признаки портальной гипертензии включают варикозное расширение вен. Поражаются сосуды в области живота, пищевода, желудка и заднего прохода.
При вовлечении в процесс вен околопупочной области выявляется «голова медузы». У таких больных расширенные сосуды с узлами просвечивают через переднюю брюшную стенку. Варикоз часто становится причиной кровотечений. Это приводит к анемии. Поздним проявлением портальной гипертензии является асцит. При нем увеличивается объем живота вследствие накопления жидкости.
Иногда асцит сочетается с гидротораксом. При осмотре больных выявляются отеки. Чаще всего они определяются в области лодыжек. На фоне данной патологии страдают желудок и кишечник. На их слизистой образуются эрозии и язвы. Печень в большинстве случаев не увеличивается. Другие симптомы включают примесь крови в кале.
Возможные осложнения гипертензии
Осложнения портальной гипертензии немногочисленны. Основная причина их развития – самолечение. При данной сосудистой патологии возможны следующие осложнения:
- кровотечения;
- энцефалопатия;
- аспирационная пневмония;
- анемия;
- сепсис;
- перитонит;
- почечная недостаточность;
- печеночная недостаточность.
При отсутствии должного лечения возможен летальный исход. Грозным последствием портальной гипертензии является кровотечение из вен пищевода. В 60% случаев оно массивное. Кровотечение приводит к ухудшению общего состояния человека. Проявляется это слабостью, бледностью кожных покровов, повышением частоты сердцебиения и нарушением сознания. Возможна рвота с примесью крови. Данное осложнение наиболее часто развивается при варикозном расширении вен 3 степени, образовании эрозий и петехий на слизистой.
Кровотечения могут быть скрытыми. В этом случае кровь не выходит наружу, а изливается в просвет или полости органов. Причина их появления – поражение желудка и кишечника на фоне портальной гипертензии. Происходит это при повреждении язв и эрозий. Нарушение работы печени способствует интоксикации организма. В крови повышается содержание азотистых соединений.
Это становится причиной развития печеночной энцефалопатии. Различают 4 стадии ее развития. На 1 этапе возможны такие симптомы, как раздражительность, лабильность настроения, расстройство сна, снижение внимания. 2 стадия характеризуется дневной сонливостью, дезориентацией, изменением поведения больного. На следующем этапе развивается амнезия. Сознание становится спутанным. Возникают суждения, которые не соответствуют действительности. 4 стадия проявляется комой.
На фоне нарушения функции желудка и кровотечений возможно развитие пневмонии. Происходит это при случайном заглатывании рвотных масс. Такая пневмония называется аспирационной. У некоторых больных с портальной гипертензией образуются грыжи. Они бывают паховыми, бедренными, пупочными. От функции печени зависит состояние почек. При повышении давления часто развивается гепаторенальный синдром.
Методы диагностики пациентов
При портальной гипертензии лечение начинается после комплексного обследования. Проводятся:
- сбор анамнеза жизни и анамнеза заболевания;
- физикальный осмотр (перкуссия, пальпация, аускультация);
- измерение давления, частоты дыхания и пульса;
- лабораторные и инструментальные исследования.
Врач должен узнать у человека, как давно у него появились жалобы. Обязательно выявляются факторы риска развития портальной гипертензии. Наиболее информативны инструментальные исследования. К ним относятся:
- УЗИ органов брюшной полости;
- эндоскопическое исследование (ФЭГДС);
- допплерография;
- спиральная компьютерная томография;
- магнитно-резонансная томография;
- спленоманометрия;
- эхокардиография;
- электроэнцефалография;
- исследование состояния тканей печени (эластография);
- сцинтиграфия;
- лапароскопия;
- рентгенография.
С помощью фиброэзофагогастродуоденоскопии можно оценить состояние слизистых пищевода, желудка и 12-перстной кишки. Немаловажное значение имеют осмотр и физикальное исследование. Наиболее часто определяются следующие изменения:
- увеличение живота;
- желтушный оттенок кожи;
- сосудистые звездочки;
- расширение подкожных вен;
- увеличение границ печени;
- боль в животе.
Функциональные возможности органов оцениваются лабораторными методами. Требуются следующие исследования:
- общий и биохимический анализы крови;
- исследование мочи;
- коагулограмма;
- паразитологическое исследование;
- выявление антител к вирусу гепатита;
- гистологическое исследование фрагмента тканей печени.
По показаниям проводится тест на туберкулез. Обязательно исследуется уровень иммуноглобулинов в крови. В ходе обследования нужно установить основную причину развития портальной гипертензии. От этого зависит лечение человека.
Лечебная тактика при гипертензии
Лечение портальной гипертензии направлено на основное заболевание. Если причиной послужил гепатит, то назначаются противовирусные лекарства, гепатопротекторы, диета, препараты кальция и калия. Дополнительно нужно принимать комплексные витамины. Противовирусные препараты показаны при выявлении гепатитов B, C и D. Применяются такие лекарства, как Даклинза, Рибавирин, Триворин, Ребетол.
При необходимости проводится дезинтоксикационная терапия. Для улучшения отхождения желчи показаны препараты на основе урсодезоксихолевой кислоты. Для защиты тканей печени используются гепатопротекторы (Гептрал, Эссенциале Форте Н, Карсил, Гепабене). Дополнительно назначаются эубиотики и ферментные препараты.
При гепатите показана диета №5. Лечение портальной гипертонии предполагает полный отказ от спиртных напитков. Если причиной данной патологии послужил тромбоз, то применяются антикоагулянты (Вессел Дуэ Ф) и антиагреганты (Аспирин Кардио, Клопидогрел). Некоторые лекарства противопоказаны при печеночной недостаточности.
Всех больных с признаками высокого давления в системе воротной вены госпитализируют в отделение портальной гипертензии. Для нормализации состояния человека наиболее часто применяются следующие группы медикаментов:
- ингибиторы АПФ;
- бета-адреноблокаторы;
- нитраты;
- гликозаминогликаны;
- аналоги соматостатина;
- диуретики;
- гормоны гипофиза;
- препараты лактулозы.
Для профилактики бактериальных осложнений назначаются антибиотики. Если выявлена внепеченочная портальная гипертензия или любая другая ее форма, то требуется соблюдение строгой диеты. Необходимо ограничить потребление соли, белковой пищи (яиц, мяса, рыбы, бобовых). Во время лечения нужно избегать физических нагрузок.
При неэффективности консервативной терапии прибегают к хирургическому вмешательству. Оно показано при развитии осложнений. Наиболее часто проводятся шунтирование, деваскуляризация пищевода, пересадка печени, резекция и удаление селезенки. Операция необходима и в том случае, если высокое венозное давление обусловлено сдавливанием сосуда опухолью.
Методы лечения осложнений
При развитии кровотечения требуется экстренная помощь. Возможны следующие виды вмешательств:
- ушивание сосуда;
- эндоскопическое склерозирование;
- перевязка вен;
- баллонная тампонада;
- лигирование.
В экстренном порядке проводится эзофагоскопия. При варикозном расширении вен пищевода организуется эндоскопическое клипирование. Нередко проводится прижигание (электрокоагуляция). Дополнительно могут назначаться гемостатики. Если выявлена портальная гипертензия при циррозе печени, то возможно развитие гиперспленизма.
В этом случае лечение предполагает:
- назначение стимуляторов лейкопоэза;
- применение аналогов гормонов надпочечников;
- эмболизацию селезеночной артерии.
В тяжелых случаях орган удаляется. При развитии асцита на фоне гипертензии портальной вены назначаются мочегонные (Лазикс). Они способствуют выведению избытка жидкости. Внутривенно вводятся альбумины. Очень часто назначаются антагонисты гормонов коры надпочечников.
Трудно поддается терапии такое осложнение, как печеночная энцефалопатия. При ней нарушается функция головного мозга. При этом осложнении необходимо:
- соблюдать строгую диету со снижением количества потребляемого белка;
- нормализовать стул;
- проводить очистительные клизмы;
- принимать препараты на основе лактулозы.
Часто назначаются седативные лекарства и антибиотики. В тяжелых случаях требуется пересадка печени. Найти подходящего донора очень сложно. На поздней стадии портальной гипертензии, когда наблюдается декомпенсация, проводится паллиативное лечение. Это могут быть лапароцентез и дренирование. Прогноз зависит от основной причины гипертензии и тяжести нарушений. Наложение анастомозов продлевает жизнь больному человеку. Наиболее плохой прогноз наблюдается при внутрипеченочной форме гипертензии.
Основные профилактические меры
Развитие портальной гипертензии можно предупредить. Наиболее частой причиной является гепатит. Для его предупреждения нужно:
- есть только мытые овощи;
- отказаться от употребления сырой воды и алкоголя;
- принимать лекарства строго по назначению врача;
- исключить контакт с химикатами;
- отказаться от наркотиков;
- пользоваться только стерильными инструментами;
- проверять донорскую кровь перед вливаниями;
- отказаться от посещения тату-салонов;
- пользоваться только собственными средствами гигиены;
- исключить незащищенные половые контакты.
С целью профилактики осложнений следует незамедлительно обращаться к врачу при первых же симптомах. Таким образом, повышение давления в системе воротной вены указывает на тяжелые заболевания. Игнорирование жалоб может стать причиной осложнений.
Источник

