При панкреатите не получить диабет как
Одной из причин развития сахарного диабета являются патологические изменения в работе поджелудочной железы. Именно поэтому вопрос о ее лечении и компенсации заболевания остается актуальным. Чем лечить поджелудочную железу при сахарном диабете, каковы основные симптомы заболевания и другие особенности — все это рекомендуется обсудить со специалистом.
Работа поджелудочной железы при сахарном диабете
Сахарный диабет — это заболевание, которое провоцируется расстройством эндокринной функции железы. Она имеет достаточно сложное строение, и всего лишь 2% от ее площади отводится островкам Лангерганса (эти клетки производят гормоны, необходимые для оптимальной работы органа). Необходимо обратить внимание на то, что:
- разрушение клеток влияет на развитие недостаточности инсулина, который отвечает за переработку глюкозы;
- излишки компонента провоцируют гипогликемическое состояние, а недостаток — увеличение уровня сахара в крови;
- длительное поражение клеток влияет на их тотальную деструкцию и, следовательно, развитие диабета.
Причиной дестабилизации оптимальной работы может быть наследственность (например, при диабете 1 типа), травмы, аутоиммунные процессы и такие заболевания, как панкреатит. Учитывая серьезность состояния, рекомендуется обратить внимание на поджелудочную железу и сахарный диабет, а также на симптомы состояния.
Симптомы заболеваний органа
Симптомы панкреатита и заболеваний поджелудочной железы в целом типичны. Говоря об этом, обращают внимание на интенсивную (в некоторых случаях даже чрезвычайно выраженную) боль в верхней половине живота. Обычно такие болевые ощущения отдают в спину и сопровождаются тошнотой, рвотными позывами, отсутствием аппетита, а также вздутием брюшины. При этом рвота не приносит совершенно никакого облегчения, а болезненные ощущения после рвоты не снижаются. Может идентифицироваться резкая тотальная слабость, учащенное сердцебиение и лихорадочное состояние.
Характерными симптомами острой формы панкреатита следует считать очень сильные боли в верхней половине живота, отдающие в спину. Также на проблемы с поджелудочной железой при сахарном диабете будут указывать:
- постоянная тошнота, сопровождающаяся отсутствием аппетита;
- склонность к повышенному образованию газов в брюшине;
- слабость и даже лихорадочное состояние.
Для того чтобы подтвердить или опровергнуть симптомы, найти связь с патологиями именно поджелудочной железы, рекомендуется озаботиться своевременной диагностикой.
Диагностические меры
ДИАБЕТ — НЕ ПРИГОВОР!
Мясников рассказал всю правду о диабете! Диабет навсегда уйдёт через 10 дней, если по утрам пить… » читать далее >>>
В первую очередь проводится сбор жалоб и анамнеза. Далее специалистом осуществляется визуальный осмотр, обращают внимание на конституцию человека, окраску кожного покрова. Далее проводится пальпация, в ходе которой могут диагностироваться кисты и новообразования, если они достигают значительных размеров.
Следующим обязательным этапом являются лабораторные исследования: изучение дуоденального содержимого (определяет соотношение ферментов), анализ каловых масс, мочи и крови. Обязательным условием диагностики следует считать УЗИ поджелудочной железы при сахарном диабете и других патологиях.
Также проводится КТ (компьютерная томография), обладающая высокой информативностью и позволяющая идентифицировать патологию в тех случаях, когда другие диагностические методы не дают результата. В некоторых случаях требуется эндоскопическая холангиопанкреатография, а также биопсия органа. Чаще всего применяется тонкоигольная аспирационная биопсия под контролем УЗИ или КТ. Методика подразумевает забор кусочка ткани поджелудочной с дальнейшим осуществлением гистологического исследования. После такой полноценной диагностики можно говорить об осуществлении восстановительного курса.
Как лечить поджелудочную железу при сахарном диабете?
Ответом на вопрос о том, как восстановить поджелудочную железу при сахарном диабете, является медикаментозная терапия, диетическое питание. Также речь может идти о хирургическом лечении (в наиболее сложных случаях). Для того чтобы терапия оказалась результативной, рекомендуется проконсультироваться с эндокринологом.
Медикаментозная терапия
В качестве медикаментозной терапии применяют антиферментные средства, ферменты, а также антисекреторные наименования. Специалисты обращают внимание на то, что:
- антиферментные составы применяются в острой фазе воспалений тканей органа, что позволяет подавить ее функции;
- суть действия заключается в разрушении белковых молекул, из которых состоят ферменты, производимые поджелудочной;
- наиболее распространенными наименованиями являются такие, как Контрикал и Гордокс. Они снижают степень активности ферментов, снижают их выработку;
- применение антиферментных средств допустимо не только при сахарном диабете, но и в ряде других случаев, например, при хроническом или остром панкреатите.
Улучшить работу поджелудочной железы при диабете могут ферменты, которые используются на этапе ремиссии (в отсутствии воспаления тканевых структур). Их применение позволит избежать осложнений, например, диспепсических явлений (расстройство пищеварительной функции). Наиболее распространенными препаратами являются такие, как Креон, Энзистал, Фестал, Панкреатин. Данная группа средств относится к комплексным наименованиям, которые расщепляют белки, жиры и углеводы.
Помочь поджелудочной железе могут и антисекреторные средства. Они используются для подавления повышенной кислотности желудочного сока, что влияет на более стремительное изнашивание органа. К категории подобных наименований причисляют Омепразол, Рабепразол, Ранитидин и другие. Применяются они обычно от одного до двух раз в течение суток в количестве от 20 до 40 гр. Отдельного внимания заслуживает соблюдение диеты, которую в обязательном порядке рекомендуется согласовать с лечащим врачом.
Диета
.
Восстановление оптимальной работы поджелудочной железы занимает длительный промежуток времени. Рекомендуется следовать ведущим правилам корректного питания, строго соблюдать количество и баланс в рационе белков, жиров и углеводов. Не менее важно будет получить представление о том, что такое гликемический индекс, и как правильно использовать специальную таблицу. Обращают внимание на то, что:
- в сутки допустимо употреблять не менее 350 гр. углеводов, 100 гр. белков и 60 гр. жиров;
- питаться необходимо часто, небольшими порциями и не меньше пяти-шести раз в сутки;
- продукты для диабетиков рекомендуется подготавливать с помощью пароварки;
- желательно полностью отказаться от употребления жареного. Тушить и запекать блюда допустимо исключительно в случае ремиссии.
Не следует также приправлять блюда различными специями и такими ингредиентами, как чеснок, уксус. В целом недопустимо использовать все те продукты, которые могут провоцировать раздражение слизистой поверхности кишечника. При усугублении патологического состояния и во время основного лечения не должна использоваться жирная, соленая, острая, копченая и даже сдобная пища.
Хирургическое лечение
Наиболее распространенными типами вмешательства следует считать дистальную резекцию поджелудочной, субтотальную резекцию, а также некрсеквестрэктомию.
Первая методика заключается в удалении хвоста и тела органа. Осуществляется дистальная резекция исключительно в таких случаях, когда поражение ограничено и не захватывает орган полностью.
Субтотальная резекция в качестве меры лечения поджелудочной железы при сахарном диабете 2 типа заключается в удалении хвоста. Удалению может подвергнуться тело и большая часть головки данного органа. Сохраняют исключительно прилегающие к 12-перстной кишке ее участки. Представленное вмешательство оказывается допустимым исключительно при тотальном поражении железы. Учитывая, что представленный орган непарный, на 100% восстановить его деятельность после подобной операции сможет исключительно пересадка поджелудочной железы.
Некрсеквестрэктомия осуществляется под контролем УЗИ и рентгеноскопии. Идентифицированные жидкостные формирования в поджелудочной железе пунктируют и с помощью специальных дренажных трубок удаляют имеющееся содержимое. После этого в полученные полости вводится дренаж более крупного размера, что позволяет осуществить промывание и вакуумэкстракцию. На последнем этапе восстановительного курса дренажи крупного калибра заменяются мелкокалиберными. Именно это позволяет обеспечить полноценное заживление полости и раны после операции при условии сохранения оттока жидкости из нее.
Source: udiabetika.ru
Источник
Панкреатит представляет собой тяжелое заболевание, поражающее поджелудочную железу и нарушающее работу всего ЖКТ. Те люди, которые уже «познакомились» с ним, знают, насколько тяжело он поддается лечению и какими болезненными симптомами проявляется. Но как же хочется вернуться к привычному образу жизни и, просыпаясь каждый день, не думать о том, что в любой момент может начаться приступ. Поэтому многие постоянно находятся в поисках новой информации о том, как вылечить панкреатит навсегда и можно ли это сделать вообще? Об этом и пойдет сейчас речь.
Можно или нельзя?
Чтобы понять, можно ли вылечить панкреатит навсегда, необходимо немного поговорить о механизме развития этого заболевания. Итак, панкреатит характеризуется воспалением клеток поджелудочной железы, из-за чего их целостность нарушается и они перестают функционировать как прежде.
При этом воспалительный процесс охватывает протоки поджелудочной, через которые происходит выброс панкреатического сока в 12-перстную кишку. В результате этого в них периодически возникают спазмы, из-за которых просвет протоков значительно сужается и панкреатический сок, содержащий в себе пищеварительные ферменты, начинает скапливаться внутри железы, запуская в ней процессы самопереваривания. Итогом этого является еще большее повреждение клеток органа и нарушение его функциональности.
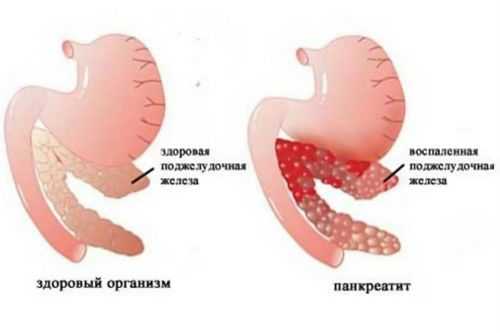
При воспалении погибают клетки поджелудочной железы, которые более не восстанавливаются
И говоря о том, можно ли вылечить панкреатит полностью, нужно отметить, что все клетки человеческого организма обладают свойством самовосстановления. Однако при развитии этого заболевания разрушение клеток поджелудочной происходит намного быстрее, чем их восстановление. При этом в железе нарушается обмен веществ и процессы регенерации значительно замедляются. В результате этого в поджелудочной возникают участки, которые полностью перестают функционировать, и восстановить их, к сожалению, невозможно.
На вопрос о том, можно ли вылечить поджелудочную железу, однозначно ответить нет. Однако это не значит, что при возникновении данного заболевания человек должен раз и навсегда забыть о привычной для него жизни. Если внести в нее некоторые коррективы, то с панкреатитом можно вполне вести нормальный образ жизни. Как это сделать, вы сейчас и узнаете.
С чего начать?
Запомните главное: панкреатит неизлечим, и полное избавление от него невозможно! И не стоит доверять различным рекламам и постам в интернете, где красочно описывается то, как человек вылечил поджелудочную, принимая то или иное средство. Любой врач вам скажет, что это заболевание не поддается лечению, будь оно в хронической или острой форме.
В данном случае можно только предотвратить рецидивы болезни, придерживаясь некоторых правил:
- Раз и навсегда отказаться от вредных привычек. Табачный дым и этанол, содержащийся в алкогольных напитках, негативно сказывается на работе поджелудочной железы и усиливает в ней развитие воспалительных процессов, что приводит к частым обострениям болезни.
- Постоянно придерживаться лечебной диеты. Абсолютно каждому больному панкреатитом назначается диета, которая подразумевает под собой исключение продуктов питания, оказывающих раздражающее и стимулирующее действие на поджелудочную. Любые погрешности в питании могут также повлечь за собой рецидив заболевания.
- Не принимать никаких лекарственных препаратов без ведома врача. Это, наверное, самое главное правило. Как уже говорилось выше, рекламы о том, что существуют новейшие препараты, позволяющие полностью вылечить хронический панкреатит, предостаточно. Многие люди верят ей и начинают принимать лекарства, о происхождении которых и понятия не имеют. Ведь им важно получить результат. Однако неадекватное лечение может только усугубить течение болезни и стать причиной полной дисфункции поджелудочной. Потому принимать любые препараты нужно только по разрешению врача. И это касается не только медикаментов для поджелудочной, но и препаратов обезболивающего, иммуностимулирующего и прочего действия.

Без ведома врача осуществлять прием каких-либо препаратов нельзя!
Если даже человек будет следовать этим простым правилам, избавиться от панкреатита навсегда у него не получится, но он сможет на долгие годы забыть об обострениях болезни и вести нормальный образ жизни.
Общие правила лечения панкреатита
Лечение острого панкреатита или обострение хронического имеет общие правила:
- При возникновении острого приступа необходимо быстро подавить выработку пищеварительных ферментов поджелудочной железой. Поэтому при появлении боли ни в коем случае нельзя осуществлять прием ферментных препаратов, а нужно сразу же вызывать бригаду скорой помощи. Приступы, возникающие при панкреатите, снимаются только в стационарных условиях.
- Как только возникает приступ, нужно вообще отказаться от употребления каких-либо продуктов питания, в том числе и «легких». В этот период и последующие 2-3 суток необходимо придерживаться голодной диеты. Это позволит снизить ферментацию поджелудочной и уменьшить выраженность болевого синдрома.
- После купирования приступа нужно еще на протяжении 4-6 недель соблюдать строгую диету, а после возвращения к привычному питанию потребуется периодически проходить курсы терапии, которые позволят предупредить дальнейшее прогрессирование болезни. Если же у больного наблюдаются очень частые приступы обострения, строгая диета прописывается на постоянных основаниях.
Помните, чтобы добиться полного излечения от панкреатита и стойкой ремиссии, ни в коем случае нельзя действовать без ведома врача. Как только происходит обострение болезни, больного нужно срочно госпитализировать. Если острое воспаление поджелудочной железы не снять в течение короткого времени, это приведет к многочисленной гибели ее клеток, и тогда добиться восстановления функциональности органа будет практически невозможно.
Как только человек попадает в больницу, ему назначается терапия, направленная на снятие спазмов, возникающих в протоках поджелудочной. Для этого применяется «Но-шпа» или «Папаверин». Для купирования боли используются обезболивающие препараты. А чтобы предупредить развитие осложнений во время обострения, применяется антибактериальная терапия.
Лечение острого панкреатита и обострение хронического должно происходить только в условиях стационара
После того как болевой приступ снимается и состояние больного становится стабильным, используются ферментные препараты, помогающие поджелудочной справляться со своими функциями, пока она не восстановится. В этот же период отменяется голодная диета и пациента переводят на низкокалорийную пищу. По мере восстановления диета постоянно корректируется. В рацион постепенно добавляются те или иные продукты. Это позволяет постепенно подготовить поджелудочную к нагрузкам, с которыми ей придется справляться далее.
После выписки пациенту также придется принимать специальные препараты и придерживаться строгой диеты. Как долго это будет происходить, зависит от индивидуальных особенностей организма и его способности к восстановлению. Далее рацион больного снова расширяется, и постепенно человек возвращается к привычному образу жизни. Но это не касается приема препаратов. В большинстве случаев они назначаются на пожизненной основе.
Следует понимать, что при каждом обострении панкреатита происходит гибель определенных клеток поджелудочной железы. Органу с каждым разом становится все труднее и труднее справляться со своими обязанностями. Поэтому больным рекомендуется постоянно осуществлять прием ферментных препаратов и придерживаться лечебной диеты. Если пренебрегать этими правилами, то добиться стойкой стадии ремиссии и длительного отсутствия обострений будет проблематично.
Подробно о диете
Диета – это неотъемлемая часть лечения и острого, и хронического панкреатита. Ее соблюдение является обязательным и в стадии ремиссии, и при обострении, так как именно от того, что ест человек, и зависит его дальнейшее состояние.

Диета является главной составляющей лечебной терапии при панкреатите
Как уже было сказано выше, в период острого приступа назначается голодная диета. Придерживаться ее рекомендуется на протяжении нескольких суток. В этот период разрешается пить только воду в небольших количествах и через равные промежутки времени.
После снятия болевого приступа питание строится на принципах кормления полугодовалого ребенка, но с исключением молока. В этот период разрешается употреблять:
- нежирные овощные супы (они должны быть обязательно протертыми),
- пюреобразные смеси,
- свежевыжатые овощные соки, только неконцентрированные и в небольших количествах (в день разрешается выпивать не более 1,5 стаканов овощных соков).
В период реабилитации после приступа разрешается употреблять только отварные или приготовленные на пару блюда без добавления соли и других специй. Готовить их можно из картофеля, риса, чечевицы, яичных белков и т.д. По мере восстановления организма в рацион постепенно добавляются мясные и рыбные блюда, а также нежирные молочные и кисломолочные продукты. Более подробный список разрешенных продуктов питания после обострения должен предоставить врач.
Наиболее важным для каждого человека, страдающего от панкреатита, является знание того, какие продукты ему категорически запрещается употреблять в пищу, чтобы не дать заболеванию прогрессировать и предотвратить его обострения. Таковыми продуктами являются:
- все жирные сорта мяса и рыбы,
- жареные и жирные блюда,
- сало,
- консервы,
- копчености,
- соленья,
- колбасные изделия,
- полуфабрикаты,
- сдобная выпечка,
- молочные и кисломолочные продукты питания с высоким содержанием жиров.

Употребление даже в небольших количествах запрещенных продуктов может привести к возникновению болевого приступа
Если больной откажется от вредных привычек и будет постоянно придерживаться лечебной диеты, он сможет надолго забыть об обострениях и сохранить свое здоровье на долгие годы!
Народные средства
Для профилактики обострения панкреатита и возникновения на его фоне осложнений, кроме диеты и приема ферментных препаратов, можно также использовать средства нетрадиционной медицины. Однако делать это следует только после предварительной консультации с лечащим врачом.
Чтобы предотвратить рецидивы болезни, нетрадиционная медицина рекомендует регулярно употреблять разбавленный сок белого несладкого грейпфрута. Также очень полезными для поджелудочной железы являются соки из нектаров, косточек винограда и куркумина.
Для устранения дискомфорта в левом подреберье можно пить фиточаи, приготовленные их бессмертника, полыни или золотого уса. Немало полезных веществ, помогающих работе ЖКТ, содержится и в абрикосовых косточках. В течение дня рекомендуется съедать по 15 ядрышек, разделяя их на 3-4 приема.

В ядрах абрикосовых косточек содержится огромное количество полезных веществ, которые благоприятным образом сказывают на работе не только поджелудочной, но и всего организма в целом
Эффективным также является употребление запаренной гречки. Готовится она так: крупа насыпается в глубокую тарелку, заливается горячей водой (она должна покрывать гречку полностью) и ставится на ночь в теплое место. Утром гречневая крупа будет готова к употреблению. Как советуют знахари, употреблять ее следует на завтрак и ужин.
Также очень хорошо при панкреатите помогает отвар овса. Его зерна в количестве одного стакана нужно залить литром воды и поставить варить на медленный огонь. Через 3 часа полученный отвар нужно процедить. Принимать его необходимо по 100 мл перед каждым приемом пищи.
Если ощущается дискомфорт в проекции поджелудочной железы, нетрадиционная медицина рекомендует пройти двухнедельный курс лечения картофельным соком. Для его приготовления потребуется взять небольшую картофелину, промыть ее под проточной водой, натереть на терке и отжать из полученной кашицы сок. Только выпить его нужно сразу же. Уже спустя 10-15 минут он потеряет все свои полезные свойства. Осуществлять прием картофельного сока следует также перед каждым приемом пищи.
Существует еще огромное количество средств нетрадиционной медицины, которые позволяют надолго избавить человека от приступов панкреатита. Но помните, что применять их, так же как и лекарственные препараты, можно только по разрешению врача. Если больной будет следовать всем его рекомендациям и не нарушать запреты, он сможет легко «ужиться» с панкреатитом и вести нормальный образ жизни.
Тест: на определение риска сахарного диабета 2 типа

Источник

