При панкреатите может быть хр колит

Под понятием синдрома раздраженного кишечника, или СРК, понимаются различные патологические нарушения в процессах сокращения мускулатуры на отдельных зонах кишечника, обеспечивающих продвижение пищевых продуктов по пищеводу, которые сопровождаются всасыванием и секреторной функциональностью кишечника. Панкреатит и синдром раздраженного кишечника обладают множеством схожих симптоматических признаков, выражающихся образованием боли в области живота, а также характерными патологическими изменениями стула. Развивается СРК на фоне следующих патологических факторов:
- патогенного изменения взаимодействий 2-х систем: ЦНС и системы, обеспечивающей регуляцию деятельности внутренних органов;
- развитие дисбактериоза;
- нарушение процессов всасывания;
- патологическое изменение психики пациента;
- социальные и эмоциональные факторы.
Также стоит отметить, что СРК зачастую сопровождается головными болями, непроизвольным выходом газов, вздутым животом, увеличенным напряжением в моменты опорожнения кишечника, появлением комка в полости горла, и озябшими пальцами рук. Болезненность может иметь различный характер проявления, усиливаясь после еды и уменьшаясь после опорожнения кишечника. Повышенный уровень газообразования провоцирует появление ложных позывов к опорожнению.
Хронический панкреатит, как причина СРК
Многие пациенты задаются вопросом: «Может ли при развитии панкреатита болеть кишечник, а также может ли панкреатит стать причиной СРК?».
Важно отметить, что развитие панкреатического заболевания не может являться причиной, или провоцирующим фактором, вызывающим СРК. Хронический панкреатит, или же его острая форма развития является патологической болезнью органического типа, а СРК относится к нарушениям функционального характера. Но, несмотря на столь существенные различия, эти два заболевания могут сопровождать друг друга.

Острая форма панкреатического заболевания обладает высоким процентом вероятности летального исхода и никак не связана с течением, или образованием СРК. В большинстве случаев, раздраженная кишка зачастую оказывается взаимосвязанной с хроническим типом панкреатического заболевания поражающего поджелудочную железу, который может быть реактивным и первичным. Реактивный панкреатит, возникающий на фоне других патологий жкт, таких как холецистит, жкб, язвенные поражения 12-ти перстной кишки, а также поражающие желудок, характеризуется недостаточной концентрацией панкреатических ферментов, которая способствует образованию дисбактериоза, который в свою очередь может раздражать слизистые поверхности кишечника и являться провоцирующим фактором возникновения СРК.
Важно помнить, что гипосекреторная функциональность паренхиматозной железы с дальнейшим течением и прогрессированием такой патологии, как дисбактериоз не имеет ничего общего и не провоцирует развитие патологического изменения в полости кишечника.
Одна из первоочередных причин заключается в образовании хронической боли. Ведь при развитии хронической формы панкреатического заболевания всегда начинает болеть в области живота, вне зависимости от провоцирующих данное заболевание факторов. Болевой синдром при этом может иметь либо слабовыраженный характер проявления, либо сильновыраженный, но он присутствует на постоянной основе. Повторяющиеся приступы обострения панкреатической болезни и увеличение интенсивности проявления болей может спровоцировать патологическое нарушение уровня чувствительности в полости кишечника с развитием последующих нарушений в сфере его моторики и образовании синдрома раздраженного кишечника.
Также стоит отметить, что панкреатическое заболевание в большинстве случаев просто оказывает имитирующий эффект проявления синдрома РК, так как характеризуется появлением практических всех тех же симптоматических признаков, поэтому и говорят, что при развитии данной патологии может болеть и кишечник.
Симптомы и признаки
Диагноз синдрома раздраженного кишечника ставится при наличии хотя бы двух факторов из следующего списка критерий:
- возникающая боль имеет связь с дефекацией;
- при образовании болей происходит изменение формы и консистенции испражнений;
- прекращение и утихание болевого синдрома после успешного опорожнения кишечника.
Также при развитии СРК отмечается следующая клиническая картина:
- появляется запор либо понос;
- каловые массы могут иметь форму катышек, либо карандаша, а также могут быть не оформленными с жидкой консистенцией;
- вздутый живот;
- развитие метеоризма;
- а также чувство усталости;
- депрессивное состояние;
- патологическое изменение сердечной ритмичности;
- нарушения в процессах мочеиспускания;
- снижение либидо;
- образование болей при сексуальном контакте с половым партнером.

Другими словами, синдром раздраженного кишечника можно характеризовать как чрезмерно чувствительную кишку, импульсивно реагирующую на обычные процессы жизнедеятельности человека.
Способы лечения синдрома
Синдром раздраженного кишечника может протекать в трех формах, в зависимости от преобладающего симптоматического признака:
- наличия абдоминальных болей;
- развития диареи;
- формирования запоров.
От преобладающего фактора подбирается и терапевтическое лечение СРК. Устранение патологии при развитии диареи заключается в применении следующих лекарственных препаратов:
- до приема пищи могут назначаться такие препараты, как: Лоперамид, Имодиум, или Дифеноксилат;
- для оказания успокаивающего эффекта назначается раствор со смектой;
- также рекомендовано употреблять целебные отвары на основе таких лекарственных ягод, как черемуха, ольха и черешня;
- понизить интенсивность развития метеоризма помогут препараты сорбентного типа, в виде Энтеросгеля, Полифепана, Полисорба, или Фильтрума;
- одним из самых современных препаратов от СРК является Алосетрон.
При развитии синдрома раздраженного кишечника с преобладанием запоров, лечение заключается в назначении препаратов, обеспечивающих облегчение актов дефекации, а также смягчение каловых масс. В большинстве случаев прописываются следующие препараты:
- лекарственные средства, разработанные на лекарственной части подорожника применяются для увеличения объемов содержащихся масс в полости кишечника, такие как Солгар, Испалгон, Метамуцил, Мукофальк;
- смягчение каловых масс достигается посредством приема препаратов, содержащих в своем составе лактулозу, наиболее эффективными считаются: Дюфалак и Гудлак;
- из слабительных средств рекомендуется применять Форлакс, Экспортал, либо Лавакол;
- из числа модуляторов серотонина назначается прием Тегасерола либо Прукалоприда;
- если необходимо создать мягкий слабительный эффект, то врачи рекомендуют употреблять минеральную воду Ессентуки, в которой содержатся ионы магния.
При проявлении абдоминальных болей, терапевтическое лечение СРК заключается в назначении следующих лекарственных форм:
- из препаратов спазмолитического спектра действия рекомендуются: Но-Шпа, Дротаверин, а также назначается прием антихолиэргичных средств в виде Замифенацина, или Гиосциамина;
- препараты, оказывающие блокирующее воздействие на состояние кальциевых каналов, из числа которых рекомендуются Дицител либо Спазмомен;
- а для регулировки функционирования моторики кишечника назначается Дебридат;
- из числа препаратов, способствующих уменьшению интенсивности метеоризма, рекомендуются такие лекарственные формы, как Эспумизан, Полисилан или Цеолат.

В большинстве случаев, назначается проведение комплексной терапии, направленной на устранение всех выраженных симптоматических признаков, способствующих общему усугублению состояния пациента, улучшение микрофлоры кишечника. Также проводится полная корректировка рациона питания и всего образа жизнедеятельности.
Отличие СРК от хронического панкреатита
На самом деле, разобраться с тем, что в действительности прогрессирует в полости организма пациента, панкреатит или синдром раздраженного кишечника довольно сложно.
Несмотря на все схожие симптоматические проявления СРК и хронической формы панкреатического поражения паренхиматозной железы, существует главное отличие СРК — это отсутствие морфологической основы, так как это лишь физиологическое нарушение работоспособности кишечника.
Кроме всего прочего, при развитии панкреатита боль локализуется в зоне подреберья, а при синдроме раздраженного кишечника преобладают преимущественно абдоминальные боли, отягощающиеся гастроэнтерологическими и психоневрологическими жалобами пациентов.
Список литературы
- Винокурова Л.В. и др. Этиология и патогенез повреждения слизистой оболочки двенадцатиперстной кишки при хроническом панкреатите. Терапевтический архив 2009 г. № 2 стр. 65–68.
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Строкова О.А. Состояние кишечного пищеварения у больных хроническим панкреатитом. Автореферат диссертации. Ульяновск 2009 г.
- Под ред. В.Т. Ивашкина, Т.Л. Лапиной. Гастроэнтерология: национальное руководство. – М.: ГЭОТАР-Медиа, 2008 г.
- Циммерман Я. С. Очерки клинической гастроэнтерологии. Пермь: Изд-во Пермского ун-та, 1992 г. стр. 336.
Источник
Хронический панкреатит
Что это за болезнь? Хронический панкреатит — это серьёзное и часто встречающееся заболевание пищеварительной системы, которое обуславливает воспаление поджелудочной железы. Хроническим он называется вследствие продолжительности заболевания, считается панкреатит хроническим, если он длится более 6 месяцев у человека. Болезнь может протекать в разных периодах и в различных видах тяжкости. Такие как:
- легкая (функции поджелудочной железы в нормальном состоянии, болевые ощущение не сильные и не частые, масса тела прежняя);
- средняя (функции железы снижаются, боли чаще и сильнее, незначительные потери веса);
- тяжелая (жидкий стул, повышенная температура, боли в животе и голове, большая потеря веса, вторичные нарушения здоровья: сахарный диабет и т. д.).
В основном, симптомы очень выражены, их трудно не заметить. У больного может болеть живот, боли могут быть как ноющие, так и коликами, при этом могут отдавать даже в спину. Живот может болеть в разное время, но чаще всего после принятия пищи. При анализах крови врачи сразу могут выявить панкреатин, так как там увеличиваются жиры, белки и др. составляющие. Встречается и такой симптом как тошнота и головокружение. Бывает, пациенты жалуются на потемнение в глазах сопровождающееся иногда головокружением.
Но чем выражены данные симптомы и что способствует появлению хронического панкреатита?
Часто встречается данное заболевание у любителей спиртных напитков. Но есть и другие причины:
- последствия после тяжелых травм или ранений в живот;
- операции, связанные с желудком;
- приём сильных препаратов;
- различные инфекционные заболевания;
- паразитические болезни;
- нарушение обмена веществ;
- заболевание сосудов;
- гормональный сбой;
- наследственный фактор;
- неправильное питание;
- аномалии развития внутренних органов.
Лечение хронического панкреатита
Лечение панкреатита сложное и комплексное, очень важно поддерживать состояние больного, чтобы болезнь не перешла на более тяжелый вид протекания. Это капельницы, иммунные препараты, ферменты панкреатина, определенная диета, и др. Обычно панкреатит вызван на почве заболевания ЖКТ. Пациентам, с хроническим панкреатитом часто назначают эффективные лекарства, которые восстанавливают желудочно-кишечный тракт, чтобы желудок мог нормально переваривать пищу. Например, для этого прописывают гастро-энтеропротекторы
Профилактика панкреатита
Это не очень сложно, ведь здоровье — нужно беречь, а если это всего лишь какие-то маленькие легкие правила, то почему бы их не реализовывать?
Во-первых, необходимо отказаться от алкоголя, он просто на просто, усугубляет работу желудка даже у самого здорового человека. И кстати, не только желудка, но печени и др. органов. Алкоголь способствует появлению спазмов желудка, не замечали ли Вы, почему многие пьющие люди, после употребления алкоголя начинают икать? Это говорит не просто о количестве, выпитом алкогольном напитке, а о спазме, происходящем в желудке. Они символизируют об опасности и последствиях.
Во-вторых, не курить. Все знают, что это вредно для здоровья, и да, вещества, которые содержаться в одной лишь сигарете плохо влияют в целом на организм, в том числе на желудок.
В-третьих, не употребляйте наркотические вещества.
В-пятых, видите здоровый образ жизни, занимайтесь спортом.
И, конечно же, не забывайте, что питаться нужно здоровой пищей, очень важно кушать первое каждый день.
Соблюдая эти правила, Вы сможете уберечь себя от многих заболеваний.
Источник
Хронический колит – это воспалительный процесс, затрагивающий толстую кишку. Он протекает длительно и волнообразно, становясь при этом причиной нарушения функций кишечника. Результатом процесса являются воспалительные и дистрофические изменения в слизистой оболочке.
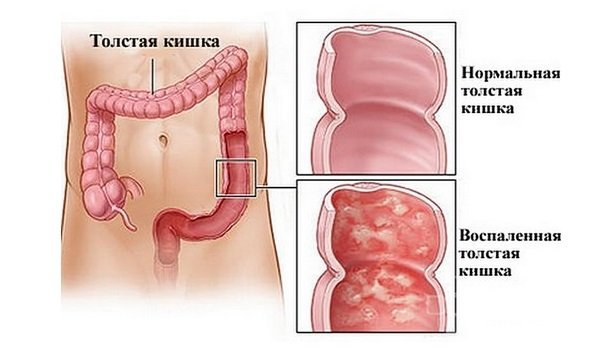
Согласно статистике, хронический колит наблюдается как минимум у 50% пациентов с заболеваниями желудочно-кишечного тракта. Болезнь наиболее распространена в странах Северной Америки и Европы, при этом термин «хронический колит» там не используется.
Чаще всего к врачу с хроническим колитом обращаются мужчины старше 40 лет и женщины в возрасте от 20 до 60 лет.
Виды хронического колита
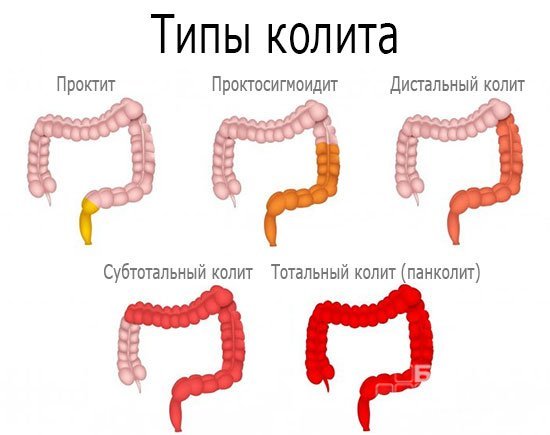
Различают несколько классификаций хронического колита.
По месту локализации:
- проктит – воспалительный процесс в прямой кишке;
- трансверзит – поражение поперечной ободочной кишки;
- тифлит – воспалительный процесс затрагивает червеобразный отросток и слепую кишку;
- сигмоидит – поражается сигмовидная кишка;
- панколит – развивается тотальный воспалительный процесс.
По причине развития:
- инфекционный;
- паразитарный;
- алиментарный;
- ишемический;
- медикаментозный;
- аллергический;
- механический;
- радиационный;
- интоксикационный;
- смешанный;
- криптогенный.
В зависимости от нарушения структуры слизистой оболочки кишечника:
- атрофический;
- язвенный;
- катаральный;
- эрозивный;
- смешанный.
В зависимости от наличия нарушений моторной функции:
- с диспепсией;
- с моторной дисфункцией.
Причины хронического колита
Чаще всего болезнь возникает в результате поражения слизистой оболочки толстой кишки следующими патогенными микроорганизмами:
- бактерии – шигелла, сальмонелла, иерсиния, клостридия, кампилобактер, стафилококк, протей;
- простейшие – лямблии, амебы, балантидии;
- вирусы – ротавирусы, энтеровирусы, аденовирусы;
- грибы;
- гельминты.
К другим причинам хронического колита относится:
- активация условно-патогенных микроорганизмов. На слизистой оболочке кишечника могут жить микроорганизмы, которые при нарушении работы иммунной системы начинают активно размножаться, вызывая неприятные симптомы;
- хронические заболевания органов мочеполовой системы (почечная недостаточность);
- болезни пищеварительной системы (панкреатит, гастрит, геморрой);
- аномалии кишечника;
- длительное воздействие на организм ионизирующего излучения;
- грубые нарушения режима питания, употребление в пищу большого количества красителей, консервантов, острых приправ и специй;
- эндокринные заболевания (сахарный диабет, болезнь Аддисона, тиреоидит);
- отравление спиртосодержащими напитками, солями тяжелых металлов, щелочами, пестицидами;
- длительная пищевая аллергия;
- употребление лекарственных средств, которые могут негативно воздействовать на слизистую оболочку толстой кишки (нестероидные противовоспалительные препараты, салицилаты, слабительные препараты).
В большинстве случаев хронический колит возникает из-за совокупности разных факторов, которые усиливают действие друг друга. Часто причиной колита становится инфицирование в сочетании с неправильным питанием и самолечением.
Прогноз благоприятный в случае правильного и своевременного лечения. Если пациент соблюдает все рекомендации врача и правильно питается, возможны длительные периоды ремиссии.
Иногда выяснить первопричину заболевания не удается. В этом случае диагностируют криптогенный колит.
К факторам, которые влияют на развитие заболевания, относятся:
- неправильное питание;
- ожирение;
- тяжелые хронические заболевания;
- нарушение иннервации кишечной стенки;
- иммунодефицитные состояния;
- производственный или бытовой контакт с ядовитыми веществами;
- алкоголизм;
- наличие в анамнезе острых инфекционных заболеваний органов пищеварения;
- спайки и полипы в кишечнике, затрудняющие продвижение содержимого по толстой кишке;
- уменьшение кровоснабжения в результате ослабления притока артериальной крови (ишемия слизистой оболочки кишечника);
- бесконтрольное применение слабительных средств на растительной или химической основе;
- злоупотребление клизмами.
Стадии хронического колита
В зависимости от тяжести заболевания, различают несколько стадий хронического колита:
- Легкая.
- Среднетяжелая.
- Тяжелая, с постоянными рецидивами.

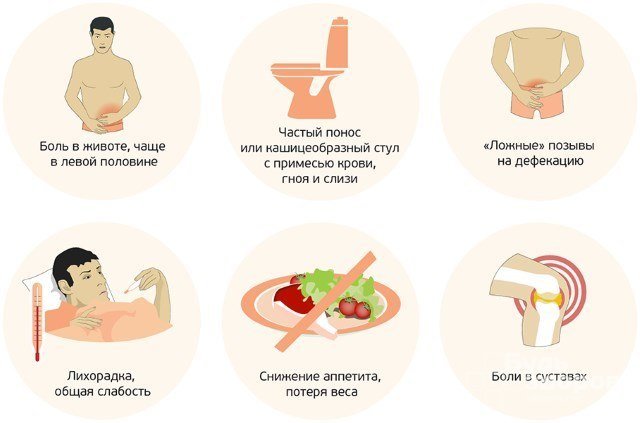
Симптомы хронического колита
На заболевание могут указывать как местные, так и общие симптомы хронического колита. Они зависят от стадии заболевания. В период ремиссии признаки болезни отсутствуют или становятся настолько невыраженными, что пациент не обращает на них внимание. При обострении колита они усиливаются.
Нарушения стула
При правостороннем колите и вовлечении в процесс нижнего отдела тонкой кишки обычно наблюдается диарея. Частота позывов зависит от тяжести заболевания и может составлять от 4 до 15 раз в сутки.
При левостороннем колите, когда возникает спазм дистального отдела ободочной, сигмовидной или прямой кишки, у пациента могут наблюдаться запоры. Вследствие застоя каловых масс несколько раз в день может выделяться небольшое количество кала с кровью.
Позывы к опорожнению (в том числе ложные) могут возникать после смены положения тела, в утренние часы, при стрессе или после еды.
Стул при хроническом колите обладает неприятным кислым запахом. В нем может содержаться большое количество углекислого газа, слизь и гной. При сопутствующем панкреатите в каловые массы попадают непереваренные кусочки пищи.
В некоторых случаях у пациентов с хроническим колитом наблюдаются кишечные кризы. Для них характерно наличие нескольких серий позывов к дефекации. В начале процесса выделяются каловые массы нормальной консистенции, а в дальнейшем они становятся жидкими, с примесью слизи.
Процесс их выделения сопровождается сильными схваткообразными болями в животе, которые утихают после выхода кала из кишечника.
Боли
У пациентов с хроническим колитом наблюдаются ноющие боли в животе, иногда они сменяются резкими, схваткообразными. Болевой синдром усиливается после употребления жареных, жирных и острых блюд, кисломолочных продуктов, газированных напитков или алкоголя. После акта дефекации или отхождения газов боль уменьшается.
Болевые ощущения могут наблюдаться перед актом дефекации, в некоторых случаях они продолжаются на протяжении двух часов после него.
К другим местным симптомам хронического колита относится:
- тошнота с периодическими повторяющимися эпизодами рвоты;
- метеоризм;
- ощущение неполного опорожнения кишечника;
- неприятный привкус во рту;
- частая отрыжка;
- снижение массы тела;
- слизь в каловых массах.
Хронический колит также сопровождается общими симптомами, к которым относится:
- быстрая утомляемость даже при незначительных физических нагрузках;
- нарушения сна (в дневные часы человек может испытывать сонливость, а ночью – страдать от бессонницы);
- снижение работоспособности;
- общее ухудшение самочувствия;
- раздражительность и апатия.
Читайте также:
1. О чем говорят боли в области желудка
2. Здоровый образ питания
3. Домашние коктейли для похудения
Диагностика
Диагностирует заболевание врач гастроэнтеролог, изначально он проводит пальпацию, выявляя болезненность по ходу толстой кишки.
В большинстве случаев хронический колит возникает из-за совокупности разных факторов, которые усиливают действие друг друга. Часто причиной колита становится инфицирование в сочетании с неправильным питанием и самолечением.
К лабораторным методам исследования относится:
- Общий анализ крови. При этом может быть обнаружено повышенное количество лейкоцитов и ускорение СОЭ (в стадии обострения хронического колита).
- Исследования кала. В нем могут обнаруживаться лейкоциты, эритроциты, гной, кровь, слизь, аммиак, яйца паразитов.
Инструментальные методы исследования при хроническом колите:
- Ирригоскопия. Это рентгенологическое исследование, которое проводят при заполненной кислородом и бария сульфатом толстой кишке. Позволяет оценить рельеф слизистой оболочки и форму.
- Ректороманоскопия. С помощью специального прибора (ректороманоскопа) проводят визуальный осмотр слизистой оболочки прямой кишки и дистальных отделов сигмовидной. Позволяет обнаружить язвы, эрозии, покраснения слизистой оболочки, гной, наслоения слизи, отек.
- Ультразвуковое исследование органов брюшной полости. Помогает уточнить наличие утолщения стенок кишечника, выявить новообразования и оценить эффективность терапии.
Дифференциальную диагностику хронических колитов проводят со следующими патологиями:
- дискинезия толстого кишечника;
- энтерит;
- панкреатит;
- новообразования в кишечнике.
Лечение хронического колита
Для лечения заболевания используют лекарственные препараты, которые относятся к следующим фармакологическим группам:
- Противомикробные средства. Применяются в остром периоде заболевания, вызванного патогенными бактериями.
- Сорбенты. Используются для купирования интоксикации и диареи.
- Средства, угнетающие перистальтику кишечника. Применяются в том случае, если хронический колит сопровождается диареей.
- Слабительные препараты. Применяются при запоре. Предпочтение отдается препаратам, увеличивающим объем каловых масс и размягчающим их.
- Ветрогонные средства. Показаны при метеоризме.
- Ферментные препараты. Улучшают процесс пищеварения.
- Прокинетики. Нормализуют сокращение мышц пищевода и желудка.
- Спазмолитики. Уменьшают болевые ощущения.
Лечение хронического колита должно быть комплексным. В период обострения заболевания пациенту назначают постельный режим. Это дает возможность уменьшить энергетические затраты и сократить количество употребляемой пищи, что позволяет разгрузить кишечник. При тяжелых формах заболевания назначают голодание в течение суток. В этот период можно пить только воду (1,5–2 литра в сутки) или чай без сахара маленькими порциями.
Диета при хроническом колите играет важную роль. Ее определяют в зависимости от преобладания гнилостной или бродильной диспепсии. Предпочтение должно отдаваться блюдам, не вызывающим раздражение кишечника и увеличивающим его перистальтику. К ним относится:
- рисовая или овсяная каша, приготовленная на воде;
- бульон из нежирных сортов мяса (телятины, индейки);
- паровые котлеты или фрикадели;
- супы на овощном бульоне;
- творог с минимальной жирностью;
- отварная рыба или мясо;
- кисели;
- сухари;
- овощные пюре;
- запеченные яблоки.
Из рациона пациента при обострении хронического колита исключают:
- жирные сорта мяса и рыбы;
- бобовые;
- цельное молоко;
- сырые овощи и фрукты;
- газированные напитки;
- алкоголь.
При ремиссии хронического колита также нужно следить за питанием – не переедать, исключить из рациона острые и жирные блюда, копчености и соленья.
В некоторых случаях у пациентов с хроническим колитом наблюдаются кишечные кризы. Для них характерно наличие нескольких серий позывов к дефекации.
При наличии дискинетического запора рекомендуется употреблять в пищу богатые клетчаткой продукты, свежие фрукты и овощи, чернослив. Эффективно проведение разгрузочных дней. В зависимости от функционального состояния кишечника можно пить минеральные воды.

Осложнения
Если вовремя не начать лечение хронического колита, возможно развитие следующих осложнений:
- Копростаз (застой каловых масс).
- Дисбактериоз.
- Солярный синдром (заболевание солнечного сплетения).
- Мезаденит (воспаление лимфатических узлов, расположенных в зоне брыжейки кишечника).
Прогноз
Прогноз благоприятный в случае правильного и своевременного лечения. Если пациент соблюдает все рекомендации врача и правильно питается, возможны длительные периоды ремиссии.
Профилактические меры
Для того чтобы предотвратить развитие хронического колита, необходимо выполнять следующие рекомендации:
- Правильно питаться.
- Вовремя лечить инфекционные заболевания (до того, как они переходят в хроническую форму).
- Отказаться от курения и употребления алкоголя.
- Не злоупотреблять лекарственными препаратами.
- Использовать средства защиты при контакте с ядовитыми веществами.
При выявлении симптомов заболевания необходимо обратиться за консультацией к гастроэнтерологу.
Видео с YouTube по теме статьи:
Источник


