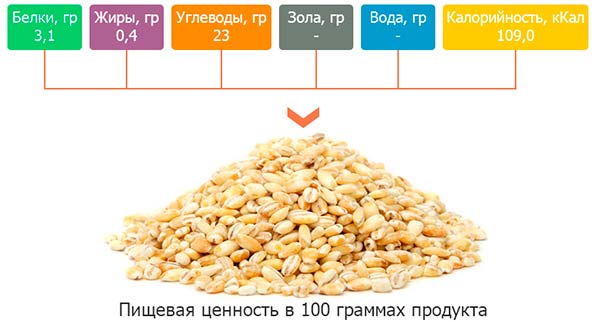
При панкреатите хроническом когда в туалет ходишь болит кишечник
Такое патологическое расстройство, как запор при панкреатите в последнее время встречается довольно часто. Хотя принято считать, что основная проблема этого недуга — диарея. Нарушение стула при воспалении поджелудочной железы происходит по причине сбоя её основных функций — регуляция уровня сахара в крови и пищеварение. Данное заболевание способно развиться в любом возрасте и нередко диагностируется даже у детей.
Причина возникновения запора при панкреатите
Поджелудочная железа — одни из органов пищеварительной системы, отвечающий за выброс инсулина — гормон, необходимый для обменных процессов в тканях организма. При её дисфункции нарушается расщепление и усвоение питательных веществ. Развиться панкреатит способен по многим причинам, среди которых чаще всего отмечают:
- Неправильное питание.
- Злоупотребление алкогольными напитками.
- Хронические инфекционные недуги в организме.
- Частые стрессы и переутомления.
При заболевании поджелудочной железы происходит нарушение работы кишечника, что и приводит к такому симптому, как запор. Чаще всего подобная проблема при панкреатите появляется на острой стадии развития, а также при хронической форме протекания недуга.
Запор при панкреатите возникает из-за дискинезии толстой кишки и жёлчных протоков. Кроме того, отсутствие дефекации может свидетельствовать о приближении появления вторичного сахарного диабета. Подобное наблюдается у 90% пациентов. Клетки поджелудочной железы разрушаются под воздействием воспалительного процесса и инсулин начинает вырабатываться в недостаточном количестве.
Как бороться с запором при панкреатите знает только врач. Самолечение способно обернуться непоправимыми последствиями и усугубить основной недуг. Поэтому при появлении отсутствия дефекации лучше обратиться к специалисту.
Особенности проявления запора при заболачивании
Одним из характерных проявлений панкреатита является изменение стула. При нормальной работе поджелудочная железа вырабатывает специальные ферменты, необходимые для переваривания сложных углеводов, белков и жиров. В случае хронического воспалительного процесса орган не способен выбрасывать эти вещества в нужном количестве, на фоне чего пища перерабатывается не полностью и возникают проблемы с дефекацией.
Особенность стула, которую имеет хронический панкреатит — запоры, длительного характера. Этот синдром часто трудноизлечимый, поэтому заниматься его устранение должен профессионал.
Запоры при панкреатите сопровождаются следующей симптоматикой:
- полное отсутствие дефекации;
- боли в животе;
- вздутие;
- проблемы с отхождением газов;
- лёгкая желтуха;
- тошнота;
- отказ от еды.
При хроническом воспалении поджелудочной железы часто наблюдается потеря массы тела и нервозность. Кроме того, по причине скопления каловых масс в кишечнике, развивается внутренний процесс гниения продуктов жизнедеятельности, что провоцирует интоксикацию. У больного появляются различные кожные высыпания, головные боли и постоянная усталость.
В моменты, когда человеку удаётся сходить в туалет, в кале можно заметить кусочки непереваренной пищи, что указывает на сильнейшую дисфункцию поджелудочной. Дефекация происходит довольно затруднительно. Нередко процесс сопровождается разрывами заднего прохода (трещинами). Сами массы имеют бледный окрас и характерный зловонный запах.
Ещё одним симптомом запора при панкреатите является режущая боль по всей окружности живота во время позывов к дефекации.
Как устранить запор при панкреатите
Напомним, как лечить запор при панкреатите знает только врач, поэтому при появившихся проблемах с испражнениями следует посетить специалиста.
Если недуг имеет начальную стадию, а запоры проявляются нечасто, то предотвратить их появление можно, просто соблюдая специальную диету. При воспалении поджелудочной железы необходимо полностью отказаться употребления алкоголя, жирной и жареной пищи, а также газированных напитков. Никакого фаст-фуда, кофе и крепкого чая, так как все эти продукты не смогут нормально расщепиться и возникнет запор.
Лечение запоров при панкреатите состоит из комплексной терапии, состоящей из специальной диеты, приёма лекарственных препаратов и, при необходимости, клизмирования.
Как питаться при панкреатите, чтобы избежать запоров?
Питание при панкреатите должно быть дробным и частым. Есть следует около 6 раз в день, но маленькими порциями. Также важно следить за количеством выпитой воды, норма которой у каждого человека своя.
В рационе больного панкреатитом должны быть продукты, не нагружающие поджелудочную железу и налаживающие работу всего желудочно-кишечного тракта.
Предотвратить запоры помогут:
- овощные супы;
- варёные или тушеные овощи;
- кисломолочные продукты (обезжиренные);
- запечённые яблоки и тыква;
- каши (кроме гороховой и рисовой);
- компоты, сваренные из свежих ягод;
- свекольный и морковный сок.
А вот провоцируют задержку кала при панкреатите такие продукты:
- любые соления;
- рыбные, мясные и прочие консервы;
- сладкая выпечка;
- газированные напитки;
- фрукты, содержащие большое количество витамина С;
- бобовые;
- редька, редис и репа;
- виноград и пр.
Готовить пищу лучше всего на пару. При хроническом воспалении поджелудочной железы и частых запорах, продукты перед потреблением необходимо измельчать, перетирая до пюреобразного состояния. Для разнообразия блюда можно запекать, но без добавления масла. Все канцерогены и жиры, выделяемые при готовке, негативно влияют на поджелудочную. Однако масло является обязательным составляющим компонентом при диете против запоров. Его следует добавлять понемногу в уже готовые блюда.
Лекарственная терапия
Кроме правильного и регулярного питания, лечение запоров при панкреатите также включает в себя приём определённых лекарственных препаратов. Обязательными являются средства, понижающие секрецию железы, и медикаменты, содержащие ферменты.
При хроническом воспалении, сопровождающимся запорами и болью в подрёберной части живота, больному назначают дополнительно принимать анальгетики. Но следует помнить, что при панкреатите большая часть обезболивающих препаратов являются запрещёнными. Поэтому, чтобы подобрать наиболее безопасное средство, нужно обратиться к врачу.
Что касается лекарств, содержащих ферменты, аналогичные поджелудочной железе, то их также должен подбирать специалист. Ведь каждый препарат имеет определённое количество веществ и разную дозировку. Кроме того, следует помнить, что их приём запрещён при приступе острого панкреатита, так как они способно ухудшить состояние больного.
Слабительные средства можно принимать только с разрешения лечащего врача и не чаще одного раза в неделю. В противном случае могут развиться серьёзные расстройства стула, проявляющиеся длительной диареей и истощением организма.
Имея длительный запор при панкреатите лечение следует дополнять процедурами очистки кишечника при помощи клизмы. Растворы для процедуры можно готовить на основе растительных компонентов, помогающих расслабить перистальтику кишечника, и масел, размягчающих каловые массы, к примеру, касторовое.
Источник

Под понятием синдрома раздраженного кишечника, или СРК, понимаются различные патологические нарушения в процессах сокращения мускулатуры на отдельных зонах кишечника, обеспечивающих продвижение пищевых продуктов по пищеводу, которые сопровождаются всасыванием и секреторной функциональностью кишечника. Панкреатит и синдром раздраженного кишечника обладают множеством схожих симптоматических признаков, выражающихся образованием боли в области живота, а также характерными патологическими изменениями стула. Развивается СРК на фоне следующих патологических факторов:
- патогенного изменения взаимодействий 2-х систем: ЦНС и системы, обеспечивающей регуляцию деятельности внутренних органов;
- развитие дисбактериоза;
- нарушение процессов всасывания;
- патологическое изменение психики пациента;
- социальные и эмоциональные факторы.
Также стоит отметить, что СРК зачастую сопровождается головными болями, непроизвольным выходом газов, вздутым животом, увеличенным напряжением в моменты опорожнения кишечника, появлением комка в полости горла, и озябшими пальцами рук. Болезненность может иметь различный характер проявления, усиливаясь после еды и уменьшаясь после опорожнения кишечника. Повышенный уровень газообразования провоцирует появление ложных позывов к опорожнению.
Хронический панкреатит, как причина СРК
Многие пациенты задаются вопросом: «Может ли при развитии панкреатита болеть кишечник, а также может ли панкреатит стать причиной СРК?».
Важно отметить, что развитие панкреатического заболевания не может являться причиной, или провоцирующим фактором, вызывающим СРК. Хронический панкреатит, или же его острая форма развития является патологической болезнью органического типа, а СРК относится к нарушениям функционального характера. Но, несмотря на столь существенные различия, эти два заболевания могут сопровождать друг друга.

Острая форма панкреатического заболевания обладает высоким процентом вероятности летального исхода и никак не связана с течением, или образованием СРК. В большинстве случаев, раздраженная кишка зачастую оказывается взаимосвязанной с хроническим типом панкреатического заболевания поражающего поджелудочную железу, который может быть реактивным и первичным. Реактивный панкреатит, возникающий на фоне других патологий жкт, таких как холецистит, жкб, язвенные поражения 12-ти перстной кишки, а также поражающие желудок, характеризуется недостаточной концентрацией панкреатических ферментов, которая способствует образованию дисбактериоза, который в свою очередь может раздражать слизистые поверхности кишечника и являться провоцирующим фактором возникновения СРК.
Важно помнить, что гипосекреторная функциональность паренхиматозной железы с дальнейшим течением и прогрессированием такой патологии, как дисбактериоз не имеет ничего общего и не провоцирует развитие патологического изменения в полости кишечника.
Одна из первоочередных причин заключается в образовании хронической боли. Ведь при развитии хронической формы панкреатического заболевания всегда начинает болеть в области живота, вне зависимости от провоцирующих данное заболевание факторов. Болевой синдром при этом может иметь либо слабовыраженный характер проявления, либо сильновыраженный, но он присутствует на постоянной основе. Повторяющиеся приступы обострения панкреатической болезни и увеличение интенсивности проявления болей может спровоцировать патологическое нарушение уровня чувствительности в полости кишечника с развитием последующих нарушений в сфере его моторики и образовании синдрома раздраженного кишечника.
Также стоит отметить, что панкреатическое заболевание в большинстве случаев просто оказывает имитирующий эффект проявления синдрома РК, так как характеризуется появлением практических всех тех же симптоматических признаков, поэтому и говорят, что при развитии данной патологии может болеть и кишечник.
Симптомы и признаки
Диагноз синдрома раздраженного кишечника ставится при наличии хотя бы двух факторов из следующего списка критерий:
- возникающая боль имеет связь с дефекацией;
- при образовании болей происходит изменение формы и консистенции испражнений;
- прекращение и утихание болевого синдрома после успешного опорожнения кишечника.
Также при развитии СРК отмечается следующая клиническая картина:
- появляется запор либо понос;
- каловые массы могут иметь форму катышек, либо карандаша, а также могут быть не оформленными с жидкой консистенцией;
- вздутый живот;
- развитие метеоризма;
- а также чувство усталости;
- депрессивное состояние;
- патологическое изменение сердечной ритмичности;
- нарушения в процессах мочеиспускания;
- снижение либидо;
- образование болей при сексуальном контакте с половым партнером.

Другими словами, синдром раздраженного кишечника можно характеризовать как чрезмерно чувствительную кишку, импульсивно реагирующую на обычные процессы жизнедеятельности человека.
Способы лечения синдрома
Синдром раздраженного кишечника может протекать в трех формах, в зависимости от преобладающего симптоматического признака:
- наличия абдоминальных болей;
- развития диареи;
- формирования запоров.
От преобладающего фактора подбирается и терапевтическое лечение СРК. Устранение патологии при развитии диареи заключается в применении следующих лекарственных препаратов:
- до приема пищи могут назначаться такие препараты, как: Лоперамид, Имодиум, или Дифеноксилат;
- для оказания успокаивающего эффекта назначается раствор со смектой;
- также рекомендовано употреблять целебные отвары на основе таких лекарственных ягод, как черемуха, ольха и черешня;
- понизить интенсивность развития метеоризма помогут препараты сорбентного типа, в виде Энтеросгеля, Полифепана, Полисорба, или Фильтрума;
- одним из самых современных препаратов от СРК является Алосетрон.
При развитии синдрома раздраженного кишечника с преобладанием запоров, лечение заключается в назначении препаратов, обеспечивающих облегчение актов дефекации, а также смягчение каловых масс. В большинстве случаев прописываются следующие препараты:
- лекарственные средства, разработанные на лекарственной части подорожника применяются для увеличения объемов содержащихся масс в полости кишечника, такие как Солгар, Испалгон, Метамуцил, Мукофальк;
- смягчение каловых масс достигается посредством приема препаратов, содержащих в своем составе лактулозу, наиболее эффективными считаются: Дюфалак и Гудлак;
- из слабительных средств рекомендуется применять Форлакс, Экспортал, либо Лавакол;
- из числа модуляторов серотонина назначается прием Тегасерола либо Прукалоприда;
- если необходимо создать мягкий слабительный эффект, то врачи рекомендуют употреблять минеральную воду Ессентуки, в которой содержатся ионы магния.
При проявлении абдоминальных болей, терапевтическое лечение СРК заключается в назначении следующих лекарственных форм:
- из препаратов спазмолитического спектра действия рекомендуются: Но-Шпа, Дротаверин, а также назначается прием антихолиэргичных средств в виде Замифенацина, или Гиосциамина;
- препараты, оказывающие блокирующее воздействие на состояние кальциевых каналов, из числа которых рекомендуются Дицител либо Спазмомен;
- а для регулировки функционирования моторики кишечника назначается Дебридат;
- из числа препаратов, способствующих уменьшению интенсивности метеоризма, рекомендуются такие лекарственные формы, как Эспумизан, Полисилан или Цеолат.

В большинстве случаев, назначается проведение комплексной терапии, направленной на устранение всех выраженных симптоматических признаков, способствующих общему усугублению состояния пациента, улучшение микрофлоры кишечника. Также проводится полная корректировка рациона питания и всего образа жизнедеятельности.
Отличие СРК от хронического панкреатита
На самом деле, разобраться с тем, что в действительности прогрессирует в полости организма пациента, панкреатит или синдром раздраженного кишечника довольно сложно.
Несмотря на все схожие симптоматические проявления СРК и хронической формы панкреатического поражения паренхиматозной железы, существует главное отличие СРК — это отсутствие морфологической основы, так как это лишь физиологическое нарушение работоспособности кишечника.
Кроме всего прочего, при развитии панкреатита боль локализуется в зоне подреберья, а при синдроме раздраженного кишечника преобладают преимущественно абдоминальные боли, отягощающиеся гастроэнтерологическими и психоневрологическими жалобами пациентов.
Список литературы
- Винокурова Л.В. и др. Этиология и патогенез повреждения слизистой оболочки двенадцатиперстной кишки при хроническом панкреатите. Терапевтический архив 2009 г. № 2 стр. 65–68.
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Строкова О.А. Состояние кишечного пищеварения у больных хроническим панкреатитом. Автореферат диссертации. Ульяновск 2009 г.
- Под ред. В.Т. Ивашкина, Т.Л. Лапиной. Гастроэнтерология: национальное руководство. – М.: ГЭОТАР-Медиа, 2008 г.
- Циммерман Я. С. Очерки клинической гастроэнтерологии. Пермь: Изд-во Пермского ун-та, 1992 г. стр. 336.
Источник
Проблемы с поджелудочной железой – распространенное явление в наше время. В результате развития панкреатита нарушается нормальное функционирования пищеварительной системы, что приводит к нерегулярному стулу.
Запор при панкреатите в большинстве случаев возникает на ранних этапах развития заболевания или в периоды обострений, иногда наблюдается и при хронической форме заболевания поджелудочной железы.
Главные причины нарушения стула
При воспалении поджелудочной железы часто возникают поносы, которые связаны с недостаточным количеством необходимых для пищеварения ферментов. Несмотря на это, запоры при панкреатите – характерный симптом, появляющийся на начальной стадии заболевания.
Выделяют несколько причин, влияющих на проблемы с регулярным отхождением каловых масс:
- прием определенных лекарственных препаратов, у которых одним из побочных действий является – запор (энзимы, спазмолитики);
- употребление алкоголя в большом количестве;
- соблюдение диеты при заболевании поджелудочной железы, когда пища содержит небольшое количество жиров, способствующих ее продвижению по кишечнику;
- нерациональное питание, употребление еды быстрого приготовления, фаст-фуда;
- постоянное переутомление;
- частые стрессовые ситуации;
- инфекционные заболевания в организме, влияющие и на пищеварение.
Кроме этого, запоры при панкреатите могут являться признаком развития вторичного диабета, так как происходит разрушение клеток поджелудочной железы, вследствие чего инсулин не вырабатывается в необходимом количестве.
Симптоматика при запорах

Панкреатит и запоры — взаимосвязанные понятия, поскольку при заболевании поджелудочной железы часто отмечается отсутствие дефекации.
Запоры будут сопровождаться следующими характерными симптомами:
- повышенным газообразованием, вздутием и соответственно проблемами с отхождением газов;
- болезненностью в области живота;
- полным отсутствием дефекации;
- плохим аппетитом;
- легкой желтухой;
- тошнотой.
В результате запоров на протяжении длительного времени в кишечнике скапливаются каловые массы и начинается активный процесс гниения, что приводит к интоксикации организма. Это является причиной головных болей, различных высыпаний, хронической усталости.
Также перед тем, как сходить в туалет, появляются резкие боли в области живота, а при дефекации из-за застоя каловых масс и образования газов могут возникать трещины в анальном отверстии.
Если запор при панкреатите возникает в период обострения, следует безотлагательно обратиться к врачу, так как накопление каловых масс может привести к непроходимости кишечника.
Проблемы со стулом, а именно отсутствие дефекаций, возникает и при других заболеваниях желудочно-кишечного тракта. Запор при панкреатите и холецистите нельзя оставлять без внимания, так как отсутствие лечения может привести к еще более серьезным последствиям.
Эффективные методы лечения запора при панкреатите
Терапия будет зависеть от причин, влияющих на нарушения стула. Определив, что спровоцировало запор при панкреатите, можно точно понять, что делать дальше и как решать проблему.
Если отсутствие дефекаций связано с таким заболеванием, как сахарный диабет, необходимо предпринимать меры для повышения уровня сахара в крови, в результате чего нормализуется стул.
Только зная точную причину, можно начинать определенное лечение, которое будет заключаться в следующем.
Медикаментозная терапия
Прием лекарственных препаратов слабительного характера, которые не содержат лактулозу и назначаются, исходя из индивидуальных особенностей организма.
 Предпочтение стоит отдавать пребиотикам, которые помогают размягчить каловые массы и заселяют кишечник полезными бактериями, восстанавливающими здоровую микрофлору, например:
Предпочтение стоит отдавать пребиотикам, которые помогают размягчить каловые массы и заселяют кишечник полезными бактериями, восстанавливающими здоровую микрофлору, например:
- Прелак,
- Дюфалак,
- Лактусин.
Точный препарат и дозировку назначает только лечащий врач. Так же может быть назначено использование глицериновых свечей.
Очищение клизмами
 Очищение кишечника с помощью клизм на основе воды или отваров лекарственных трав, помогает облегчить акт дефекации и быстро справиться с запором.
Очищение кишечника с помощью клизм на основе воды или отваров лекарственных трав, помогает облегчить акт дефекации и быстро справиться с запором.
Популярно использование следующих растворов:
- лимонный сок: сок одного плода разводят в 1 литре кипяченой воды.
- отвар ромашки: 3 ст. ложки сухоцветов заливают 0,5 литрами горячей воды и дают настояться 40-60 минут. Остывший отвар процеживают, разбавляют 1 литром кипяченой воды и используют для введения клизмы. Так же отлично подходят отвары из шалфея и душицы, мяты, календулы, семян укропа, листьев березы и подорожника, способ заваривания тот же.
- медовый раствор: 2 ст.ложки пчелиного продукта растворите в 05, литрах кипяченой воды.
- смесь из крахмала: 1 ч. ложку крахмала заливают небольшим количеством воды, а после растворению доливают еще 300 мл. кипяченой воды.
К сожалению, больным не рекомендуется слишком часто прибегать к данному методу ведь жидкости «вымывают» и убивают всю полезную микрофлору кишечника.
Обильное питье
 Соблюдение питьевого режима очень важное условие в лечении панкреатических запоров. Употребление жидкости должно превышать суточную норму в два раза, что поможет урегулировать водный баланс.
Соблюдение питьевого режима очень важное условие в лечении панкреатических запоров. Употребление жидкости должно превышать суточную норму в два раза, что поможет урегулировать водный баланс.
Принимать следует воду, не сладкие компоты, натуральные соки, слабозаваренные травяные чаи, жидкие супы. Выпивайте по стакану кипяченой воды утро натощак, при этом отказываясь от кофе и крепкого чая.
По одобрению лечащего врача применяется укропная вода или раствор на основе фенхеля, минеральная вода.
Выполнение физических упражнений
 Малоподвижный образ жизни в совокупности с имеющимся хроническим заболеванием желудочно-кишечного тракта очень быстро приведет к возникновению запоров. Поэтому необходимо ежедневно делать зарядку, много ходить, заниматься фитнесом или плаваньем.
Малоподвижный образ жизни в совокупности с имеющимся хроническим заболеванием желудочно-кишечного тракта очень быстро приведет к возникновению запоров. Поэтому необходимо ежедневно делать зарядку, много ходить, заниматься фитнесом или плаваньем.
Упражнения должны выполняться в среднем темпе плавными и медленными движениями, исключая напряжение пресса. Полезно бегать, выполнить приседания и прыгать через скакалку.
Выполняйте зарядку ежедневно примерно в одно и то же время суток. Лучшее время для разминки – утром до завтрака или через пару часов после приема пищи. Начинайте с 3-5 подходов каждого упражнения, постепенно увеличивая нагрузку до 7-10 подходов.
Если какой-либо вид упражнений вызывает у вас неприятные ощущения и усиливает боли, прекратите его выполнение и уменьшите нагрузку.
Эти мероприятия помогут улучшить обмен веществ и нормализовать стул. Также для общего укрепления состояния и профилактики запоров рекомендуется проходить курс массажей и санаторно-курортное лечение.
Если возникает запор при панкреатите, лечение обязательно будет проводиться в комплексе с соблюдением обязательной диеты.
Питание при возникновении запоров

Соблюдая правильный режим и рацион питания, можно эффективно решить проблему нарушений пищеварения, при этом стоит придерживаться таких правил:
- Ограничить употребление продуктов, провоцирующих выделение большого количества желудочной кислоты;
- Отказаться от жареного, копченого, очень соленого, жирного;
- Преимущественно готовить еду в пароварке или мультиварке, сохраняя при этом все полезные вещества;
- По возможности употреблять хорошо измельченную или перетертую пищу;
- Принимать еду небольшими порциями около 5-6 раз в день;
- Отдавать предпочтение кисломолочным продуктам, кашам (рисовая, гречневая, овсяная), супам, отварным овощам, диетическому мясу, рыбе, ржаному хлебу, выпечке из несдобного теста, сухарям, отрубям, свежевыжатым сокам, компотам из ягод и другим разрешенным при панкреатите продуктам.
Обязательно стоит помнить о питьевом режиме (не меньше 2 литров в день). Иногда продукты можно запекать, что поможет разнообразить диетическое меню. Также для улучшения вкусовых качеств пищи в блюдо разрешается добавлять небольшой кусочек сливочного масла.
При этом есть и «запрещенные» продукты, которые провоцируют появление запоров при панкреатите, их стоит исключить из питания различные консервы, соленья, специи и приправы, вареные яйца, бобовые культуры, сдобную выпечку, а также шоколад, крепкий чай и кофе, газированные напитки, виноград и пр.
Придерживаясь основных принципов правильного питания, можно не только облегчить состояние больного, но и избежать проблем с нарушением стула и возникновением запоров.
Загрузка…
Источник