Презентация на тему холецистит панкреатит
1
Тема:Диф диагностика острого холецистита с панкреатитом Группа: Факультет:ом Курс:5 Выполнил:Мохаммад Насер Седики Проверял:Д.M.H, профессор Хвостикков Е.И Казахский Национальный Медицинский Университет им С.Д.Асфендиярова Кафедра: хирургических болезней No1 C Р С
2
Содержание АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ СВЕДЕНИЯ О ЖЕЛЧНОМ ПУЗЫРЕ И ЖЕЛЧНЫХ ПРОТОКАХ Кровоснабжение желчного пузыря Холецистит Клиника Классификация Лечение Диф Диагностика острого холецистита с панкреатитом
3
Емкость от 30 до 70 мл, длина 7-10, наибольшая ширина 3-4 см. Только в месте, где пузырь лежит в ямке нет брюшинного листка. Боковые, нижние поверхности его покрыты брюшиной, которая является продолжением брюшинного покрова печени. Формы брюшинного покрова вариабельны вплоть до образования брыжейки желчного пузыря АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ СВЕДЕНИЯ О ЖЕЛЧНОМ ПУЗЫРЕ И ЖЕЛЧНЫХ ПРОТОКАХ
4
Кровоснабжение желчного пузыря Кровоснабжение желчного пузыря осуществляется за счет пузырной артерии (a.cystica), которая берет свое начало от правой печеночной артерии (a.hepatica), проходит позади общего желчного протока, обычно отдавая одну или две маленькие веточки для кровоснабжения пузырного протока, и затем, уже в непосредственной близости от стенки желчного пузыря, разделяется на поверхностную ветвь, обеспечивающую кровью переднюю поверхность желчного пузыря, и глубокую ветвь, которая проходит между стенкой желчного пузыря и его ложем.
5
Холецистит – это одно из наиболее распространенных заболеваний пищеварительной системы, заключающееся в воспалении стенки желчного пузыря. Основными причинами возникновения холецистита являются инфекция и застой желчи
6
Клиника: Основные признаки: 1-Характерный и выраженный болевой приступ. 2- Наличие увеличенного болезненного желчного пузыря. 3- Напряжение мышц живота. 4- Симптом Ортнера. 5- Симптом Щёткина-Блюмберга в правом подреберье. Вспомогательные признаки: 6- Повышение температуры тела. 7- Лейкоцитоз. 8- Сухой и густо обложенный язык. 9- Рвота желчью. 10- Тахикардия.
7
8
Классификация холецистита по Д.Л. Пиковскому I. Неосложнённые холецистит: а) хр. калькулёзный холецистит. б) хр. бескаменный холецистит. в) острый простой холецистит. II. Осложненный холецистит: а) острый: — острый обтурационный холецистит, — острый холецистит с гипертензией желчевыводящих протоков, — острый холецистопанкреатит. б) хр. холецистит вне приступа: — хр. холецистит с гипертензией желчевыводящих протоков, — хр. холецистопанкреатит, — патология после операции.
9
10
Анатомия и физиология поджелудочной железы Она расположена забрюшинной на задней стенке брюшной полости, проецируется на переднюю стенку живота в области средней части эпигастрия и в левом подреберье (рис. I). ПЖ лежит позади желудка и пересекает позвоночник косо на уровне L( Ln. Ее длина у взрослого человека 1523 см, высота 36 см, толщина около 3 см. Масса железы колеблется в пределах г..
11
Кровоснабжение Кровоснабжение поджелудочной железы осуществляется через панкреатодуоденальные артерии, которые ответвляются от верхней брыжеечной артерии или из печёноч артерии ветви чревного ствола брюшной аорты. Верхняя брыжеечная артерия обеспечивает нижние панкреатодуоденальные артерии, и проникающие в островки
12
І. Предопределяющие факторы: 1. Нейрогуморальные. 2. Токсико-аллергические. II. Вызывающие факторы: 1. Дуктогенные: А) дуоденобилиарные; Б) экзогенные. 2. Острый холецистит. 3. Контактные. 4. Сосудистые. 5. Посттравматические. 6. Криптогенные. Осложнения других заболеваний Этиология
13
Характерной чертой клиники ОП §Интенсивность функциональных признаков (боль, рвота, задержка стула и газов) §Ранние проявления общих признаков (шок, коллапс, страх, изменения черт лица, местный цианоз, одышка, холодный пот, пульс, температура) §Относительная бедность физических симптомов: осмотр – вздутие живота; пальпация – мягкий живот; перкуссия – тимпанит, потовыделение; аускультация – тишина
14
Инструментальные методы диагностики 1. Обзорная рентгенография органов брюшной полости. 2. Рентгенография органов грудной полости. 3. УЗИ. 4. Лапароскопия, лапароцентез
15
Консервативное лечение 1. Блокаторы секреции поджелудочной железы (соматостатин 0,1 мг з раза в сутки 5-7 суток). 2. Цитокиновая блокада (пентоксифиллин 20 мл внутривенно капельно). 3. Антиоксиданты (аскорбиновая кислота, токоферол, церулоплазмин). 4. Аналгетики ненаркотические, перидуральная анестезия. 5. Спазмолитики. 6. Стимуляторы моторики кишечника (убретид 0,5 мг в сутки). 7. Профилактика транслокации кишечной микрофлоры
16
Хирургическое лечение 1. Сквозное дренирование сальниковой сумки. 2. Абдоминизация поджелудочной железы. 3. Оментопанкреатопексия. 4. Левосторонняя резекция ПЖ. Инфузионная дезинтоксикационная терапия. 9. Анитибактериальная терапия (карбопенены, вторхинолоны, цефалоспорины 3-4 поколения, синтетические пенициллины). 10. Профиллактика эрозионно-язвенных осложнений ЖКТ (Н 2 -блокаторы, антациды, омепразол, сукральфат. 11. Парентеральное питание. 12. Ингибиторы протеаз (контрикал, гордокс, трасилол. 13. Гепатопртекторы. 14. Лечение респираторного дистресс-синдрома, острой почечной и печеночной недостаточности
17
Наименов. симптомов ХолециститПанкреатит Локализация боли Правое подреберье, подлопаточная, подложечная область Левое подреберье, подложечная область Иррадиация Плечо, лопатка, ключица справа, реже в область сердца Опоясывающая, типа обруча Интенсивность боли Чаще тупые, иногда острые От тупых до чрезвычайно острых Причина усиления боли Приём жирной, жареной пищи, яиц, перенапряжение. Приём жирных блюд, алкоголя, газированных напитков Боль прекращается или уменьшается Приёмом спазмолитиков, прикладыванием грелки или самостоятельно Иногда вертикальным положением, приемом спазмолитиков или наркотических средств Диспепсические расстройст-ва Горечь, сухость во рту, тошнота, рвота, запор Отсутствие аппетита, чаще полифекалия, поносы Диф диагностика острого холецистита с панкреатитом
18
Пальпаторные симптомы Керра, Мерфи, Ортнера, Мюсси, Алиева и др Симптомы Мейо Робсона, Грота и др Лабораторноинструмен тальные показатели Нарушение пузырного рефлекса, снижение уровня билирубина и повышение холестерина в желчи Повышение диастазы, липазы, трипсина в крови и моче, изменение содержания ферментов в панкреатическом сок
19
Дадвани С. А., Ветшев П. С., Шулутко А. М. и др. Желчнокаменная болезнь. М.: Видар-М, с. Шерлок Ш., Дули Дж. Заболевания печени и желчных путей. М.: ГЭОТАР-МЕД, с. Лейшнер У. Практическое руководство по заболеванию желчных путей. М.: ГЭОТАР- МЕД, с.: ил. Гальперин Э. И., Ветшев П. С. Руководство по хирургии желчных путей. 2?е изд. М.: Издательский дом Видар-М, с Литература
20
Источник
СРС
На тему: « Хронический панкреатит. Хронический холецистит.»
Подготовила: врач-интерн 604 гр.
Тургунбаева К.Г.
Шымкент 2017 г.
Южно-Казахстанская Государственная Фармацевтическая Академия

Хронический панкреатит – характеризуется прогрессирующим необратимым снижением экзо — и эндокринной функции поджелудочной железы.
Различают первичный хронический панкреатит, при котором воспалительный процесс с самого начала локализуется в поджелудочной железе, и вторичный (сопутствующий), постепенно развивающийся на фоне других заболеваний ЖКТ.

ЭТИОЛОГИЯ :
Х ронический панкреатит формируется постепенно под воздействием неблагоприятных факторов. Бессистемное, нерегулярное питание, употребление острой и жирной пищи, хронический алкоголизм, особенно в сочетании с дефицитом в пище белков и витаминов — факторы, способствующие развитию хронического панкреатита.

При гестозе (водянка, нефропатия) не применяют мочегонные препараты тиазидового ряда, так как они способствуют развитию острого панкреатита.

КЛИНИЧЕСКАЯ КАРТИНА:
Симптомы хронического панкреатита разнообразны, но в большинстве случаев выделяют следующие признаки: · боль в эпигастральной области и/или в левом подреберье; · диспепсические явления; · панкреатогенные поносы; · похудание; · присоединение СД.
Беременность в 28% случаев осложняется ранним токсикозом (тошнота, рвота), причём нередко рвота продолжается до 16–17 нед беременности. Хронический панкреатит существенно не влияет на течение второй половины беременности и на её исход.

ДИАГНОСТИКА:
Клинический анализ крови.
Биохимический анализ крови.
Копрологическое исследование
УЗИ поджелудочной железы
Дуоденография
Заболевания, с которыми необходимо проводить дифференциальную диагностику: · преэклампсия ; · ПОНРП; · мочекаменная болезнь; · острый холецистит.

ПРОГНОЗИРОВАНИЕ ОСЛОЖНЕНИЙ ГЕСТАЦИИ:
Беременность не влияет на течение хронического панкреатита, и данное заболевание не служит противовоказанием для беременности у большинства пациенток, как и панкреатит не нарушает фетоплацентарного гомеостаза.
При обострении хронического панкреатита внутривенно вводят антиферментные средства ( апротинин или пантрипин© ).При хронических панкреатитах с нерезко выраженным обострением — препараты метаболического действия ( пентоксил© внутрь по 0,2– 0,4 г на приём, или гидроксиметилурацил по 1 г 3–4 раза в день в течение 3–4 нед ). Одновременно назначают липотропные средства: метионин. Антибиотики показаны при выраженных обострениях.
В период ремиссии хронического панкреатита назначают панкреатин (по 1 г 3 раза в день после еды) или препараты, содержащие ферменты желудка, поджелудочной железы и тонкой кишки.
ВЫБОР СРОКА И МЕТОДА РОДОРАЗРЕШЕНИЯ
При развитии острого панкреатита показано прерывание беременности на сроке до 12 нед. Родоразрешение при доношенной или недоношенной беременности проводят через естественные родовые пути с использованием адекватного обезболивания ( перидуральная анестезия). КС производят в исключительных случаях и по абсолютным акушерским показаниям в связи с высоким риском развития инфекционных осложнений.

— хроническое рецидивирующее заболевание, характеризующееся наличием воспалительных изменений в стенке жёлчного пузыря.
Развитию воспаления жёлчного пузыря способствуют: — врождённая деформация; — дискинезия жёлчных путей; — травмы жёлчного пузыря; — опухоли в брюшной полости; — нарушение обмена веществ (СД, атеросклероз); — нарушение режима питания (большие перерывы между приёмами пищи, еда всухомятку); — запоры, малоподвижный образ жизни; — аллергические реакции; — возрастное нарушение кровоснабжения жёлчного пузыря; — беременность;

КЛИНИЧЕСКАЯ КАРТИНА:
При этом ведущим симптомом становится боль. При хроническом холецистите распространены жалобы на умеренную болезненность или чувство тяжести в правом подреберье после еды, особенно при приёме жирной, жареной пищи. Боли иррадиируют, в правую поясничную область, правую лопатку, правое плечо. Из диспепсических расстройств часто отмечают тошноту, отрыжку воздухом, горечью или постоянный горький вкус во рту.
Во второй половине беременности 25% женщин связывают боли с шевелениями плода, его положением в матке (вторая позиция).
Обострение хронического холецистита чаще (91,1% беременных) развивается в третьем триместре.

ДИАГНОСТИКА :
ОАК
БАК
Кал на яйца глист
Дуоденальное зондирование выполняют только в первой половине беременности
УЗИ
Термометрия

ЛЕЧЕНИЕ:
Желчегонные лекарственные средства( холецистокинетики ) показаны всем беременным. В первом триместре беременности у части больных наблюдается гиперкинетический тип дискенезии жёлчных путей. Им назначают аллохол©, панкреатин, холензим ©.
Антибактериальные препараты назначают только по императивным показаниям, как правило, до и после хирургического лечения. Спазмолитики и анальгетики показаны при выраженном болевом синдроме ( дротаверин, папаверин ).
Метоклопрамид нормализует моторику пузыря у беременных незави-симо от вида дискинезии, в том числе и при рвоте у беременных.
Тюбажи «слепые » рекомендуются для борьбы с застоем жёлчи с использованием растительного масла (30–40 мл), карловарской соли (1 чайная ложка на стакан воды).

Источник

Выполнила:
Садыкова Л.И. ОЛД-315
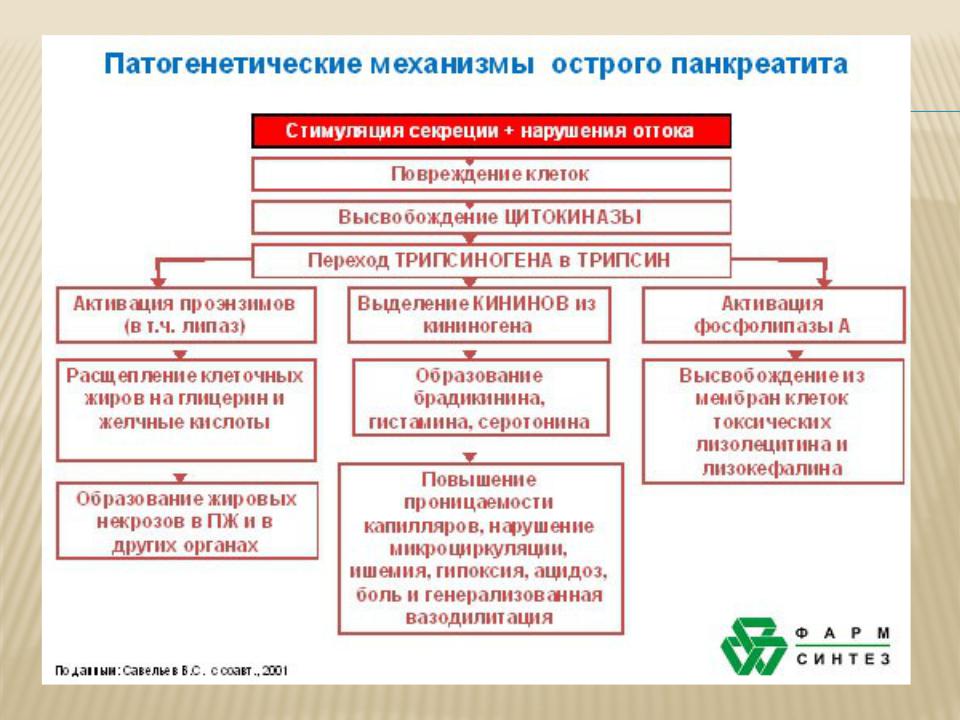
ПАНКРЕАТИТЫ — это воспалительные заболевания поджелудочной железы различной этиологии, но характеризующиеся общими патогенетическими механизмами. Панкреатиты бывают острыми и хроническими, протекающими с периодическими обострениями.

ЭТИОЛОГИЯ ОСТРОГО
ПАНКРЕАТИТА
желчнокаменн ая болезнь;
прием алкоголя;
травмы, операции, гиперлипидем
ии и др.
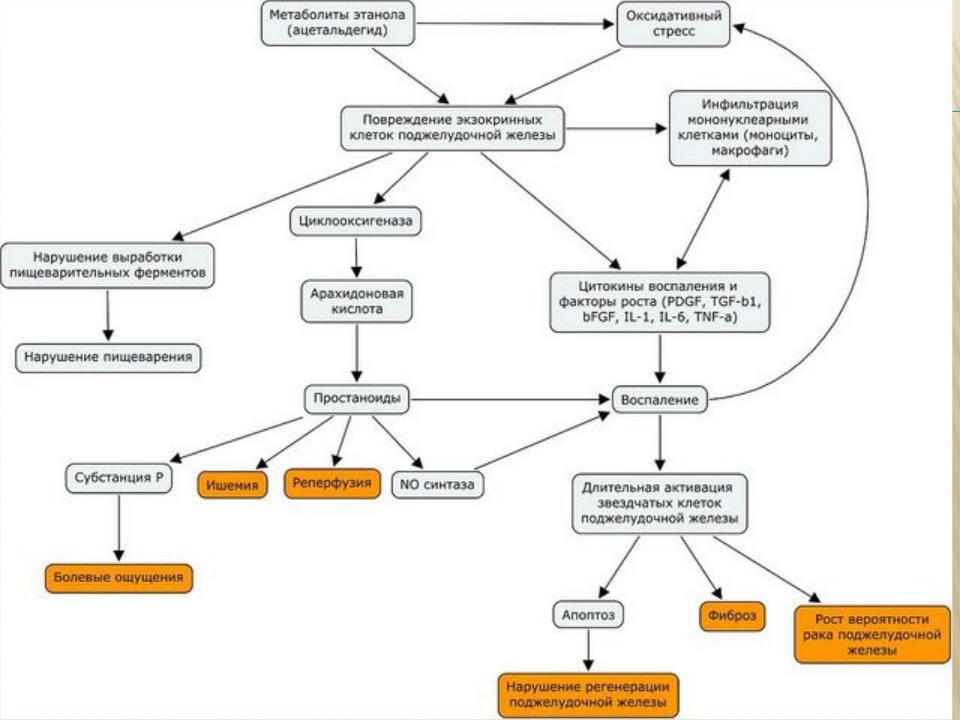
ЭТИОЛОГИЯ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
злоупотребление алкоголем (75%);
желчнокаменная
болезнь;
закупорка протоков железы;
лекарства и др.

Различают первичный и вторичный хронические панкреатиты. Вторичный панкреатит развивается на фоне хронического гастрита, холецистита, холелитиаза, энтерита и других заболеваний пищеварительного тракта. Хроническим может стать и затянувшийся острый панкреатит, если его не лечить.

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ПАНКРЕАТИТА
Среди типичных признаков острого панкреатита: интенсивная боль в эпигастрии, боль внезапная, сильная, постоянная в верхней половине живота. Иррадиация в левую половину туловища. Рвота — неукротимая, с примесью желчи и не приносящая облегчения.
Приступ хронического панкреатита мало чем отличается от приступа при панкреатите остром. Появляется все та же сильная боль в верхней части живота или подреберье. Больной жалуется на тошноту, живот вздувается, в каловых массах видны частички непереваренной пищи, появляется жирный блеск. Обычно при обострении хронического панкреатита больной теряет аппетит, начинает чувствовать отвращение к жирному и острому.

ДИАГНОСТИКА ПАНКРЕАТИТА
Общий клинический анализ крови — проводят с целью обнаружить признаки воспаления (повышение количества лейкоцитов, увеличение СОЭ и др.).
Биохимический анализ крови — выявление повышенного уровня ферментов амилазы, липазы, трипсина подтвердит наличие заболевания (чаще, при остром панкреатите). Анализ крови на сахар может показать повышение уровня глюкозы.
Анализ мочи — обнаружение амилазы в моче также свидетельствует о панкреатите (в основном, при остром панкреатите).
УЗИ органов брюшной полости позволяет выявить изменения поджелудочной железы и других органов (например, желчного пузыря).
Гастроскопия (ЭГДС) нужна для оценки вовлечения желудка и 12- перстной кишки в воспалительный процесс.
Рентгенография органов брюшной полости. Обзорная рентгенограмма области поджелудочной железы нередко позволяет выявить кальцификацию поджелудочной железы и внутрипротоковые камни.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Холецистохолангиография.
Компьютерная томография.
Копрограмма (анализ кала).
Функциональные тесты (секретин-холецистокининовый тест, тест

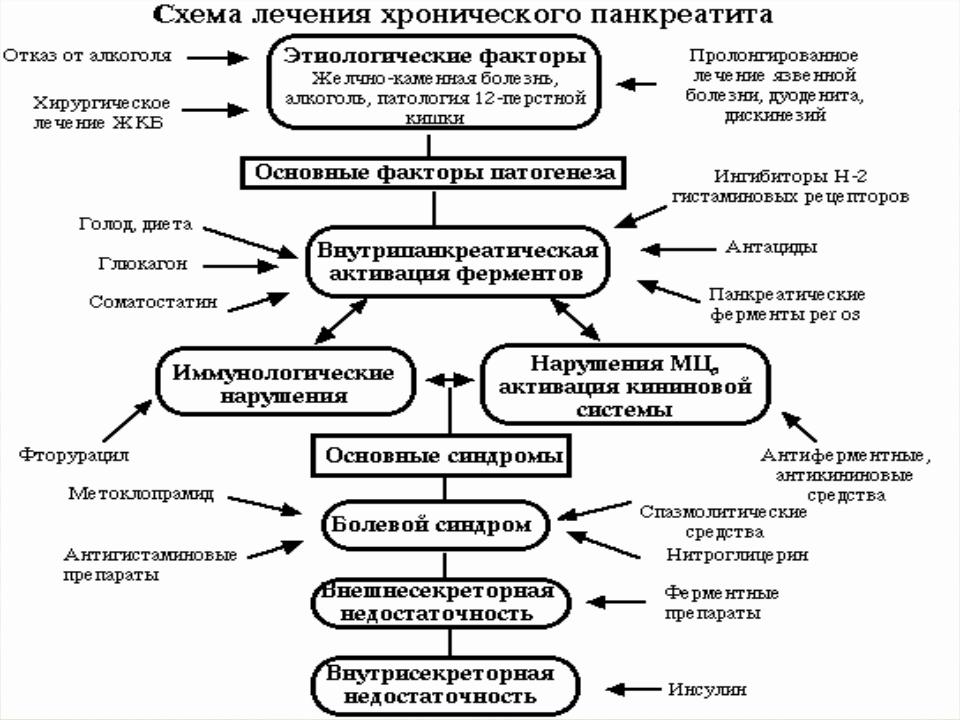
ЛЕЧЕНИЕ ПАНКРЕАТИТА
Лечение зависит от степени тяжести заболевания. Если не развиваются осложнения, в виде поражения почек или легких, то острый панкреатит проходит. Лечение направлено на поддержание жизненных функций организма и предотвращение осложнений. Пребывание в больнице может быть необходимым, так как требуется внутривенное введение препаратов.
Если формируются ложные кисты поджелудочной железы, их можно удалить хирургическим путем.
После пребывания в больнице пациенту рекомендуется не употреблять алкоголь и соблюдать щадящую диету. Когда острый панкреатит проходит, врач определяет причину, что может предотвратить приступы в будущем. У некоторых людей причина приступа ясна, но у других нужно проводить исследования.
Источник


