Послеоперационный панкреатит при раке желудка
К сожалению, нередко приходится встречаться с ситуациями, когда онкологический пациент обратился за помощью тогда, когда эффективное лечение его болезни уже невозможно. К счастью, встречаются ситуации, когда назначенное лечение, на эффективность которого трудно рассчитывать, даёт замечательный результат, позволяя впоследствии максимально «радикализировать» проводимое лечение, что благоприятно сказывается на продолжительности и качестве жизни пациента. Но сейчас я хочу рассказать об ещё одном варианте развития событий: когда картина, с которой обратился пациент, выглядит бесперспективно и логично, но внимательное её изучение позволяет увидеть черты благоприятного прогноза там, где все видели лишь отчаяние. Данный пример – это очередное доказательство того, что не следует схематично воспринимать клиническую ситуацию, а также всецело полагаться на заключения, которыми пациент располагает в момент обращения. Выражаем благодарность Андрею Львовичу Пылёву за представленный случай и образец внимательного отношения к пациенту.
Кстати, готовя описание этого клинического случая, мы обратили внимание на дату операции и приурочили его публикацию к своеобразному трёхлетнему юбилею этого важного события в жизни пациента.
Пациент А., 65 лет.
В начале 2016 года пациента начали беспокоить выраженные боли в эпигастрии, подъёмы температуры тела до 39°С. В связи с отсутствием устойчивого эффекта от симптоматической терапии пациент было инициировано обследование, в рамках которого была выполнена компьютерная томография, выявившая опухоль поджелудочной железы, врастающая в стенку желудка.
После выписки пациент обратился в медицинский центр в Москве, где при ЭГДС была выполнена биопсия из стенки желудка. По данным гистологического исследования была верифицирована умереннодифференцированная аденокарцинома.
В одной из ведущих специализирующихся на хирургии Московских клиник была выполнена эксплоративная лапаротомия. Интраоперационно была выявлена массивная опухоль поджелудочной железы, вовлекающая стенку желудка и, главное, магистральные сосуды, в связи с чем она была признана нерезектабельной.
Уже после пробной операции пациенту были выполнены КТ и УЗИ, по результатам которых был сформулирован диагноз «Рак поджелудочной железы с врастанием в магистральные сосуды, корень брыжейки, стенку желудка». Пациенту были обозначены самые мрачные перспективы и проведён 1 курс паллиативной химиотерапии гемцитабином.
Пациент обратился в Европейскую клинику в надежде на альтернативный взгляд на его клиническую ситуацию.
Первым делом обратило на себя внимание несоответствие выставленного диагноза (местнораспространённый рак поджелудочной железы), а также распространённости процесса и весьма удовлетворительного состояния пациента. Наличие верификации опухолевых изменений слизистой желудка также оставляло надежду на то, что выставленный пациенту диагноз не был корректен.
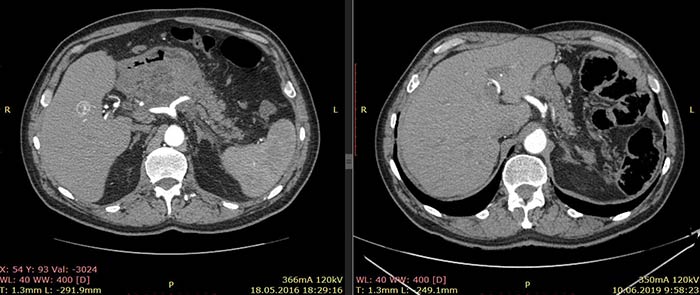
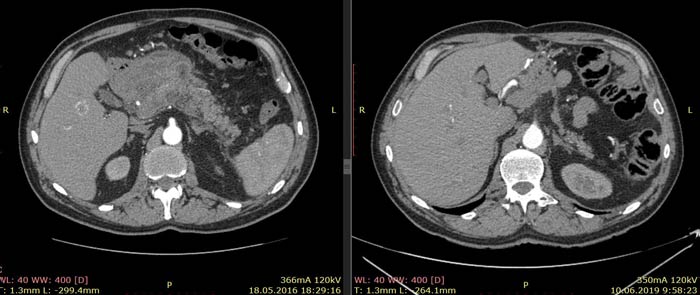
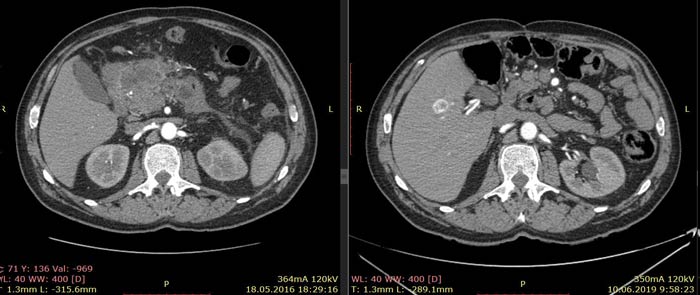
По данным КТ от 18.05.16 была описана опухоль тела и антрального отдела желудка с инвазией в тело поджелудочной железы без вовлечения магистральных артерий и вен, с лимфаденопатией по малой кривизне желудка (более вероятно, метастатической). Изменения в головке и теле поджелудочной железы расценены как псевдотуморозный панкреатит как исход панкреанекроза. Также была выявлена лимфаденопатия брыжейки тонкой кишки (более вероятно, реактивная).
Имеющиеся данные позволили нам изменить диагноз на «Рак желудка с распространением на поджелудочную железу», что, конечно, повлекло за собой пересмотр тактики лечения. С учётом отрицательного Her2-статуса опухоли пациенту было рекомендовано проведение неоадъювантной химиотерапии по схеме FLOT.
После окончания неоадъювантной химиотерапии для оценки распространённости процесса пациенту было предложено выполнить ПЭТ-КТ. Была выявлена метаболическая активность в стенке желудка на уровне его тела и в области перешейка поджелудочной железы. Парагастральная клетчатка уплотнена, лимфатические узлы в ней мелкие, метаболически неактивные.
13.11.16 пациенту была выполнена радикальная операция: гастрэктомия, спленэктомия, лимфаденэктомия, плоскостная резекция поджелудочной железы, удаление лимфатических узлов брыжейки тонкой кишки, образования на брюшине передней брюшной стенки, эзофаго-энтероанастомоз на выключенной по Ру петле тонкой кишки, энетеро-энтероанастомоз.
По данным гистологического исследования бы установлен диагноз «Рак желудка с распространением на поджелудочную железу, pT4bpN0M0R0»: тубулярная аденокарцинома.
Через 10 дней пациент был выписан с рекомендациями по проведению адъювантной химиотерапии по схеме FLOT.
В настоящее время пациент находится под динамическим наблюдением, регулярно приезжая в Европейскую клинику для прохождения контрольного обследования. В частности, по данным КТ от 10.06.19 в сравнении с данными от 17.12.18 уменьшение размеров поствоспалительной псевдокисты в области хвоста поджелудочной железы с 3,1 до 2,2 см, данные за наличие проявлений опухолевого процесса в очередной раз получены не были.
С момента выхода данного поста пациент ещё раз планово обратился в Европейскую клинику в декабре 2019 года для прохождения контрольного обследования. Мы с огромным удовольствием в очередной раз зафиксировали отсутствие признаков возобновления болезни и рекомендовали повторить контрольное обследование через 6 месяцев.
Примечание: из-за изменившейся после крупной операции анатомии соответствующие иллюстрации от 18.05.16 и 10.06.19 даны на уровнях соответствующих ветвей брюшного отдела аорты.
Ниже приведены результаты КТ: опухоль тела и антрального отдела желудка с инвазией в тело поджелудочной железы, псевдотуморозный панкреатит (слева) и состояние после гастрэктомии, без признаков наличия рецидива заболевания (справа).
Запись
на консультацию
круглосуточно
Источник
1. Абасов И.Т., Наджаров А.И, Панкреатиты после операций на желудке и желчном пузыре // Хирургия, 1964, ■ № 9, — С. 42-47.2г Алиев М-А., Масалин М.М. Прогнозирование острого послеоперационного панкреатита // Хирургия. .987 — №11. — С. 53-56,
2. Бойко Ю.Гт Прокопчнк И.И. Послеоперационный панкреатит. Минск; Б,и,, 1992-91 с,
3. Буянов В.М., Егиев В.Н., Рудакова МЛ !. Русанов В.П. Техника панкреатодуоденалыюй резекции и ннтраолсрацноиная профилактика острого панкреатита //. Хирургия. 1996. — № 2. — С. 5-7.
4. Вафнн А.3„ Байгоров Э.Х., Гольтяпина И.А., Восканян С.Э.Т Кузнецов О.Г., Шурин Е,М. Внутриартериальная регионарная перфузия при деструктивных формах острого панкреатита // Веет, хирургии. 1999, — Т I58,№ 1.-С, 30-35.
5. Ганчев Г. Иванов С, Кючуков И, Краев 3, Послеоперационный панкреатит // Хирургия. 1976. — №11. — С. 44-48.
6. Данович Ф.М. Роль экстренной релапаротомнн в комплексном лечении ранних послеоперационных осложнений при операциях на органах брюшной полости // Сб. науч.-практ, работ врачей Карельской АССР. Вып. 5. — 1964. -С. 136-144.
7. Захаров В,А. Острый панкреатит как осложнение после резекции желудка Н Вести, хирургии. 1962. — № 3. — С. 105-107.
8. Земсков B.C., Корпан Н.Н., Пробирчий А.А. Гипотермия в неотложной брюшной хирургии. Киев: Здоров’я, 1988. — 101 с.
9. Зсноное А.Н. Острый послеоперационный панкреатит: Автореф.дне,. д-ра мел. наук. М., 1983. — 37 с.
10. Иванов В.А., Марев Ю.С., Голдни В.А, Семенов А.С. Послеоперационный панкреатит// Хирургия. 1972. — №8. — С. 113-119.
11. Коспоченко А.Л., Гуревич К.Я„Лыткин М-И, Интенсивная терапия послеоперационных осложнений: Руководство для врачей. СПб.: СпеиЛит, 2000,-575 с.
12. Костюченко A JL, Филин В.И. Неотложная панкреатологня. СПб.: Деан. 2000 г, — 480 с,
13. Кубыщкин В,А„ Чжао А.В., Чугунов А.О. 5-фторурацил в лечении и профилактике острого панкреатита I/ Вести, хнругнн. 1982. — Т. 129, 8. -С. 132-134.
14. Кулаженков СЛ., Аннснмов М.А., Федоров В.П., Кузнецов Е.В. Острый послеоперационный панкреатит И Хирургия, 1994. — № 1, — С. 6-10.
15. Кулик Л.К, Прогнозирование и профилактика послеоперационного панкреатита: Дне.,. канд. мед. наук. Л,, 1983, — 192 с.
16. Лаптев В.В. Лечение деструктивного панкреатита 5-фторурацнлом // Хирургия, 1981№ I С. 67-73.
17. ЛобачевС.В. Острые панкреатиты. -М.: Медгиз., 1953.-175с.
18. Лупальцов В.И. Острый послеоперационный панкреатит. -К,:Здоров’я, 1988.- С. 130,
19. Лысенко М.В., Мешков В.В., Урсов С.В., и др. Применение сандостатина в комплексном лечении острого панкреатита // Воен.-мед. журн, 1997. — № 1.-С. 68-70.
20. Лытигин М.И., Петров В.П., Томашук И.П. Острые панкреатиты после операций на желудке и двенадцатиперстной кншке // Вести, хирургии, -1974 -Т. П 2, -С.55-58,
21. Макоха Н.С., Зыков Ю Л. Рак большого дуоденального соска ti Хирургия. 1972. — №7 — С. 14-18.
22. Малиновский Н.Н., Агафонов Н.П. Решетников Е.А., Башилов В.П. Лечение острого деструктивного алиментарного панкреатита // Хирургия. -2000. № I,-С. 4-11.
23. Нестеренко Ю.А,, Л танов Ю.П. Оценка антнферментной терапии деструктивного панкреатитаН Xирургня. 19B1.-Jfel.-C. 84-88.
24. Пипиа И.К„ «Гелия А.В. Острые послеоперационные панкреатиты Я Хирургия 1971 — №7. — С 80-84.
25. Полушнн Ю.а, Суховецкий А.В., Сурков М.В., Пащенко О.В-, Широков Д.М- Острый послеоперационный паикреатнг. СПб: ООО « Издательство Фолиант», 2003 г, 20 с,
26. Порембский О.Б., Кулик Л.Н., Кофман Э.П., Чипин Е.И. К вопросу о профилактике послеоперационных панкреатитов // Вести, хирургии. 1971, -№3. — С.40-41.
27. Рожков А.Т. Осложнения со стороны поджелудочной железы после резекции желудка // Хирургия. 1954. — №2. — С.23-26.
28. Савельев B.C. Гельфанд Б.Р., Филимонов МЛ., Бурневнч С.З., Орлов Б.Б., Цыденжапов H.Lt Оптимизация лечения панкреонекроза: роль активной хирургической тактики и рациональной антибактериальной терапии // Анналы хирургии. 2000. — №2, — С- 12-16.
29. Савельев B.C. Буянов В.М., Огнев Ю.В. Острый панкреатит. М. Медицина, 1983.-240 с
30. Саенко В.Ф. Беляиский Л.С., Маркулян Л-Ю, и др. Современные принципы хирургического лечения послеоперационного перитонита. // Клин, хирургия. 1996, — №6. -С. 5-8.
31. Саенко ВФ.Т Ломоносов С.П., Зубков В.И., и др. Антибактериальная терапия больных с инфицированным некротическим панкреатитом // Клин, хирургия. 2000. — №8. — С. 5-8,
32. Сигал М3„ Ахмстмтов Ф.Ш. Гастрзктомня и резекция желудка по поводу рака, Казань» 1987. -271 с,
33. Силаева Н.Ф., Бойко Ю, Г., н др. Послеоперационный панкреатит // Здравоохранение Белоруссии, 1996, — №2. — С. 36-38.
34. Скопиннспа А.И. Патогенетические механизмы и факторы риска развития острого послеоперационного панкреатита: Ааторсф,,, дис,. канд. мед, наук, Киев, 1985, -23 с,
35. Скяпснко О,Г., Воскресенский О,В., Шишло Л.А. и др. Результаты использования сандостатнна при пан крсаю дуоденальных резекциях // Хирургия. 1997, — № 2, — С. 39-44.
36. Смирнов Д.А. Лечение острого панкреатита it Хирургия. 1991, — №5. -С. 156-164,
37. Соколов В.И. Хирургические заболевания поджелудочной железы: Руководство для врачей. М. Медицина, 1998. — 191 с.
38. Сотниченко Б.А. Послеоперационные панкреатиты: Автореф. . канд. мед. наук. Владивосток, 1971, — 21.с.
39. Сотниченко Б.А. Послеоперационный панкреатит. Владивосток, 1995. -!44с.
40. Сыиовсц А.С, Левицкий А-П. Ингибиторы протеолитнчсскнх ферментов в медицине. К.: Здоров’я. — 1979. — С.80.
41. Терлсцкнй В.Н., Коновалов Е.Н., Рощии Г.Г., Панесенко С.И. О выборе хирургической тактики при некротическом панкреатите. // Анналы хирургической гематологии. 1998. — Т. 3, №3. — С, 294-295.
42. Тимофеев И. В. Патология лечения. Руководство для врачей. СПб.: Северо-запад. 1999.-656 с,
43. Толстой А.Д, Острый панкреатит. Трудности, возможности, перспективы: Клинические лекции. СПб.: Предприятие СПб Союза художников. — 1997. — 139 с.
44. Толстой А.Д. Ульянов Ю.Н., Бруек A.M., Тимофеев C.FL Этнологические особенности острых панкреатитов (результаты изучения вспециализированной клинике) // Вест, хирургии 1996. — Т. 155, №4. — С, II-17.
45. Томашук И.П. Острый панкреатит после операций на желудке и двенадцатиперстной кишке: Дис,. канд. мел, наук, Л., 1972.-257 с.
46. Томашук ИЛ, Острый панкреатит после операций на желудке и двенадцатиперстной кишке: Автореф. дне. . канд. Мед. наук. Л„ 1972.-С.24.
47. Томашук И.П., Петров В.П., Томашук И.И., Беляева О-А. Ранний острый послеоперационный панкреатит после операций на желудке и двенадцатиперстной кишке К.: Здороа’я, 2002. — 320 с.
48. ТоскИН К.Д., Мыркии С.Д. Послеоперационный панкреатит // Хирургия. -1975.-Кг 1-С. 122-126.
49. Трухан Д.И., Полужтов В.А. Состояние гуморального иммунитета и антигены системы I ILA при остром панкреатите П Хирургия. 2000. — № 1. -С. 8-!0.
50. Уткин В-В,, Брейкш Я.Я. Диагностика и лечение послеоперационных панкреатитов // Хирурги*. 1980. — №6. — С. 47-51.
51. Хендерсон Д.М. Патофизиология органов пищеварения. Пер. с англ. -СПб.: Бином-Неаский диалект, 1997. 287 с.
52. Хаитов P.M., Пинегин Б.В. Изменение иммунитета при хирургических вмешательствах // Анналы хирургической гепатологии. 199®. — Т. 3, № 2. -С. 100-110.
53. Черный В.А., Щепотин И.Б. Пути снижения основных послеоперационных осложнений гатрэнгтомнн у больных раком желудка // Вест, хирургии, 1987.-Т. 139,№6.-С. 102-104.
54. Черноусое А.Ф., Мишин В.Ю- Острый послеоперационный панкреатит в хирургии рака желудка и двенадцатиперстной кишкн // Хирургия. 1985. -}(t.- С. 71-74.
55. Шанин С.С. Длительная перидуральиая анестезия в лечении острого послеоперационного панкреатита. Ц Вест, хирургии, 1983. — №6, — С. 47-50.
56. Щербакова Т.Н. Панкреатиты в послеоперационном периоде. И Вест хирургии. 1962. — Т. 89. №9 — С 45-50.
57. Шелагуров А.А. Послеоперационные панкреатиты // Руководство по хирургии. 3962. — т, 8, — С 332-338.
58. Шелешко П.В., Артюх Г.Ф- Профилактика пострезекцнонных расстройств при хнруршческом лечении рака днетальиого отдела желудка. Вопр, онкол 1989, 35, 11, 1358-60.
59. Шкроб О.С., Лотов А-Н., Заводной В.Я., Кондрашки С.А. Выбор метода лечения деструктивного панкреатита и его последствий // Хирургия. 1996. -№5.-С. 21-26.
60. Шпнзель Р.С К вопросу о ранних релапаротомнях прн остром панкреатите // Сов. Медицина, 1962. — Х»1, — С, 60-63.
61. Шапкин B.C. Хорев Г.Н., Сосничеико 10. А., Асхай К.Х, Панкреатиты в послеоперационном периоде U Хирурги*.- 1970.-Ш1.-С-93-98.
62. Шапошников А,В„ Куракин В.Г., Найанар Р. Экономические аспекты применения сандостатиня в профилактике острого послеоперационного панкреатита И Анналы хирургической пгпатологни. 1998, — Т. 3,№ 3. — С. 296-299,
63. Шарофсев А,Г. О патогенезе послеоперационных панкрсонскрозов Н Хирургия. 1961.~Jfel.~C.72-79.
64. Ярема И-В. Снпьмановнч Н.Н., Сипратов В.И,, Хирургмческие методы нммунореанимаинн и клинике // Лечащий врач. !998а. — I. — С. 61-63.
65. Ярема И .В. Сипратов В.И„ Снпьмановнч Н-Н. Предоперационная иммуноггодготовка Н Лечащий врач, 1998 б. — № 5. — С. 60-64,
66. Albrect Н. Die akulc pancreatitis als postoperative komplication, Wurtburg. -1971-43 5.
67. Baillargeon J,D„ Orav J„ Ramagopal V., Tenner S.M., Banks Р.А. Hemoconcentration as an early risk factor for necrotizing pancreatitis. Am. J. Gastroenterol, 1998. — № 93. — P.2130-2134.
68. Banks P.A. Practice guidelines in acute pancreatitis // Am, J. Gastroenterol. -1997,- № 113. -Р.1063-Ю68.
69. Bassi C-, Pedersoli P., Vesentini S.» Falconi M. et al. // Antimicrob. Agents Chemother. 1994, — Vol, 38. P. 830-836.
70. Becchey-Newman N, Controlled trial of high-dose octreotide in treatment of acute pancreatitis tf Dig. Dis. Sci. 1993, -Vol. 38, №4. — P. 644-647.
71. Bcmey Т. Belli D-, Bugmann P., Beghetti M. Morel P, Le Coulirc C. Influence of severe underlying pathology and hypovolemic shock on the development of acute pancreatitis in children // J. Pediatr. Surg- 1996. Vol .31. №9.-P.1256-1261.
72. Buttenschon K, Berger D„ Hiki N., Buttenscbon D,C„ Vasilescu C„ CWkh-Torab F., Scidclmann V., Beger И.О. Endotoxin and antiendotoxin antibodies in patients with acute pancreatitis И Eur. J. Suig. 2000. — Vol, 166. — P. 459*466.
73. Brown AM Orav J., Banks P,A, Hemoconccntraiion is an early marker for organ failure and necrotizing pancreatitis // Pancreas. -2000. К 20. P. 367-372.
74. Eiselc S., Schoenberg M.H., Buchler M. et al. Changes in energy and glutathione metabolism in the early phase of acute pancreatitis // Digestion. -1993.-Vol. 54. N5,-P. 274.
75. Grosman I-, Simon D. Potential gastrointestinal uses of somatostatin and its synthetic analogue octreotide // Am. J. Gastroenterol- 1990. — VoL 85, № 9. P. 1061-1072.
76. GuJto L. Somatostatin analogues and exocrine pancreatic secretion H Digestion. 1996. — Vol 57, Suppl, 1. — P. 93
77. Gyr К,E, Meier R, Pharmacodynamic efFects of sandostatin In gastrointestinal tract it Digestion. i 996, — Vol. 57. Suppl, I, — P. 14-19.
78. Johnson R.M-, Barone R,M., Ncwson B.L., et fl. Prophylaxis and treatment of acute pancreatitis U Am, J, Surg. 1973. — Vol. 125 — P. 211-222,
79. Kazmers N. Prophylaxis of postoperative pancreatitis // J. Zut. Coll. Sutg, -j 964. V, 42-6. — №2. — P. 609-624,
80. Kohler E„ Bcglinger C. Effects of new somatostatin analogue on pancreatic function in healthy volunteers // Pancreas, 1986. — Vol. I, № 2, — P. 154-159.
81. Lankisch P.G., Burchard-Reckert S„ Lchnik D. Underestimation of acute pancreatitis: Patients with only a small increase tn amylase/lipase levels can also have or develop severe acute pancreatitis :YGastroenterology Hepatology Update. 999.-Jfc3.-P. 13.
82. Larvin M., Chalmers A.G., McMahon M.J. Dynamic contrast enhanced computed tomography: a precise technique for identifying and localizing pancreatic necrosis // Br.Med. J. 1990. — Vol,300. — P. 1425-1428.
83. Mergener К., BaElie J, Acute pancteatitis It Brit. Med. J. 1998. — V. 316, -P. 393-399
84. Mulvthill S.J. Perioperative use of octreotide in gastrointestinal surgery // Digestion, 1993. — Vol 54 Suppl. 1. — p. 33-37.
85. Rush ford) J. A., Beck J.M. McMahon M., Puntis J.W.L. Resolution of pancreatic ascites with octreotide II Areh.Dis. Child, 1993. — Vol. 68, Jfc 1. — P, 135-136.
86. Sainio V., Kemppaincn C„ Puollakkainen P., Taavitsainen W., et al. Early antibiotic treatment in acute necrotising pancreatitis (see comments) // Lancet, -1995. Vol. 346. № 9. — w. 663-667
87. Wflkayanu Т., Iioh Т., SKibayama K.r Idezuki Y. Prevention of the spread of experimental acute pancreatitis by intraductal administration of a synthetic protease inhibitor in dogs // Am. I Gastroenterol. 1989. Vol. 84, № 3, — P. 272-278.
88. Wight D,G.D. Liver, bilajy tract and exocrine pancreas И Systemic pathology. -Edinborg etc.: Churchill livingstone, 1994. Vol. 1 i. — 736 p
89. Wilson P.G., Manji W„ Neoptolemos J.P. If i. Antimicrob. Chemother. 1998. — Vol. 41, Suppl. A.-P. 51-63.
90. Woittiez A.,fWolthuis J.van Bergeijk .Treatment of pancreatitis with the somatostatin analogue. H Neth. J.Med. — 1990. — Vol. 37. — P. A 49.
91. White T.T., Morgan A., Hopton D. Postoperative pancreatitis. A study of seventy саэдз // Arocr. J. Surg. 1970 -Vol. 120, N2. -132-137.
92. Widdison A.L., Karanjia N.D, Pancreatic infection complicating acute pancreatitis ft Br I Surg. 1993 — N 80, — P- 148-154
93. Yamaguchi H., Kimura T-, Nawata H. U Gastroenterology . 1990, — Vol. 98, N6.-P. 1682-1688.
Источник
После операций,
произведенных на органах брюшной полости
(на самой железе, резекция сигмовидной
кишки, спленэктомия, аппендикулярный
перитонит и др.), острый панкреатит у
детей возникает чаще, чем диагностируется.
Обычно панкреатит развивается при
непрямой операционной травме вследствие
нарушения кровотока и микротромбозов
в лод-желудочной железе из-за нарастающего
токсикоза, травматичных манипуляций
на брыжейке, пареза кишечника. Приведенные
причины не могут являться единственным
этиологическим фактором в развитии
острого панкреатита, Определенную роль
играет, по всей видимости, наследственная
предрасположенность к появлению этого
осложнения, связанная с индивидуальными
особенностями строения большого сосочка
двенадцатиперстной кишки и кровоснабжения.
Клиническая
картина. Острый
послеоперационный панкреатит развивается
на 2—6-й день после хирургического
вмешательства. Его клиническая картина
не имеет характерных особенностей и
обычно сочетается с проявлениями других
осложнений послеоперационного периода,
а также маскируется применяемыми
лекарственными средствами или проводимыми
лечебными мероприятиями. Вместе с тем
внимательное наблюдение за ребенком и
определенная настороженность в отношении
возможности развития этого осложнения
позволяют правильно трактовать симптомы.
Панкреатит обычно
возникает в тот период, когда общее
состояние ребенка несколько улучшается.
На фоне улучшения больной начинает
жаловаться на усиление болей в животе,
которые носят постоянный характер. Дети
младшего возраста не локализуют бодь
или указывают на область операционной
раны. Старшие более точно определяют
ее локализацию— в верхних отделах
живота, левом подреберье. Общее состояние
заметно ухудшается Ребенок беспокойно
спит, появляется рвота застойным
содержимым. Язык обложен, суховат. Живот
вздувается в надчревной области Плохи
отходят газы, стула нет. Уменьшается
количество мочи. Температура тела
повышается, иногда до высоких показателей.
Пульс
частый, одышка. Пальпация живота
болезненна в верхних отделах, но этот
симптом обычно мало помогает диагностике,
так как ребенок сопротивляется осмотру
из-за болей в,
области
операционной раны. Перкуторно выявляется
тимпанит, иногда может быть незначительное
притупление в отлогих местах.
Отмечаются
лейкоцитоз до (15—20) х 10 9/л,
нейтрофилез со сдвигом в формуле влево,
повышение СОЭ, гипокальциемия, уменьшение
количества альбуминов и увеличение
глобулинов; красная кровь не изменяется.
При
легкой форме панкреатита у детей хирург
обычно не придает значения некоторому
ухудшению общего состояния больного и
появившимся нерезко выраженным симптомам.
Осложнение остается нераспознанным,
однако прогноз, как правило, благоприятный
благодаря активному лечению основного
заболевания (жидкостная терапия, щадящая
диета, обезболивающие средства,
эпидуральная блокада и др.). В тяжелых
случаях неожиданное ухудшение состояния
должно натолкнуть лечащего врача на
мысль о развивающемся панкреатите.
Особую настороженность вызывают
появляющиеся у ребенка нарушения психики
(ферментная интоксикация)—делирий,
галлюцинации и др., Наибольшее значение
для диагностики имеют данные об активности
трипсина и амилазы в крови, амилазы в
моче, определяемые в динамике. Необходимо
учитывать, что возникновение отечной
формы панкреатита в послеоперационном
периоде может указывать на тяжелое
течение основного заболевания. В таких
случаях мы наблюдали в дальнейшем
развитие оментита при перитоните,
эвентрацни после инвагинации кишечника
и т. д.
Дифференциальную
диагностику проводят
с другими осложнениями послеоперационного
периода.
Послеоперационный
перфоративный
перитонит или
недостаточность швов анастомоза
проявляется быстро нарастающими
известными симптомами этого осложнения.
Помогают дифференциальной диагностике
обзорные рентгенограммы брюшной полости,
на которых при перфорации в большинстве
случаев можно выявить свободный газ
под диафрагмой. Исследование крови и
мочи на активность амилазы позволяет
уточнить диагноз. При невозможности
исключения перитонита показана срочная
релапаротомия.
Спаечно-паретическая
непроходимость развивается
постепенно, на фоне тяжелого общего
состояния и постоянных болей в животе;
стула нет, газы не отходят. Живот вздут
и напряжен во всех отделах, видны
перерастянутые петли Тонкой кишки.
Рвота частая, обильная, с застойным
содержимым, чего обычно не наблюдается
при послеоперационном панкреатите.
Сомнения разрешаются лабораторными
исследованиями и динамическим наблюдением.
Послеоперационное
внутрибрюшное
кровотечение сопровождается
коллаптоидным состоянием, что при
возникновении панкреатита наблюдается
в редких случаях. Дифференциальную
диагностику проводят, принимая во
внимание общеизвестные симптомы
кровотечения
и данные лабораторных
исследований. В сложных случаях прибегают
к микролапаротомии с применением
методики ^шарящего катетера».
Следует подчеркнуть,
что выявленное при лабораторном
исследовании увеличение активности
амилазы и липазы является у детей одним
из достоверных данных, свидетельствующих
о присоединении послеоперационного
панкреатита.
Лечение.
При
диагностированном послеоперационном
панкреатите проводят, как правило,
консервативное лечение. Больному следует
продолжить или назначить продленную
эпидуральную анестезию, отменить
кормление через рот, адекватно вводить
жидкость внутривенно и др. Особенно
важно немедленно применить в максимальных
дозах траси-лол или контрикал. Обычно
подобное лечение приводит к улучшению
общего состояния, снижению активности
амилазы и трипсина в крови, что позволяет
воздержаться от ревизии поджелудочной
железы.
Если
при неясном диагнозе хирург решается
на пробную релапарото-мию и во время
вмешательства не находит подозреваемого
осложнения (спаечная непроходимость,
недостаточность анастомоза, кровотечение
и др.), и при этом в брюшной полости
имеется геморрагический выпот, то
следует думать о панкреатите. Жидкость
срочно посылают в лабораторию для
исследования на активность амилазы. Не
разрушая имеющихся спаек, производят
ревизию сальниковой сумки и осматривают
поджелудочную железу. Чаще всего
обнаруживают отек, реже — геморрагический
некроз. Хирургическая тактика такая
же, как при идиопатическом панкреатите.
При дальнейшем
ведении больного необходимо проводить
лечение и основного заболевания, и
острого панкреатита.
Для
предупреждения послеоперационного
панкреатита лапаротомия, производимая
с травматичными манипуляциями на органах
брюшной полости либо на фоне перитонита,
должна в послеоперационном периоде
«прикрываться» продленной эпидуральной
блокадой для обеспечения физиологического
покоя поджелудочной железе. У детей,
поступающих на лапаротомию в тяжелом
состоянии из-за основного или сопутствующего
заболевания, контролируют активность
амилазы в крови и моче перед операцией
и после нее. При повышенной активности
амилазы целесообразно в пред- и
послеоперационное лечение включить
ингибиторы протеаз и контролировать
активность амилазы в ближайшие 3—4 дня
послеоперационного периода. Можно
предположить, что однократный подъем
активности амилазы в крови и моче у
оперированного ребенка не является
патогномоничным показателем патологических
изменений в поджелудочной железе, однако
указывает на индивидуальную «ранимость»
железы и повышение давления в ее
внутрипротоковой системе. При лечении
таких больных в послеоперационном
периоде необходимо настойчиво
предупреждать парез кишечника, расширять
энтеральное питание с ограничением
углеводов и постоянно контролировать
активность амилазы в крови и моче.
Источник

