Последствия после приступа острого панкреатита
В современной медицине насчитывается множество опасных заболеваний, переходящих в хронические, ведущих к осложнению и инвалидности, а в запущенной форме – к летальному исходу. По статистике, панкреатит – распространённое явление. Диагноз острого панкреатита выявляется ежегодно у более 50 тыс. больных в РФ. В основном, подвержены этому мужчины.
Чем опасен панкреатит? По ряду причин возникает уменьшение проходимости в проточных каналах поджелудочной железы, развивается воспаление. Вещества, выделяемые железой, предназначены для попадания в двенадцатиперстную кишку, а при изменениях функциональности остаются в железе и начинают уничтожение (самопереваривание) железы. Нарушается цикл по выработке ферментов и гормонов, регулирующих жизнедеятельность организма. Процесс сопровождается выделением токсинов, которые, попадая в кровь, затрагивают прочие органы, нанося вред, изменяя и разрушая ткани.
Поджелудочная железа
Острый панкреатит
Это воспаление в поджелудочной железе, протекающее в острой интенсивной форме. По причине алкоголизма острая форма выявляется в 35-75% случаев (зависит от местности). От жёлчнокаменной болезни – 45%. Смешанные причины – 10%. По неустановленным факторам – 10%.
Опасные явления острого панкреатита
Опасность острой формы заболевания начинается с приступов, которые способны развиться мгновенно и длиться от нескольких часов до нескольких суток. Причём, чем сильнее поражена железа, тем дольше по времени продолжается приступ.
Часто во время приступа развивается постоянная рвота, с частицами жёлчи, боли локализуются в верхней области живота, наступает обезвоживание. Боли отличаются такой силой, что это чревато развитием болевого шока у больного.
Появляются изменения кожного покрова в области живота и пупка, цвета лица. Язык преимущественно белого цвета, в тяжёлых случаях коричневый. Расширяются зрачки, образуется вздутие живота, темнеет моча, кал светлеет.
Для снижения риска развития тяжёлых осложнений и опасности для жизни требуется немедленное оказание медицинской помощи. Лечение проводится в стационаре.
Виды острого панкреатита:
- Отёчный – это отёк больного органа с небольшими участками некрозов в жировой ткани поблизости.
- Некротический – это обширный некроз самого органа с кровоизлияниями, в том числе вокруг него в жировых тканях.
При определённых факторах, например, лишнего отложения жира вокруг органа (ожирение) отёчный панкреатит легко переходит в некротический.
Осложнения после острого панкреатита
Чем опасен острый панкреатит? При неоказании должного лечения болезнь переходит из острой фазы в тяжёлую. Происходит сильная интоксикация от фермента трипсина, действие которого схоже с ядом змеи. Действия трипсина вызывают отёк мозга, работа почек нарушается.
Развитие некроза и дистрофия железы – это запущенная болезнь. Такое заболевание деструктивных форм (поражение токсинами, абсцесс, гнойные явления) приводит к смерти в 40-70% случаях.
После снятия острого течения болезни на поверхности железы и близко расположенных органов образуются язвочки, свищи, появляются эрозии местного характера, кистозные проявления. На почве перенесённой приступов заболевания развиваются нарушения нервной системы. У больных часто после алкогольной интоксикации на этом фоне происходит острый психоз.
После нескольких приступов острого панкреатита заболевание часто переходит в хроническую форму.
Хронический панкреатит
Форма заболевания прогрессирующая, с элементами склеротического воспаления, протекающая более полугода, считается хроническим панкреатитом. Течение болезни обнаруживает затяжной характер, постепенно развивается патология. Различают три формы развития:
- Лёгкая – когда протоки остаются без изменения, незначительное увеличение органа, небольшое изменение структуры.
- Умеренная – наличие кист менее 10 мм, неравномерность протока железы, инфильтрация (проникание веществ в орган на одну треть), неровные края и контуры, уплотнение стенок.
- Тяжёлая – наличие кист более 10 мм, неравномерно расширенный проток, полное изменение структуры и увеличение железы.
Процессы при хроническом панкреатите
В поджелудочной происходит застой секрета, так как протоки на выходе сужены, трипсин и другие ферменты активизируются внутри железы. Опасность хронического панкреатита в том, что происходит замещение основной ткани – паренхимы – на соединительную ткань, которая не способна к репродукции. Как следствие – экзокринная (недостаток ферментов) и эндокринная (дефицит инсулина) недостаточность.
Выработка нужных ферментов в должном количестве уменьшается. Вещества неспособны поступать в кишечник для переваривания пищи из-за изменений протоков.
Кишечник человека
Производство инсулина, необходимого для нормализации обмена веществ (метаболизма) – важная функция, но при нарушениях выработка гормона уменьшается или прекращается окончательно. Происходит самоуничтожение и развивается панкреонекроз. Ткани, клетки железы постепенно отмирают. Патологические изменения создают опасность разрушительного действия на прочие участки организма.
Опасные осложнения:
- механическая желтуха (при увеличении передней части поджелудочной);
- стеноз двенадцатиперстной кишки (сужение);
- гнойные явления – образование абсцессов органа и близко лежащих тканей или органов;
- воспаление стенок брюшины (перитонит);
- заражение крови (сепсис);
- кровотечение;
- холестаз (изменения оттока жёлчи);
- тромбоз вен селезёнки;
- сахарный диабет всех типов, включая тип 1;
- образование гематом, кист до 10 мм и более;
- рост опухолей;
- гиповолемический шок (потеря объёма крови, циркулирующей в сосудах, причём крайне быстрая);
- почечная недостаточность острой формы.
На общем фоне болезни развиваются кровоточивость дёсен, сыпь на коже, ломкость ногтей.
Изменения в ЖКТ
Нарастают нарушения в ЖКТ в виде расстройства кишечника, запоров, диареи, метеоризма, вздутия. По причине диареи наступает обезвоживание. Прогрессирующее воспаление провоцирует образования на стенках пищевода и желудка в виде многочисленных эрозийных бляшек.
Присутствует дискомфорт в области желудка, кишечника во время приёма нежелательных продуктов (солёной, жареной, жирной пищи), возникают колики. В тяжёлых случаях – непроходимость кишечника.
Нарушения в сердечно-сосудистой системе
В сердечной системе и сосудах присутствуют нарушения работы этих органов. Отмечается тахикардия (усиленное сердцебиение), кардиопатия (увеличение размеров сердца, сердечная недостаточность, нестабильный ритм сердца), снижается давление.
Сосуды сужаются, кислород не поступает в нужном количестве в органы, происходят спазмы сосудов. Ухудшается свёртываемость крови, возникают неожиданные носовые кровотечения.
Результаты нарушений дыхательной системы
Органы дыхания также подвержены нарушениям. Скапливается жидкость в плевре. Возможен отёк лёгких.
При простудах появляется большой риск быстрого развития пневмонии. Страдает дыхательная система, даже гортань.
Развитие онкологии
Страшный диагноз – рак поджелудочной железы – это последствия хронического панкреатита. Необходима резекция части поражённого участка либо удаление целиком. При удалении поражённого органа для нормальной функциональной деятельности организма потребуется пожизненно принимать препараты:
- заменяющие ферменты;
- липотропные (аминокислоты, участвующие в липидном и холестериновом обменах);
- инсулин (для нормализации уровня сахара в крови).
Панкреатит считается трудно поддающимся лечению, но, если принять меры вовремя, обнаружатся шансы приостановить разрушение. Соблюдение простых правил, постоянный приём препаратов и внимательное отношение к организму сократят последствия панкреатита, сберегут здоровье и жизнь.
Источник
Воспаление поджелудочной железы – это, как правило, хроническое заболевание, которое имеет рецидивирующий характер течения. В настоящее время панкреатит принято считать мультифакториальным заболеванием: к его развитию приводят многие факторы, среди которых вредные привычки, алкоголизм, неправильное питание и др. Так или иначе, однажды возникнув, панкреатит не вылечится полностью. У подавляющего процента больных, перенесших воспаление поджелудочной железы, в будущем случается обострение заболевания.
Новое острое состояние возникает из-за погрешностей в диете или неправильного образа жизни. Заподозрить очередной приступ не сложно, достаточно знать основные симптомы и вовремя обратиться к лечащему врачу за помощью.
Почему возникает приступ панкреатита
Приступ панкреатита возникает при нарушении работы поджелудочной железы в условиях повышенной функциональной активности. В этих условиях создаются условия для выброса большого количества пищеварительных ферментов, что запускает повторную активацию воспаления в органе.
Причинами обострения хронического панкреатита выступают:
- Неправильное питание (приём большого количества жирной пищи, переедание, употребление острого, жареного, солёного, копчёного).
- Распитие спиртных напитков.
- Курение.
- Бесконтрольный приём медикаментозных препаратов.
- Присоединение вторичной инфекции.
- Заболевания соседних органов пищеварительной системы (печени, желчного пузыря, желудка).
- Беременность.
Важно! Наиболее частыми причинами развития приступов являются погрешности в диете (употребление острого, маринованного, копчёного) и употребление алкоголя.
Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
Главные признаки наступающего приступа
Приступ развивается остро, больные могут чётко сказать время и день появления первых признаков и симптомов.

Болевой синдром
Начинается обострение с интенсивной тянущей боли в правом подреберье и эпигастрии, реже по всему животу. Болевой синдром возникают через 2-3 часа после употребления жирной, острой, жареной и другой «вредной» пищи или употребления спиртных напитков. Боли иррадиируют в поясницу, правую лопатку, нередко носят опоясывающий характер. Болевой симптом сопровождается слабостью, тошнотой и рвотой.
Важно! Рвота при воспалении поджелудочной железы не приносит облегчения, после неё болевой синдром сохраняется или даже усиливается. Отсутствие облегчения после рвоты – отличительный признак острой стадии хронического панкреатита.
Для облегчения болей пациент занимает вынужденное положение: больной лежит на боку с приведёнными к животу ногами или сидит, наклонившись вперёд, с опорой на колени.
Важно помнить, что при обычном приступе боли носят тянущий характер, больные достаточно легко переносят болевой синдром. Если боли нестерпимые, больной не может найти удобного положения, беспокойный — это говорит о деструкции поджелудочной железы и присоединении перитонита. Такого пациента необходимо немедленно госпитализировать в стационар для проведения неотложных мероприятий.
Повышение температуры
Подъем температуры тела – ещё один признак приступа панкреатита. При неосложнённом состоянии температура поднимается не выше 37,5-38С, сопровождается лёгким ознобом и слабостью в теле. При присоединении инфекционных осложнений больной лихорадит, не может подняться с постели, одновременно нарушаются функции внешнего дыхания (сильная одышка) и кровообращения (тахикардия, гипотония).
Диспепсические расстройства
Икота, жидкий, неустойчивый стул, отрыжка, жажда и сухость во рту сопровождают каждое обострение хронического воспаления поджелудочной железы. Язык у таких больных обложен густым белым налётом, зачастую у них снижается аппетит.
Симптомы интоксикации
При приступах панкреатита в кровь выбрасывается большое количество продуктов распада ткани и воспалительных цитокинов, что обуславливает развитие симптомов острой интоксикации. Кроме температуры, проявлениями интоксикационного синдрома служат:
- Слабость, вялость, апатия. Боли в мышцах и суставах, быстрая утомляемость.
- Снижение упругости кожи, сухость и бледность кожных покровов.
- Снижение массы тела.
- Гипотония (снижение артериального давления).
- Снижение аппетита.
Диагностика приступа панкреатита
Диагностика стадии состояния проводится в стационаре. После расспроса и сбора анамнеза пациенту назначаются дополнительные лабораторные анализы и инструментальные исследования.
При остром приступе в кровь выбрасывается большое количество фермента амилазы, что свидетельствует о серьёзном повреждении паренхимы поджелудочной железы. Кроме того, в биохимическом анализе крови повышаются уровни печёночных ферментов (АсАТ, АлАТ, щелочная фосфатаза), билирубина. При ультразвуковом обследовании в период обострения хронического панкреатита выявляется увеличение размеров поджелудочной железы, её набухание и отёк.

Первая помощь и облегчение состояния
Первая помощь при остром приступе оказывается уже на дому, медицинская специализированная помощь и последующее лечение проводится в стационаре после госпитализации больного.
Важно! Самостоятельное лечение в домашних условиях проводить не нужно и даже опасно. Сначала необходимо удостовериться в правильности диагноза и только потом назначать терапию.
На дому оказывается первая помощь, направленная на облегчение болей и улучшение оттока желчи и поджелудочного сока в полость кишечника. Для этого у больного хроническим панкреатитом в аптечке всегда должны лежать следующие препараты:
- Спазмолитики (Но-шпа, папаверин, дротаверин). Спазмолитики ослабляют тонус гладкой мускулатуры выводных протоков, что улучшает отток секрета.
- Анальгетики из группы нестероидных противовоспалительных препаратов (Анальгин, Найз, Кетонал). Анальгетические препараты для купирования приступа врачи рекомендуют принимать только при сильных симптомах. Лёгкие боли купировать препаратами не нужно, чтобы не «смазать» клиническую картину.

Облегчить боль помогут грелки со льдом, которые накладывают локально на болезненный участок не более, чем на 1-2 часа. Предварительно грелку необходимо обернуть хлопчатобумажным полотенцем или наволочкой.
Важно! Лечение в домашних условиях эффективно только в том случае, если пациент полностью исключил приёмы пищи. Голодать необходимо вплоть до поступления в стационар или приезда скорой помощи. Это создаёт функциональный покой поджелудочной железе и облегчает симптомы обострения.
Специализированная медицинская помощь
Дальнейшее лечение проводится в стационаре под контролем врача. Если диагноз подтверждается, то решается вопрос о дальнейшем ведении больного.
При неосложнённом приступе проводится консервативная терапия. Назначаются лекарственные средства, направленные на подавление воспалительных процессов. Немаловажную роль в консервативной терапии отводят лечебной диете и симптоматическим средствам (спазмолитикам, анальгетикам).
При осложнённом состоянии решается вопрос о хирургической операции. Осложнениями приступа панкреатита могут быть:
- Панкреонекроз (омертвение части органа).
- Абсцесс и забрюшинная флегмона.
- Киста поджелудочной железы.
- Перитонит.
- Рак поджелудочной железы.
Все эти осложнения, кроме рака, являются следствием присоединения вторичной инфекции. Первый признак тяжёлого осложнения – высокая лихорадка с потерей сознания и нестерпимыми болями в животе. Состояние требует безотложного медицинского вмешательства.
Каким должно быть питание при приступах панкреатита
Первый и второй день показан голод и постельный режим. В это время разрешается пить воду, предпочтение отдают щелочной минеральной воде (Ессентуки, Боржоми). После стихания основных симптомов больного переводят на лечебную диету №5, подразумевающую употребление кашицеобразной энергетически ценной пищи и нежирных бульонов.
Диета помогает избежать нового возникновения острых симптомов, способствует скорейшему восстановлению функций и работы органа. Диету (стол №5) рекомендуется соблюдать ещё не менее одного месяца после выписки, после чего переходят на диетическое питание с ограничением жирного, сладкого, острого, жареного, маринованного и копчёного.
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник
Панкреатит представляет собой воспалительный процесс, затрагивающий поджелудочную железу. Это приводит к нарушению секреции ряда ферментов и некорректному количеству вырабатываемого инсулина. Поскольку обе функции поджелудочной железы исключительно важны для человека, их нарушение ведет к серьезным проблемам со здоровьем. При диагностировании этой патологии человек обязан знать, как снять приступ панкреатита, чтобы уметь оказать себе первую помощь при обострении.
Особенности заболевания
Панкреатит, приступы которого пугают многих, сопряжён с некорректной работой внутренних систем и органов. Когда пищеварительная система функционирует в норме, ферменты инактивированы. Но при заболевании баланс рушится в силу широкого спектра причин, отчего ферменты активируются.
Панкреатит (приступы заболевания могут быть непредсказуемы) характеризуется тем, что клетки буквально поедают себя изнутри, то есть разрушаются под воздействием находящихся в них ферментов. При этом уничтожение собственных тканей организму дается столь же просто, как и ранее ферментация поступавшей извне пищи.
Течение болезни сопряжено с воспалениями, развивающимися в поджелудочной железе. При этом вырабатываются токсины, попадающие в кровь и отравляющие весь организм в целом. Интоксикацию вызывают и пищеварительные ферменты, поскольку приступ острого панкреатита свидетельствует об их проникновении в кровеносную систему.
Панкреатит: приступы и их симптомы
По каким проявлениям можно опознать переход заболевания в острую форму? Есть случается классический приступ панкреатита, симптомы таковы:
- Под ложечкой мучает сильная боль, иногда распространится по всей верхней части живота и словно опоясывает тело.
- Если больной ложится на спину, болевой синдром становится только сильнее.
- Облечение наступает, если сесть и наклониться вперед. Еще можно лечь на бок, поджав под себя ноги и приняв так называемую «позу эмбриона».
- Напряжение, вздутие живота.
- Усиление боли при прикосновениях.
- Рвота, проходящая очень тяжело, но не приносящая облечения.
- Проблемы со стулом. Если был диагностирован панкреатит, приступы сопровождаются либо сильно и дурно пахнущим, жирным, обильным, жидковатым стулом, либо полным отсутствием испражнений.
Если начинается приступ панкреатита, симптомы также включают в себя:
- нежелание есть;
- уменьшение массы тела.
Будьте внимательны!
Если наблюдается хотя бы два симптома из перечисленных выше, вероятнее всего, начинается приступ панкреатита. Лечение должно быть незамедлительным и строго под контролем врача, поэтому первое, что должен сделать человек, это вызвать «Скорую помощь».
Если наблюдается приступ панкреатита (симптомы), лечение самостоятельно строго запрещено, поскольку резко возрастает вероятность летального исхода. Спустя пару дней кожа становится бледной, дряблой, затем сероватой, землистой.
Об осложнении ситуации сигнализирует налет на языке белого или желтоватого цвета. Наиболее часто на фоне панкреатита развивается перитонит. Если больной с этим нарушением не был госпитализирован срочно, высока вероятность смерти.
К чему приводит?
Если был диагностирован приступ панкреатита, лечение в домашних условиях и невнимание к своему здоровью могут привести к следующим осложнениям:
- флегмоны;
- гнойные абсцессы;
- внутренние кровотечения;
- перитонит;
- панкреонекроз.
В любом из вариантов помочь может только высококвалифицированный врач.
Что можно сделать, ожидая скорую, если случился приступ панкреатита (симптомы)? Лечение в домашних заключается в инъективном введении «Дротаверина», «Папаверина».
Среди обывателей распространено мнение, будто бы помощь могут оказать ферментные препараты. Оно в корне ошибочно, они лишь ухудшают обстановку. Можно принять анальгетики, но эффекта от них в большинстве случае не наблюдается.
Если случился приступ панкреатита (симптомы), лечение в домашних условиях сводятся к простым действиям:
- покой;
- голод;
- холод.
К спине или в зону солнечного сплетения прикладывают грелку, наполненную холодной водой, пытаются успокоиться, ожидают приезда врача.
Что делать можно и что – нельзя?
Если случился приступ панкреатита, в первую очередь нужно прекратить кушать и пить. Исключение – чистая вода.
Если при приступах в пищеварительный тракт поступают частицы пищи, это становится причиной дополнительного выброса ферментов. Наиболее неприятна эта ситуация в первые три дня обострения заболевания. Поджелудочная железа раздражается все сильнее, отчего симптомы нагнетаются, в первую очередь боль.
Лечебное голодание предполагает отказ от еды первые трое суток обострения болезни. Обратите внимание, что это мера вынужденная при приступе панкреатита, а также она обязывает выходить из режима отказа от пищи постепенно. Сперва под контролем доктора можно есть несколько несладких сухариков в сутки, после чего постепенно разрешают и низкокалорийную пищу.
В сутки рекомендовано пить не более полулитра жидкости. Рекомендуют употреблять в пищу только очищенную минеральную воду без газа. Допускаются настои, отвары трав, полезных при воспалении поджелудочной железы.

Стараемся избавиться от симптомов
Обострение, приступы панкреатита обычно сопровождаются изнурительной, что называется, «все соки вытягивающей» болью. Чтобы уменьшить ее, необходимо принять меры, ослабляющие воспалительные процессы. Наиболее эффективный и простой способ – ледяная грелка. Ее укладывают на грудину и меняют время от времени.
Компресс можно сделать не только из грелки, но и из того, что нашлось под рукой, например, мешка. Наполнить емкость можно холодной водой, можно льдом. Затем предмет оборачивают полотенцем и только после этого укладывают на кожу.
Покой и очищение
Часто приступ сопровождается изводящей рвотой. Изредка она приносит небольшое облегчение. Если пациент наблюдает это у себя, то очень сильную боль он может попробовать ослабить, вызвав приступ рвоты искусственно. Для этого нужно просто нажать пальцами на язык в области корня. Но будьте внимательны: не всегда это приносит облегчение, но может спровоцировать только ухудшение общего самочувствия.
Если воспалилась поджелудочная железа, важно соблюдать покой, постельный режим. Во многом от состояния нервной системы зависит то, будут ли симптомы обостряться и дальше. Следует по возможности убирать напряжение с железы. Кроме того, у находящегося в состоянии покоя человека кровообращение становится несколько менее интенсивным, что также положительно влияет на воспаление.
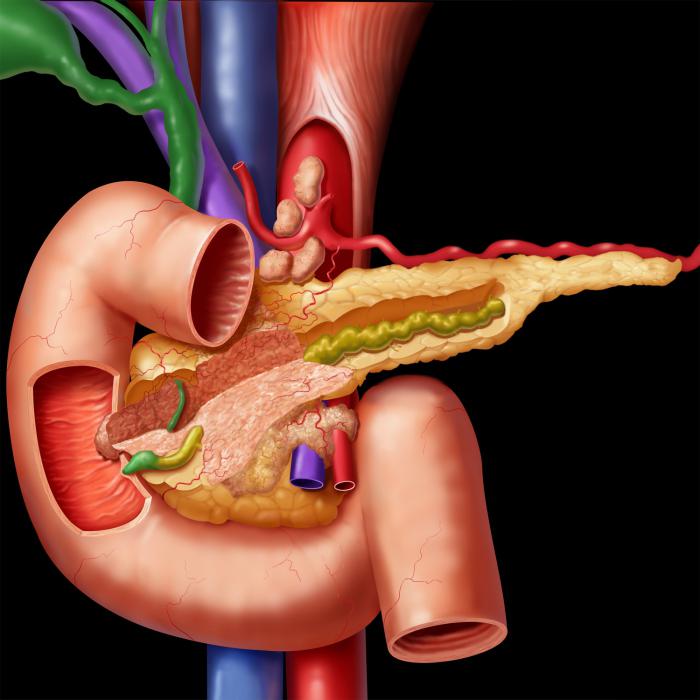
Опасности приступов
Острая форма панкреатита выражена тем, что ферменты, которые продуцирует поджелудочная железа, уничтожают органы изнутри, оказываются в крови и нарушают функционирование других систем. Нередки случаи, когда это провоцирует даже осложнение дыхания.
При острой форме важно как можно быстрее вызвать врача. Больной нуждается в первой помощи.
Допустимо использовать спазмолитические медикаменты, но прочие не рекомендованы и даже запрещены. Не ешьте ничего, пока не приедет врач. Если квалифицированная помощь не будет оказана своевременно, вероятна смерть больного. До приезда врача нельзя пить даже воду в большем объеме, нежели четверть стакана в полчаса.
Панкреатит и проблемы с желчью
Зачастую острое воспаление поджелудочной железы сопряжено с нарушением функционирования органов, связанных с продуцированием и оттоком желчи. В таких ситуациях немного ослабить симптомы воспалительного процесса можно желчегонными препаратами.
Обратите внимание, что недопустим прием лекарственных средств, если в желчном пузыре есть камни. Лекарства в такой ситуации могут привести только к осложнениям, состояние ухудшится. Кроме того, желчегонные принимают в комплексе со спазмолитическими средствами. Курс назначает врач, предварительно изучив организм больного и узнав о непереносимости того или иного вещества и аллергиях, свойственных пациенту. Нередко отток желчи провоцирует сильный понос, следом за чем состояние становится лучше.
Значимые нюансы
Один из факторов, наиболее сложно воспринимаемых поджелудочной железой – это тепло. Наиболее сильно это выражено при воспалительном процессе, орган буквально не переносит нагрев, негативные реакции становятся сильнее, симптомы активизируются, клетки разъедают железу изнутри все быстрее. Поэтому врачи рекомендуют ставить ледяные компрессы. Это не просто метод ослабления воспалительного процесса, но еще и хороший способ унять боль.
Едва приступ начался, необходимо постараться по возможности очистить кишечник полностью. Это поможет остановить выработку ферментов железой. Наиболее эффективный метод – спровоцировать обильную рвоту. Ну и, конечно, как указано выше, следить за питанием и питьем.
Когда симптомы начинают проходить, можно постепенно переходить с голодания на детское питание. Под контролем врача можно принимать ферментные препараты. Такие вещества позволяют деактивировать поджелудочную железу, еще не оправившуюся после острого приступа. Это поможет ослабить боль.
Нет стереотипам!
Буквально несколько лет тому назад в обществе бытовала уверенность, что панкреатит преследует только тех, кто любит выпить. Статистика показывает, что в наши дни заболевание встречается очень часто, никакой корреляции с пристрастием к спиртному практически нет.
Наиболее важный фактор, приводящий к развитию панкреатита – это образ жизни. Чем больше человек сталкивается со стрессовыми ситуациями, питается нездоровой пищей, фаст-фудом, жареными блюдами, тем сильнее нагрузка на поджелудочную железу и тем вероятнее, что она даст сбой.
Последствия могут быть тяжелыми
Острый панкреатит провоцирует широкий спектр осложнений. В частности, наблюдаются ложные кисты, локализующиеся в поджелудочной железе. Это довольно тяжелое осложнение, но встречается оно часто.
Если при обострении панкреатита человек быстро выздоравливает, при повторном исследовании часто можно найти в животе сверху новообразование, напоминающее опухоль. Его находят даже при пальпации. При этом регулярно болит живот, а в сыворотке крови обнаруживается амилаза. В классическом варианте кисты появляются в хвосте железы, теле и на ее головке.
Ложными кисты называют из-за особенностей их образования. В частности, стенки сформированы тканями и органами, окружающими пораженную зону, то есть, отсутствует эпителий, который выстилает изнутри обычную кисту. Внутри нередко находят кровь, ферменты, отмершие и разлагающиеся ткани.
Если при ложной кисте не практиковать никакого лечения, то прогноз неопределенный. В некоторых случаях ситуация разрешается сама собой, как правило, если кисты невелики. Если диаметр новообразования превышает 5 сантиметров, это становится причиной болевого синдрома и лечится операцией.
Ложная киста, в свою очередь, тоже провоцирует осложнения. Обычно наблюдают воспалительные реакции и нагноения. Возможен прорыв тканей внутренних органов и излитие содержимого, после чего диагностируют панкреатический асцит. А в случае, когда область локализации кисты – головка железы, больные мучаются рвотой и тошнотой, едят крайне мало. Ощущение сытости спровоцировано непроходимостью выходного отдела желудка. Это ведет к сбоям в работе кишечника.
Источник

