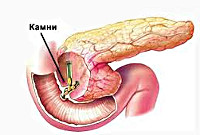
После острого панкреатита может быть повторно
- Главная
- Диагноз по симптомам
- Список заболеваний
- Заболевания поджелудочной железы
- Острый панкреатит
Острый панкреатит
Острый панкреатит — острое внезапное воспаление поджелудочной железы, которое является одним из самых тяжелых хирургических заболеваний, приводящее к омертвению ткани поджелудочной железы. Основными симптомами острого панкреатита являются: острая боль в верхней части живота, тошнота и рвота. Диагностика острого панкреатита основана на определении уровня панкреатических ферментов (амилазы и липазы) в крови. Лечение острого панкреатита консервативное и заключается в соблюдении диеты, очищении крови от ферментов поджелудочной железы, а также в симптоматическом лечении. В случае прогрессирующего ухудшения состояния может быть произведена операция с целью удаления омертвевших тканей поджелудочной железы.
Причины острого панкреатита
Наибольшее значение в возникновении и развитии этого заболевания принадлежит злоупотреблению алкоголем, злоупотреблению сокогонной и желчегонной пищей (например, жирными мясными жареными блюдами). Имеют также значение травма поджелудочной железы, заболевания органов пищеварения (печени, желчных путей, 12-перстной кишки), различные сосудистые заболевания. При остром панкреатите происходит поражение ткани железы собственными ферментами железы, которые активизируются под воздействием того или иного фактора, проникая затем в железистую ткань и разрушая ее. Циркулирующие в крови активные ферменты приводят к нарушению функции всех органов и систем организма.
Приступ острого панкреатита
Приступ острого панкреатита, как правило, развивается внезапно, после приема пищи или алкоголя. К основным симптомам приступа острого панкреатита относят:
- Боль в животе — возникает в верхней половине живота и отдает в спину. Как правило, боль интенсивна, усиливается при покашливании, глубоком вдохе. Часто боль при остром панкреатите носит опоясывающий характер.
- Тошнота, рвота.
- Повышение температуры тела до 37-38°С развивается через несколько часов после появления боли.
- Шок – резкое снижение артериального давления, сердцебиение, головокружение. Развивается при тяжелом течении болезни.
Первая помощь при приступе острого панкреатита
При приступе панкреатита нужно сразу же вызвать врача, т.к. любое промедление может привести к серьезным осложнениям и даже к смерти больного. До его приезда нельзя ничего употреблять в пищу, а для уменьшения секреции железы, на живот можно положить пакет со льдом. Не стоит принимать анальгетики, которые отпускаются без рецептов. Они не принесут облегчения, но могут затруднить клиническую картину панкреатита. Можно принять «Но-шпу», «Баралгин» и «Папаверин» в комбинации с «Платифиллином». Следует учесть, что первая сильная доза не должна превышать двух таблеток, а следующий прием следует сделать только через два часа. При невыносимых болях больному вводят сильнодействующие препараты, которые защитят от некроза поджелудочной железы.
Симптомы острого панкреатита
Заболевание начинается с выраженной опоясывающей боли в верхней половине живота. Иногда сильному приступу болей предшествуют начальные симптомы острого панкреатита — состояние дискомфорта, кратковременные нечеткие боли в животе, жидкий стул. Положение на спине усиливает боли. С наступлением омертвения ткани поджелудочной железы боли могут уменьшиться из-за того, что некроз затронул и нервные окончания. Обязательным симптомами острого панкреатита являются также тошнота, рвота и вздутие живота.
- Острая боль, опоясывающего характера, локализуются в правом и левом подреберье, эпигастральной (подложечной) области. Боль отдаёт (иррадиируют) в левую часть тела: в область плеча, лопатки, нижних рёбер со стороны спины. Интенсивная боль, постоянная, даже на фоне медикаментозного лечения может продолжаться ещё сутки. Причиной боли, является некроз (смерть) ткани и нервных окончаний поджелудочной железы;
- Отсутствие аппетита, развивается отвращение от еды, является результатом недостатка выведение ферментов поджелудочной железы в кишечник;
- Тошнота с рвотой, спровоцированные в результате приёма пищи, являются результатом недостатка ферментов в кишечнике необходимых для нормального пищеварения. Неукротимая, обильная рвота содержимым желудка или желчью, которая не приносит облегчения;
- Симптомы интоксикации развиваются при развитии гнойных очагов в поджелудочной железе. Повышается температура тела выше 380С с ознобом, учащается пульс выше 90 ударов/мин; кожа становится холодной и влажной, учащение дыхания;
- Признаки шока появляются в результате выраженной боли и потери жидкости организмом, из-за неукротимой рвоты: снижение давления ниже 90 мм/рт.ст, Вздутие верхней части живота и чувство распирания, в результате нарушения пищеварения, связанное с недостатком ферментов и нарушения транзита по кишечнику;
- Частый жидкий стул, из-за нарушения пищеварения, в результате недостатка ферментов поджелудочной железы в кишечнике.
- При осмотре кожные покровы бледные с тёмным оттенком;
- Для острого панкреатита характерны специфические симптомы синюшности, развивающиеся в результате резкого нарушения микроциркуляции, из-за уменьшения объёма циркулирующей крови, в результате обильной рвоты. Синюшные пятна образуются на разных участках тела (в области лица и шеи, боковые части живота, область пупка);
- Брюшная стенка живота напряжена слева ниже рёберной дуги.
Рвота бывает мучительной, упорной, иногда неукротимой и никогда не приносит облегчения. Нарастающее вздутие живота из-за скопления газов нарушает двигательную активность кишечника. При попадании ферментов в кровь нарушается ее циркуляция в мелких кровеносных сосудах, застой приводит к появлению мелких точечных кровоизлияний на коже в области пупка и ягодиц. Кожа у таких больных становится бледной, с синюшным оттенком. Общая интоксикация организма ферментами и продуктами распада поджелудочной железы оказывает влияние на деятельность всех органов.
Осложнения острого панкреатита
Острый панкреатит может осложниться образованием абсцессов (гнойников, ограниченных капсулой), а также переходом воспалительных явлений на другие органы желудочно-кишечного тракта, например, на желчевыводящие пути и желчный пузырь. При нарушении стенки кровеносного сосуда может начаться острое желудочно-кишечное кровотечение. В процессе разрушения ткани поджелудочной железы в кровь попадают различные вещества, которые могут дать осложнения в виде резкого снижения артериального давления (коллапса), нарушения функции почек, а также различных осложнений со стороны других внутренних органов. Может начаться также заражение крови (сепсис).
Диагностика острого панкреатита
Острый панкреатит имеет очень характерные признаки. Подтверждается диагноз при помощи лабораторных исследований. Так, в первые же часы после начала заболевания в моче появляется высокое содержание фермента поджелудочной железы амилазы. При разрушении ткани поджелудочной железы количество амилазы, напротив, падает, а может и вовсе отсутствовать. Увеличивается также количество амилазы и другого фермента — липазы в крови. В крови больного острым панкреатитом обнаруживаются признаки воспалительного процесса: большое количество лейкоцитов и ускоренная СОЭ (скорость оседания эритроцитов).
Для уточнения диагноза иногда проводятся такие исследования, как ультразвуковое исследование (оно позволяет выявить осложнения со стороны желчевыводящих путей), компьютерная томография, которая позволяет определить степень поражения поджелудочной железы, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — рентгенологическое исследование с введением контрастного вещества непосредственно в желчные протоки через специальный аппарат (эндоскоп) — позволяет обнаружить изменение протоков поджелудочной железы и желчевыводящих путей.
Лечение острого панкреатита
Пациенты с острым панкреатитом в первую очередь нуждаются в госпитализации, болеутоляющих средствах и внутривенных инфузиях растворов в целях восстановления водно-солевого баланса. Примерно у каждого пятого острый панкреатит протекает в тяжёлой форме, требуется пристальное наблюдение в условиях реанимационного отделения или палаты интенсивной терапии (ПИТ), так как панкреатит может привести к повреждению сердца, лёгких или почек. Некоторые случаи панкреатита могут привести к некрозу ткани поджелудочной железы (панкреонекрозу). В этих случаях или при присоеднении вторичной инфекции для удаления повреждённых тканей может потребоваться операция.
Хирургическое лечение острого панкреатита
Острый приступ панкреатита, вызванный закупоркой желчного протока камнем, может потребовать удаления желчного пузыря или значительно менее травматичного восстановления проходимости желчных протоков с помощью эндоскопа. После удаления желчных камней и стихания воспаления поджелудочная железа обычно довольно быстро возвращается к норме. Операция на поджелудочной железе и желчном пузыре может быть выполнена как широким сечением, так и лапароскопическим, или «минимально-инвазивным» методом.
При лапароскопической операции на брюшной стенке производится небольшой (обычно 5 — 10-мм) разрез, через который внутрь брюшной полости вводится лапароскоп и сам хирургический инструмент. Хирург в процессе операции руководствуется изображением внутренних органов, передаваемым с камеры лапароскопа на монитор. Преимущества лапароскопической хирургии включают снижение риска заражения, более быстрое восстановление, минимальный косметический дефект, малый риск послеоперационного спаечного процесса и намного менее болезненный послеоперационный период.
Диета при остром панкреатите
Важным лечебным фактором при всех формах острого панкреатита является диета:
- вначале на 3-5 суток больным назначают голод, причем со 2-х суток — обильное питье щелочной дегазированной минеральной воды (1,5- 2 л в день);
- с 3-5-го дня разрешают жидкие каши;
- в дальнейшем питание состоит из низкообъемной, но высококонцентрированной и щадящей пищи (нежирный творог, до 200 г/сут, сливки 10-20%-10-50 мл/сут, мед — до 50 г/сут, паровые котлеты);
- разрешают бананы (1-2 шт. в день), йогурт, некрепкий бульон, нежирную отварную рыбу (судак и т. п.), не острый сыр, булку с маслом;
- исключаются сырые овощи, крепкий бульон, все острое, пряное и жареное, крепкий кофе, колбаса, яйца, цельное молоко и кислый кефир; безусловно запрещается алкоголь.
Группа заболеваний:
Обсуждение на форуме
Вопросы и ответы
Вопрос:
Добрый день. Мне 47 лет. Месяц назад был приступ билиарного острого панкреатита. Лежала в реанимации, амилаза была 4000 и находилась на стационарном лечении. В данное время пью креон, легалон и мотилиум, соблюдаю диету. Назначили холецистэктомию. Постоянно чувствую дискомфорт, изжогу. При ФГДС диагноз — поверхностный гастродуоденит. Скажите пожалуйста, если я сделаю операцию пройдет ли панкреатит или он станет хроническим? Можно ли мне пить еще какие-нибудь препараты кроме этих? Как часто может повторяться приступ?
Ответ:
Добрый день! Все индивидуально! При ЖКБ панкреатит, как правило, уже хронический. В данном случае – тяжелое обострение (рецидив). После холецистэктомии панкреатит никуда не денется, но риск обострений заболевания и развития тяжелых рецидивов снижается. Вопросы терапии следует оговаривать только с лечащим врачом!
Вопрос:
Добрый день! Мне 26 лет Дело в том, что меня доставили в хирургию с острым панкреатитом — это первый раз в жизни, и тут же написали что он хронический. У меня болел желудок жгучей болью и все, в лопатки и на спину боль не отдавала. В моче показатели панкреатита не были обнаружены, но при процедуре ФГС мне сказали что у меня в 12-перстной кишке оболочка как «манная крупа» и это является признаком панкреатита. При УЗИ мне сказали что с поджелудочной и с печенью у меня все в порядке, но есть эхо-признаки изменений (хотя как сказала доктор — они есть у всех). У меня вопрос — есть ли у меня шанс до конца вылечить панкреатит и есть ли он у меня вообще, поскольку только на фгс это увидели а по анализам — нет. Может быть врач который меня лечил просто перестраховался? Или это обычное отравление из-за которого моя поджелудочная железа отреагировала?
Ответ:
Со 100% вероятностью ответить ни да, ни нет ни на один из Ваших вопросов ответить не могу. Панкреатит доказывается или опровергается прежде всего по анализам крови и кала. По представленным Вами данным я бы все же сказала что имеет место хронический панкреатит вне обострения без дополнительного уточнения формы.
Вопрос:
Добрый день! Мне 33 года. Четыре месяца назад у меня был острый панкреатит, лечилась стационарно: лапароскопия, капельницы, инъекции. По сегодняшний день ничего не беспокоит. Соблюдаю диету, обхожусь без ферментных препаратов, так как проблем с пищеварением нет. У меня вопрос — сколько времени нужно соблюдать диету (или это пожизненно?) и можно ли будет когда-нибудь кушать свежие овощи, капусту, супы на нежирном мясном бульоне. Можно ли, учитывая хорошее самочувствие, позволить себе изредка на праздники немного вина или пива (предварительно убрав из него газы)?
Ответ:
Добрый день! Реабилитационный период после острого панкреатита – не менее года. Все вопросы по питанию решаются строго индивидуально. Алкоголь исключается в любом виде полностью и навсегда. Риск развития повторного острого панкреатита при употреблении алкоголя существенно повышается. Повторный острый панкреатит Вы можете не пережить!
Вопрос:
Дочке 3 года. С рождения мучается запорами (часто давали антибиотики). Примерно 3 месяца назад во рту появилась язвочка, похожая на порез — стоматолог сказал, что это от воспаления поджелудочной железы. Действительно в тот промежуток времени дочка часто жаловалась на боли в животе (верхней части). Тогда же, обратились к участковому терапевту. Сдали анализы: кровь, мочу, мазок на яйца глист, сделали УЗИ — сказали что всё в норме. Несколько дней назад, у дочки открылась рвота, жаловалась на боли в верхней части живота, 8 раз рвало, последние 2 раза желчью. Вызвали скорую, после осмотра врач поставила диагноз острый панкреатит. Участковый врач выписал линекс и креон. Поноса небыло. Опять мучаемся запорами. Гастроэнтеролога у нас в городе нет. Подскажите пожалуйста, можно ли вылечить от панкреатита, как? Что делать с запорами, особенно сейчас, когда рацион ограничен строгой диетой?
Ответ:
Здравствуйте. Действительно поджелудочная железа может реагировать на прием антибиотиков. обсудите с наблюдающим вас педиатром прием омепразола, эзомепразола (нексиум) или рабепразола (зульбекс) в дозе 10 мг 1 раз в сутки 2 недели+ детский мотилиум, продолжить Линекс до 1 мес + ферменты (креон до 1 мес) При сохранении запоров детский форлакс или дюфалак.
Вопрос:
Здравствуйте! Недавно я лечилась у гастроэнтеролога с диагнозом острый панкреатит, лечение помогло. Через неделю опять появилась боль в области желудка и левого подреберья. Я нарушила диету, ела копченую рыбу и яблоки. Что можно пить, какие лекарства, чтобы снять полностью обострение?
Ответ:
Принимайте то, что вым было назначено ранее, и не нарушайте диеты, иначе будете постоянно снимать обострение. Острый панкреатит — это первый шаг к хроническому.
Источник
Острый панкреатит (ОП) представляет собой воспалительный процесс, локализующийся в поджелудочной железе. Симптоматика заболевания всегда ярко выражена и сопровождается резкими болевыми приступами. В медицинской практике острый панкреатит относится к числу самых распространенных болезней пищеварительной системы.
Патология подразумевает стационарное лечение. При наличии осложнений возникает необходимость хирургического вмешательства. После основного курса терапии пациенту следует соблюдать ряд рекомендаций. Нарушение составленного режима может стать причиной не только повторных приступов, но и развития хронической формы заболевания.
1. Код по МКБ-10
По МКБ-10 острому панкреатиту присвоен общий код К85. Разные формы заболевания упоминаются под собственными кодами — идиопатический ОП (К85.0), желчный ОП (К85.1), ОП, спровоцированный алкоголем (К85.2), ОП на фоне приема лекарственных препаратов (К85.3), другие формы ОП (К85.8) и неуточненные формы ОП (К85.9).
2. Классификация
Классификация ОП осуществляется с учетом степени прогрессирования воспалительного процесса, наличия или отсутствия осложнений. По форме протекания заболевание может быть отечного типа, стерильным панкреонекрозом и инфицированным панкреонекрозом. Стерильный ОП дополнительно классифицируется на ограниченный и распространенный вид, а по характеру поражения патологический процесс может быть смешанным, жировым и геморрагическим.
Классификация по степени тяжести:
- легкая форма (заболевание характеризуется минимальным поражением поджелудочной железы, слабо выраженной симптоматикой);
- тяжелая форма (обширное поражение поджелудочной железы, выраженная симптоматика, наличие осложнений в виде абсцессов, некротических участков).
3. Симптомы
Основным симптомом острого панкреатита является болевой приступ с локализацией в пищеварительном тракте. Спазмы могут концентрироваться в области живота, правого или левого подреберья. Приступ провоцируется конкретным фактором — употреблением жирной, острой или жареной пищи.
Если пациент принимает горизонтальное положение, то болевые ощущения в значительной степени усиливаются. Боль при остром панкреатите имеет выраженный и постоянный характер.
Симптоматика воспаления:
- тошнота;
- метеоризм;
- неукротимая рвота;
- изжога;
- рвота желчными массами;
- синюшность кожных покровов;
- признаки обезвоживания;
- многократная диарея;
- отсутствие аппетита;
- желтушность склер;
- кровоизлияния в зоне пупка;
- ощущение тяжести в кишечнике;
- острая боль в верхней части живота;
- избыточная напряженность передних брюшных мышц;
- повышение температуры тела.
4. Диагностика
При проявлении симптомов острого панкреатита необходимо провести дифференциальную диагностику с острым аппендицитом, кишечной непроходимостью, желудочно-кишечным кровотечением и обострением язвенной болезни. Клиническая картина состояния здоровья пациента составляется на основе жалоб, внешнего осмотра, а также результатов лабораторных и инструментальных исследований.
В некоторых случаях для подтверждения диагноза необходимо осуществить минимальное количество процедур обследования.
Лабораторная и инструментальная диагностика
Инструментальная и лабораторная диагностика являются неотъемлемой частью процесса обследования пациента. Общий и биохимический анализ крови назначается в обязательном порядке. Дополнительно проводятся специальные индикаторные тесты. Процедуры инструментальной диагностики подбираются с учетом общего состояния пациента.
Виды лабораторных и инструментальных процедур:
- тест на активность амилазы в крови и моче;
- биохимия крови;
- общий анализ крови;
- ионограмма (степень обезвоживания);
- УЗИ или рентгенография;
- КТ или МРТ;
- лапароскопия;
- ангиография;
- ЭГДС.
5. Оценка тяжести состояния больных с острым панкреатитом
При оценке состояния пациентов с ОП врачи используют специальные шкалы. Одной из самых эффективных считается шкала Ranson. Система включает в себя одиннадцать критериев. Состояние больного изучается на момент поступления на госпитализацию и спустя сорок восемь часов. Каждый пункт оценивается в один балл. Если у пациента выявлено менее трех пунктов шкалы, то острому панкреатиту присваивается легкая форма течения. При наличии осложнений по шкале оценки результат должен превышать три балла.
Шкала Ranson:
При поступлении | Через 48 часов после госпитализации |
AсАТ > 250 МЕ/л | Задержка жидкости > 6 л |
Лейкоцитоз > 16000/мм3 | Кальций плазмы < 2 ммоль/л (<8 мг%) |
Возраст >(60) 55 лет | РаО2 < рт. ст. |
ЛДГ > 400 МЕ/л | Снижение гематокрита более чем на 10 % после поступления |
Глюкоза крови > 11,1 ммоль/л (>200 мг%) | Метаболический ацидоз с дефицитом оснований >4 мэкв/л |
Кальций плазмы < 2 ммоль/л (<8 мг%) |
6. Можно ли оказать первую помощь при остром панкреатите до приезда врача
При ОП следует оказать пациенту первую помощь. Правильные мероприятия в значительной степени облегчат состояние больного. Запрещено до приезда скорой помощи принимать ферментные препараты (Креон, Фестал), употреблять пищу и использовать сильнодействующие медикаменты для купирования болевого синдрома.
Некоторые лекарственные средства могут замаскировать симптомы воспалительного процесса, а диагностировать приступ будет сложнее.
Первая помощь:
- прикладывание льда или холодного компресса к очагу боли;
- одежда не должна препятствовать поступлению кислорода в легкие;
- пациенту обеспечивается постельный режим и полный покой;
- больному нельзя принимать горизонтальное положение (полулежа, на боку).
Видео на тему: Первая помощь при панкреатите (острый приступ, боль).
7. Лечение
Терапия ОП направлена на восстановление функционального состояния поджелудочной железы, максимальное снижение нагрузки на орган и купирование болевого синдрома. Пациентам с таким диагнозом рекомендована госпитализация и постельный режим. Самолечение при данной патологии должно быть исключено.
Неправильная терапия может стать причиной осложнений (абсцессы, некрозы), некоторые из которых не совместимы с жизнью.
Консервативное лечение
Схема терапии острого панкреатита зависит от степени выраженности симптоматики и поражения поджелудочной железы. Некоторые методы консервативного лечения являются обязательными независимо от формы патологии.
Если пациенту показано хирургическое вмешательство, то после его проведения некоторые пункты из стандартного плана используются в качестве восстановительной терапии.
Консервативное лечение ОП:
- инфузии солевых и белковых растворов (для восстановления кислотного, белкового, а также водно-электролитного баланса);
- дезинтоксикационная терапия (Лазикс);
- внутривенное введение препаратов, ускоряющих микроциркуляцию (Гемодез);
- создание гипертермических условий (на очаг болевого синдрома накладываются охлаждающие компрессы);
- прием дезактиваторов ингибиторов панкреатических ферментов (Гордокс, Контрикал);
- антибактериальная терапия (для профилактики осложнений);
- противорвотные средства (Регидрон, Домперидон, Тримебутин);
- использование спазмолитиков или новокаиновой блокады (для купирования болевого синдрома, Баралгин, Трамадол);
- лечение антацидными средствами (Гастрозол, Фосфалюгель, Алмагель);
- прием препаратов для нейтрализации желудочного содержимого (Пантопразол, Омез);
- соблюдение диеты (в первые дни приступа рекомендовано голодание).
Антибактериальная терапия острого панкреатита
Целью использования антибиотиков при остром панкреатите является снижение риска бактериальных осложнений, купирование воспалительного процесса в системе пищеварения и предотвращение распространения инфекции на другие органы.
Принимать антибактериальные средства разрешено только при наличии показаний врача.
Примеры антибиотиков, применяемых при ОП:
- Гентамицин;
- Ампициллин.
Хирургическое лечение
Оперативное вмешательство является радикальной мерой лечения ОП. Основными показаниями для проведения хирургических процедур являются камни в желчных протоках, наличие абсцессов, кист и некротических участков на тканях поджелудочной железы. Операция может понадобиться, если в железе или вокруг нее образовалось чрезмерное скопление жидкости. После хирургического вмешательства пациенту назначается восстановительная терапия.
Виды хирургических процедур:
- резекция поджелудочной железы;
- некрэктомия;
- эндоскопическое дренирование;
- цистогастростомия;
- марсупиализация кисты.
8. Реабилитация в домашних условиях
Длительность периода госпитализации при ОП зависит от формы патологии и общей клинической картины состояния пациента. После выписки из стационара рекомендуется соблюдать определенные правила и изменить образ жизни. Если панкреатит был выявлен в легкой форме, то некоторые ограничения постепенно снимаются. При тяжелом течении болезни и осложнениях, пациенту необходимо придерживаться составленного плана рекомендаций всю жизнь.
Основу домашней реабилитации составляет правильное питание и исключение факторов, способных спровоцировать рецидив приступа.
Диета для больных
В первые сутки после купирования приступа рекомендовано голодание. Больному обеспечивается полный покой и парентеральное питание. На вторые сутки разрешается употреблять щелочную воду. Принимать пищу можно с третьего дня (в тяжелых случаях — с пятого). Рацион должен расширяться постепенно. В число разрешенных продуктов входят протертые каши (манная, рисовая), овощной бульон, нежирные сорта белой рыбы.
При наличии тенденции к выздоровлению можно вводить в меню овощи, фрукты и блюда, приготовленные с учетом рекомендаций врача.
Общие правила диеты:
- в день можно употреблять до 6 г соли;
- питание должно быть дробным (прием пищи 5-6 раз в день, размер одной порции не должен превышать 300 г);
- из рациона исключаются жирные, соленые, пряные и острые блюда (даже однократное употребление таких продуктов может спровоцировать приступ ОП);
- основу питания составляет вегетарианская пища (овощи без грубой клетчатки, некислые фрукты, морепродукты);
- из меню пациента должны быть исключены свежие овощи, яйца, колбасные изделия, кефир, цельное молоко, алкоголь, крепкий кофе.
9. Последствия и осложнения
При воспалительном процессе возникает риск заражения тканей поджелудочной железы патогенными бактериями. Последствием их жизнедеятельности будет некроз тканей поджелудочной железы и образованием абсцессов. Дополнением воспалительного процесса может стать шоковое состояние. Сочетание таких осложнений при отсутствии адекватной терапии создает угрозу для жизни пациента.
Осложнения:
- псевдокисты;
- фиброзно-гнойный перитонит;
- парапанкреатический инфильтрат;
- аррозивные кровотечения;
- септический шок;
- асцит (брюшная водянка).
10. Профилактика
Первичная профилактика острого панкреатита заключается в соблюдении правил здорового образа жизни. В рационе должно присутствовать минимальное количество жирной, жареной и острой пищи (рекомендуется полностью отказываться от таких блюд). Курение и употребление алкогольных напитков повышают риск заболеваний пищеварительной системы. Приступ острого панкреатита провоцируется перечисленными факторами. Данные правила относятся не только к первичной, но и вторичной профилактике патологии.
Меры профилактики:
- соблюдение правил здорового питания (исключаются вредные продукты, переедания и нерегулярное употребление пищи);
- организм должен получать достаточные физические нагрузки (если трудовая деятельность подразумевает сидячий образ жизни, то по утрам рекомендуется делать элементарные комплексы зарядок);
- контроль веса (резкое похудение, избыточный вес могут стать причиной отклонений в работе системы пищеварения);
- своевременная диагностика и лечение любых симптомов нарушения работы пищеварительного тракта (если заболевания ЖКТ выявлены, то осмотры у гастроэнтеролога должны осуществляться минимум один раз в полгода);
- исключение злоупотребления алкоголем, курением и другим вредными привычками.
11. Прогноз
Прогнозы при остром панкреатите зависят от стадии воспаления и наличия осложнений. Если заболевание было выявлено на ранних этапах развития, а терапия проводилась своевременно и полноценно, то у пациента имеются шансы на полное выздоровление. При проявлении осложнений (особенно при некротических поражениях тканей поджелудочной железы) повышается риск летального исхода. Терапия в таких случаях должна проводиться как можно раньше и под контролем врача.
Видео на тему: Первые признаки панкреатита, которые нельзя игнорировать!
12. Итоги
- острый панкреатит представляет собой мощный воспалительный процесс в тканях поджелудочной железы;
- механизм развития патологии обусловлен запуском процесса переваривания собственных тканей (результатом становится отечность, увеличение размера поджелудочной железы и образование некротических участков на отдельных участках органа);
- к основным симптомам ОП относятся резкие боли в зоне органов пищеварения, жидкий стул, тошнота и рвота, признаки интоксикации, а также усиление спазмов при горизонтальном положении пациента;
- при симптомах приступа ОП следует вызвать врача (полноценную помощь пациенту могут оказать только специалисты, самолечение может стать причиной летального исхода пациента).
Эндоскопист
Проводит эндоскопическую диагностику патологий желудочно-кишечного тракта. Делает заключения на основании результатов осмотра, а также проводит лечебные манипуляции при гастритах, язвах и других нарушениях в ЖКТ.Другие авторы
Источник