После обострения панкреатита диета какая
Добрый день, дорогие читатели!
Диета при обострении поджелудочной железы играет большую роль в регенерации. Диета, которая снимает обострение поджелудочной железы, предписывается лечащим врачом.
В остром периоде особенно важно следовать его указаниям – это минимизирует риск рецидива и быстро снимает боль.
И если вы будете следовать таким инструкциям, как тип жизни, обострений проблем с поджелудочной железой можно избежать в будущем.
Питание при обострении
В случае обострения панкреатита рекомендуется щадящее питание не менее 12 месяцев. За такой длительный период функции органов брюшной полости практически полностью восстанавливаются, а организм человека привыкает к правильному питанию. Этот режим позволяет избежать рецидивов в будущем.
Впервые после обострения панкреатита пациентка показана диету № 5, которая согласована с лечащим врачом в отношении специфичности и переносимости определенных продуктов.
Пищевые аспекты:
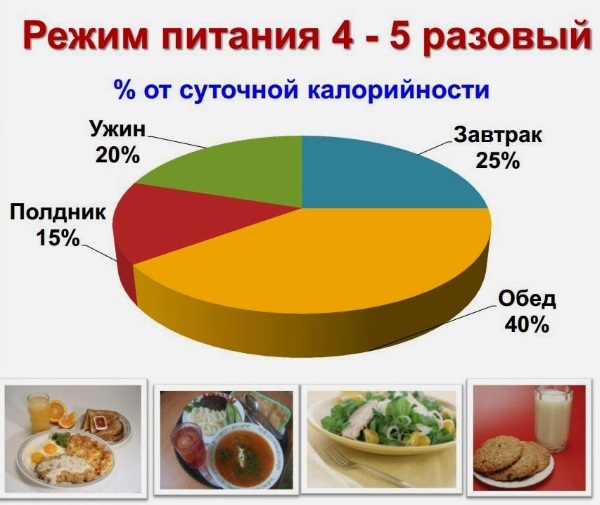
- обострение с панкреатитом обострение с панкреатитом дробление пищи до 6 раз в день;
- небольшое количество порций;
- временный прием между приемами пищи 3-4 часа;
- теплая еда;
- небольшое количество соли;
Ни при каких обстоятельствах вы не можете переедать. Если у взрослого человека обострился панкреатит, лучшим решением будет госпитализация. Согласно больничным критериям, диета будет безоговорочно соблюдаться при малейшем расстройстве пищевого поведения.
Что можно есть при обострении поджелудочной железы
Несмотря на множество ограничений, диета, назначаемая больному панкреатитом, довольно разнообразна. В частности, в рационе содержится белок, так как его расщепление вызывает гораздо меньшую нагрузку на железу, чем употребление углеводов.
Так что же можно есть при обострении поджелудочной железы?
Нежирное мясо и рыба. Это может быть индейка, говядина, курица или кролик. Из рыбы лучше всего предпочитать треску, карпа, щуку и минтай.
Все продукты, должны быть приготовлены на пару или в духовке и поданы в суфле, пасте, фрикадельках и шариках, то есть в измельченном виде.
Яйца. Диета поджелудочной железы включает блюда из яиц, за исключением жареных яиц. Хороший выбор — паровой белковый омлет. Лучше заменить куриные яйца на перепелов, потому что белок последних усваивается гораздо легче.

Молочные и кисломолочные продукты. Творог, квашеное молоко, кефир, сметана, и йогурт вводятся в рацион пациента по критериям пониженной жирности (не более 1-1,5%). Творог приемлем, если он свежий или приготовленный на пару в форме пудинга. Все коровье молоко при обострении поджелудочной железы трудно усваивается организмом. Лучше всего заменить его на разбавленное или козье молоко, которое является гипоаллергенным.
Зерновые культуры. Рекомендуется вводить вареные овсянные хлопья в рацион в первый день после острой фазы заболевания. Гречка, рис и манная крупа более благоприятно воздействуют на желудок, не вызывая плохой реакции органа поджелудочной железы. Что касается хлеба, то лучше временно исключить из меню все виды пшеницы, или поменять их на сухари или печенье.
Напитки. Нормальная функция пищеварительного тракта невозможна без достаточного количества воды. Для панкреатита необходимо использовать как минимум полтора литра чистой воды. Минеральная вода, желе, отвары из роз или отрубей, травяные чаи оказывают хороший терапевтический эффект. Очень хорошо при панкреатите пить цикорий, который оказывает желчегонное действие.

Орехи и семена. После периода длительной ремиссии в рацион могут быть введены грецкие орехи, каштаны или кешью. Они содержат минимум клетчатки и в небольших количествах не увеличивают нагрузку на железу.
Что исключить из диеты
Чтобы предотвратить переход острого панкреатита в приобретенную стадию, необходимо составить список пищевых ограничений, из-за боязни продуктов, стимулирующих активную работу поджелудочной железы и с учетом личной непереносимости продукты, запрещенные панкреатитом.
Продукты, запрещенные панкреатитом
Из ежедневного рациона нужно полностью исключить:
- жирное мясо, сало и некоторые виды рыб (кефаль, лосось, сом, карп, палтус), а также икра;
- свиной жир и баранина;
- ржаной хлеб;
- мясные субпродукты (колбаски, рулеты, колбаски, колбасы и т. д.) и колбасы;
- консервы, соленья, соленья;
- молотые специи, приправы и специи;
- некоторые виды овощей (редька, брюква, редька, лук и чеснок, а также белокочанная капуста, грибы и бобовые с высоким содержанием твердой клетчатки);
- кислые фрукты;
- апельсин, лимон, мандарин и другие виды цитрусовых;
- цукаты;
- сгущенное молоко;
- сметана, простокваша и жирные сливки;
- газированные и кофейные напитки;
- шоколадные изделия, торты, пирожные, торты, мармелад, карамель, конфеты и другие сладости.

Совет! От нездоровой пищи (картофель фри, хот-доги), картофеля фри, крекеров, соленых орехов лучше отказаться навсегда, чтобы избежать обострения заболевания.
Кроме того, вы должны ограничить потребление алкоголя (не только крепких напитков, но и слабоалкогольных коктейлей).
Алкоголь может вызвать сокращение сфинктера Одди (клапанное устройство, которое обеспечивает движение ферментов в пищеварительном тракте и предотвращает немедленное высвобождение переваренной пищи).
После приема «горячий» клапан может не открыться вовремя, а пищеварительный сок будет заблокирован в протоках, что станет условием обострения приступа и неприятных последствий.
Список продуктов для панкреатита
В течение первых 2-3 дней голода и питья назначают с выраженным воспалительным процессом. Количество используемой воды, частота введения, объем каждой используемой порции определяется врачом в зависимости от тяжести состояния пациента. Ориентировочный суточный объем — 2,5 л.

Категорически не рекомендуется газированные, жареные или холодные напитки — температура воды должна быть комфортной, не раздражать слизистую оболочку. Если больная женщина может пить, повторной рвоты нет, разрешается:
- минеральная щелочная вода (Боржоми, Славяновская, Смирновская) в теплой форме без газа;
- слабый чай;
- компоты;
- желе.
Пейте несколько глотков, но часто.
Если из-за тяжести состояния пациента необходимо продлить режим питья более чем на 3 дня, если возникают диспепсические симптомы, и лечение следует продолжать в хорошем терапевтическом отделении, следует вводить внутривенно глюкозу и витамины.
Расчетное ежедневное обозрение меню
Сырая диета — это не предложение. Из разрешенного товара вы можете приготовить много острых и необходимых блюд. Прежде чем применять сбалансированную диету на каждый день, необходимо проконсультироваться с врачом и учесть все его инструкции.
Но если не получается связаться со специалистом, облегчить этот процесс поможет примерное меню, в котором содержатся все необходимые продукты в приемлемых дозах и указаны рекомендуемые сроки приема.
1й завтрак (7.00 — 7.30) пудинг из манной крупы
Первый завтрак должен быть легким, но и питательным, чтобы обеспечить организм необходимой энергией. Это может быть слизистый суп, манная каша, творожная запеканка или рисовая каша с фруктами. Любителям сладостей обязательно понравится творог с вареньем. Напитки следует давать минеральной воде или слабому чаю (ромашка, мята или шиповник). Молоко можно добавить в чай.

2-й завтрак (9.00 — 9.30) запеченное яблоко
Второй завтрак включает в себя легкие закуски, чтобы пополнить свои силы, чтобы вы могли остановить свой выбор на запеченной груше или яблоке (без кожи), насладиться фруктовым желе, съесть небольшой банан или выпить йогурт.
Обед (12.00 — 12. 30) суп из перловой крупы с крекерами
Независимо от ваших диетических ограничений, самый приятный ужин должен состоять в лечении вашего панкреатита. Вы можете приготовить измельченный суп из перловой крупы с крекерами, картофельным картофелем (морковью) или картофельным пирожком. Вы можете есть обед с компотом или молоком.
Полдник (16.00 — 16.30) фруктовый мусс
Перед ужином вам обязательно нужно приготовить полдник, который может включать овсяное желе с сушеным куском хлеба, молочное желе, фруктовый мусс или творог.

Ужин (20.00 — 20.30) Гречка
Чтобы избежать нехватки питательных веществ, на ужин следует подавать гречку, манную крупу или рис, макароны с овощами или рыбные фрикадельки с овощным пюре. Свойство напитка — слабый чай, который можно разбавлять молоком. Последним пунктом вашей ежедневной диеты может быть полстакана обезжиренного кефира, который лучше пить перед сном.
Совет! При приготовлении пищи нельзя солить еду. Допускается добавление незначительной соли в пищу только перед подачей на стол, но ее объем не должен превышать 10 г в день.
Организму будет нужно время, чтобы оправиться от обострения, потому что диета панкреатита предпочтительно сопровождается длительным периодом (от 6 до 12 месяцев), строго следуя всем инструкциям и советам доктора.
Диетические ужесточающие рецепты
Картофельные шарики с курицей
Нам нужны: картофель, куриные грудки, морковь, зелень, лук, растительное масло.
Отварить куриную грудку и пропустить через мясорубку или блендер вместе с вареной морковью и небольшим луком.
Приготовить картофель и превратить его в пюре. Формируем круг пюре, в которое добавляем мелкий фарш, формируем шарик. Шарики помещаются в морозильник на полчаса.

Замороженные шарики помещают в пароварку или духовку. При выпекании в духовке шарики следует помещать в форму, предварительно смазанную небольшим количеством растительного масла. Разогрейте духовку до 220 ° С. При подаче посыпьте зеленью.
Жемчужный гриль
Нам понадобится: немного растительного масла, одна морковь, одна луковица, вода (около 0,5 л), один помидор.
Налейте воду в перловую крупу и варите 45 минут до кипения. Затем слейте лишнюю воду, добавьте каплю оливкового масла, оставьте ее под крышкой.
Обжарить нарезанный лук со столовой ложкой растительного масла, добавить тертую морковь, мелко нарезанный помидор, тушить около 10 минут на медленном огне под крышкой. Перловую крупу пропускают через блендер, добавляют тушеные овощи, объединяют и оставляют под крышкой еще на 5-6 минут.
Домашняя колбаса
Взять: 700 г куриной грудки, 300 мл сметаны, 3 яичных белка, немного соли, по желанию овощи.
Мы разрезаем сырую грудь и проходим через блендер до мягкого состояния. Добавить белок, немного соли, при необходимости — овощи.
Вылейте охлажденные сливки в полученную массу и замесите.

На прилегающей фольге отделяем третью часть мясного фарша, формируем колбаску, вытягивая края ниткой. Таким образом, мы приготовили три колбасы. Кипятим воду в большой сковороде, после кипячения уменьшаем огонь (чтобы вода не кипела, а поддерживала ее температуру). Мы помещаем колбасу в кастрюлю и кладем ее на блюдце сверху, чтобы они не появлялись. Варить час. Удалите отдаленную кастрюлю из кастрюли, охладите и затем удалите фольгу. Нарезать и подавать.
Диета после обострения заболевания
Диета после обострения панкреатита дает некоторое облегчение. Орехи, семена, макароны, масло и другие продукты вводятся в рацион пациента постепенно. Оно должно быть таким же, как и в период обострения заболевания, следить за частотой приема пищи и небольшим размером порции. Вы должны кушать каждые 3 часа, чтобы не смешивать различные виды жиров, белков и углеводов за один прием пищи.
После устранения острых симптомов панкреатита и соблюдения серьезной диеты клиент должен оставаться на диете № 5. При панкреатите, в результате которого началось нарушение работы эндокринной системы, по крайней мере, некоторые сладкие продукты, включая мед, запрещены.
Что можно есть при панкреатите, если симптомы обостренного проявления болезни прошли:
- макароны;
- сушеный хлеб;
- овсяные хлопья;
- ячмень;
- растительные масла;
- вареные или запеченные фрукты и овощи;
- желе и компоты;
- нежирные сорта мяса и рыбы;
- самые свежие кисломолочные продукты;
- семенника;
- масло сливочное.

Такие диетические продукты не подходят для случайного употребления. Масло следует употреблять в небольших количествах, добавляя в него хлопья из злаков, овощное рагу и т.д.
При выборе ядер в пищевом продукте стоит отдать приоритет белку. Супы и запеканки готовятся на базе. Кисломолочные продукты благотворно влияют на пищеварительный тракт. Как и в варианте с тяжелой формой заболевания, при исчезновении заболевания творог, кефир и другие кисломолочные продукты должны быть свежими и нежирными. Можно пить слабые чаи, отвары из трав, цикорий.
Чтобы болезнь не усугублялась снова, под запретом остаются следующие:
- кексы и пирожные;
- маринованные, молодые, жирные, копченые продукты;
- бобовые культуры;
- алкоголь;
- жирные виды сыра, колбасы;
- сливки, сливки;
- лук, чеснок, редис, щавель, ревень;
- финики, инжир;
- виноград, кислые яблоки, цитрусовые;
- все соусы и специи;
- газировка.

Сбалансированное питание при панкреатите улучшает пищеварительную систему человека, включая поджелудочную железу. Благодаря этому органы восстанавливаются равномерно.
Помощь на дому с обострением
В варианте острого воспаления помогут:
- полный отдых в период болей в почках;
- лед в зоне воспаления (желательно грелку с холодной водой);
- голод не менее 3 дней.
Полное воздержание от еды в течение этого периода позволит поджелудочной железе успокоиться, остановить выработку ферментов и, как следует, уменьшить острую, иногда невыносимую боль.
В первые дни к употреблению допускаются только следующие напитки и товары:
- слабый чай без сахара;
- бульон из дикой розы;
- негазированная минеральная вода;
- в исключительных случаях после голода разрешается скушать пирожные или печенье в небольших дозах.
Будьте здоровы!
Источник
Такое тяжелое заболевание, как панкреатит, встречается довольно часто. Причиной проявления болезни может стать неправильный рацион питания, чрезмерный аппетит, увлечение алкогольными напитками. Однако панкреатическая недостаточность наблюдается и у вполне здоровых людей, например, из-за нарушений в работе печени, после перенесенного инфекционного заболевания.
Течение болезни может иметь как обостренный характер, так и проявляться моментами ремиссии. В любом случае, чтобы излечиться от недуга, помимо лечения лекарственными препаратами необходимо придерживаться правильного питания.
Диета при панкреатите поджелудочной железы при обострении направлена на то, чтобы помочь ЖКТ справится с проявлениями патологии, доставляющие человеку болезненный дискомфорт.
Лечебный диетический стол при обострении заболевания
Прием различных лекарственных препаратов, использование рецептов народной медицины, не смогут в полной мере помочь избавиться от такого неприятного явления, как усугубление панкреатита. Специальная диета при обостренном панкреатите — одна из составляющих комплексной терапии при этом недуге.
Щадящее питание, как правило, назначается сроком на 12 месяцев. Этого времени вполне достаточно для того, чтобы ЖКТ смог восстановить свои функции и начать полноценную работу.
Итак, по какой же схеме выстраивается диета при обострении панкреатита поджелудочной железы, о каких ее особенностях следовало бы знать? Необходимо подчеркнуть, диетический стол при рецидивных проявлениях хронического панкреатита имеет много общего с тем, которое назначается при рецидиве острой формы болезни.
Осложнению недуга могут способствовать:
- Сильно острая и жирная пища.
- Несоблюдение диетических предписаний.
- Продолжительный промежуток между приемами еды.
- Патологии ЖКТ, печени и желудка разнообразного характера.
Главная задача диеты – максимальное спокойствие поджелудочной железе, которое достигается понижением секреции ферментов пищеварения, являющиеся причиной воспалительных явлений поджелудочной.
Особенности перехода на диетическое питание при обострении воспалительного процесса

На обострение хронического панкреатита указывают следующие признаки:
- Сильная режущая и неожиданная боль в правом и левом подреберье.
- Боль усиливается после каждого приема пищи.
- Рвота.
- Кал имеет грязно-серый цвет.
- Понос.
- Тошнота.
- Высокая температура тела.
- Отсутствие аппетита.
В первое время обострения хронического панкреатита рекомендована диета №5п. Однако в некоторых случаях допускаются индивидуальные отклонения, но блюда в меню должны всегда иметь предписанную диетологами суточную калорийность, рекомендуемое количество белков, углеводов, жиров и полезных микроэлементов. Дефицит этих веществ может спровоцировать ухудшение состояния пациента.
Диета при панкреатите в стадии обострения подразумевает присутствие блюд, которые приготовлены варкой или на пару. Вся еда должна быть жидкой или полужидкой консистенции и съедаться исключительно в теплом состоянии.
Прием пищи должен быть регулярным и небольшими порциями, а промежуток между ее употреблением не более 3-4 часов. Оптимальное число приема еды в день – 6-7 раз. Соль в блюдах должна отсутствовать полностью либо присутствовать в очень малых дозах. Нельзя есть горячую или холодную пищу.
Исключаются все продукты, которые тем или другим способом могут раздражать слизистую поджелудочной. Кроме этого, недопустимо присутствие продуктов, обладающих повышенной сокогонной способностью.
В случае госпитализации из-за обострения панкреатита, питание пациенту назначается по такой схеме.
Первый — третий день
Разрешается только минеральная вода (без присутствия газа) и напиток из шиповника. Жидкости следует пить не спеша, маленькими глоточками. Максимальное количество – 1 литр/сутки.
Четвертый – шестой день
С этого времени пациенту дают чай без сахара с сухариком. Если в состоянии пациента отмечаются улучшения, в его меню вводятся слизистые супы-пюре с абсолютным отсутствием соли.
На второе подаются белковый омлет, приготовленный на пару, протертые молочные каши из рисовой или гречневой крупы (молоко для приготовления таких каш предварительно разводят водой в равных пропорциях).
Шестой день
В меню включают творог, сливочное масло (10-15 г/сутки), подсушенный белый хлеб, пюреообразные или протертые супы. Для их приготовления используют морковку, картофель, свеклу.
Седьмой – восьмой день
С этого времени рацион больного расширяется мясными и рыбными блюдами, которые готовятся исключительно паровым способом.
Например, можно подать паровое суфле, приготовленное из предварительно отваренного мяса или рыбы. Обратите внимание, рыба и мясо для диетического питания берутся только нежирных сортов.
Девятый – десятый день
С этого времени в меню вводят паровые кнели, котлетки и фрикадельки.
Диета при обострении панкреатита поджелудочной железы строится на приоритетном преобладании легкоусвояемых белков животного генезиса. Присутствие углеводов должно быть понижено, а употребление жиров следует свести к минимальному показателю.
Наличие достаточного количества кальция в блюдах способствует укреплению стенок сосудов.
Что можно и нельзя при проявлении обострения панкреатита?

В диетическом меню должны присутствовать:
- Слизеподобные первые блюда (супы).
- Жидкие пюреобразные каши, которые предварительно протираются.
- Белковые омлеты.
- Подсушенный белый хлеб.
- Котлеты из индюшатины, курицы, нежирной рыбы и говядины, которые готовятся в пароварке.
- Кисели.
- Отвар из шиповника.
- Овощные и фруктовые пюре.
Такой подход к питанию, сводить к минимуму нежелательные раздражения желудка, способствует устранению болевого дискомфорта и спазмов.
Питание при панкреатите во время обострения подразумевает полный отказ от следующих продуктов питания:
- Блюд на основе крепкого отвара (рыбные, мясные, овощные).
- Соленой и острой еды.
- Жирных и жареных блюд.
- Копченостей.
- Колбас.
- Еды с разными пищевыми добавками.
- Дрожжевой выпечки и различных сладостей.
- Мороженое, газированной воды.
- Алкоголя, сигарет.
- Кофе (натурального), крепкого чай.
- Различных соусов, майонеза.
- Ломтики черного хлеба.
Приблизительное меню на один день при рецидиве болезни

Диета при панкреатите в период обострения хоть и является целебной, но это не значит, что рацион человека сведен к минимальному числу блюд. Диетическая кухня обладает достаточным количеством разнообразных рецептов не только на каждый день, но и на неделю. Благодаря этому, очень легко составить меню с таким расчетом, чтобы на столе присутствовали не только полезные, но и новые варианты кушаний.
Как пример, меню на 1 день:
- Завтрак. Омлет из белков (приготовленный в пароварке), чай из лекарственной ромашки или отвар шиповника.
- Ланч. Запеченное яблоко без кожи с медом в духовке.
- Обед. Жиденький супчик из перловки, ломтик сушеного белого хлеба, разбавленный фруктовый компот.
- Полдник. Желе из некислых ягод.
- Ужин. Манная каша, чай или отвар.
Помимо того, диетологи рекомендуют каждый вечер выпивать немного натурального йогурта либо нежирного кефира, примерно 100-150 мл.
Рецепты простых диетических блюд

Суп картофельный
Ингредиенты:
- 1 литр не жирного бульона (куриного или рыбного).
- 1 шт. картофеля.
- 1 луковица.
- 1 средняя морковка.
- Немного сливочного масла (для пассировки лука).
- Соль.
Лук мелко порезать, обдать кипятком и припустить на сливочном масле. Затем добавить морковку и тушить 5-7 минут.
Картофель нарезать кубиками и положить в кипящий бульон (овощной/мясной). Добавить лук с морковкой. Варить до готовности.
Перед окончанием варки добавить лавровый лист и немного соли.
Отварные колбаски по-домашнему
Ингредиенты:
- 700 г филе курицы (индейки).
- 3 белка
- 300 г сметаны.
- немного соли и свежей зелени.
Мясо птицы порезать кубиками, пропустить через блендер. Затем положить яичные белки, соль, зелень (по желанию) и сметану. Все смешать. На подготовленную пищевую пленку выложить 1/3 часть массы, сформировать колбасу, концы пленки закрепить ниткой. Аналогичным образом делаем еще две колбаски.
В посуду налить воду и довести до кипения, убавить огонь, чтобы вода не кипела, но температура была близка к этому. Колбасы положить в воду и накрыть их тарелочкой, чтобы они не всплывали. Варить до готовности примерно 1 час. Вытянуть, охладить, и только потом убрать пленку.
Яблочный мусс с манной крупой
Ингредиенты:
- 70 г свежих яблок.
- 1 ст. л. манки.
- 2 ч. л. сахара.
- 0,3 г лимонной кислоты.
Яблоки очистить от кожуры, порезать кусочками и отварить. Жидкость процедить, яблоки пропустить через дуршлаг и соединить с отваром. Прибавить сахар, лимонку и довести до закипания.
Медленно всыпать манку, при непрерывном размешивании. Варить на слабом огне 15 минут. Затем массу остудить до 40 градусов, взбить до устойчивой пышной пены. Разложить по формам и охладить.
Диета при панкреатите во время обострения должна соблюдаться как можно тщательней. От этого зависит общее состояние пациента и приближает момент выздоровления. При значительном улучшении самочувствия, и если это разрешить лечащий врач, можно будет, постепенно вводит в рацион новые продукты.
Загрузка…
Источник