Портальная гипертензия при панкреатите
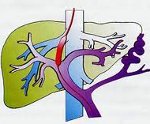
Портальная гипертензия – синдром, развивающийся вследствие нарушения кровотока и повышения кровяного давления в бассейне воротной вены. Портальная гипертензия характеризуется явлениями диспепсии, варикозным расширением вен пищевода и желудка, спленомегалией, асцитом, желудочно-кишечными кровотечениями. В диагностике портальной гипертензии ведущее место занимают рентгеновские методы (рентгенография пищевода и желудка, кавография, портография, мезентерикография, спленопортография, целиакография), чрескожная спленоманометрия, ЭГДС, УЗИ и др. Радикальное лечение портальной гипертензии – оперативное (наложение портокавального анастомоза, селективного спленоренального анастомоза, мезентерико-кавального анастомоза).
Общие сведения
Под портальной гипертензией (портальной гипертонией) понимается патологический симптомокомплекс, обусловленный повышением гидростатического давления в русле воротной вены и связанный с нарушением венозного кровотока различной этиологии и локализации (на уровне капилляров или крупных вен портального бассейна, печеночных вен, нижней полой вены). Портальная гипертензия может осложнять течение многих заболеваний в гастроэнтерологии, сосудистой хирургии, кардиологии, гематологии.
Причины
Этиологические факторы, приводящие к развитию портальной гипертензии, многообразны. Ведущей причиной выступает массивное повреждение печеночной паренхимы вследствие заболеваний печени:
- острых и хронических гепатитов
- цирроза
- опухолей печени, холедоха
- паразитарных инфекций (шистосоматоза),
- желчнокаменной болезни
- раке головки поджелудочной железы
- интраоперационном повреждении или перевязке желчных протоков.
Определенную роль играет токсическое поражение печени при отравлениях гепатотропными ядами (лекарствами, грибами и др.). К развитию портальной гипертензии может приводить заболевания сосудистого генеза:
- тромбоз, врожденная атрезия, опухолевое сдавление или стеноз портальной вены
- тромбоз печеночных вен при синдроме Бадда-Киари
- повышение давления в правых отделах сердца при рестриктивной кардиомиопатии, констриктивном перикардите.
В некоторых случаях развитие портальной гипертензии может быть связано с критическими состояниями при операциях, травмах, обширных ожогах, ДВС-синдроме, сепсисе. Непосредственными разрешающими факторами, дающими толчок к развитию клинической картины портальной гипертензии, нередко выступают инфекции, желудочно-кишечные кровотечения, массивная терапия транквилизаторами, диуретиками, злоупотребление алкоголем, избыток животных белков в пище, операции.

КТ ОБП. Портальная гипертензия на фоне обструкции воротной вены опухолью поджелудочной железы (красная стрелка). Опухолевый тромб (зеленая стрелка) в воротной вене. Асцит (белая стрелка).
Патогенез
Основными патогенетическими механизмами портальной гипертензии выступают наличие препятствия для оттока портальной крови, увеличение объема портального кровотока, повышенное сопротивление ветвей воротной и печеночных вен, отток портальной крови через систему коллатералей (потртокавальных анастомозов) в центральные вены.
В клиническом течении портальной гипертензии может быть выделено 4 стадии:
- начальная (функциональная)
- умеренная (компенсированная) – умеренная спленомегалия, незначительное расширение вен пищевода, асцит отсутствует
- выраженная (декомпенсированная) – выраженные геморрагический, отечно-асцитический синдромы, спленомегалия
- портальная гипертензия, осложненная кровотечением из варикозно-расширенных вен пищевода, желудка, прямой кишки, спонтанным перитонитом, печеночной недостаточностью.
Классификация
В зависимости от распространенности зоны повышенного кровяного давления в портальном русле различают тотальную (охватывающую всю сосудистую сеть портальной системы) и сегментарную портальную гипертензию (ограниченную нарушением кровотока по селезеночной вене с сохранением нормального кровотока и давления в воротной и брыжеечных венах).
По локализации венозного блока выделяют предпеченочную, внутрипеченочную, постпеченочную и смешанную портальную гипертензию. Различные формы портальной гипертензии имеют свои причины возникновения.
- Развитие предпеченочной портальной гипертензии (3-4 %) связано с нарушением кровотока в портальной и селезеночных венах вследствие их тромбоза, стеноза, сдавления и т. д.
- В структуре внутрипеченочной портальной гипертензии (85-90 %) различают пресинусоидальный, синусоидальный и постсинусоидальный блок. В первом случае препятствие на пути внутрипеченочного кровотока возникает перед капиллярами-синусоидами (встречается при саркоидозе, шистосомозе, альвеококкозе, циррозе, поликистозе, опухолях, узелковой трансформации печени); во втором – в самих печеночных синусоидах (причины — опухоли, гепатиты, цирроз печени); в третьем – за пределами печеночных синусоидов (развивается при алкогольной болезни печени, фиброзе, циррозе, веноокклюзионной болезни печени).
- Постпеченочная портальная гипертензия (10-12%) бывает обусловлена синдромом Бадда-Киари, констриктивным перикардитом, тромбозом и сдавлением нижней полой вены и др. причинами. При смешанной форме портальной гипертензии имеет место нарушение кровотока, как во внепеченочных венах, так и в самой печени, например, при циррозе печени и тромбозе воротной вены.

КТ ОБП. Этот же пациент, расширенный левый долевой ствол воротной вены (синяя стрелка) с периваскулярным отеком (желтая стрелка).
Симптомы портальной гипертензии
Наиболее ранними клиническими проявлениями портальной гипертензии служат диспепсические симптомы: метеоризм, неустойчивый стул, чувство переполнения желудка, тошнота, ухудшение аппетита, боли в эпигастрии, правом подреберье, подвздошных областях. Отмечается появление слабости и быстрой утомляемости, похудание, развитие желтухи.
Иногда первым признаком портальной гипертензии становится спленомегалия, выраженность которой зависит от уровня обструкции и величины давления в портальной системе. При этом размеры селезенки становятся меньше после желудочно-кишечных кровотечений и снижения давления в бассейне портальной вены. Спленомегалия может сочетаться с гиперспленизмом – синдромом, характеризующимся анемией, тромбоцитопенией, лейкопенией и развивающимся в результате повышенного разрушения и частичного депонирования в селезенке форменных элементов крови.
Асцит при портальной гипертензии отличается упорным течением и резистентностью к проводимой терапии. При этом отмечается увеличение объемов живота, отеки лодыжек, при осмотре живота видна сеть расширенных вен передней брюшной стенке в виде «головы медузы».
Осложнения
Характерными и опасными проявлениями портальной гипертензии являются кровотечения из варикозно измененных вен пищевода, желудка, прямой кишки. Желудочно-кишечные кровотечения развиваются внезапно, имеют обильный характер, склонны к рецидивам, быстро приводят к развитию постгеморрагической анемии. При кровотечении из пищевода и желудка появляется кровавая рвота, мелена; при геморроидальном кровотечении – выделение алой крови из прямой кишки. Кровотечения при портальной гипертензии могут провоцироваться ранениями слизистой, увеличением внутрибрюшного давления, снижением свертываемости крови и т. д.
Диагностика
Выявить портальную гипертензию позволяет тщательное изучение анамнеза и клинической картины, а также проведение совокупности инструментальных исследований. При осмотре больного обращают внимание на наличие признаков коллатерального кровообращения: расширения вен брюшной стенки, наличия извитых сосудов около пупка, асцита, геморроя, околопупочной грыжи и др.
- Лабораторный комплекс. Объем лабораторной диагностики при портальной гипертензии включает исследование клинического анализа крови и мочи, коагулограммы, биохимических показателей, АТ к вирусам гепатита, сывороточных иммуноглобулинов (IgA , IgM , IgG).
- Рентгенография. В комплексе рентгеновской диагностики используется кавография, портография, ангиография мезентериальных сосудов, спленопортография, целиакография. Данные исследования позволяют выявить уровень блокировки портального кровотока, оценить возможности наложения сосудистых анастомозов. Состояние печеночного кровотока может быть оценено в ходе статической сцинтиграфии печени.
- Сонография. УЗИ брюшной полости необходимо для выявления спленомегалии, гепатомегалии, асцита. С помощью допплерометрии сосудов печени производится оценка размеров воротной, селезеночной и верхней брыжеечной вен, расширение которых позволяет судить о наличии портальной гипертензии.
- Функциональные исследования. С целью регистрации давления в портальной системе прибегают к проведению чрескожной спленоманометрии. При портальной гипертензии давление в селезеночной вене может достигать 500 мм вод. ст., тогда как в норме оно составляет не более 120 мм вод. ст.
Обследование пациентов с портальной гипертензией предусматривает обязательное проведение эзофагоскопии, ФГДС, ректороманоскопии, позволяющих обнаружить варикозное расширение вен ЖКТ. Иногда вместо эндоскопии проводится рентгенография пищевода и желудка. К биопсии печени и диагностической лапароскопии прибегают в случае необходимости получения морфологических результатов, подтверждающих заболевание, приведшее к портальной гипертензии.

КТ ОБП. Этот же пациент, варикозно расширенные вены как проявление синдрома портальной гипертензии (коричневая стрелка).
Лечение портальной гипертензии
Терапевтические методы лечения портальной гипертензии могут быть применимы только на стадии функциональных изменений внутрипеченочной гемодинамики. В терапии портальной гипертензии используется:
- Фармакотерапия: нитраты (нитроглицерин, изосорбид), β-адреноблокаторы (атенолол, пропранолол), ингибиторы АПФ (эналаприл, фозиноприл), гликозаминогликаны (сулодексид) и др.
- Эндоскопические манипуляции. При остро развившихся кровотечениях из варикозно-расширенных вен пищевода или желудка прибегают к их эндоскопическому лигированию или склерозированию. При неэффективности консервативных вмешательств показано прошивание варикозно-измененных вен через слизистую оболочку.
- Оперативное лечение. Основными показаниями к хирургическому лечению портальной гипертензии служат желудочно-кишечные кровотечения, асцит, гиперспленизм. Операция заключается в наложении сосудистого портокавального анастомоза, позволяющего создать обходное соустье между воротной веной или ее притоками (верхней брыжеечной, селезеночной венами) и нижней полой веной или почечной веной. В зависимости от формы портальной гипертензии могут быть выполнены операции прямого портокавального шунтирования, мезентерикокавального шунтирования, селективного спленоренального шунтирования, трансъюгулярного внутрипечёночного портосистемного шунтирования, редукции селезеночного артериального кровотока, спленэктомия.
- Паллиативные вмешательства. Паллиативными мерами при декомпенсированной или осложненной портальной гипертензии, могут являться дренирование брюшной полости, лапароцентез.
Прогноз
Прогноз при портальной гипертензии, обусловлен характером и течением основного заболевания. При внутрипеченочной форме портальной гипертензии исход, в большинстве случаев, неблагоприятный: гибель пациентов наступает от массивного желудочно-кишечного кровотечения и печеночной недостаточности. Внепеченочная портальная гипертензия имеет более доброкачественное течение. Наложение сосудистых портокавальных анастомозов может продлить жизнь иногда на 10—15 лет.
Источник
Синдром портальной
гипертензии и его наиболее яркие
признаки, такие как желтуха и холангит
— с различной частотой наблюдаются при
большинстве поражений поджелудочной
железы (ПЖ) различной этиологии. Однако
наиболее закономерно данный синдром
возникает при опухолях органов
панкреатодуоденальной зоны: раке головки
ПЖ, раке большого дуоденального сосочка,
раке терминального отделе общего
желчного протока, реже – при раке ДПК.
Среди многочисленных
симптомов рака ПЖ выделяют группу
больших признаков:
Механическую
желтуху – основное значениеПотерю более 10%
массы телаБоли в эпигастральной
области и спинеНаличие пальпируемой
опухоли в зоне поджелудочной железы
Хронический индуративный панкреатит
Наличие стойкой
ли рецидивирующей механической желтухи
и гипербилирубинемии удается выявить
у 1/3 больных хроническим панкреатитом.
Причины желтухи:
препятствие в
области большого дуоденального сосочка
– стеноз или каменьсдавление общего
желчного протока воспаленной или
уплотненной головкой поджелудочной
железы – основной механизм развития
холестаза при алкогольном панкреатитеобтурация общего
желчного протока полипом в зоне большого
дуоденального соска (БДС) и устья
желчного или панкреатического протоков
Желтуха при
хроническом панкреатите является
признаком прогрессирования заболевания
и обусловлена сдавлением и деформацией
всего интрапанкреатического отдела
общего желчного протока – тубулярный
стеноз.
Несмотря на
выраженные анатомические изменения —
интенсивная желтуха развивается
сравнительно нечасто. Умеренные
иктеричность и гипербилирубинемия чаще
обнаруживаются при обострении
воспалительного процесса в головке ПЖ,
нагноении интрапанкреатических кист.
Появление интенсивной желтухи связано
с прогрессированием грубого фиброза
железы – в этой ситуации говорят о
псевдотуморозном панкреатите,
дифференцировать который от опухоли
иногда удается только после морфологического
исследования.
Клинические
формы хронического панкреатита:
Рецидивирующий
(во время рецидива — клиника острого
панкреатита)Болевая
Латентная
(проявляется секреторной недостаточностью)Псевдотуморозная
(значительное увеличение массы железы
за счет разрастания соединительной
ткани.
Дифференциальная
диагностика
Желчно-каменная
болезнь и ее осложнения (стриктуры
внешне-печеночных желчных протоков,
стеноз БСДК и т.д.)Язвенная болезнь
желудка и 12-п кишкиВисцеральный
ишемический синдром и все заболевания,
приводящие к хроническому панкреатиту
(см. классификацию вторичного
панкреатита)
Кисты поджелудочной железы
Классификация:
1.
Воспалительные
—
ретенционные (истинные)
—
псевдокисты (стенки кисты — сальниковая
сумка)
2.
Врожденные (дермоид)
3.
Паразитарные
4.
Онкокисты
Клиника кист –
это клиника осложнений кист — нагноения
и кровотечения. В остальном — это клиника
сдавления прилежащих органов на фоне
клиники хронического панкреатита.
Стадии
развития кисты
до
3 мес. (консервативное лечение, а при
нагноении — наружное перкутанное
дренирование под контролем УЗИ и
склерозирующая терапия)6
мес — 1 год — внутреннее дренирование
(цистоэнтеро- или цистогастроанастомоз)более
года — возможно удаление кисты.
Соседние файлы в папке мех. желтуха
- #
- #
- #
Источник
Клинические проявления хронического панкреатита чрезвычайно многообразны, вместе с тем можно выделить наиболее характерные для него синдромы.
Болевой синдром различной интенсивности — ведущее клиническое проявление большинства случаев заболевания. Боли могут носить характер рецидивирующих приступов или принимать постоянный изнуряющий характер. Чаще всего они возникают в эпигастральной области и правом (при преимущественном поражении головки поджелудочной железы) либо левом (при поражениях дистальных отделов органа) подреберье. Типична иррадиация болей в поясницу, лопаточную область и плечо. Мучительные постоянные боли в ряде случаев приводят к значительным изменениям личности пациентов, побуждают их к приёму наркотиков, что еще более усугубляет тяжесть их физического и психического состояния. Тяжёлые болевые приступы иногда возникают не сразу после воздействия провоцирующего фактора (приём алкоголя, жирной пищи), а спустя несколько часов, а то и суток с момента нарушения диеты. Нередко боли вызывает приём любой пищи.
Иногда болевой синдром оказывается невыраженным или отсутствует вовсе. У некоторых больных с типичным алкогольным панкреатитом, сопровождающимся выраженным болевым синдромом, через 15—20 лет от начала заболевания боли постепенно уменьшаются, а затем и вовсе исчезают без специального лечения, что связывают с полной атрофией ацинарной ткани поджелудочной железы и прекращением внешнесекреторной активности органа.
Прогрессирующее снижение массы тела служит вторым по частоте симптомом хронического панкреатита. Оно связано с нарушением всасывания белков, жиров и витаминов, обусловленным снижением экзокринной функции поджелудочной железы и развитием внутрисекреторной недостаточности. Кроме того, из-за возникновения болей после еды пациенты воздерживаются от приёма пищи.
Внешнесекреторную недостаточность поджелудочной железы выявляют у большинства больных хроническим панкреатитом. Наиболее распространёнными, хотя и неспецифическими симптомами панкреатической недостаточности служат диспептические расстройства: чувство тяжести в животе после приёма пищи, отрыжка, вздутие живота. Эти явления усиливаются после нарушения диеты и несколько стихают при соблюдении щадящего режима питания. Довольно рано появляются расстройства стула: вначале упорные запоры, которые в дальнейшем сменяются диареей, либо неустойчивый стул с чередованием запоров и диареи. Характерен обильный «жирный» стул светлой или серой окраски, часто в нём можно обнаружить кусочки непереваренной пищи. Подобные нарушения пищеварения свидетельствуют о далеко зашедших морфологических изменениях поджелудочной железы.
При осмотре больных можно отметить сухость и шелушение кожи, глоссит, стоматит и другие проявления дефицита витаминов в организме.
Наступление и выраженность расстройств пищеварения зависят от продолжительности заболевания и обусловлены прогрессирующей атрофией и рубцеванием ткани железы. По времени их появление примерно совпадает с развитием обызвествления поджелудочной железы, которое обнаруживается спустя 5 лет от начала заболевания. Этот срок короче для алкогольного панкреатита (в среднем 4 года), при неалкогольной его природе процесс развития внешнесекреторной недостаточности растягивается на 8-10 лет.
Внутрисекреторная недостаточность поджелудочной железы может варьировать от скрытых признаков (нарушение толерантности к глюкозе) до манифестирующего вторичного сахарного диабета. Степень инсулиновой недостаточности обычно соответствует длительности заболевания. Так, спустя 4 года после возникновения первых клинических симптомов хронического панкреатита диабет находят у 40% больных, а через 10—12 лет он регистрируется уже в 90% случаев.
Билиарная гипертензия (холестаз) встречается у 10% больных хроническим панкреатитом. Она возникает вследствие компрессии дистального отдела общего жёлчного протока отёчной головкой поджелудочной железы при очередном обострении. В этом случае на фоне приступа болей могут быть зафиксированы потемнение мочи и иктеричность склер, которые быстро регрессируют после медикаментозного лечения. Вовлечение общего жёлчного протока в склеротический процесс приводит к формированию его протяжённого (тубулярного) стеноза. Подобный вариант течения заболевания обусловлен тяжёлыми морфологическими изменениями головки поджелудочной железы, которые чаще всего развиваются при алкогольном панкреатите.
Желтуха, обусловленная обтурацией жёлчного протока, не поддаётся лечению консервативными мероприятиями и может быть ликвидирована только оперативным путём. При интенсивной длительной желтухе могут присоединиться явления острой почечной недостаточности и энцефалопатии, а также возникнуть наружные и внутренние холемические кровотечения (носовое, желудочно-кишечное и др.). Клинические проявления этого типа обструкции жёлчных протоков, осложняющего течение хронического панкреатита, имеют значительное сходство с клиническими проявлениями рака головки поджелудочной железы.
Нарушение проходимости двенадцатиперстной кишки — нечастое осложнение хронического панкреатита. В компенсированной стадии дуоденальный стеноз проявляется чувством тяжести в верхних отделах живота, отрыжкой, снижением аппетита. При декомпенсированном стенозе ведущим симптомом является рвота, часто неукротимая, пищей, съеденной накануне, что приводит к развитию водно-электролитных расстройств, в первую очередь — гемоконцентрации, метаболическому алкалозу и гипокалиемии. В большинстве случаев дуоденальная непроходимость на фоне панкреатита носит все черты высокой кишечной непроходимости и при отсутствии одновременной блокады жёлчных и панкреатических протоков сопровождается потерей не только желудочного содержимого, но и всей жёлчи и панкреатического секрета, что быстро приводит к труднообратимым нарушениям гомеостаза.
Сегментарная портальная гипертензия часто выявляется у больных во время операции по поводу хронического панкреатита. Её признаками служат спленомегалия и расширение венозных сосудов больного сальника, желудочно-ободочной связки и кардиального отдела желудка. Клинические симптомы сегментарной портальной гипертензии, обусловленной поражением поджелудочной железы, определяются значительно реже. К их числу могут быть отнесены желудочно-кишечные кровотечения из варикозно-расширенных подслизистых вен желудка, увеличение селезёнки, которая становится доступной пальпации, появление асцита. Развитие сегментарной гипертензии в бассейне воротной вены является закономерным следствием фиброзных изменений дистальных отделов поджелудочной железы, которые могут привести к тромбозу или облитерации просвета селезёночной вены.
Панкреатический асцит и плеврит являются проявлением внутренних свищей поджелудочной железы (панкреато-абдоминального и панкреато-плеврального). При этом на фоне длительно существующего хронического панкреатита, сопровождающегося панкреатической гипертензией, в стенке мелких, поверхностно расположенных протоков или кист под влиянием повышенного давления образуется дефект и панкреатический секрет в неактивной форме начинает поступать в брюшную, реже — в плевральную полости, где вызывает развитие хронического асептического воспалительного процесса, который в свою очередь усиливает экссудацию жидкости. Клинически у больных с панкреато-абдоминальным свищом начинает постепенно увеличиваться в объёме живот в сочетании с прогрессирующим общем истощением и появлением или усугублением периферических отёков, что обусловлено большими потерями белка из плазмы крови в асцитическую жидкость.
При панкреато-плевральных свищах развивается картина гидроторакса, чаще левостороннего, сопровождающаяся одышкой, снижением голосового дрожания, притуплением перкуторного звука и ослаблением вплоть до полного отсутствия дыхательных шумов при аускультации на стороне поражения; симптомы гипопротеинемии также будут присутствовать. Обычно экссудация жидкости у этой категории больных происходит в большом объёме и требует проведения дифференциального диагноза с другими, более распространёнными причинами асцита (цирроз печени, канцероматоз брюшины) и плеврита (рак лёгкого).
Панкреатическое кровотечение. Довольно редко при хроническом панкреатите может возникнуть кровотечение в панкреатические протоки (hemosuccus pancreaticus). Это осложнение обычно развивается при прорыве псевдоаневризмы одного из сосудов, окружающих поджелудочную железу, в вирзунгов проток или его ветви. Заполнение кровью протоков сопровождается выраженным болевым синдромом, а после излитая её через большой дуоденальный сосочек в двенадцатиперстную кишку появляется типичная картина желудочно-кишечного кровотечения в виде рвоты кровью или «кофейной гущей», мелены либо (при высоком темпе кровопотери) гематохезии, слабости, бледности кожных покровов, потери сознания, тахикардии и артериальной гипотензии.
Савельев В.С.
Хирургические болезни
Опубликовал Константин Моканов
Источник

