Положение при остром панкреатите
Панкреатитом называют воспаление поджелудочной железы. Главным признаком заболевания является боль в левом подреберье. Для лечения применяют ферментные препараты, при необходимости — антибиотики. Обязательно строгое соблюдение диеты.
Доктор Лернер предлагает персональный курс фитотерапии для лечения хронического панкреатита. В Петербурге возможен вызов врача на дом. В другие города высылаем фитопрепараты почтой.
Причины панкреатита
Причиной развития острого панкреатита может стать прием алкоголя в большом количестве или его суррогатов, токсических веществ, травма живота. Такие лекарственные средства, как аспирин, тетрациклин, фуросемид, кортикостероиды, циметидин и другие также могут послужить причиной заболевания.
Острое воспаление поджелудочной железы может развиваться на фоне желчнокаменной болезни, вирусной инфекции (паротит, краснуха, гепатит), глистной инвазии (аскаридоза, клонорхии), грыжи желчного протока, опухоли поджелудочной железы, болезни Крона, прорыва язвы желудка или двенадцатиперстной кишки.
Редким осложнением в виде острого панкреатита может закончиться проведение ретроградной эндоскопической холангиопанкреатографии или измерения тонуса (манометрии) сфинктера Одди. У 10% больных острым панкреатитом не удается выяснить причину заболевания.
Хронический панкреатит развивается у больных с недолеченным острым панкреатитом, у людей, злоупотребляющих алкоголем, на фоне хронического холецистита, дуоденита, желчнокаменной и язвенной болезни.
 Приступ панкреатита
Приступ панкреатита
Вынужденное положение больного с острым панкреатитом при болевом приступе
Симптомы панкреатита
По характеру течения различают острый и хронический панкреатит. Острая форма заболевания возникает внезапно после приема алкоголя, жирной или острой пищи. Характеризуется появлением давящей или тянущей боли в подложечной области и в левом подреберье. Интенсивность боли нарастает, она становится нетерпимой. Пациент принимает вынужденное положение: сидя или лежа на животе, надавливает рукой или валиком из одеяла на место локализации болевых ощущений.
Болевой приступ сопровождает рвота, не приносящая облегчение, тошнота, общая слабость, возможно повышение температуры тела. При многократной рвоте развивается обезвоживание организма. Состояние пациента может стать критическим.
Хронический панкреатит имеет периоды обострения заболевания и ремиссии, то есть мнимого благополучия. Обострение панкреатита проявляется такими же признаками, как при острой форме болезни: болью в левом подреберье, рвотой, слабостью. При длительном течении заболевания боль во время обострения становится менее выраженной, а на первый план выступают нарушение пищеварения в виде снижения аппетита, рвоты, тошноты и нарушения секреторной функции железы в виде частых поносов и развития сахарного диабета.
Такие изменения наступают после 5-го года болезни. При отсутствии лечения хронический панкреатит переходит в третью фазу заболевания: периоды ремиссии отсутствуют, пациента постоянно беспокоят боли в подложечной области и левом подреберье, частые поносы, он теряет массу тела.
Подробнее о симптомах панкреатита…
Диагностика панкреатита
Основным диагностическим методом является УЗИ поджелудочной железы, на котором определяют степень увеличения размеров органа, уплотнения ткани железы, а также наличие кальцификатов и кист. Компьютерная томография позволит наиболее точно поставить диагноз, однако является достаточно дорогостоящим методом исследования.
Ретроградная контрастная холецистопанкреатография проводится в качестве дополнения к УЗИ и позволяет оценить, какой сегмент поджелудочной железы поражен.
Определение уровня альфа-амилазы крови дает возможность судить о том, в каком периоде находится заболевание: при обострении амилаза повышается.
Измерение уровня глюкозы в крови и выявление глюкозы в моче помогает в диагностике сахарного диабета.
Общий клинический анализ крови выявляет признаки воспалительного процесса в организме и наличие анемии.
Поскольку панкреатит может имитировать болезни почек, желчного пузыря, желудка и сердца, для исключения этих заболеваний пациентам выполняют общий клинический анализ мочи, обзорную рентгенограмму брюшной полости, УЗИ желчного пузыря и печени, ЭКГ.
Прогноз и осложнения
Если больной обратился за медицинской помощью при появлении первых признаков панкреатита, то, строго соблюдая предписания врача, он имеет все шансы на выздоровление. Чем больше времени прошло с момента начала заболевания, а также чем больше доза принятого алкоголя или отравляющих веществ, тем выше риск развития осложнений, приводящих к смертельному исходу.
При панкреатите могут развиться такие осложнения, как нагноение или омертвление ткани поджелудочной железы, образование кист, рак поджелудочной железы, механическая желтуха.
Осложнением хронического панкреатита является застой желчи в желчном пузыре и желчевыводящих путях, появление эрозий в желудке или в двенадцатиперстной кишке, хронический застой пищи на уровне двенадцатиперстной кишки, развитие гипогликемического кризиса.
Лечение панкреатита
В лечении заболевания основное внимание уделяется диетическому питанию. При остром панкреатите и в начале обострения хронической формы первые дни больной голодает и пьет только гидрокарбонатную минеральную воду, чай или отвар шиповника. По мере стихания боли рацион постепенно расширяется. Все продукты, которые употребляет пациент, легко перевариваются и способствуют созданию покоя поджелудочной железе для ее восстановления. Суточный рацион больного равномерно распределяется на 5-6-кратный прием пищи. Все блюда подаются в измельченном виде, комнатной температуры или теплые.
Больным с панкреатитом категорически запрещены алкоголь, курение, острые, копченые и жареные блюда.
Подробнее о лечении панкреатита…
Во время острого периода, когда имеют место болевые ощущения, больным назначают обезболивающие препараты: баралгин, но-шпу, промедол. Для создания покоя поджелудочной железе дают ранитидин, трасилол, креон, мезим, контрикал. Если наступает обезвоживание, назначают растворы дисоль, трисоль, церукал. При интенсивных болях и повышении температуры дают антибиотики: ампициллин, гентамицин, ампиокс. При нагноении, образовании кист или при появлении опухоли показано хирургическое лечение.
Восстановлению поврежденных клеток поджелудочной железы способствует прием бикарбонатной минеральной воды: Моршинской, Боржоми. Воду назначают во время голодания, затем вместе с приемом пищи, и, наконец, в качестве санаторно-курортного лечения в Трускавце, Моршине и других оздоровительных пансионатах.
Доктор Лернер предлагает персональный курс фитотерапии для лечения хронического панкреатита. В Петербурге возможен вызов врача на дом. В другие города высылаем фитопрепараты почтой.
Задайте свой вопрос доктору.
* — обязательные поля.
Источник
Патоморфологическая трансформация острого панкреатита
При поражении патологическим процессом головки поджелудочной железы боль обычно локализуется в подложечной области или справа от средней линии живота. При вовлечении в процесс тела железы боль локализуется в эпигастральной области, а хвоста — в верхней левой половине живота. В случаях тотального поражения поджелудочной железы боль занимает всю верхнюю половину живота, нередко принимая опоясывающий характер (симптом Воскресенского — Лобачева).
Боль при остром панкреатите может иррадиировать в поясничную область (симптом Mayo-Robson), правую лопатку (симптом Boas), правое плечо, в правую надключичную область (симптом Mussy), левую половину грудной клетки.
Причиной возникновения болей при остром панкреатите является сдавление нервных сплетений, расположенных вокруг поджелудочной железы, увеличенной в объеме поджелудочной железой и распространяющимся на парапанкреатическую клетчатку отеком.
Рвота является характерным симптомом острого панкреатита. Она возникает одновременно с болью или чаще присоединяется к ней, бывает повторной и мучительной, иногда принимает неукротимый характер. Рвотные массы содержат слизь, остатки пищи, а иногда и примесь крови. Некоторые больные острым панкреатитом отмечают ощущение вздутия живота, задержку отхождения газов.
При осмотре больного острым панкреатитом следует обратить внимание на его положение в постели. При средней и легкой форме течения патологического процесса больные в постели ведут себя спокойно, активны. При тяжелых формах панкреатита во время приступа болей одни больные возбуждены, мечутся в постели, кричат от болей, другие лежат неподвижно с приведенными к животу ногами.
Температура тела больных с острым панкреатитом либо нормальная, либо субфебрильная. В случаях развития гнойного воспаления отмечается подъем температуры до 38°С и выше. При осмотре кожных покровов больного с острым панкреатитом могут быть выявлены следующие симптомы:
- симптом Mondor — фиолетовые пятна на коже туловища и лица, чередующиеся с участками бледной кожи;
- симптом Halsted — цианоз кожи живота;
- симптом Турнера — цианоз кожи боковых поверхностей живота и поясничной области;
- симптом Grunwald — петехиальные высыпания на коже в области пупка.
Изменение окраски кожных покровов обусловлено дистонией сосудов кожи, вызванной болевым симптомом, общей гипоксией тканей, повышенным содержанием гистамина в крови.
Живот больного с острым панкреатитом может быть вздут. Перистальтика кишечника бывает либо усилена, либо совсем не прослушивается. При перкуссии брюшной полости может быть установлено наличие жидкости в брюшной полости и высокого перкуторного звука над поверхностью кишечника. Пальпаторно напряжение мышц брюшной стенки не определяется. Даже при перитоните степень напряжения мышц брюшной стенки незначительна. Вместе с тем на фоне умеренного общего защитного напряжения мышц брюшной стенки выявляется значительное регионарное ее напряжение в эпигастральной области, в проекции поджелудочной железы (симптом Кӧrte). Этот симптом следует рассматривать как висцеромоторный, или аксон-рефлекс.
При пальпации живота у больных с острым панкреатитом выявляется значительно выраженная кожная гиперестезия, зона расположения которой связана с локализацией патологического процесса в том или ином отделе железы (рис.51).
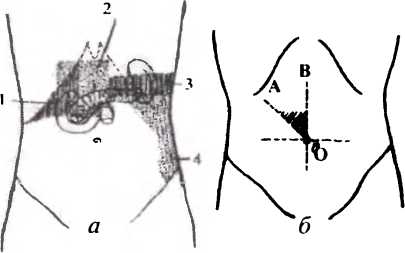
Рис. 51. Зоны повышенной чувствительности кожи при остром панкреатите: а — при локализации воспалительного процесса в головке (I). теле (2). верхней части хвоста (3). нижней части хвоста поджелудочной железы (4): б — треугольник АОВ — область повышенной чувствительности при вовлечении в воспалительный процесс головки поджелудочной железы и желчных протоков
Глубокая пальпация живота в области поджелудочной железы выявляет отсутствие пульсации брюшной аорты (симптом Воскресенского). При пальпации области левого косто-вертебрального угла можно установить наличие ригидности или болезненности (симптом Mayo-Robson).
Лабораторная диагностика. Большое значение для диагностики острого панкреатита имеет исследование крови. При деструктивных формах острого панкреатита у некоторых больных отмечается гипохромная анемия, хотя при резком обезвоживании в первые двое суток может отмечаться эритроцитоз. Лейкоцитоз обнаруживается приблизительно у 60% больных с острым панкреатитом. При этом характерен нейтрофильный сдвиг влево за счет увеличения незрелых форм, лимфопения, анэозинофилия, увеличенная СОЭ.
Из ферментов поджелудочной железы практическое значение имеет определение амилазы (диастазы) мочи. Повышение ее активности (более 128 ед. по Вольгемуту) отмечается более чем у 70% больных. Однако в случае некроза ткани железы амилаза (диастаза) мочи бывает снижена. При тяжелом течении острого панкреатита следует определять амилазу в сыворотке крови, содержание которой бывает повышено.
Определение в крови концентрации ионов калия, натрия и особенно кальция, а также сахара, общего белка и белковых фракций позволяет установить степень тяжести общего состояния больного с острым панкреатитом. При отечной форме острого панкреатита и жировом некрозе, как правило, наблюдается гиперкоагуляция, а при геморрагическом некрозе — гипокоагуляция крови. Почти всегда отмечаются гиперфибриногенемия и повышение содержания С-реактивного белка.
При панкрсонекрозе нередко отмечается снижение суточного диуреза, вплоть до анурии. В анализе мочи выявляются протеинурия, микрогематурия и цилиндрурия. Специальные методы исследования. Из специальных методов исследования для диагностики острого панкреатита применяют: рентгенологическое исследование, компьютерную томографию, ультразвуковую томографию, эндоскопическое исследование (гастродуоденоскопию и лапароскопию).
Рентгенологическое исследование не дает прямых указаний на поражение поджелудочной железы, а выявляет только косвенные признаки, помогающие в диагностике острого панкреатита. К косвенным рентгенологическим признакам острого панкреатита относятся: вздутие желудка, поперечно-ободочной кишки, иногда наличие горизонтальных уровней в кишечнике (чаши Kloiber), высокое стояние левого купола диафрагмы и исчезновение четкости контуров левой поясничной мышцы. В отдельных случаях при рентгенографии брюшной полости удается обнаружить наличие в ней свободной жидкости.
Компьютерная томография является «золотым стандартом» в топической диагностике и самым чувствительным методом исследования при остром панкреатите и его осложнениях. Она обнаруживает увеличение размеров поджелудочной железы, тень которой при отечной форме острого панкреатита имеет четкие контуры, а при геморрагическом, некротическом и гнойном панкреатите очертания поджелудочной железы становятся смазанными. С помощью компьютерной томографии удается обнаружить панкреатогенные абсцессы, жидкостные образования в забрюшинном пространстве в раннем периоде заболевания.
Ультразвуковая томография в настоящее время является наиболее быстрым и общедоступным, а также достаточно достоверным специальным методом исследования, позволяющим диагностировать острый воспалительный процесс в поджелудочной железе (рис.52).
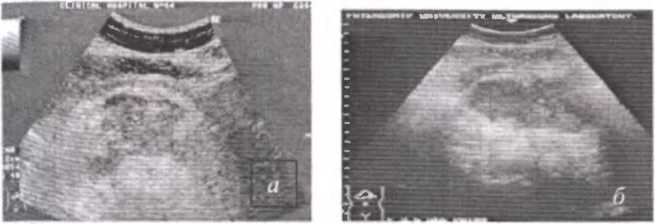
Рис. 52. Ультразвуковые томограммы при остром панкреатите: а — панкреонекроз; б — панкреонекроз с выпотом в сальниковую сумку.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страницы: 1 2 3
Источник
Острый панкреатит (ОП) представляет собой воспалительный процесс, локализующийся в поджелудочной железе. Симптоматика заболевания всегда ярко выражена и сопровождается резкими болевыми приступами. В медицинской практике острый панкреатит относится к числу самых распространенных болезней пищеварительной системы.
Патология подразумевает стационарное лечение. При наличии осложнений возникает необходимость хирургического вмешательства. После основного курса терапии пациенту следует соблюдать ряд рекомендаций. Нарушение составленного режима может стать причиной не только повторных приступов, но и развития хронической формы заболевания.
1. Код по МКБ-10
По МКБ-10 острому панкреатиту присвоен общий код К85. Разные формы заболевания упоминаются под собственными кодами — идиопатический ОП (К85.0), желчный ОП (К85.1), ОП, спровоцированный алкоголем (К85.2), ОП на фоне приема лекарственных препаратов (К85.3), другие формы ОП (К85.8) и неуточненные формы ОП (К85.9).
2. Классификация
Классификация ОП осуществляется с учетом степени прогрессирования воспалительного процесса, наличия или отсутствия осложнений. По форме протекания заболевание может быть отечного типа, стерильным панкреонекрозом и инфицированным панкреонекрозом. Стерильный ОП дополнительно классифицируется на ограниченный и распространенный вид, а по характеру поражения патологический процесс может быть смешанным, жировым и геморрагическим.
Классификация по степени тяжести:
- легкая форма (заболевание характеризуется минимальным поражением поджелудочной железы, слабо выраженной симптоматикой);
- тяжелая форма (обширное поражение поджелудочной железы, выраженная симптоматика, наличие осложнений в виде абсцессов, некротических участков).
3. Симптомы
Основным симптомом острого панкреатита является болевой приступ с локализацией в пищеварительном тракте. Спазмы могут концентрироваться в области живота, правого или левого подреберья. Приступ провоцируется конкретным фактором — употреблением жирной, острой или жареной пищи.
Если пациент принимает горизонтальное положение, то болевые ощущения в значительной степени усиливаются. Боль при остром панкреатите имеет выраженный и постоянный характер.
Симптоматика воспаления:
- тошнота;
- метеоризм;
- неукротимая рвота;
- изжога;
- рвота желчными массами;
- синюшность кожных покровов;
- признаки обезвоживания;
- многократная диарея;
- отсутствие аппетита;
- желтушность склер;
- кровоизлияния в зоне пупка;
- ощущение тяжести в кишечнике;
- острая боль в верхней части живота;
- избыточная напряженность передних брюшных мышц;
- повышение температуры тела.
4. Диагностика
При проявлении симптомов острого панкреатита необходимо провести дифференциальную диагностику с острым аппендицитом, кишечной непроходимостью, желудочно-кишечным кровотечением и обострением язвенной болезни. Клиническая картина состояния здоровья пациента составляется на основе жалоб, внешнего осмотра, а также результатов лабораторных и инструментальных исследований.
В некоторых случаях для подтверждения диагноза необходимо осуществить минимальное количество процедур обследования.
Лабораторная и инструментальная диагностика
Инструментальная и лабораторная диагностика являются неотъемлемой частью процесса обследования пациента. Общий и биохимический анализ крови назначается в обязательном порядке. Дополнительно проводятся специальные индикаторные тесты. Процедуры инструментальной диагностики подбираются с учетом общего состояния пациента.
Виды лабораторных и инструментальных процедур:
- тест на активность амилазы в крови и моче;
- биохимия крови;
- общий анализ крови;
- ионограмма (степень обезвоживания);
- УЗИ или рентгенография;
- КТ или МРТ;
- лапароскопия;
- ангиография;
- ЭГДС.
5. Оценка тяжести состояния больных с острым панкреатитом
При оценке состояния пациентов с ОП врачи используют специальные шкалы. Одной из самых эффективных считается шкала Ranson. Система включает в себя одиннадцать критериев. Состояние больного изучается на момент поступления на госпитализацию и спустя сорок восемь часов. Каждый пункт оценивается в один балл. Если у пациента выявлено менее трех пунктов шкалы, то острому панкреатиту присваивается легкая форма течения. При наличии осложнений по шкале оценки результат должен превышать три балла.
Шкала Ranson:
При поступлении | Через 48 часов после госпитализации |
AсАТ > 250 МЕ/л | Задержка жидкости > 6 л |
Лейкоцитоз > 16000/мм3 | Кальций плазмы < 2 ммоль/л (<8 мг%) |
Возраст >(60) 55 лет | РаО2 < рт. ст. |
ЛДГ > 400 МЕ/л | Снижение гематокрита более чем на 10 % после поступления |
Глюкоза крови > 11,1 ммоль/л (>200 мг%) | Метаболический ацидоз с дефицитом оснований >4 мэкв/л |
Кальций плазмы < 2 ммоль/л (<8 мг%) |
6. Можно ли оказать первую помощь при остром панкреатите до приезда врача
При ОП следует оказать пациенту первую помощь. Правильные мероприятия в значительной степени облегчат состояние больного. Запрещено до приезда скорой помощи принимать ферментные препараты (Креон, Фестал), употреблять пищу и использовать сильнодействующие медикаменты для купирования болевого синдрома.
Некоторые лекарственные средства могут замаскировать симптомы воспалительного процесса, а диагностировать приступ будет сложнее.
Первая помощь:
- прикладывание льда или холодного компресса к очагу боли;
- одежда не должна препятствовать поступлению кислорода в легкие;
- пациенту обеспечивается постельный режим и полный покой;
- больному нельзя принимать горизонтальное положение (полулежа, на боку).
Видео на тему: Первая помощь при панкреатите (острый приступ, боль).
7. Лечение
Терапия ОП направлена на восстановление функционального состояния поджелудочной железы, максимальное снижение нагрузки на орган и купирование болевого синдрома. Пациентам с таким диагнозом рекомендована госпитализация и постельный режим. Самолечение при данной патологии должно быть исключено.
Неправильная терапия может стать причиной осложнений (абсцессы, некрозы), некоторые из которых не совместимы с жизнью.
Консервативное лечение
Схема терапии острого панкреатита зависит от степени выраженности симптоматики и поражения поджелудочной железы. Некоторые методы консервативного лечения являются обязательными независимо от формы патологии.
Если пациенту показано хирургическое вмешательство, то после его проведения некоторые пункты из стандартного плана используются в качестве восстановительной терапии.
Консервативное лечение ОП:
- инфузии солевых и белковых растворов (для восстановления кислотного, белкового, а также водно-электролитного баланса);
- дезинтоксикационная терапия (Лазикс);
- внутривенное введение препаратов, ускоряющих микроциркуляцию (Гемодез);
- создание гипертермических условий (на очаг болевого синдрома накладываются охлаждающие компрессы);
- прием дезактиваторов ингибиторов панкреатических ферментов (Гордокс, Контрикал);
- антибактериальная терапия (для профилактики осложнений);
- противорвотные средства (Регидрон, Домперидон, Тримебутин);
- использование спазмолитиков или новокаиновой блокады (для купирования болевого синдрома, Баралгин, Трамадол);
- лечение антацидными средствами (Гастрозол, Фосфалюгель, Алмагель);
- прием препаратов для нейтрализации желудочного содержимого (Пантопразол, Омез);
- соблюдение диеты (в первые дни приступа рекомендовано голодание).
Антибактериальная терапия острого панкреатита
Целью использования антибиотиков при остром панкреатите является снижение риска бактериальных осложнений, купирование воспалительного процесса в системе пищеварения и предотвращение распространения инфекции на другие органы.
Принимать антибактериальные средства разрешено только при наличии показаний врача.
Примеры антибиотиков, применяемых при ОП:
- Гентамицин;
- Ампициллин.
Хирургическое лечение
Оперативное вмешательство является радикальной мерой лечения ОП. Основными показаниями для проведения хирургических процедур являются камни в желчных протоках, наличие абсцессов, кист и некротических участков на тканях поджелудочной железы. Операция может понадобиться, если в железе или вокруг нее образовалось чрезмерное скопление жидкости. После хирургического вмешательства пациенту назначается восстановительная терапия.
Виды хирургических процедур:
- резекция поджелудочной железы;
- некрэктомия;
- эндоскопическое дренирование;
- цистогастростомия;
- марсупиализация кисты.
8. Реабилитация в домашних условиях
Длительность периода госпитализации при ОП зависит от формы патологии и общей клинической картины состояния пациента. После выписки из стационара рекомендуется соблюдать определенные правила и изменить образ жизни. Если панкреатит был выявлен в легкой форме, то некоторые ограничения постепенно снимаются. При тяжелом течении болезни и осложнениях, пациенту необходимо придерживаться составленного плана рекомендаций всю жизнь.
Основу домашней реабилитации составляет правильное питание и исключение факторов, способных спровоцировать рецидив приступа.
Диета для больных
В первые сутки после купирования приступа рекомендовано голодание. Больному обеспечивается полный покой и парентеральное питание. На вторые сутки разрешается употреблять щелочную воду. Принимать пищу можно с третьего дня (в тяжелых случаях — с пятого). Рацион должен расширяться постепенно. В число разрешенных продуктов входят протертые каши (манная, рисовая), овощной бульон, нежирные сорта белой рыбы.
При наличии тенденции к выздоровлению можно вводить в меню овощи, фрукты и блюда, приготовленные с учетом рекомендаций врача.
Общие правила диеты:
- в день можно употреблять до 6 г соли;
- питание должно быть дробным (прием пищи 5-6 раз в день, размер одной порции не должен превышать 300 г);
- из рациона исключаются жирные, соленые, пряные и острые блюда (даже однократное употребление таких продуктов может спровоцировать приступ ОП);
- основу питания составляет вегетарианская пища (овощи без грубой клетчатки, некислые фрукты, морепродукты);
- из меню пациента должны быть исключены свежие овощи, яйца, колбасные изделия, кефир, цельное молоко, алкоголь, крепкий кофе.
9. Последствия и осложнения
При воспалительном процессе возникает риск заражения тканей поджелудочной железы патогенными бактериями. Последствием их жизнедеятельности будет некроз тканей поджелудочной железы и образованием абсцессов. Дополнением воспалительного процесса может стать шоковое состояние. Сочетание таких осложнений при отсутствии адекватной терапии создает угрозу для жизни пациента.
Осложнения:
- псевдокисты;
- фиброзно-гнойный перитонит;
- парапанкреатический инфильтрат;
- аррозивные кровотечения;
- септический шок;
- асцит (брюшная водянка).
10. Профилактика
Первичная профилактика острого панкреатита заключается в соблюдении правил здорового образа жизни. В рационе должно присутствовать минимальное количество жирной, жареной и острой пищи (рекомендуется полностью отказываться от таких блюд). Курение и употребление алкогольных напитков повышают риск заболеваний пищеварительной системы. Приступ острого панкреатита провоцируется перечисленными факторами. Данные правила относятся не только к первичной, но и вторичной профилактике патологии.
Меры профилактики:
- соблюдение правил здорового питания (исключаются вредные продукты, переедания и нерегулярное употребление пищи);
- организм должен получать достаточные физические нагрузки (если трудовая деятельность подразумевает сидячий образ жизни, то по утрам рекомендуется делать элементарные комплексы зарядок);
- контроль веса (резкое похудение, избыточный вес могут стать причиной отклонений в работе системы пищеварения);
- своевременная диагностика и лечение любых симптомов нарушения работы пищеварительного тракта (если заболевания ЖКТ выявлены, то осмотры у гастроэнтеролога должны осуществляться минимум один раз в полгода);
- исключение злоупотребления алкоголем, курением и другим вредными привычками.
11. Прогноз
Прогнозы при остром панкреатите зависят от стадии воспаления и наличия осложнений. Если заболевание было выявлено на ранних этапах развития, а терапия проводилась своевременно и полноценно, то у пациента имеются шансы на полное выздоровление. При проявлении осложнений (особенно при некротических поражениях тканей поджелудочной железы) повышается риск летального исхода. Терапия в таких случаях должна проводиться как можно раньше и под контролем врача.
Видео на тему: Первые признаки панкреатита, которые нельзя игнорировать!
12. Итоги
- острый панкреатит представляет собой мощный воспалительный процесс в тканях поджелудочной железы;
- механизм развития патологии обусловлен запуском процесса переваривания собственных тканей (результатом становится отечность, увеличение размера поджелудочной железы и образование некротических участков на отдельных участках органа);
- к основным симптомам ОП относятся резкие боли в зоне органов пищеварения, жидкий стул, тошнота и рвота, признаки интоксикации, а также усиление спазмов при горизонтальном положении пациента;
- при симптомах приступа ОП следует вызвать врача (полноценную помощь пациенту могут оказать только специалисты, самолечение может стать причиной летального исхода пациента).
Эндоскопист
Проводит эндоскопическую диагностику патологий желудочно-кишечного тракта. Делает заключения на основании результатов осмотра, а также проводит лечебные манипуляции при гастритах, язвах и других нарушениях в ЖКТ.Другие авторы
Комментарии для сайта Cackle
Источник


