Показания к хирургическому лечению острого панкреатита реферат
Кировская
государственная медицинская академия
Министерство
здравоохранения и федерального развития
Российской
Федерации
Выполнила:
студентка
группы 417
лечебного
факультета
Лобанова
Александра Сергеевна
Заведующий
кафедрой:
Доктор
мед.наук, профессор,
Никитин
Н.А.
Преподаватель:
Кандидат
мед.наук, доцент,
Коршунова
Т.П.
Киров
— 2011 год.
Оглавление:
Главы:
Актуальность
проблемы……………………………………………………3Общие
вопросы по проблеме:
2.1
. Анатомо-физиологические аспекты………………………….3
2.2.
Классификации………………………………………………….9
2.3.
Современные теории этиопатогенеза………………………..11
2.4.
Общая синдромология и семиотика…………………………19
2.5.
Методы диагностики…………………………………………21
2.6.
Дифференциальная диагностика…………………………….27
2.7.
Современные методы лечения……………………………….30
2.8.
Методы и средства реабилитации……………………………37
2.9.
Исходы, осложнения, прогноз………………………………..37
2.10.
Меры профилактики…………………………………………38
3.
Выводы…………………………………………………………………….39
4.
Список литературы……………………………………………………….40
Актуальность проблемы.
Проблема
острого панкреатита является одной из
актуальнейших в экстренной хирургии.
Это связано не только с тем, что заболевание
очень распространено, но и с тем, что
оно сложно в диагностике и в выборе
лечебной тактики. Несмотря на то, что
клиническая картина и характер
морфологических изменений в поджелудочной
железе при остром панкреатите описаны
около 300 лет назад, и в последние годы
возникают и исчезают различные концепции
этиологии и патогенеза этого заболевания,
предлагаются и отвергаются разнообразные
тактико-технические направления лечения.
В
последние годы вопросы лечебной тактики
у больных острым панкреатитом подверглись
существенным изменениям: стала более
целенаправленной и патогенетически
обоснованной консервативная терапия,
унифицированы показания к отдельным
методам инструментальной диагностики
и различным видам хирургических
вмешательств. Более широкое применение
получили прямые операции на поджелудочной
железе при деструктивных формах острого
панкреатита.
Общие вопросы по проблеме:
. Анатомо-физиологические аспекты.
Поджелудочная
железа представляет собой образование
треугольно-призматической формы. Тело
её обычно имеет три отчётливо выраженные
поверхности: переднюю, заднюю и нижню
ю, головка и хвост — только две: переднюю
и заднюю. На нижней поверхности головки
по верхнему краю нижней горизонтальной
части ДПК располагается крюковидный
отросток. Масса — 70-90 г. Длина железы
составляет в среднем 16-17см, ширина в
области головки – 5 см, в области тела
— 3,5 см, в области хвоста — 0,6-2 см. Расположена
на уровне I L позвонка на границе брюшной
полости и забрюшинного пространства,
топографо-анатомически тесно связана
с забрюшинными органами и сосудами:
правыми почечными сосудами и началом
воротной вены, верхними брыжеечными
сосудами, аортой и началом грудного про
тока, селезёночной и нижней брыжеечной
венами, солнечным сплетением, левыми
почкой, надпочечником и почечными
сосудами.
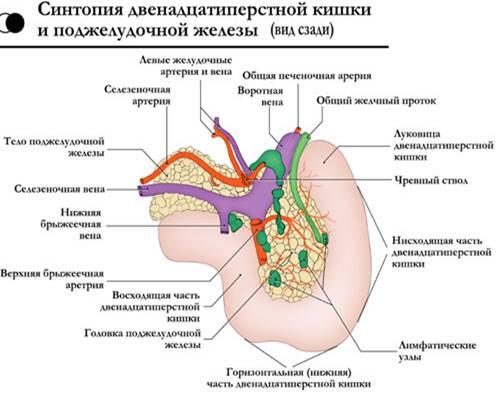
Собственная
фасция поджелудочной железы представляет
собой полупрозрачную пластинку, которая
неодинаково окружает её различные
отделы. Головку эта фасция окружает со
всех сторон и сращена с прилегающей
стенкой двенадцатиперстной кишки. Тело
и хвост покрыты собственной фасцией
только сзади, сверху и снизу. Поджелудочная
железа тесно прилежит к массе рыхлой
забрюшинной клетчатки.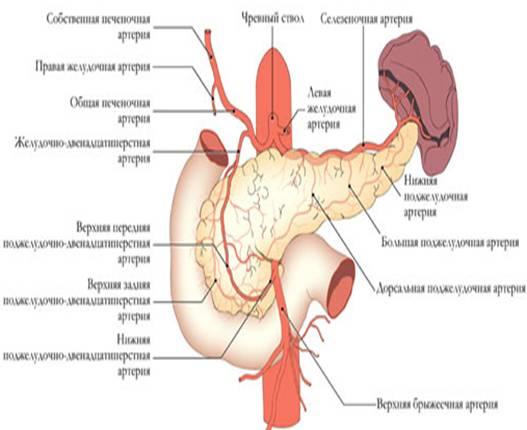
Кровоснабжение
поджелудочной железы осуществляется
из трёх истоков: 1) a. gastro duodenalis, которая
исходит из a. hepatica, 2) a. pancreatoduodenalis inferior,
3) a. lienali s, снабжающей кровью преимущественно
тело и хвост поджелудочной железы. (см.
рис)
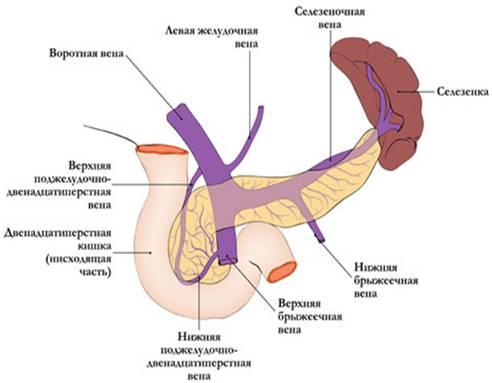
Отток
крови проходит по верхней панкреатодуоденальной
вене, впадающей в систему верхней
брыжеечной вены, нижней панкреатодуоденальной
вене, впадающей либо в верхнюю брыжеечную,
либо в тощекишечную вену. Из тела и
хвоста кровь по мелким панкреатическим
венам оттекает через селезёночную вену
в воротную.
Лимфатические
сосуды железы образуют густую сеть,
анастомозируя с лимфатическими сосудами
желчного пузыря и общего желчного
протока. Так же лимфа течёт к надпочечникам,
печени, желудку, селезёнке. Иннервация
поджелудочной железы осуществляется,
в основном, левым блуждающим нервом и
постганглионарными волокнами левых
чревных нервов, в то время, как внепечёночные
желчные пути иннервируются правыми
блуждающими чревными нервами. Принято
считать, что все подходящие к поджелудочной
железе нервы смешанные — симпатические
и парасимпатические.
Протоковая
система поджелудочной железы представлена
панкреатическими и добавочными протоками,
причём, главный и добавочный проток
либо анастомозируют, либо открываются
раздельно на большом и малом сосочках
двенадцатиперстной кишки. Бывает, что
главный и добавочный протоки анастомозируют,
но добавочный не открывается в
двенадцатиперстную кишку.
Физиология
поджелудочной железы.
Поджелудочная
железа характеризуетсяальвеолярно-ацинозным
строением, состоит из многочисленных
долек, отделённых друг от друга прослойками
соединительной ткани. Каждая долька
складывается из секреторных эпителиальных
клеток разнообразной формы: треугольной,
округлой и цилиндрической. В этих клетках
образуется панкреатический сок.
Среди
клеток железистой паренхимы поджелудочной
железы имеются особые клетки, которые
группируются в виде скоплений и носят
название островков Лангерганса. Величина
островков варьирует от 50 до 400 мкм в
диаметре. Общая масса их составляет 1-2
% массы железы взрослого человека.
Островки Лангерганса богато снабжены
кровеносными сосудами и не имеют выводных
протоков, то есть обладают внутренней
секрецией, выделяют гормоны в кровь,
принимают участие в регуляции углеводного
обмена.
Поджелудочная
железа обладает внутренней и внешней
секрецией.Внешняя секрециясостоит в
выделении в двенадцатиперстную кишку
панкреатического сока, который играет
большую роль в процессе пищеварения.
За сутки поджелудочная железа вырабатывает
от 1.500 до 2.000 мл панкреатического сока,
имеющего щелочной характер (рН 8,3-8,9) и
строгое соотношение анионов (155 ммоль)
и катионов (СО2 карбонатов, бикарбонатов
и хлоридов). В состав сока входят ферменты:
трипсиноген, амилаза, липаза, мальтаза,
лактаза, инвертаза, нуклеаза, ренин,
сычужный фермент и в очень небольшом
количестве — эрепсин.
Трипсиноген
представляет собой сложный фермент,
состоящий из трипсиногена, химотрипсиногена,
карбоксипептидазы, расщепляющих белки
до аминокислот. Трипсиноген выделяется
железой в недеятельном состоянии,
активируется в кишечнике энтерокиназой
и переходит в активный трипсин. Однако,
если этот фермент соприкасается с
цитокиназой, выделяющейся из клеток
поджелудочной железы при их гибели, то
активация трипсиногена может наступить
и внутри железы.
Липаза
внутри железы не активна и активируется
в двенадцатиперстной кишке солями
желчных кислот. Она расщепляет нейтральный
жир на жирные кислоты и глицерин.
Амилаза
выделяется в активном состоянии. Она
участвует в переваривании углеводов.
Амилаза вырабатывается не только
поджелудочной железой, но также слюнными
и потовыми железами, печенью и лёгочными
альвеолами.
Инкреторная
функция поджелудочной железы обеспечивает
регуляцию водного обмена, принимает
участие в жировом обмене и регуляции
кровообращения.
Механизм
панкреатической секреции двойной —
нервный и гуморальный, действует
одновременно и синергично.
В
первой фазе пищеварения выделение сока
происходит под влиянием стимулов с
блуждающего нерва. Выделяющийся
панкреатический сок при этом содержит
большое количество ферментов. Введение
атропина уменьшает выделение
панкреатического сока. Во второй фазе
пищеварения секреция железы стимулируется
секретином — гормоном, который выделяется
слизистой оболочкой двенадцатиперстной
кишки. Выделяющийся панкреатический
сок при этом имеет жидкую консистенцию
и содержит небольшое количество
ферментов.
Внутрисекреторная
деятельность поджелудочной железы
состоит в выработке четырёх гормонов:
инсулина, липокаина, глюкагона и
калликреина (падутина).
Островки
Лангерганса содержат 20-25% А-клеток,
которые являются местом образованияглюкагона.
Остальные 75-80% составляют В-клетки,
которые служат местом синтеза и
депонированияинсулина. D-клетки являются
местом образованиясоматостатина, а
С-клетки -гастрина.
Основную
роль в регуляции углеводного обмена
выполняетинсулин, который снижает
уровень сахара крови, способствует
отложению гликогена в печени, поглощению
его тканями и уменьшению липемии.
Нарушение продукции инсулина вызывает
повышение сахара крови и развитие
сахарного диабета.Глюкагон — антагонист
инсулина. Он вызывает распад гликогена
в печени и выделение глюкозы в кровь и
может являться второй причиной развития
диабета. Функция этих двух гормонов
тонко координируется. Секреция их
определяется уровнем сахара в крови.
Таким
образом, поджелудочная железа является
сложным и жизненно важным органом,
патологические изменения которого
сопровождаются глубокими нарушениями
пищеварения и обмена веществ.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
БЕЛОРУССКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
РЕФЕРАТ
На тему:
«Хирургическое лечение хронического панкреатита»
МИНСК, 2008
Общим показанием к хирургическому лечению ХП является неэффективность консервативного лечения, проводимого терапевтам — гастроэнтерологами.
В редких случаях показания могут рассматриваться как неотложные, например, при остром кровотечении в полость псевдокисты и/или в просвет желудочно-кишечного тракта, а также при разрыве крупной кисты. Операции по срочным показаниям выполняются значительно чаще.
Они показаны при обострении инфекционного процесса в поджелудочной железе и окружающих ее тканях, механической желтухе, а также декомпенсированной дуоденальной непроходимости. В большинстве же случаев лечение ХП осуществляется в плановом порядке после тщательного исследования больного.
Настоятельность показаний к операциям по поводу ХП увеличивается при невозможности исключить злокачественную опухоль поджелудочной железы.
Хирургическое лечение ХП связано с двумя принципиальными трудностями. Первая из них состоит в том, что патологические изменения в железе, пораженной ХП, бывают тяжелыми, распространенными и малообратимыми.
В то же время, железа, даже у тяжелых больных, продолжает выполнять какую-то часть жизненно важных для больного экзо- и эндокринной функций. Поэтому радикальная в полном смысле этого слова операция в виде панкреатэктомии неизбежно подразумевает последующую сложную и крайне дорогостоящую заместительную терапию пищеварительными ферментами и гормонами на протяжении всей жизни, а, кроме того, связана с большими техническими трудностями, возможными осложнениями и непосредственной опасностью для больного.
Отсюда следует, что большинство методов хирургического лечения ХП являются если не паллиативными, то в какой-то мере компромиссными, то есть предполагают сохранение и функционирование патологически измененной ткани железы или, во всяком случае, ее части.
Вторая принципиальная трудность состоит в том, что большинство больных ХП являются хроническими алкоголиками, а результаты применения большинства хирургических методов в огромной степени зависят от того, насколько оперированный захочет и сможет справиться со своим пороком.
Если больные после операции продолжают употребление крепких напитков, улучшение их состояния чаще всего бывает временным, несмотря на корректно выполненные трудоемкие, нередко многоэтапные идорогостоящие вмешательства.
Поэтому следует согласиться с
мнением, соответственно которому лечение больных алкогольным ХП должно осуществляться преемственно хирургами и наркологами.
При оперативном лечении ХП могут и должны решаться следующие основные задачи.
1. Освобождение поджелудочной железы и парапанкреатичес
кой клетчатки
от неотторгшихся участков инфицированного панкреонекроза и его производных (тканевые секвестры, замазкообразный детрит, гной). Этот элемент вмешательства, осуществляемый при наиболее часто встречающихся в хирургической практике полостных формах ХП, может рассматриваться как поздняя некрэктомия (секвест-
рэктомия).
2.
Устранение протоковой гипертензии
путем обеспечения беспрепятственного оттока секрета поджелудочной железы в просвет кишечника.
3. Санация желчевыводящих путей и обеспечение свободного оттока желчи
при ХП, связанном с желчнокаменной болезнью, а также при вторичном стенозе холедоха, осложняющем другие формы ХП.
4. Резекция наиболее измененной части поджелудочной
железы
при относительно локализованных формах ХП (обычно вместе с двенадцатиперстной кишкой и пилори-ческим отделом желудка гастропанкреатодуоденальная резекция или левосторонняя резекция ПЖ).
5. Осуществление специальных мер, направленных на ликвидацию крупных псевдокист и панкреатических свищей,
имеющих самостоятельное значение.
Предлагавшиеся в прошлом методы денервации поджелудочной железы при «болевом» ХП (постганглионарная невротомия по Ишиока-Вакабаяши, а также пломбировка протоковой системы железы жидкой быстро затвердевающей пластмассой с целью выключения экскреторной функции) почти не находят самостоятельного применения в последние годы.
Оперативные вмешательства по поводу ХП в принципе бывают одно- или двухэтапными. Двухэтапные операции планируются заранее в соответствии с особенностями патологии, выявленными при исследовании, или же вынуждаются неожиданными обстоятельствами, обнаруженными в ходе вмешательства.
Однако во многих случаях больным приходится переносить многократные операции по поводу ХП. Это бывает связано отчасти с тяжестью имеющейся патологии, отчасти с недостаточностью специальной квалификации хирургов, берущихся за чрезмерно сложную для них задачу, отчасти с нарушением больными предписанного им режима (прием спиртного и другие нарушения диеты).
Вернемся к выполнению сформулированных выше пяти основных задач оперативного лечения ХП применительно к конкретным клиническим ситуациям.
В случае, если больной поступает по поводу ХП, текущего с периодическими обострениями или же во время обострения (что бывает весьма часто), и у него имеются клинические признаки инфекционного процесса (температурная реакция, усиление болей в эпигастрии, острофазовая реакция белой крови), а при УЗИ или КТ поджелудочной железы выявляются крупноочаговые предположительно полостные образования, следует думать о полостной форме ХП с вялотекущим или обострившимся нагноением в зоне старых очагов панкреонекроза.
У таких больных следует, возможно, раньше произвести вмешательство, имеющее главной целью вскрытие, опорожнение и дренирование панкреатических и парапанкреатических очагов хронической инфекции, то есть выполнить ту или иную форму поздней некрэктомии.
Одновременно при необходимости обычно осуществляется операция и на желчных путях.
После верхней срединной лапаротомии оператор вначале оценивает состояние внепеченочных желчных путей и в случае выявления патологии осуществляет их хирургическую санацию.
При наличии калькулезного холецистита производится холецистэктомия, при холедохолитиазе — холедохотомия и удаление камней, ревизия терминального отдела общего желчного протока, причем вмешательство на желчных путях, как правило, завершается дренированием холедоха Т-образным дренажем.
Если при отсутствии холелитиаза имеются признаки вторичной желчной гипертеизии (увеличение желчного пузыря, расширение холедоха), с целью декомпрессии накладывают холецистостому.
Основная часть операции начинается с широкого рассечения желудочно-ободочной связки и тщательной ревизии поджелудочной железы, причем для доступа к задней поверхности головки приходится мобилизовать двенадцатиперстную кишку по Кохеру.
Обнаруживаемые в железе и окружающей клетчатке воспалительные инфильтраты часто с признаками центрального размягчения и даже флюктуации — пунктируют, а при получении мутной жидкости, гноя и крошковидного детрита — вскрывают по игле, удаляя из полостей полурасплавленные тканевые секвестры и жидкий гной.
Сопоставляя операционную находку с данными УЗИ и КТ, следует убедиться, что найдены и опорожнены все очаги панкреонекроза. Вскрытые полости дренируются отдельными трубками, которые фиксируются к окружающим тканям и выводятся на переднюю брюшную стенку.
Во многих случаях во время этого вмешательства осуществляется вскрытие и санация расширенного панкреатического протока с наружным дренированием проксимального и дистального его отделов, или формируют панкреатоеюноанастомоз (ПЕА).
Наложение ПЕА на этом этапе хирургического лечения противопоказано в случаях инфекционно-воспалительного процесса в железе или парапанкреатической клетчатке, обострении ХП. В этих случаях всегда имеется опасность расхождения швов анастомоза.
В послеоперационном периоде в случае сообщения вскрытых; очагов с протоковои системой железы, а также после наружного дренирования протока обычно формируется панкреатический свищ (свищи), который при свободном оттоке панкреатического сока естественным путем заживает, а при наличии препятствия в проксимальном отделе протока продолжает функционировать до выполнения следующего этапа оперативного лечения — наложения ПЕА.
Операции, направленные на обеспечение свободного оттока секрета железы в кишечник, осуществляются у больных с признаками протоковои гипертеизии (расширение протока вследствие стриктуры его терминального отдела, протоковые конкременты, стойкий панкреатический свищ). Эндоскопические вмешательства на большом дуоденальном сосочке (эндоскопическая папиллосфинктеротомия (ЭПСТ)) и трансдуоденальные операции типа вирсунгопластики бывают малоэффективны из-за, как правило, продленного стеноза терминального отдела панкреатического протока, а также связаны с риском тяжелого обострения ХП.
Поэтому предпочтение отдается продольному панкреатоеюноанастомозу с выключенной по Ру начальной петлей тощей кишки по типу операции Пуэстоу-I (Puestow).
После верхнесрединной лапаротомии и разделения желудочно-ободочной связки осматривают железу и пальпаторно находят проток, проходящий под передней поверхностью железы на границе средней и нижней трети ее поперечника. На фоне уплотненной ткани расширенный проток оказывается более мягким и иногда даже флюктуирует.
В правильной идентификации протока убеждаются путем пункции. Иногда нахождению протока способствует пальпация находящейся в его просвете цепочки конкрементов.
В трудных случаях для его нахождения приходится осторожно в поперечном направлении пересекать ткань передней поверхности железы.
Проток рассекают продольно на протяжении не менее 7-8 см. Из его просвета удаляют конкременты, иногда элементы панкреонекроза в виде крошковидных или замазкообразных масс.
Нависающие над протоком края рассеченной ткани железы А. А. Шалимов рекомендует иссекать, чтобы они не мешали проходимости соустья. Затем накладывается анастомоз «бок в бок» между рассеченными краями поджелудочной железы и отключенной по Ру петлей тощей кишки.
По методике, принятой в клинике (Н. Н. Артемьева), проксимальный и дистальный участки протока железы предварительно дренируются отдельными трубками или Т-образным дренажем, которые проводятся через анастомоз в петлю кишки и через просвет последней выводятся на переднюю брюшную стенку (по Фелькеру).
Операция может включать элементы, направленные на санацию желчных путей, если они не выполнялись во время предшествующего вмешательства. При сдавлении терминального отдела холедоха поджелудочной железой, ранее наложенная разгрузочная холецистостома заменяется на билиодигестивный анастомоз того или иного типа.
У больных ХП с более или менее локализованными грубыми патологическими изменениями в железе (крупная псевдокиста или группа псевдокист, плотное объемное образование при невозможности исключить опухоль и т. д.) показано удаление пораженных отделов: ампутация хвостовой части, резекция тела железы, панкреатодуоденальная резекция при преимущественно проксимальном поражении органа.
После ампутации хвостовой части стремятся ретроградно дренировать главный панкреатический проток путем наложения термиполатералыюго анастомоза поперечного среза железы с петлей тощей кишки, выключенной по Ру (операция Пуэстоу-II).
Некоторые авторы, считающие такой анастомоз недостаточным, дополнительно рассекают проток продольно и соединяют его с кишкой, как бы комбинируя методы Пуэстоу-I и Пуэстоу-II.
При резекции среднего отдела (тела) железы выключенная по Ру петля кишки анастомозируется с торцами остающихся проксимальной и дисталыюй части железы.
Предлагалась также упоминавшаяся выше пломбировка остающегося хвоста железы для ликвидации его экзокринной функции при сохранении деятельности островкового аппарата, большая часть которого локализуется в дистальной части органа.
Это позволяет ограничиться наложением одного панкреатикоеюноанастомоза, хотя метод нельзя считать достаточно апробированным.
Панкреатодуоденальная резекция производится, как правило, по хорошо разработанной методике Уиппла (Whipple). Ее особенностью при ХП являются трудности, связанные с обширным Рубцовым перипанкреатитом, особенно при выделении задней поверхности головки и крючковидного отростка, между которыми располагается воротная с притоками и верхняя брыжеечная вены.
В отличие от классической методики Уиппла, рассчитанной на опухоли головки ПЖ, у больных ХП вполне допустимо сохранение пилорического отдела желудка и соответствующего жома, что имеет определенное функциональной значение (порционное опорожнение желудка, профилактика демпинг-синдрома).
Вмешательства на внепеченочных желчных путях по поводу; желчнокаменной болезни имеют самостоятельное значение, главным образом, у больных с более легкими формами хронического холецистопанкреатита, при которых обычно отсутствуют тяжелые морфологические изменения в железе, а обострения холецистита или отхождение конкрементов через фатерову ампулу сопровождается преходящим отеком железы и соответствующей комбинированной симптоматикой.
Определенное значение в лечении ХП имеют операции, направленные на лечение патологии двенадцатиперстной кишки, имеющей, уже упоминалось, значение в патогенезе заболевания (дуоденостаз, дуоденальные, перинаниллярные дивертикулы).
ЛИТЕРАТУРА
1. Данилов М. В., Федоров В. Д.
Хирургия поджелудочной железы. — М.: Медицина, 1995.
2. Анзимиров В. Л., Баженова А. П., Бухарин В. А. и др.
Клиническая хирургия: Справочное руководство / Под ред. Ю. М. Панцирева. — М.: Медицина, 2000. — 640 с: ил.
3. Милонов О. Б., Соколов В. И.
Хронический панкреатит. — М.: Медицина, 1976. — 188 с.
4. Филин В. И., Костюченко А. Л.
Неотложная панкреатология. Справочник для врачей. — СПб.: Питер, 2004.
5. Хирургические болезни / Под ред. Кузина М.И. — М.: Медицина, 1995.
6. Шалимов А. А., Радзиховский А. П., Нечитайло М. Е.
Острый панкреатит и его осложнения. — Киев, 1990. — 272 с.
Источник


