Перфоративная язва желудка а
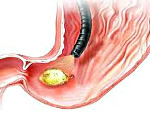
Прободная язва желудка – сквозное повреждение стенки желудка, возникающее на месте острой либо хронической язвы. Данное состояние относится к симптомокомплексу «острого живота». Клинически проявляется интенсивной болью в животе, доскообразным напряжением передней брюшной стенки, лихорадкой, тахикардией, рвотой. Поставить правильный диагноз помогут эзофагогастродуоденоскопия, УЗИ и КТ органов брюшной полости, обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение преимущественно хирургическое, дополняется антисекреторной, дезинтоксикационной и антихеликобактерной терапией.
Общие сведения
Прободная язва желудка формируется в основном у лиц трудоспособного и пожилого возраста. К счастью, данное осложнение встречается достаточно редко – не более двух случаев на 10000 населения. Несмотря улучшение диагностики и усовершенствование антихеликобактерной терапии, частота перфораций при язвенной болезни с годами увеличивается. Среди всех осложнений язвенной болезни желудка перфоративная язва занимает не менее 15%, а в целом это состояние развивается у каждого десятого пациента с язвенным анамнезом. Среди больных с перфорацией желудка язвенного генеза мужчин в десять раз больше, чем женщин. Прободение желудка является одной из основных причин смертности при язвенной болезни. Исследования в области гастроэнтерологии показывают, что прободение язвы желудка развивается в три раза чаще, чем перфорация язвы ДПК. Ретроспективный анализ историй болезни указывает на то, что около 70% прободных язв являются «немыми», т. е. до перфорации никак клинически не проявляются.
Прободная язва желудка
Причины
К факторам риска данного состояния принадлежат наличие острой или хронической язвы желудка, верифицированную хеликобактерную инфекцию (у 60-70% пациентов). К более редким причинам формирования прободной язвы желудка относят нарушение деятельности желез внутренней секреции, атеросклероз, недостаточность кровообращения, тяжелые дыхательные расстройства с развитием ишемии внутренних органов.
Прободная язва желудка протекает в три стадии. Начальная стадия длится до 6 часов после прободения; в этой фазе кислый сок из желудка попадает в брюшную полость, вызывая сильное химическое повреждение брюшины, проявляющееся внезапной интенсивной болью в животе. Вторая фаза (6-12 часов после прободения) характеризуется интенсивной продукцией экссудата, который разбавляет соляную кислоту, что приводит к уменьшению боли в животе. В третьей фазе (от 12 часов до суток после прободения) развивается гнойный перитонит, формируются межкишечные абсцессы.
Прободные язвы желудка классифицируют по:
- этиологии (прободение хронической или острой язвы);
- расположению (на кривизне желудка, в антруме, кардии либо пилорусе, теле желудка);
- клинической форме (классическая – прорыв в свободную брюшную полость; нетипичная – в сальник, клетчатку забрюшинного пространства, отграниченную спайками полость; комбинация с желудочным кровотечением);
- стадии перитонита (химического, бактериального, разлитого гнойного).
Симптомы прободной язвы желудка
Прободной язве желудка присущи несколько признаков: язвенная болезнь желудка в анамнезе, внезапная интенсивная боль в животе, доскообразное напряжение брюшной стенки, значительная болезненность при пальпации живота. При опросе примерно каждый пятый пациент отмечает усиление болей в желудке за несколько дней до перфорации. Иррадиация боли зависит от положения прободной язвы желудка: в руку (плечо и лопатку) справа при пилородуоденальной язве, слева – при расположении дефекта в области дна и тела желудка. При прорыве язвы задней стенки желудка соляная кислота изливается в клетчатку забрюшинного пространства или сумку сальника, поэтому болевой синдром практически не выражен.
При осмотре обращает на себя внимание вынужденное положение с приведенными к животу коленями, страдальческое выражение лица, усиление боли при движениях. Поперечные борозды на прямых мышцах живота становятся более выраженными, происходит втягивание живота на вдохе (парадоксальное дыхание). Артериальная гипотония сопровождается брадикардией, одышкой. В первые часы заболевания отмечается выраженная болезненность при пальпации в эпигастральной области, которая в последующем распространяется на всю переднюю брюшную стенку. Симптомы раздражения брюшины резко положительные.
Диагностика
Всем пациентам с подозрением на прободную язву желудка показана ургентная консультация гастроэнтеролога и хирурга. Цель всех инструментальных исследований и консультаций (в том числе и врача-эндоскописта) – выявление свободной жидкости и газа в брюшной полости, язвенного дефекта и перфоративного отверстия.
Обзорная рентгенография органов брюшной полости в вертикальном и боковом положении позволяет выявить свободный газ в брюшной полости, серповидно расположенный над печенью или под боковой стенкой живота. Данное исследование информативно в 80% случаев. Для более точной диагностики используют КТ органов брюшной полости (98% информативности) – позволяет обнаружить не только свободную жидкость и газ, но и утолщение желудочной и дуоденальных связок, непосредственно саму прободную язву желудка.
Во время проведения УЗИ органов брюшной полости рекомендуется визуализировать не только газ и жидкость в брюшной полости, но и гипертрофированный участок желудочной стенки в области прободной язвы желудка. Ультразвуковое исследование является одним из самых точных и доступных методов выявления прикрытых перфораций.
Эзофагогастродуоденоскопия дает возможность установить диагноз прободной язвы желудка у девяти пациентов из десяти. Проведение ЭГДС особо показано больным с подозрением на прободную язву желудка, у которых не выявляется пневмоперитонеум (свободный газ в брюшной полости) во время рентгенографии – нагнетание воздуха в желудок во время исследования приводит к выходу газа в брюшную полость и положительным результатам повторного рентгенологического исследования. ЭГДС позволяет визуализировать двойные перфорации, кровотечение из язвенного дефекта, множественные изъязвления, малигнизацию язвы желудка. Также фиброгастроскопия помогает определить оптимальную тактику хирургического вмешательства.
Диагностическая лапароскопия является самым чувствительным методом обнаружения прободной язвы желудка, газа и выпота в свободной брюшной полости. Данное исследование показано всем пациентам с сомнительными выводами уже проведенных обследований (рентгенографии, УЗИ, ЭГДС, КТ органов брюшной полости). Дифференцировать прободную язву желудка необходимо с острым аппендицитом, холециститом, панкреатитом, аневризмой брюшной аорты, инфарктом миокарда.
Лечение прободной язвы желудка
Целью терапии прободной язвы желудка является не только спасение жизни пациента и устранение дефекта в стенке желудка, но и лечение язвенной болезни желудка, разлитого перитонита. В практике гастроэнтеролога и хирурга встречаются случаи консервативного ведения прободной язвы желудка. Консервативное лечение используется только в двух случаях: при декомпенсированной соматической патологии и категорическом отказе больного от операции. Условия для проведения консервативного лечения: менее двенадцати часов от перфорации, возраст не более 70 лет, отсутствие напряженного пневмоперитонеума, стабильная гемодинамика. В комплекс консервативного лечения включают обезболивание, введение антибиотиков и антисекреторных препаратов, антихеликобактерную и дезинтоксикационную терапию.
В оперативном лечении прободной язвы желудка выделяют три основных подхода: закрытие перфорации, иссечение язвы желудка, резекция желудка. У большей части пациентов осуществляется закрытие перфорации путем его тампонады, прикрытия сальником или ушивания. Показания к закрытию прободной язвы желудка: бессимптомная перфорация, длительность заболевания более 12 часов, наличие признаков перитонита, крайне тяжелое состояние пациента. Начало лечения позже, чем через сутки от перфорации, в три раза увеличивает летальность. Улучшить результаты операции по закрытию перфорации позволяет антихеликобактерная и антисекреторная терапия в послеоперационном периоде.
Иссечение прободной язвы желудка производится только у каждого десятого больного. Данная операция показана при наличии стеноза желудка, кровотечения, язвы с каллезными краями, больших размеров перфорации, при подозрении на малигнизацию язвы (иссечение нужно для проведения патоморфологического исследования).
Резекция желудка может производиться у пациентов с прободной язвой при невозможности осуществления более простой операции и проведения послеоперационной антихеликобактерной и антисекреторной терапии. Обычно такие показания возникают при осложненном течении язвенной болезни (калезная, пенетрирующая и пептическая язва; множественные язвы), подозрении на злокачественный процесс, повторной перфорации язвы желудка, огромных размерах перфоративного отверстия (более 2 см).
Примерно у 10% пациентов применяются малоинвазивные методики хирургического вмешательства: лапароскопическое и эндоскопическое лечение язвы желудка. Использование лапароскопических операций позволяет достоверно снизить частоту послеоперационных осложнений и летальности. Различные методики операций могут комбинироваться между собой (например, лапароскопические с эндоскопическими) и с ваготомией (селективная проксимальная ваготомия, стволовая ваготомия, эндоскопическая ваготомия).
Если во время операции ваготомия не проводилась, в послеоперационном периоде назначается противоязвенная терапия (ингибиторы протонной помпы и блокаторы Н2-гистаминовых рецепторов, антихеликобактерные препараты).
Прогноз и профилактика
Прогноз при прободной язве желудка зависит от многих факторов. Риск летального исхода значительно повышается при возрасте пациента старше 65 лет, тяжелой сопутствующей патологии (онкозаболевания, СПИД, цирротическая трансформация печени), больших размерах перфоративного отверстия, длительном анамнезе прободной язвы желудка до операции. 70% летальных исходов при язвенной болезни желудка обусловлены прободной язвой желудка. Единственным методом профилактики данного состояния является своевременное выявление и лечение язвенной болезни желудка.
Источник
Сквозное отверстие в стенках органов пищеварения, образующееся в процессе воспаления, называется перфоративной язвой желудка (код по МКБ10 — К-25). При развитии данной патологии возможно сильное кровотечение и попадание содержимого кишечника или желудка в брюшную полость, что провоцирует развитие гнойного воспаления и последующий за этим смертельный исход при отсутствии медицинской помощи.
Подробнее о перфоративной язве
Прободная язва желудка не считается самостоятельным заболеванием. Оно возникает на фоне уже имеющейся язвенной болезни (острого или хронического характера) желудка и 12-ти перстной кишки. Когда язвенную болезнь не лечат, соляная кислота способна разъесть слизистую органа до появления сквозного отверстия.
Этот опасный дефект способен появляться в кишечнике, в желудке, на пищеводных стенках. Но чаще всего перфорация проявляется в нижней части желудка или в луковице 12-ти перстной кишки. Диаметр перфорированного отверстия способен достигать 10 см.
Перфоративная язва желудка и двенадцатиперстной кишки встречается почти у 10% пациентов, имеющих в истории болезни язву желудка.
Из-за того, что инфекция в брюшной полости распространяется стремительно, смертность при перфоративных язвах очень высокая.
Если оказана неотложная медицинская помощь, показатель смертности не больше 18%. Когда с начала диагностирования до проведения хирургической операции проходит более 12 часов, смертность доходит до 70%.
Перфоративная язва желудка встречается у различных категорий населения, в том числе у детей, но мужчины подвержены ей в несколько раз больше, чем женщины. Чаще это заболевание диагностируется у мужчин 20-50 лет.
Анализ историй болезни говорит о том, что почти 70% прободных язв до перфорации никакими клиническими проявлениями не обозначаются, т.е. являются «немыми».
Причины патологии
Перфорация в стенках органов пищеварения возникает как осложнение язвы. Ее вызывает повышенное количество кислоты, которая вырабатывается желудком для переваривания пищи.
Считается, что главная причина возникновения язвенных болезней — присутствие в организме бактерии Хеликобактер пилори, для активации которой необходимы провоцирующие факторы:
- продолжительное употребление антибактериальных средств, сильно влияющих на микрофлору пищеварительного тракта;
- сбои в иммунной системе организма;
- нервные расстройства;
- курение;
- хронический алкоголизм;
- неправильное питание, большое количество в рационе жирной, очень горячей или холодной еды, негативно действующей на слизистую. Также отрицательно действует на организм длительное голодание или употребление большого объема пищи, растягивающей стенки желудка;
- наследственная предрасположенность к таким болезням;
- травмы живота, сильные физические нагрузки.
К более редким причинам образования перфоративной язвы относят атеросклероз, нарушение работы желез внутренней секреции, недостаточность кровообращения.
Виды язв
Прободные язвы органа пищеварения классифицируют по:
- этиологии (хроническая или острая язва);
- расположению (на кривизне желудка, в кардии, теле желудка, антруме, пилорусе);
- клинической форме (классическая, нетипичная, комбинированная);
- стадиям перитонита.
Эта патология может отличаться по причинам, вызвавшим ее, и в связи с этим она делится на:
- хроническую;
- продолжительно созревающую на фоне язвенного гастрита;
- острую (внезапно появившуюся из-за других факторов). Она может возникнуть из-за инфицирования паразитами, появления опухолей или сбоя в работе кровеносных сосудов (тромбоз и т.д.).

Локализация отверстий может наблюдаться в желудочных стенках (в нижнем или в других отделах) и в 12-ти перстной кишке.
Перфоративное отверстие может появиться:
- в брюшине (считается наиболее типичной формой);
- в сальнике, зоне между спайками, забрюшинной клетчатке (при атипичной форме);
- в комбинации с кровотечением — в брюшной полости либо желудочно-кишечном тракте.
В отдельных случаях язва может прикрываться другим органом, который находится поблизости, тогда говорят о прикрытой перфорации. Из-за этого попадание содержимого в брюшину может прекращаться. При этом стираются болевые ощущения, гнойное воспаление локализуется в подвздошной ямке или подпеченочной зоне.
При атипичной форме перфорация открывается в сальник. В данном случае диагностирование затруднено, так как клинические проявления нетипичны.
Прободная язва имеет три стадии формирования:
- период первой стадии (развитие химического перитонита) имеет продолжительность до 6 часов после прободения. В этот период желудочный сок проникает в брюшную полость, тем самым вызывая химическое повреждение брюшины, признаком ее является интенсивная, сильная, внезапно возникшая боль в животе.
- вторая стадия (ложно-благополучный период) продолжается 6-12 часов после прободения и ее симптомом считается уменьшение болевого синдрома, что вызвано интенсивной продукцией экссудата, разбавляющего соляную кислоту.
- третья фаза (обширный гнойно-воспалительный период) начинается через 12 часов после прободения. В этот период развивается гнойный перитонит, появляются межкишечные абсцессы.

Симптомы
Симптоматика заболевания меняется в зависимости от фаз развития абсцесса. Первые признаки проявляются с момента попадания в брюшину содержимого пищеварительного тракта, и поэтому возникают характерные боли.
Заболеванию присущи такие признаки:
- присутствие в анамнезе язвенной болезни желудка;
- доскообразное напряжение стенки брюшины, внезапная сильная боль в животе;
- сильная болезненность при пальпации живота.
Также наблюдается вынужденная поза с приведенными к животу коленями, возрастание болевых ощущений при движениях. Поперечные борозды на прямых мышцах живота выглядят более явными, на вдохе происходит втягивание живота (парадоксальное дыхание). Артериальной гипотонии сопутствуют брадикардия и одышка.
В первые часы болезни при пальпации в эпигастральной зоне можно отметить выраженную болезненность, которая после «разливается» на всю переднюю брюшную стенку.
Предвестниками прободения становятся такие симптомы:
- озноб;
- сухость во рту;
- возрастание болевых ощущений;
- тошнота, рвота без явных причин.
Затем наблюдается внезапное изменение картины болезни (стадия болевого шока). У больного возникают:
- кинжальная боль (интенсивная жгучая);
- слабость;
- учащение, а после — снижение частоты сердцебиения;
- снижение артериального давления с возможной потерей сознания и даже появлением шокового состояния.
Среди симптомов скрытого периода можно отметить такие:
- лицо становится нормального цвета;
- давление, пульс, температура приходят в норму;
- сухость и обложенность языка и поверхностное дыхание отсутствуют;
- стихают болевые ощущения (или приобретают локализованный характер).
Переход патологии в стадию разлитого перитонита характеризуется возвращением болевых ощущений в еще более выраженной форме: мучает тошнота, рвота, присоединяется икота (в редких случаях), температура поднимается до 38 градусов.
Живот вздувается, при прослушивании кишечных шумов отмечаются незначительные шумы, но иногда — тишина.

Диагностирование болезни
Используемые методы диагностики перфоративной язвы включают:
- проведение общего осмотра с пальпацией и выявлением жалоб;
- рентген, который может обнаружить воздух в районе брюшины;
- общий и биохимический анализ крови. Это помогает определить присутствие воспаления в организме и уровень интоксикации;
- эндоскопическое исследование. Оно определяет место расположения перфорации и размеры повреждения. При проблемах с диагностикой применяют расправление стенок желудка при помощи воздуха;
- КТ органов брюшной полости (информативность почти 100%) помогает увидеть свободную жидкость и газ, утолщение дуоденальных связок и желудочной стенки, язву желудка;
- электрокардиограмма. Ее выполняют для определения сбоев в функционировании сердечно-сосудистой системы, что необходимо знать при подготовке к операции;
- эзофагогастродуоденоскопия;
- УЗИ. Оно помогает увидеть абсцесс, который скрыт в межспайковом пространстве, выявляет наличие жидкости в брюшном пространстве;
- диагностическая лапароскопия. Лапароскопическое исследование относят к самым чувствительным способам обнаружения прободной язвы. Дифференцировать заболевание следует с аневризмой брюшной аорты, острым аппендицитом, панкреатитом, холециститом, инфарктом миокарда.
Терапия заболевания
Лечение прободной язвы проводится хирургическим вмешательством, в ином случае может наступить смертельный исход.

При прободной язве существует два основных вида техники операционного вмешательства:
- ушивание перфоративной язвы желудка с сохранением органа. Делается под общим наркозом. Эта техника применяется при тяжелых состояниях, с появлением обширного перитонита;
- иссечение язвы (с частичным иссечением желудочных тканей). Данная техника проводится пациентам, когда у них наличествует старая язва большой величины, которая не подлежит ушиванию. Иссечение язвы делают при наличии 2 и более сквозных отверстий, а также когда перфорация вызвана появлением опухоли. Эта техника применима при развитии перитонита меньше 12 часов. Во время иссечения у больного удаляется некоторая часть желудка. После операции проводят терапию антибактериальными препаратами.
Выбор техники операционного вмешательства зависит от некоторых факторов:
- распространенность абсцесса;
- состояние здоровья и возраст больного;
- месторасположение и происхождение перфорации;
- длительность протекания перитонита.
Осложнения после хирургических вмешательств бывают в редких случаях. Чаще это кровоточащий дефект в ЖКТ или появление локальных абсцессов, возможен разрыв швов с попаданием в брюшину содержимого кишечника.
У 10% пациентов могут применяться малоинвазивные методики операционного вмешательства: эндоскопическое или лапароскопическое лечение язвы. Применение лапароскопических операций помогает уменьшить частоту осложнений и процент летальности. Разные способы операций могут сочетаться между собой (лапароскопические с эндоскопическими) и с ваготомией.
При отсутствии во время операции ваготомии в послеоперационном периоде назначают противоязвенную терапию (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы и антихеликобактерные препараты).
Консервативное лечение применяется в двух случаях:
- при категорическом отказе пациента от операции;
- при декомпенсированной соматической аномалии.
Главными условиями для возможности поведения консервативного лечения являются: менее полусуток от перфорации, возраст менее 70 лет, стабильная гемодинамика, отсутствие напряженного пневмоперитонеума. В комплексе консервативного лечения присутствуют: обезболивание, применение антисекреторных препаратов и антибиотиков, антихеликобактерная и дезинтоксикационная терапия.
Диета при заболевании
В послеоперационный период, кроме терапии лекарственными препаратами, пациенту предписано соблюдение строгой диеты. В течение первых 2 дней разрешена только вода. Через два дня можно употреблять жидкую пищу: кисели, перетертые супы, каши на воде. Спустя десять дней постепенно вводят в рацион отварные овощи, кисломолочные изделия, нежирное мясо и рыбу. Хлеб можно добавлять в рацион только через месяц.
После возвращения к обычному рациону следует соблюдать принципы здорового питания: меньше употреблять острых, жареных, соленых блюд, маринадов, копченостей. Исключить алкоголь и курение.

Базовые принципы диеты:
- питаться небольшими порциями, но часто (до 6 раз в день).
- готовить пищу на пару или отваривать.
- все блюда должны быть пюреобразными, либо полужидкими.
- соль употреблять в ограниченном количестве.
- рекомендуется ограничить употребление простых углеводов (сахар) и жидкости.
После выполнения хирургического вмешательства необходимо придерживаться особой диеты на протяжении 3- 6 месяцев.
Прогноз перфоративной язвы
Прогноз при данном заболевании зависит от разных факторов. Риск смертельного исхода сильно возрастает у пациентов после 65 лет при наличии тяжелой патологии, больших перфоративных отверстиях, продолжительном анамнезе прободной язвы до проведения операции.
Отсутствие хирургического вмешательства ведет к смертельному исходу практически во всех случаях в течение ближайшей недели после перфорации. При хирургическом лечении – смертельные исходы наблюдаются в 5-8% от разных осложнений.
Профилактика заболевания
Профилактика данного состояния состоит из своевременного выявления и лечения язвы желудка.
Источник

