Патогенетическое лечение острого панкреатита
Патогенез острого и хронического панкреатита
В последние годы отмечается неуклонный рост числа заболеваний поджелудочной железы. Между тем этиология и патогенез острого и хронического панкреатита во многом остаются неясными. Важным патогенетическим звеном в развитии и течении как острого, так и хронического панкреатита независимо от этиологии являются окислительный стресс и возникающее в результате повреждение тканей. В крови резко повышается концентрация активных форм кислорода (АФК) и уровень перекисного окисления липидов, наблюдается истощение запасов аскорбиновой кислоты, обладающей антиоксидантным действием. Основным источником АФК в организме являются нейтрофилы. В отсутствие патологического процесса они находятся в крови в неактивном состоянии. Однако, будучи носителями готового эффекторного потенциала и обладая способностью к быстрой его реализации, эти клетки активно включаются в патогенетические механизмы воспаления. При стимуляции нейтрофилов происходит “респираторный взрыв”. Этот термин отражает быстрое изменение метаболизма нейтрофилов с активацией внутриклеточной миелопероксидазы, увеличением потребления и окислением глюкозы, ростом поглощения кислорода и генерацией АФК: супероксидного анион-радикала, перекиси водорода, гидроксильного радикала и свободного кислорода. В течение секунд после активации нейтрофилов уровень продукции АФК в них увеличивается более чем в 100 раз.
Хотя локальная генерация АФК в поджелудочной железе не приводит к развитию панкреатита, она вызывает быструю гибель культуры ацинарных клеток поджелудочной железы in vitro. Следовательно, АФК не играют этиологической роли при развитии панкреатита, а являются отражением активации нейтрофилов под воздействием системы комплемента, активированного выходом таких ферментов поджелудочной железы как трипсин.
Системная активация нейтрофилов способствует прогрессированию панкреатита и развитию осложнений, в частности – поражению легких. Активированные нейтрофилы вырабатывают большое число различных биологически активных веществ, взаимодействующих с тромбоцитами и эндотелиальными клетками. Это приводит к соответствующим изменениям гомеостаза, а также к сосудистой проницаемости, кровоснабжения органов и тканей. С одной стороны, продуцируемые нейтрофилами АФК и лейкотриены вызывают агрегацию тромбоцитов, а с другой стороны, продукты активации тромбоцитов, такие как серотонин, эпинефрин, аденозинди- и трифосфат усиливают адгезивные свойства нейтрофилов. Присутствие тромбоцитов индуцирует хемотаксис нейтрофилов, а также генерацию ими АФК.
Помимо усиления продукции АФК при панкреатитах наблюдаются и другие проявления окислительного стресса: повышение в крови уровня малондиальдегида (как проявление увеличения активности перекисного окисления липидов), снижение содержания аскорбиновой кислоты, повышение уровня фосфолипазы А2 и эластазы сегментоядерных лейкоцитов. Активация ферментов антиоксидантной защиты – супероксиддисмутазы, каталазы, глутатионпероксидазы наблюдается в начальных стадиях заболевания, а затем активность их снижается.
Принципы лечения
Присутствие четко очерченного патогенетического звена в виде окислительного стресса представляет собой перспективный объект для терапевтического воздействия.
Основными принципами лечения хронических панкреатитов являются:
• Назначение диеты с обязательным исключением приема алкоголя.
• Анальгетические и нейтролептические средства.
• Спазмолитические препараты.
• Регуляторы моторики.
• Заместительная ферментная терапия.
Для обеспечения функционального покоя поджелудочной железы через воздействие на нейрогуморальные механизмы используется синтетический аналог соматостатина – октреотид.
Новые данные о роли нарушений окислительного метаболизма в патогенезе панкреатитов требуют обязательного включения в эти схемы средств коррекции окислительного метаболизма – природных и лекарственных антиоксидантов. Использование антиоксидантов существенно снижает тяжесть морфологических проявлений панкреатита, однако этот эффект проявляется лишь на ранних стадиях в фазе острого отека поджелудочной железы.
Для борьбы с проявлениями окислительного стресса больные должны получать достаточные количества аскорбиновой кислоты и a-токоферола. Кроме этого, представляется перспективным использование антиоксидантных свойств селективных блокаторов Н2–рецепторов гистамина.
Возможность использования H2–блокаторов
Известно, что высокие концентрации гистамина вызывают усиление продукции АФК в нейтрофилах за счет активации НАДН-оксидазы. В отечественной литературе отсутствуют данные об одном из важнейших свойств Н2-блокаторов – подавлять генерацию АФК в биологических системах.
По данным зарубежных публикаций, Н2-блокаторы подавляют генерацию супероксиданиона в нейтрофилах, блокируют реакции, катализируемые миелопероксидазой. По своей способности блокировать активность гидроксильного радикала Н2-блокаторы в несколько раз превосходят маннитол. Н2-блокаторы обладают свойством подавлять агрегацию тромбоцитов, улучшая таким образом реологические свойства крови.
Наиболее вероятно, что этими уникальными свойствами Н2-блокаторов объясняется быстрый положительный системный эффект при лечении обострения хронического панкреатита. Одним из наиболее эффективных представителей семейства селективных блокаторов Н2-рецепторов гистамина третьего поколения является фамотидин. Лишенный серьезных побочных эффектов, этот препарат широко применяется при лечении язвенной болезни и хронического гастрита. При этом его лечебное действие связывают в основном с эффективным подавлением желудочной секреции. При язвенных кровотечениях с успехом используется инъекционная форма фамотидина – Квамател. Существуют одиночные сообщения об использовании фамотидина в лечении острого и хронического панкреатитов в качестве средства, способствующего оптимальному действию панкреатических ферментов в желудочно-кишечном тракте.
У больных с обострением хронического панкреатита наблюдается положительная динамика в купировании болевого синдрома после первых же инъекций фамотидина. Отмечается улучшение общего состояния больных: уменьшение головных болей, раздражительности и других проявлений астенического синдрома.
Установлено, что фамотидин в концентрации 2 мг/мл почти полностью подавляет генерацию АФК в ответ на такие индукторы респираторного взрыва в нейтрофилах, как конканавалин А, формоловый эфир, хемотаксический полипептид. С уменьшением концентрации фамотидина ответ на активацию различными индукторами носит четко выраженный дозозависимый характер.
Однократная инфузия фамотидина вызывает снижение уровня генерации АФК нейтрофилами крови (см. рисунок). Аналогичные изменения наблюдались и после перорального приема фамотидина. Однако в этом случае эффект был отсрочен на несколько часов.
Все Н2-блокаторы подавляют генерацию АФК в нейтрофилах, не влияя на их хемотаксис и фагоцитоз, что весьма существенно, так как организм не остается беззащитным перед возможной инфекцией. Действие Н2-блокаторов опосредовано через мембранные структуры живых клеток. При этом наблюдается специфическое блокирование участков плазматической мембраны, воспринимающих стимулы, активирующие окислительный метаболизм в клетках, тогда как функция рецепторов, ответственных за хемотаксис нейтрофилов и проницаемость их мембран при терапевтических концентрациях фамотидина практически не затрагивается.
Отмеченное нами при лечении панкреатитов купирование болевого синдрома после инфузии фамотидина вряд ли можно объяснить только лишь снижением желудочной секреции с последующим снижением протокового давления, тем более что не обнаружено четкой корреляции между уровнем протокового давления и болевым синдромом. Фактором, способным индуцировать боль, может являться периневральное воспаление в ткани поджелудочной железы с усилением лейкоцитарной инфильтрации. Именно это патогенетическое звено, видимо, и служит мишенью для антиоксидантного действия Н2-блокаторов.
Заключение
Таким образом, высокая терапевтическая эффективность Н2-блокаторов при обострении хронического панкреатита обусловлена не только мягким подавлением кислой желудочной секреции, но и выраженными антиоксидантными свойствами. Этот системный эффект Н2-блокаторов наблюдается как при внутривенном введении, так и при пероральном приеме. Однако внутривенное введение инъекционной формы фамотидина (Кваматела) дает существенный выигрыш во времени, что особенно важно для своевременного блокирования патогенетических механизмов прогрессирования панкреатита.
Список литературы Вы можете найти на сайте https://www.rmj.ru
Литература
1. Григорьев П.Я. с соавт. Опыт применения Кваматела в консервативном лечении язвенных кровотечений. Хирургия. 1997; №5: 63-5
2. H.Benbarek et al. High concentrations of histamine stimulate equine polymorphonuclear neutrophils to produce reactive oxygen species. Inflamm Res. 1999; 48. № 11: 594-601
3. M.Bhatia. et al. The effects of neutrophil depletion on a completely noninvasive model of acute pancreatitis-associated lung injure. Int J Pancreatol& 1998; 24. № 2: 77-83
4. A.Carroccio. et al. Use of famotidine in sever exocrine pancreatic insufficiency with persistent maldigestion on enzymatic replacement therary. A long-term study in cystic fibrosis. Dig Dis Sci. 1992; 37. №9:1441-6
5. TL.Ching. et al. Cimetidine and other H2 receptor antagonists as powerful hydroxyl radical scavengers. Chem Biol Interact. 1993; 86. №2: 119-27
6. A.Dabrowski et al. Role of oxidative stress in the pathogenesis of caerulein-induced acute pancreatis. Eur Parmacol. 1999; 377. №1
7. JL.Frossard. et al. The role of intercellular adhesion molecule 1 and neutrophils in acute pancreatitiss-associated lung injury. Gastroenterology. 1999; 116. №3: 694-701
8. Pai C.Ganesh, Sreejayan, Rao MN Evidence for oxidant stress in chronic pancreatitis. Indian J Gastrienterol. 1999; 18. №4:156-7
9. K.Kedziora-Kornatowska. et al. Effect of the H2 histamine receptor antagonist on oxygen metabolism in some morphotic blood elements in patients with ulcer disease. Hepatogastroenterology. 1998; 45. №19: 276-80
10. K.Mikawa. et al. The effect of cimetidine, ranitidine, and famotidine on human neutrophil functions. Anesth Analg. 1999; 89. №1: 218-4
11. K.Nakamura. et al. Inhibitory effect of H2-receptor antagonists on platelet function in vitro. Hum Exp Toxicol. 1999; 18. №8: 487-92
12. K.Tsai. et al. Oxidative stress in acute pancreatitis. Gut. 1998; 42: 850
13. JM. van Zyl. et al. Anti-oxidant properties of H2-receptor antagonists. Effects on myeloperoxidase-catalysed reactions and hydroxyl radical generation in a ferrous-hydrogen peroxide system. J Bichem Pharmacol. 1993; 45. №12: 2389-7
14. Wereszczynska-Siemiatkowska. et al. Oxidative stress as an early prognostic factor in acute pacreatitis: its correlation with serum phosholipase A2 and plasma polymorphonuclear elastase in different-severty forms of human AP. Pancreas. 1998; 17. №2: 163-8
15. J.Zimmerman. H2-antagonist inhibition of human neutrophil superoxide anion synthesis. J Clin Pharmacol Ther. 1989; 45. №5: 487-94
Фамотидин –
Квамател (торговое название)
Основные задачи консервативной терапии хронического панкреатита:
• Купирование болевого синдрома
• Коррекция внешнесекреторной и эндокринной недостаточности
• Коррекция метаболических расстройств.
Уровень генерации АФК нейтрофилами крови больного с хроническим панкреатитом до (1) и после (2) инфузий фамотидина (Кваматела) при активации клеток формоловым эфиром.
Источник
Острый панкреатит – это воспаление поджелудочной железы, развивающееся на фоне различных провоцирующих факторов, и требующее неотложного врачебного вмешательства.
По разным данным, смертность от острого панкреатита может достигать до 40%. Опасность заболевания заключается в быстром развитии тяжелых осложнений, вплоть до полного некроза поджелудочной железы. Однако своевременно и правильно проведенное лечение позволяет их избежать, и пациент полностью выздоравливает.
Что это такое?
Острый панкреатит — остро протекающее асептическое воспаление поджелудочной железы демаркационного типа, в основе которого лежат некробиоз панкреатоцитов и ферментная аутоагрессия с последующим некрозом и дистрофией железы и присоединением вторичной гнойной инфекции.
Летальность, несмотря на применение современных методик консервативного и оперативного лечения, высокая: общая 7—15 %, при деструктивных формах — 40—70 %.
Причины
Острый панкреатит фиксируется у взрослых людей 30—40 лет. Риску подвержено больше мужское население, чем женское. Частота возникновения формы выше у людей, злоупотребляющих алкогольными напитками и страдающих патологией желчных путей, таких как:
- дискинезия желчетока по гипертоническому типу;
- холецистит в хронической или острой форме;
- желчнокаменная болезнь.
Остальные причины возникновения панкреатита:
- гипертриглицеридемия;
- сбои в системе кровообращения железистой ткани;
- муковисцидоз;
- гемолитико-уремический синдром;
- гиперпаратиреоз;
- травмы живота;
- наследственность;
- аутоиммунные болезни;
- засор протоков поджелудочной или общего желтетока;
- повреждения каналов и железы при операции;
- неконтролируемое применение лекарств;
- последствия тяжелых ОРВИ, паротита, микоплазмоза, пневмонии, гепатитов;
- разные болезни ЖКТ.
Острый панкреатит может протекать в двух формах:
- легкая – органы и системы поражены слабо. Заболевание хорошо поддается лечению, выздоровление наступает быстро;
- тяжелая – в тканях и органах отмечаются ярко выраженные нарушения, не исключаются некрозы тканей, абсцессы и кисты.
Клиническая картина этого заболевания в тяжелой форме также может сопровождаться:
- внутри железы наблюдается скопление жидкости;
- инфицирование тканей и их некроз;
- ложная киста;
- в железе или же на близлежащих к ней тканях скапливается гной.
Механизм развития
Когда поджелудочная железа функционирует нормально, ферменты, которые она вырабатывает, выделяются в просвет двенадцатиперстной кишки и под влиянием определенных разрешающих факторов активируются. Таким образом протекает физиологический процесс пищеварения – расщепление белков, жиров и углеводов на более простые составляющие.
Однако по ряду причин, описанных выше, активация ферментов может начаться еще внутри самой железы. Происходит лизис ее тканей с последующим их отмиранием, отек и сдавление ткани железы межклеточной жидкостью, спазм сосудистой сети и нарушение кровообращения в органе. Большой панкреатический проток закупоривается. Панкреатический сок не находит привычного выхода, происходит его застой и возрастает агрессия пищеварительных ферментов против железистой ткани.
Поджелудочная железа увеличивается в размерах, в ней сначала развивается асептическое (неинфекционное) воспаление. Происходит выпот жидкости, насыщенной активными ферментами, в брюшную полость, раздражается висцеральная (покрывающая органы брюшной полости) и пристеночная брюшина. Сдавливаются нервные окончания и раздражаются болевые рецепторы, которыми брюшина богата. Сначала боль возникает непосредственно в проекции самой поджелудочной железы – левее от пупка с отдачей в поясницу. Затем болит уже весь живот, развивается перитонит.
Происходит всасывание избытка ферментов и продуктов некроза в сосудистое русло, развивается интоксикация, поднимается температура, учащается пульс, снижается артериальное давление. У пациента наблюдается токсико-болевой шок. По лимфатическим путям из кишечника в зону воспаления попадают микроорганизмы (кишечная палочка, клостридии, стафилококк, протей и др.). Перитонит приобретает гнойный характер и лечению поддается крайне тяжело, летальность на этой стадии достигает 70%.
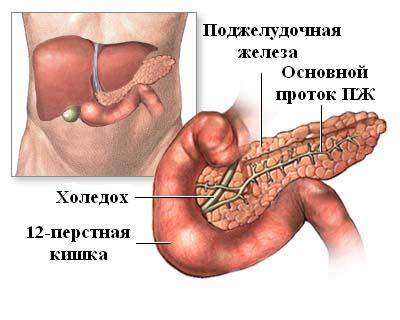
Симптомы острого панкреатита
Чёткой клинической картины симптомов при остром панкреатите нет. В связи с этим для точной диагностики необходим целый ряд дополнительных исследований.
Жалобы на острую боль в животе, тошноту, рвоту дуоденальным содержимым, не приносящую облегчения, вздутие живота. Как правило, из-за интоксикации и рвоты наступает нарушение водно-электролитного баланса, обезвоживание, которое играет важную роль в патогенезе заболевания. Могут появляться геморрагические синюшные пятна на левой боковой стенке живота, иногда с желтоватым оттенком (симптом Грея Тернера). Возможно возникновение пятен у пупка (симптом Куллена).
Часто после перенесённого острого панкреатита образуются псевдокисты поджелудочной железы. Увеличиваясь в размерах и накапливая патологическую жидкость, псевдокиста за счёт сдавления окружающих органов может вызывать боли, нарушение движения пищи в желудке и двенадцатиперстной кишке. Возможно нагноение псевдокисты.
Иногда отёк или склероз в области головки поджелудочной железы приводят к клинической картине, напоминающей сдавление протоков жёлчных путей и протока поджелудочной железы (Вирсунгова протока). Подобная картина наблюдается при опухолях головки поджелудочной железы, поэтому такую форму панкреатита называют псевдотуморозной. Нарушение оттока жёлчи в таких случаях может вызывать механическую желтуху.
Наиболее частой причиной гибели больных острым панкреатитом в первые дни заболевания является эндогенная интоксикация, сопровождающаяся развитием циркуляторного гиповолемического шока, отёка головного мозга, острой почечной недостаточностью.
Осложнения
Возможны такие последствия:
- Панкреонекроз.
- Рак поджелудочной железы.
- Механическая желтуха.
- Панкреатическая кома.
- Кисты и псевдокисты поджелудочной железы.
- Абсцесс поджелудочной железы.
- Реактивный гепатит.
- Реактивный плеврит.
При осложнениях происходит изменение привычного характера заболевания: изменяется характер, локализация и интенсивность болей, она может стать постоянной. Развитие осложнений при хроническом панкреатите может произойти в любом периоде болезни и требует немедленного осмотра врача и госпитализации в хирургический стационар, так как многие осложнения представляют непосредственную угрозу жизни пациента.
Диагностика
Диагностика заключается в следующих процедурах:
- сборе анамнеза, визуальном обследовании больного путем пальпации области живота, выявления причин резкой боли;
- эндоскопическая ультрасонография (помимо оценки размеров и структуры поджелудочной железы, исследование изучает состояние ее протоков); ангиография (может подтвердить расстройства кровоснабжения воспаленной поджелудочной железы);
- УЗИ для выявления степени увеличения поджелудочной в размерах, установки этиологии болезни при наличии скопления газов или жидкости в петлях кишечника; подробнее о том, как проводится УЗИ поджелудочной железы →
- физикального исследования для определения точной визуализации ложной кисты либо абсцесса, дорожки некроза за пределами поджелудочной ближе к кишечнику;
- лапароскопия (осуществляет непосредственный визуальный осмотр органов, находящихся в брюшной полости, обнаруживая свидетельства острого панкреатита: области жирового некроза на брюшине и сальниках, излишнюю жидкость в животе, разные кровоизлияния, покраснение брюшины, отек сальников).
- КТ как более точного метода диагностики в отличие от УЗИ без помех путем введения контрастного вещества в полоть брюшины для выявления полной или локальной визуализации, степени увеличения железы в размерах и отечности, наличия очагов некроза и их локализации.
Дополнительно проводится дифференцированная диагностика на отделение острого панкреатита от холецистита, острого аппендицита, кишечной непроходимости, желудочно-кишечного кровотечения прободения язвы желудка, абдоминального ишемического синдрома.
Лечение острого панкреатита
При остром панкреатите лечение возможно только в условиях стационара, под наблюдением квалифицированных специалистов, это считается очень опасным состоянием. При подозрении на острый панкреатит следует срочно вызвать Скорую помощь и человека следует срочно госпитализировать.
Иногда несвоевременное оказание медицинской помощи может стоить человеку жизни. Первую помощь, которую можно оказать человеку с приступом панкреатита, симптомы которого очевидны, заключается в прикладывании холода на живот, приеме спазмолитика — На-шпа, Папаверин, а также отказ от приема любой пищи и постельный режим до приезда Скорой помощи.
В первые 3-5 суток, больному назначается диета 0, это означает – голод. Начиная со вторых суток необходимо питьё щелочной воды (Боржоми, Ессетуки №4) в больших количествах, примерно до 2 литров в сутки. На 3-5 день разрешаются лёгкие, жидкие каши (кроме пшеничной). На 5-6 сутки можно добавить в рацион лёгкие нежирные супы, кефир, чаи, нежирную рыбу и другие. Пища должна быть тёплой (не горячей или холодной), мелкоизмельчённой, полужидкой консистенции.
Медикаментозное лечение острого панкреатита
- Для улучшения микроциркуляции: применяется внутривенное введение растворов (Реополиглюкин, Гемодез и другие).
- Обезболивание: из-за выраженной боли введение только обезболивающих препаратов не позволяет её устранить, поэтому проводиться различные виды блокад (сакроспинальная новокаиновая блокада, паранефральная, эпидуральная анестезия с введением анестетика через катетер) с внутривенным введением обезболивающих препаратов (Трамадол, Баралгин и другие).
- Устранение признаков шока (низкого давления): проводится при помощи внутривенного введения растворов (Полиглюкина, Альбумина и другие).
- Коррекция дефицита воды и электролитов: проводится при помощи внутривенного введения растворов, содержащие соль (NaCl, KCl и другие).
- Предотвращение гнойных осложнений и перитонита: проводится при помощи применения антибиотиков широкого спектра действия (Ципрофлоксацин, Имипенем, Метронидазол и другие).
- Выведение избытка ферментов из организма: проводится при помощи форсированного диуреза, после внутривенного введения растворов назначается диуретик (Лазикс); плазмоферез.
- Снижение выработки ферментов поджелудочной железой: статины (Соматостатин), ингибиторы протеаз (Контрикал, Гордокс). Антисекреторные препараты (Квамател, Омепразол) применяются для нейтрализации желудочного содержимого, так как соляная кислота является мощным стимулятором секреции поджелудочной железы.
Примерно 10-15% больных, у которых острый панкреатит перешёл в стадию гнойных осложнений, нуждаются в хирургическом лечении. Проводится под общим наркозом с интубацией лёгких, удаляются из поджелудочной железы участки некроза (мертвая ткань).
Реабилитация в домашних условиях
Пациентам в период ремиссии рекомендуется придерживаться режима труда и отдыха. Запрещается курение и употребление алкоголя. Санаторно-курортное лечение – только при стойкой ремиссии и отсутствии симптомов. Показаны бальнеологические курорты с гидрокарбонатными водами малой и средней минерализации. Это Ессентуки, Трускавец, Моршин, Железноводск, Боржоми. Крайне осторожно надо относиться и к физиотерапевтическим процедурам, проводить их только при стойкой ремиссии.
При остром панкреатите временная нетрудоспособность нередко затягивается. Она зависит не столько от самочувствия больного, сколько от полного исчезновения патологических местных (пальпаторных, сонографических и др.) и лабораторных симптомов. В некоторых случаях требуется последующее временное или постоянное трудоустройство по линии ВКК. Противопоказана работа, связанная со значительным физическим напряжением, сотрясением тела, травматизацией области живота, контактом с ядами, и работа, препятствующая соблюдению диетического режима.
При тяжелой, затяжной, форме острого панкреатита без оперативного лечения возникает длительная нетрудоспособность, приводящая к инвалидности III или II группы.

Профилактика
Основная профилактика острого панкреатита заключается в соблюдении диеты, приеме пищи небольшими порциями до нескольких раз в сутки, отказе от острых, жирных и копченых блюд. Важно своевременно, не реже 1 раза в год, проходить плановую диагностику. Не отказываться от своевременного лечения гастрита, холецистита, вирусного гепатита, врожденных пороков в поджелудочной железе.
Посещать гастроэнтеролога не реже 2 раз в год и не откладывать поход к специалисту при подозрении на развитие острого панкреатита. Важно всегда помнить, что только полноценная и вовремя оказанная лечебная помощь позволит быстро устранить все неприятные признаки острого панкреатита, привести показатели анализов крови и мочи в норму.
Если же не удалось избежать заболевания, то сдача анализов должна стать периодической, а наблюдение у гастроэнтеролога — постоянным.
Источник

