Панкреатит сколько лечение в больнице
С приступами острого панкреатита не всегда удается справиться самостоятельно в домашних условиях. Они могут сопровождаться значительным ухудшением самочувствия, острыми болями, тошнотой, рвотой и даже потерей сознания. В таких случаях необходима госпитализация и лечение под наблюдением врачей. Несвоевременное оказание медицинской помощи при такой клинике может обернуться развитием осложнений, а также летальным исходом.
Госпитализация больного с панкреатитом

Панкреатит представляет собой воспаление поджелудочной, при котором пищеварительные ферменты, вырабатываемые железой, не могут попасть в кишечник для переваривания пищи и в результате начинают переваривать ткани паренхиматозного органа. Получается, что железа «поедает» сама себя.
Это очень серьезная и опасная болезнь, которая требует оказания квалифицированной медицинской помощи. Заболевание может протекать в двух формах: хронической и острой.
Обычно лечение болезни проходит в домашних условиях, согласно назначенной врачом схемы. Однако развитие острого панкреатита либо обострение хронического недуга может сопровождаться приступами с сильно выраженной болезненной симптоматикой. В таких случаях не нужно терпеть боль и прибегать к мерам народного врачевания, а следует вызвать бригаду скорой помощи. Несвоевременно оказанное медицинское вмешательство при острых приступах болезни может повлечь за собой развитие осложнений, инвалидность и даже смерть пострадавшего.
Таким образом, показанием к госпитализации больного воспалением поджелудочной является развитие острого приступа, который сопровождается сильными болевыми ощущениями, значительным ухудшением самочувствия.
Тошнота и обильная рвота (особенно с примесью желчи) также могут послужить тревожными симптомами. При их проявлении рекомендуется как можно скорее обратиться к врачу.
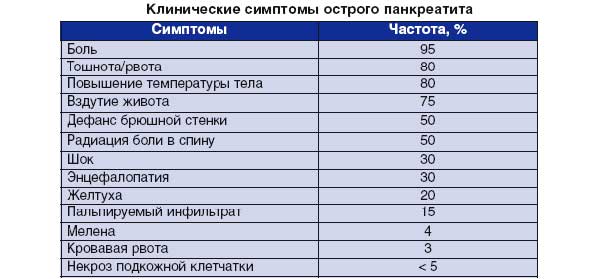
К симптомам острого приступа воспаления поджелудочной относятся:
- Сильная боль в правом подреберье, а также немного выше пупка;
- Рвота;
- Понос;
- Повышение температуры до 38 градусов и выше;
- Тахикардия.
Если случился острый приступ панкреатита, до приезда скорой помощи ни в коем случае нельзя:
- Пить обезболивающие и противорвотные препараты.
- Перевязывать подреберную область.
- Прикладывать к болезненному место горячие, теплые и любые согревающие компрессы.
- Пить любые напитки, кроме небольшого количества воды.
Больного необходимо разместить на диване или кровати в полулежащем состоянии, приложить к больному месту прохладную ткань или грелку, впустить в помещение свежий воздух. По приезду бригада скорой помощи, проанализировав симптоматику и общее состояние больного, окажет пострадавшему первую помощь. Для того чтобы облегчить болевой синдром пациенту обычно делают укол с Папаверином, разбавленным физраствором.
Назначаемая диагностика
Для того чтобы лечение было эффективным, очень важно поставить пациенту правильный диагноз, выяснить чувствительность его организма к тем или иным лекарственным препаратам. С этой целью больному могут быть назначены такие виды диагностики:
- анализы крови и мочи;
- гемограмма (для установления развития воспалительного процесса по показателям лейкоцитов);
- КТ или МРТ;
- ЭКГ;
- биохимия крови (для того, чтобы определить, есть ли в крови ферменты поджелудочной);
- УЗИ (чтобы выявить очаг воспаления);
- экстренная лапароскопия (при гнойном панкреатите, развитии серьезных осложнений).
На основе полученных результатов обследования врач подтверждает или опровергает наличие панкреатического заболевания, устанавливает его форму, объём поражения органа, затронуты ли другие органы пищеварения, есть ли риск развития осложнений, а также принимает решение о подходящих в этом случае методах лечения.
В каком отделении лечат панкреатит

Лечение панкреатита в больнице зависит от стадии болезни, на которой пациент поступил в стационар, и наличия осложнений. Из приемного отделения больного направляют в отделение интенсивной терапии. Так же специалисты скорой помощи могут доставить пациента в отделение гастроэнтерологии.
При этом у врачей на стадии поступления человека в отделение есть два главных задания:
- стабилизировать состояние больного, остановить приступ;
- не допустить развитие осложнений.
И только после выполнения этих задач врачи приступают к лечению недуга.
Если же человек потупил с приступом тяжелейшего гнойного, некротического панкреатита, его разу же направляют в отделение реанимации для проведения срочного хирургического вмешательства под наблюдением реаниматолога или хирурга. После оказания неотложной помощи и полной стабилизации самочувствия, пациента сразу же переводят в отделение гастроэнтерологии либо хирургии, где он будет находиться под наблюдением гастроэнтеролога или хирурга соответственно.
При подозрении на наличие осложнений панкреатита или протекания сопутствующих болезней задействуют эндокринолога и онколога, кроме того проверяется работоспособность дыхательной системы, сердца и почек.
В момент выписки человек получает рекомендации по продолжению назначенной терапии в домашних условиях, а так же информируется о необходимости в регулярном наблюдении у участкового врача-терапевта. Поддерживающая терапия длится еще полгода.
Сроки прохождения лечебного курса в медицинском учреждении
Сколько лежат с панкреатитом в больнице, зависит от формы, стадии заболевания, характера его течения и наличия осложнений.
При острой форме
Острое течение болезни в основном длится от двух до семи дней. При этом первые двое-трое суток считаются наиболее тяжелыми, ответственными, так как состояние больного нужно стабилизировать. В этот период сохраняется большой риск появления осложнений с летальным исходом, поэтому он характеризируется наиболее интенсивной терапией. Первые дни больной может находиться под капельницей.
При развитии острой формы воспаления поджелудочной либо обострении хронического заболевания, пациент может находиться в стационаре от 7(10) до 14 дней. На длительность лечения также влияет эффективность подобранной терапии.
Если понадобилось хирургическое вмешательство, после проведения операции пациент обычно еще неделю проводит в дневном отделении, а после выписки на протяжении полутора-двух месяцев должен периодически посещать врача.
При хронической форме
Лечение панкреатита в стационаре при его хронической форме осуществляется в основном в случае обострения недуга. Продолжительность госпитализации может занимать от одной до двух недель.
Лечиться же от хронического воспаления поджелудочной в общем можно годами. Терапия проходит в домашних условиях, а в периоды острых приступов однозначно требуется пребывание в стационаре под наблюдением врачей.
Методы врачебной помощи в условиях стационара
Стандарт лечения панкреатита в стационаре предполагает осуществление таких действий:
- Снятие болевого синдрома.
- Снятие спазмов гладкой мускулатуры поджелудочной железы.
- Устранение отечности.
- Купирование активности пищеварительных ферментов железы.
- Терапия болезни.
- Нормализация пищеварения.
- Устранение побочного действия лекарств.
Как лечат панкреатит в больнице? Этот вопрос интересует многих пациентов с давним воспалением поджелудочной. Врачи назначают – терапию медикаментами (в том числе капельницы, инъекции), диету и оперативное вмешательство. Применение народных методов в стационаре не практикуется.
Консервативная терапия
В большинстве случаев лечение панкреатита осуществляется медикаментозными препаратами. Однако первым шагом в терапии недуга будет обеспечение поджелудочной покоя. Для этого пациенту назначают водное голодание. На протяжении 3-4 дней ему запрещают употреблять в пищу что-либо, кроме минеральной негазированной воды (желательно ее пить в слегка охлажденном виде).
Кроме того, в желудок больного могут на несколько дней установить катетер, через который будет выходить его содержимое.
Терапия недуга предполагает применение следующих препаратов:
- Мочегонные, для выведения жидкости и устранения отечностей.
- Обезболивающие (Новокаин, Промедол, Лексир и т.д.).
- Спазмолитики для снятия спазмов гладкой мускулатуры железы (Но-шпа).
- Антиферменты, которые подавляют выработку секретов железы для обновления ее тканей
- Могут назначаться препараты для профилактики тромбоза в сосудах.
- При гнойных процессах назначаются антибиотики.
- Препараты, направленные на восстановление нормального показателя кислотности ЖКТ.
- Витаминотерапия для общего укрепления организма, поднятия тонуса и иммунитета.
Медикаменты нужно принимать строго согласно назначенной врачом дозировке, чтобы не нанести вред организму. Параллельно необходимо принимать средства, которые будут поддерживать работоспособность печени и почек, так как в период лечения они подвергаются огромной нагрузке.
Для детоксикации организма от медикаментозных лекарств осуществляется промывание желудка содовым раствором.
На протяжении всего периода лечения проводится контроль белковых, электролитных, углеводных обменов.
Хирургическое вмешательство
Если в железе уже начались некротические процессы, проводится оперативное вмешательство. Существует три способа оперирования поджелудочной:
- Удаление хвоста и тела железы.
- Удаление хвоста, тела и части головки железы.
- Удаление жидкостных образований поджелудочной и ее промывание.
Операцию проводят под общим наркозом в отделении хирургии. При условии стабильного самочувствия через 1-2 недели пациент переводится на домашнее лечение, продолжительностью в среднем 1,5-2 месяца.
Экстренные
Если человека положили в больницу с острым некротическим панкреатитом, при этом его состояние очень тяжелое, действовать нужно немедленно. Поэтому в таких случаях применяется экстренная лапароскопия.
Перед ее проведением у пациента берут общий анализ крови и мочи, биохимия крови, анализ мочи на токсикологию и крови на онкомаркеры. Кроме того пациенту ставят клизму и вводят наркоз.
В процессе операции удаляют омертвевшие ткани органа, в некоторых случаях требуется выведение железы в брюшную полость. Для того чтобы не допустить инфицирования, после процедуры пациенту вводят сильно действующие антибиотики.
При таком виде лечения срок нахождения больного в клинике может варьироваться от 5 до 7 суток, при условии отсутствия осложнений.
Что можно принести в больницу больному панкреатитом?

Диета – один из самых основных пунктов терапии панкреатита. В первые три-четыре дня лечения часто больным запрещают употреблять все, кроме минеральной и кипяченой воды. Поэтому в эти дни к пациенту можно прийти разве что с бутылочкой Боржоми. В дальнейшем необходимо обязательно проконсультироваться у врача, какую еду можно употреблять пациенту.
Если говорить про общепринятые правила, больным панкреатитом можно приносить:
- Легкие супы исключительно на овощном бульоне.
- Компот из сухофруктов (яблоко, немного кураги или изюма) без сахара.
- Кашу геркулес, перемолотую до состояния однородного пюре.
- Отварная курица, измельченная в блендере до пюреобразного состояния.
- Отварная либо тушеная морковь, картофель.
- Печеные яблоки некислых сортов.
- Отвар шиповника.
Все должно быть свежим и желательно без соли, специй и сахара. Все блюда следует измельчать до пюреобразного состояния. Строго запрещена жаренная, жирная еда, наваристые бульоны. Больному можно употреблять исключительно теплую еду, никакой горячей либо слишком холодной пищи.
Кефир, молоко, творог, свежие овощи и фрукты не желательно приносить. Такие продукты хоть и способствуют налаживанию микрофлоры органов пищеварительного тракта, они также могут вызвать вздутие живота, метеоризм, повышенное газообразование, что приведет к ухудшению состояния больного.
Питание должно быть дробным, а перерыв между приемами пищи не должен превышать четырех часов. Очень важно, что кушать нужно только по желанию. Если человек не хочет пищу, значит его организму еще не готов к ее полноценному перевариванию. В этих случаях лучше принести водичку или овощной бульон.
Загрузка…
Источник
 Главные опасности панкреатита – это развитие сепсиса (инфицирования крови) и перитонита (воспаления тканей брюшины).
Главные опасности панкреатита – это развитие сепсиса (инфицирования крови) и перитонита (воспаления тканей брюшины).
Они развиваются при отсутствии своевременного лечения болезни, а коррекция их осуществляется исключительно в условиях стационара.
В статье будут рассмотрены главные принципы оказания первой помощи пациентам с диагнозом панкреатит, лекарственные препараты и иные формы медицинского вмешательства для устранения тяжелых последствий заболевания.
Как и чем лечат панкреатит в больнице
При поступлении в больницу больного человека начинают лечить, согласно следующим принципам терапии панкреатита (расположены в последовательно применяемом порядке):
- купирование болевого синдрома (при обострении заболевания пациенты страдают непереносимыми болями, требующими мгновенного устранения);
- нейтрализация и профилактика осложнений (на стадии нагноения органа применяются антибиотики в ударных дозах или оперативное вмешательство (при невозможности медикаментозной коррекции состояния));
- детоксикация организма (при воспалительном процессе и гнойных образованиях в кровь выделяется большое количество токсинов, которые необходимо выводить в ускоренном порядке и нейтрализовывать) – используются тактики форсированного диуреза (введения больших доз мочегонных препаратов) и обильное инфузионное введение растворов солей (натрия хлорида, калия хлорида, кальция хлорида). Они восстанавливают водно-солевой баланс, исключая развитие обезвоживания, особо опасное для больного человека в подобном состоянии;

- снижение выработки ферментов внутри железы (основная причина развития панкреатита – это застой вырабатываемых железой ферментов внутри нее самой, снижение их дальнейшей продукции поможет быстро купировать воспалительный процесс). Используются препараты из группы ингибиторов протонной помпы (снижают выработку пищеварительных соков на клеточном уровне) и Н1-гистаминовых блокаторов (рефлекторно снижают продукцию ферментов);
- симптоматическая терапия – устранение диспепсических расстройств (рвоты, боли в желудке, кишечных колик и метеоризма). Используются антацидные средства («Алмагель», «Фосфалюгель»), противорвотные («Метоклопрамид», «Церукал») и закрепляющие («Лоперамид»);
- назначение диеты (полное голодание в течение первых дней лечения устраняет воспалительный процесс и отек поджелудочной железы).
Внимание! Обострение панкреатита – это состояние, опасное для жизни пациента. Не пытайтесь лечить его самостоятельно в домашних условиях.
Что можно принести пациенту
 В первый месяц после обострения болезни пациенту назначается строгая диета. Первую неделю пребывания в стационаре показан полный отказ от пищи. Разрешается употреблять только:
В первый месяц после обострения болезни пациенту назначается строгая диета. Первую неделю пребывания в стационаре показан полный отказ от пищи. Разрешается употреблять только:
- подогретую минеральную воду;
- сладкий чай;
- отвар сухофруктов.
Отличными вариантами передачек больному в эти дни будут: «Боржоми», готовые компоты из кураги и сушеных яблок, чай, сахар.
Со второй недели разрешается употреблять:
- овощные бульоны;
- отварное мясо (нежирных сортов);
- отварную рыбу;
- каши на воде из молотой или перетертой крупы;
- подсушенный хлеб.
Можно принести сладкие сухари, готовые бульоны (картофельный, морковный), перетертые крупы, которые достаточно залить кипятком для приготовления, отварные белковые продукты.
С третьей недели меню существенно расширяется. Оно становится обычным рационом для больных панкреатитом, которого нужно будет придерживаться еще несколько месяцев после выздоровления.
Оно исключает употребление следующих блюд и пищевых ингредиентов:
- жирное;
- жареное;
- соленое;
- копченое;
- острое;
- свежие овощи и фрукты (кроме сладких яблок, клубники, груши, абрикосов);
- кофе;
- газированных напитков;
- мясных бульонов (жирных);
- сало;
- жирного мяса и рыбы;
- алкоголя.
Важно! Желательно обговорить с врачом предстоящую больному диету, и только тогда планировать состав передачек.
Стандарты помощи в стационаре
 При обострении болезни в стационаре могут оказать следующие виды помощи:
При обострении болезни в стационаре могут оказать следующие виды помощи:
- реанимационные мероприятия (при осложнениях, угрожающих жизни пациента);
- оперативное вмешательство (при обширном некрозе (отмирании клеток) органа или закупорке панкреатических протоков);
- интенсивная медикаментозная терапия;
- физиотерапия (в период восстановления);
- постоянный контроль со стороны специалистов за состоянием пациента.
Хирургическая терапия
Сколько проходит
Операция проводится только при наличии угрозы для жизни человека и при невозможности скорректировать ситуацию с помощью традиционных средств лечения. Существует несколько направлений оперативного вмешательства при панкреатите:
- резекция органа (удаление отмершей части с целью остановки дальнейшего некротического процесса);
- устранение закупорки панкреатических протоков, препятствующей выведению энзимов в тонкий кишечник;
- удаление абсцессов и псевдокист, наполненных гноем и остатками отмершей ткани.

По времени операция занимает около часа. Дальнейшее лечение может быть от 3 дней до 2 недель, в зависимости от тяжести состояния пациента при поступлении в стационар.
Интенсивные консервативные методы
Интенсивное консервативное лечение обычно включает в себя антибиотики в больших дозах, мгновенно уничтожающие инфекцию в брюшине и воспаление в органе.
Применяются:
- «Тетрациклин»;
- «Бактрим»;
- «Бисептол» («Ко-тримоксазол»);
- «Сигмамицин».
При непереносимости этих медикаментов могут быть назначены другие антибиотики широкого спектра действия. Крайне важно располагать данными о собственной аллергии на лекарственные средства и вовремя предоставлять эту информацию врачу.
Как лечат острую форму
 Главными задачами при лечении острой формы будут:
Главными задачами при лечении острой формы будут:
- устранение отека и воспаления органа;
- профилактика осложнений;
- детоксикация.
Отек уходит за счет снижения продукции ферментов с помощью антиферментных средств центрального действия – «Сандостатин», «Октреотид» (воздействуют на мозговые центры, ответственные за активацию процесса выработки пищеварительных соков в ЖКТ).
Внимание! Самостоятельно данные препараты принимать нельзя. Высок риск развития осложнений, связанных с центральной нервной системой.
Активно применяются спазмолитики. Они нейтрализуют закупорку и спазм панкреатических протоков и дополнительно способствуют оттоку энзимов из органа. При отсутствии спазмов проходит и болевой синдром.
Используются: «Дюспаталин», «Спарекс», «Но-шпа», «Тримедат».
Осложнения уходят благодаря введению больших доз противомикробных препаратов. Детоксикация осуществляется путем «разбавления» крови препаратами солей (физиологический раствор и др.) и мочегонных медикаментов.
Важно! Именно при острой форме развиваются состояния, угрожающие жизни человека.
Сроки лечения хронической
При острой форме болезни пациент находится в стационаре около месяца (возможно, его выпишут раньше, но с условием строгого соблюдения предписаний врача и постельного режима). После основного лечения следует длительный период восстановления организма и период реабилитации (если проводилось оперативное вмешательство).
 Коррекция состояний при обострении хронической формы проходит быстрее – около двух недель. После пациент возвращается домой с выпиской и назначенным режимом питания.
Коррекция состояний при обострении хронической формы проходит быстрее – около двух недель. После пациент возвращается домой с выпиской и назначенным режимом питания.
Полноценное восстановление после приступа наступает через 3-4 месяца.
Дальнейшее соблюдение диеты и прием лекарств фиксирует положительный результат и способствует выздоровлению.
Дальнейшие действия после выписки
Главные правила после выхода из больницы:
- соблюдение режима питания (основное правило);
- умеренная физическая активность (допускаются занятия лечебной физкультурой);
- адекватный режим сна и отдыха;
- прием по расписанию всех медикаментов, назначенных доктором.
Внимание! От вредных привычек необходимо полностью отказаться. Они могут сильно повлиять на успех лечения.
Полезное видео
Изучите видео ниже:
Заключение
Для успешного избавления от патологических симптомов нужно соблюдать рекомендации врача. Воспаление поджелудочной железы в большинстве случаев возникает из-за погрешностей в питании, отсутствия режима приема пищи и употребления некачественных, вредных продуктов.
Коррекция меню – это главное условие выздоровления для людей с описываемым диагнозом. Ограничения будут наложены на срок, не более, чем 1-2 года, но результат будет того стоить – восстановление функции органов пищеварения даст возможность вернуться к исходному образу жизни и смягчить диету.
Источник