Панкреатит синдром уклонения ферментов
Клинические
синдромы при заболеваниях тонкого и
толстого кишечника.
Панкреатит
— это воспаление поджелудочной железы
(ПЖ). Различают острый и ХП (чаще у
женщин 30 — 70 лет ).
Синдромы:
1) болевой (опоясывающие,
после приема алкоголя, жирной и острой
пищи).
2)
диспептический (похудание, рвота не
приносящая облегчение, обильный жидкий
стул с кусочками непереваренной пищи)
3)
астеновегетативный (снижение
работоспособности, быстрая утомляемость,
слабость, раздражительность, повышенная
утомляемость), пониженное АД крови
4) нарушение
эндокринной (инкреторной) функции —
признаки сахарного диабета: слабость,
потливость из-за развития гипогликемии.
Плоская сахарная кривая (не только
дефицит инсулина, но и глюкагона у
больных ХП).
5) цитолиза (при
обострении ХП наблюдается усиленное
поступление в кровь панкреатических
ферментов так называемые уклонение
ферментов) амилазы, липазы, трипсина в
крови, диастазы в моче
6) внешнесекреторной
недостаточности — концентрация бикарбоната
и ферментов в дуоденальном содержимом,
активности трипсина в кале, наличие
непереваренных мышечных волокон
(креаторея), нейтральных жиров (стеаторея),
крахмала (амилорея).
При пальпации
живота у больного ХП и ОП обычно выявляют
его вздутие, болезненность в эпигастральной
области и левом подреберье. При пальпации
живота у больного ХП выявляются следующие
симптомы:
— точка Дежардена
— на 5-7 см. от пупка,
по линии, соединяющей пупок с правой
подмышечной впадиной (головка ЛЖ)
— признак Гротта
— некоторая атрофия подкожного жирового
слоя в области проекции ПЖ на переднюю
брюшную стенку
— зона Шофара
(холедохопанкреатическая зона)
расположена между передней срединной
линией и линией соединяющей пупок с
правой подмышечной впадиной и
перпендикуляром, опущенным на срединную
линию с т. Дежардена
— зона Губергрица
— Скульского — расположена в зоне,
симметричной зоне Шофара — (тело ПЖ)
симптом Мейо —
Робсона — выявляется болезненность в
левом подреберье (воспаление в области
хвоста ПЖ)
Острый панкреатит
(ОП)
ОП — это асептическое
воспаление демаркационного характера,
в основе которого лежат процессы
некробиоза панкреоцитов и ферментной
аутоагрессии с последующим развитием
некроза, дегенерации железы и
присоединением вторичной инфекции.
стр.69 Справочник по
синдромам
Симптом Керте
Симптом Керте – при
поверхностной пальпации живота больного
ОП отмечается болезненность и напряжение
мышц брюшного пресса в эпигастральной
области, иногда в области левого
подреберья или в месте проекции ПЖ на
брюшную стенку.
Причины:
1. Механические —
преобладают функциональные расстройства
сфинктера печеночно-поджелудочной
ампулы и ДПК, ЖКБ и др.
2. Нейрогуморальные —
(ожирение, заболевания сосудов,
заболевания печени, беременность)
3. Токсико-аллергические —
(пищевая и лекарственная аллергия,
очаги инфекции, алкоголизм)
Классификация
ОП
1. отечный (отек
головки ПЖ) (интерстициальный)
2. деструктивный:геморрагический
некроз, жировой некроз (т.е. панкреонекроз)
3. гнойный
Осложнения.
1. Острая сосудистая
недостаточность (шок, коллапс)
2. Моно- или полисерозит:
перитонит (ограниченный, разлитой),
плеврит, перикардит.
3. Инфаркт миокарда.
4. Динамическая
кишечная непроходимость.
5. Гематома брюшной
полости.
6. Абсцессы: межкишечный,
забрюшинный, поддиафрагмальный,
паранефральный
7. Кисты.
Хронический
панкреатит (ХП)
— воспалительное
заболевание ПЖ, характеризующиеся
тотальными некрозами в сочетании с
диффузным или сегментарным фиброзом и
развитием различной степени выраженности
функциональной недостаточности, которые
остаются и прогрессируют даже после
прекращения воздействия этиологических
факторов.
В начальной стадии
патологический процесс может быть
ограниченным и не распространяется
на всю железу, в поздней стадии — диффузным
с поражением всего органа. ХП в фазе
обострения обычно проявляется некрозом
ацинозных клеток ПЖ в результате их
самопереваривания. В фазе затухающего
обострения и ремиссии характеризуется
развитием на месте погибшей паренхимы
соединительной ткани, а при прогрессировании
процесса — формированием склероза
органа.
Этиологические
факторы:
1. Алкоголь
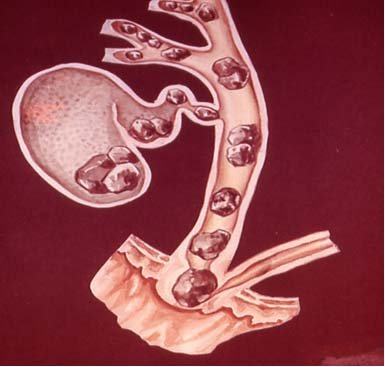
2. ЖКБ
3. Муковисцидоз
4. Воздействие
химических и медикаментозных средств
5. Гиперлипидемия
6.
Гиперкальциемия
7. Наследственная
предрасположенность
8. Дефицит
антиоксидантов в железе
Недоедание
(белков и жиров)Медикаменты:
азатиоприн
фуросемид
гипотиазид
меркаптопурин
эстрогены
тетрациклин
сульфосалазин
метилдофа
В
1988 группой ученых предложена классификация
панкреатитов,
в которой выделяются острый и хронический
панкреатит, последний подразделяется
на:
— хронический
обструктивный
— кальцифицирующий
— воспалительный
(паренхиматозный) панкреатит
П.Я. Григорьев,
Э.П. Яковенко с. 272
—
Хронический
обструктивный панкреатит
развивается в результате обструкции
главного протока ПЖ. Поражение ПЖ
развивается выше места обструкции
протока, оно равномерное и не сопровождается
образованием камней внутри протока.
Основными причинами развития данной
формы ХП являются стеноз фатерова
сосочка, псевдокисты и рубцы, развившиеся
вследствие острого панкреатита и
воспалительных процессов в холедохе,
обтурирующие главный панкреатический
проток. В биоптатах ПЖ у этих больных
обычно обнаруживаются стеноз протоков
и атрофия ацинозной ткани.
В клинической
картине при данной форме ХП ведущим
является постоянный болевой синдром.
—
Хронический
кальцифицирующий панкреатит
характеризуется неравномерным,
лобулярным распределением поражения,
различающимся по интенсивности в
соседних дольках. В протоках обнаруживаются
белковые преципитаты и кальцификаты
(камни), кисты и псевдокисты, стеноз и
атрезия протоков, атрофия ацинарной
ткани. Для данной формы ХП характерно
рецидивирующее течение с эпизодами
обострения, напоминающими острый
панкреатит. причинами его развития
являются: употребление алкоголя, диеты
с высоким содержанием белка, а также
с ненормально низким или очень высоким
содержанием жира, гиперкальциемия,
наследственное уменьшение секреции
протеина, предотвращающего образование
кристаллов солей кальция в панкреатических
протоках.
Хронический
воспалительный (парехиматозный)
панкреатит
характеризуется развитием участков
фиброза, инфильтрированных мононуклеарными
клетками, которые замещают паренхиму
ПЖ. При этой форме ХП отсутствуют
поражения протоков и кальцификаты ПЖ.
В клинической картине ведущими являются
медленно прогрессирующие признаки
эндокринной и экзокринной недостаточности.
Этиологические факторы и механизмы
развития данной формы ХП требуют
дальнейшего изучения. Она может иметь
место у алкоголиков и у лиц, находящихся
на диете с низким содержанием белка, а
также с гиперлипопротеинемией.
Диагностика
ХП.
Клиническая картина ХП в фазе обострения
вариабельна, но обычно включает боль
в эпигастральной области и левом
подреберье, синдром недостаточности
пищеварения и всасывания, проявляющийся
чаще всего поносами, стеатореей, реже
креатореей и нередко приводящий к
похуданию, гипопротеинемии, гиповитаминозам,
инкреторной недостаточности ПЖ с
признаками сахарного диабета.
Наряду с изучением
жалоб важную роль в диагностике ХП
играют анамнез и физикальное обследование
больного. Однако на основании этих
данных обычно можно поставить лишь
предварительный диагноз ХП, для
подтверждения его используют
лабораторно-инструментальные методы
исследования.
I.
Первым ведущим является болевой синдром.
Боль в верхней половине живота является
наиболее постоянным и ранним симптомом
ХП. Причины и механизмы развития
абдоминальных болей при ХП неоднородны.
Боль, связанная с острым воспалением
ПЖ, локализуется в центре эпигастральной
области, нередко распространяется в
правое и левое подреберье с иррадиацией
в спину или имеет опоясывающий характер,
усиливается в положении лежа на спине
и ослабевает в положении сидя при
небольшом наклоне вперед. Боль может
иррадиировать также в область сердца,
имитируя стенокардию, в левую лопатку
и левое плечо, а иногда и в левую
подвздошную область.
На ранних стадиях
заболевания длительность болевых
эпизодов составляет от 5 до 6 дней, в
последующем продолжительность и
интенсивность болевого синдрома
уменьшается.
Для болей,
обусловленных обструкцией панкреатического
протока и наличием псевдокист, характерно
значительное их усиление после еды, так
как прием пищи повышает панкреатическую
секрецию и давление в панкреатических
протоках. Прием антисекреторных
препаратов, а также панкреатина
значительно уменьшает болевой синдром.
Причины
развития болей при ХП
1. Острое воспаление
ПЖ (повреждение паренхимы и растяжение
капсулы ПЖ)
2. Внутрипанкреатические
осложнения:
а) обструкция
панкреатического протока,
б) развитие
псевдокист,
в) периневральное
воспаление
3. Внепанкреатические
осложнения:
а) стеноз
дистального отдела холедоха,
б) стеноз
нисходящего отдела ДПК
4. Давление на нервные
сплетения увеличенной и воспаленной
ПЖ
5. Наличие и обострение
сопутствующих заболеваний.
II.
— Внешнесекреторная недостаточность ПЖ
приводит к нарушению процессов кишечного
пищеварения и всасывания, к развитию
дисбактериоза кишечника. В результате
у больных появляются поносы, стеаторея,
падения массы тела, боли в животе,
отрыжка, тошнота, эпизодическая рвота,
метеоризм, потеря аппетита, позднее
присоединяются симптомы, характерные
для гиповитаминоза. Внешнесекреторная
недостаточность ПЖ связана со следующими
механизмами :
деструкцией ацинарных
клеток, в результате чего снижается
синтез и секреция панкреатических
ферментов,обструкцией
панкреатического протока, нарушающей
поступление панкреатического сока в
двенадцатиперстную кишку,снижением секреции
бикарбонатов эпителием протоков ПЖ,
приводящей к закислению содержимого
двенадцатиперстной кишки до рН 4 и ниже,
в результате чего происходит денатурация
панкреатических ферментов и преципитация
желчных кислот. Внешнесекреторная
недостаточность ПЖ может усугубляться
следующими причинами:недостаточной
активацией ферментов вследствие
дефицита энтерокиназы и желчи,нарушением смешивания
ферментов с пищевым химусом, обусловленным
моторными расстройствами двенадцатиперстной
и тонкой кишки,разрушением и
инактивацией ферментов вследствие
избыточного роста микрофлоры в верхних
отделах кишечника,дефицитом пищевого
белка с развитием гипоальбуминемии.
Ранний признак
экзокринной недостаточности ПЖ —
стеаторея
(
панкреатической секреции на 10% от N). При
выраженной стеаторее появляются поносы
от 3 до 6 раз в сутки кал кашецеобразный,
зловонный, с жирным блеском.
Реже у больных
ХП понос водянистый. Их возникновение
обусловлено несколькими причинами:
нарушение секреции
бикарбонатовдефицит амилазы
У части больных
ХП с экзокринной недостаточностью не
наблюдается стеаторея. Это связано с
включением в процессе пищеварения
желудочной и кишечных липаз.
— Дефицит жирорастворимых
витаминов ( А, Д, Е и К ) наблюдается
редко, преимущественно у больных с
тяжелой и продолжительной стеатореей.
Клинические проявления гиповитаминозов
полиморфны, у больных появляется
склонность к кровоточивости (дефицит
витамина К ), адаптации зрения в темноте
( дефицит витамина А ), остеопорозы
(дефицит витамина Д ), нарушения
перекисного окисления липидов (дефицит
витамина Д).Может быть дефицит и витамина
В 12.
Соседние файлы в папке Доки
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Острый панкреатит — воспаление поджелудочной железы.
Этиология и патогенез. Основной причиной развития панкреатита в большинстве случаев считают нарушение оттока панкреатического сока и алиментарный фактор — прием пищи, вызывающей повышенную секрецию желудочного сока, а также алкоголя.
В случае обтурации или сдавления главного протока поджелудочной железы вследствие повышения внутрипротокового давления нарушается целостность клеток железы, и панкреатический сок вместе с ферментами начинает устремляться в ее ткань. Под действием фосфолипаз и липазы развивается жировой панкреонекроз. Во второй фазе под воздействием активизированных протеолитических ферментов (трипсина и др.) происходит самопереваривание (аутолиз) железы.
Одновременно вследствие повышения проницаемости сосудов усиливается выход плазмы крови в ткань железы, начинает развиваться отек, который с поджелудочной железы распространяется на забрюшинную клетчатку, брыжейку поперечной ободочной кишки. Через париетальную брюшину плазма с ферментами выпотевает в брюшную полость, где может скапливаться в объеме до 2—4 л. Плазморрея приводит к уменьшению ОЦК, сгущению крови, что способствует образованию микротромбов, развитию ДВС-синдрома — диссеминированного внутрисосудистого свертывания крови.
К местным деструктивным изменениям в железе присоединяются сложные общие нарушения в организме. Через лимфатическую систему ферменты железы поступают в кровяное русло. Этот феномен получил название «уклонение ферментов». Особенно отрицательное влияние на организм оказывает высокая концентрация в крови трипсина (трипсинемия), следствием которой является развитие коллапса и нередко шокового состояния.
Более чем в 50% случаев при остром панкреатите сочетается с воспалением желчного пузыря и желчных ходов. В подобных случаях говорят о холецистопанкреатите.
Классификация. В зависимости от клинических проявлений и морфологических изменений в железе различают следующие формы острого панкреатита:
- отечный панкреатит, или абортивный панкреонекроз;
- жировой панкреонекроз;
- геморрагический панкреонекроз.
Клиника и симптоматика острого панкреатита чрезвычайно разнообразны.
Заболевание обычно начинается внезапно и проявляется острыми приступообразными болями. Их выраженность и локализация бывают разными. В большинстве случаев они начинаются в подложечной области, часто отдают в спину и носят опоясывающий характер.
Одновременно с болями появляется частая рвота, иногда неукротимая. Рвота не приносит облегчения, увеличивает обезвоживание организма. Острый панкреатит в большинстве случаев сопровождается метеоризмом, нарушением перистальтики кишечника, задержкой стула. При тонкой брюшной стенке можно видеть нередко поперечное выпячивание в эпигастральной области за счет раздутой поперечной ободочной кишки (симптом Госсе).
В случаях поражения хвостовой части поджелудочной железы страдает инкреторный островковый аппарат, что приводит к нарушению обмена сахара, развитию гипергликемии и глюкозурии. Панкреатогенный диабет в большинстве случаев наблюдается при тотальном панкреонекрозе.
Эндогенная интоксикация при тяжелых формах панкреонекроза часто сопровождается нарушением психики, что может выражаться возбуждением и эйфорией, заторможенностью и неадекватностью реакции больного, кратковременными эпизодами слуховых галлюцинаций, агрессивным поведением.
Более поздним осложнением панкреонекроза является образование абсцессов в поджелудочной железе, сальниковой сумке, нагноение забрюшинной клетчатки, гнойный перитонит.
Резкий отек головки поджелудочной железы может вести к сдавлению общего желчного протока и развитию механической желтухи.
Диагностика основывается на сборе анамнеза и данных объективного исследования больного.
При тяжелой интоксикации кожные покровы бывают бледные, покрыты иногда холодным липким потом. Вследствие нарушения периферического кровообращения и венозного стаза возможны акроцианоз и синюшный оттенок брюшной стенки. Образование синюшных пятен вокруг пупка, известное под названием симптома Куплена, считается неблагоприятным прогностическим признаком.
Язык при остром панкреатите обложен белым налетом. Живот обычно вздут, в акте дыхания участвует ограниченно, при пальпации умеренно напряжен и болезнен, но в меньшей, чем при гнойных перитонитах степени. Часто говорят, что брюшная стенка ригидна. Определяемая поперечная ригидность ее в проекции поджелудочной железы (выше и слева от пупка) — симптом Керте. Из других симптомов практическое значение в диагностике имеют симптом Воскресенского — исчезновение при пальпации пульсации брюшной аорты, обусловленное отеком располагающейся на ней поджелудочной железы; симптом Мейо—Робсона — болезненность при поколачивании левой пояснично-реберной области (не путать с симптомом Пастернацкого при патологии почек); симптом Грюнвальда — экхимозы вокруг пупка; симптом Боде — вздутие живота в эпигастрии.
Решающее значение имеет биохимическое исследование ферментов поджелудочной железы в моче и крови.
Лечение. Основными задачами являются: снятие болевого синдрома, уменьшение секреторной функции и отека поджелудочной железы, борьба с интоксикацией, инактивация липолитических и протеолитических ферментов в крови, восстановление объема циркулирующей крови, ликвидация гиповолемии и сгущения крови, профилактика развития ДВС.
На догоспитальном этапе в качестве обезболивающих средств используют инъекции анальгина или промедола. Одновременно применяют спазмолитики: растворы но-шпы, папаверина или платифиллина.
В лечебной практике используют ингибиторы протеаз — тразилол, контрикал, омовин, гордокс. В последнее время применяют ингибиторы фосфолипазы (лидокаин 2%) и антиоксиданты (эмоксипин, диавитол).
Хронический панкреатит — воспаление поджелудочной железы продолжительностью более 6 мес, характеризующееся локальными некрозами в сочетании с фиброзом и недостаточностью функции железы. Хронический панкреатит наблюдается у 0,2—0,6% людей.
Этиология. Хронический панкреатит подразделяют на обструктивный, кальцифицирующий и паренхиматозный. Причинами обструктивной формы болезни могут быть желчнокаменная болезнь и холецистит, постхолецистэктомический синдром, рубцовые изменения в билиарной системе. Развитию кальцифицирующего хронического панкреатита способствуют алкоголь, избыточное потребление мяса и жиров, наследственная предрасположенность, лекарственные поражения (эстрогены, стероиды), эндокринные заболевания. Паренхиматозный хронический панкреатит вызывают вирусы гепатита В, Коксаки, паротита, мононуклеоза.
Патогенез. В основе морфологических изменений при хроническом панкреатите лежит сочетание деструкции ацинарного аппарата с прогрессирующим воспалительным процессом, приводящим к атрофии, фиброзу (циррозу) и нарушениям в протоковой системе поджелудочной железы, преимущественно за счет развития микро- и макролитиаза.
Клиника. Характерные симптомы хронического панкреатита: боли в эпигастральной области и левом подреберье, иррадиирующие в спину и усиливающиеся после еды, диспептические явления, значительная и быстрая потеря массы тела. Обструктивный хронический панкреатит развивается в результате обструкции главного протока поджелудочной железы и проявляется постоянным болевым синдромом. Кальцифицирующий хронический панкреатит характеризуется неравномерным лобулярным поражением. В протоках обнаруживают белковые преципитаты или кальцификаты. Отличается рецидивирующим течением с обострениями, напоминающими острый панкреатит. При паренхиматозной форме болезни развиваются очаги воспаления и участки фиброза, которые замещают паренхиму. Протекает с медленно прогрессирующими признаками экзокринной и эндокринной недостаточности.
Диагностика. При физикальном обследовании пациента часто отмечают дефицит массы тела, снижение тургора кожи, проявления гиповитаминоза. Во время обострения хронический панкреатит при пальпации области проекции поджелудочной железы выявляется болезненность; в моче во время обострения обнаруживается высокий уровень диастазы.
Ультразвуковое исследование в фазу обострения выявляет увеличение поджелудочной железы, неровность ее контуров, чередование участков повышенной (фиброз ткани) и пониженной (отек ткани) плотности. При длительном течении ПХ с помощью ультразвукового исследования можно также определить кальцификаты в поджелудочной железе.
Лечение. При обострении хронический панкреатит назначают дробное питание до 5 раз в сутки, диету с ограничением жиров и углеводов, в тяжелых случаях — голод на 1—3 дня. С целью подавления секреции железы и гиперацидности желудочного сока рекомендуют щелочные минеральные воды (Боржоми, Смирновская, Славяновская, Ессентуки № 4 и др.) и антациды (алмагель, фосфалюгель, гавискон, маалокс и др.) по 1—2 дозированные ложки 4 раза в день через 1 ч после еды и перед сном. Прием щелочей сочетают с назначением холинолитиков (атропина, хлорозила, метацина, платифиллина и др.), которые потенцируют и пролонгируют антацидный эффект. С той же целью применяют блокаторы Н2-рецепторов гистамина (ранитидин — 300 мг, фамотидин или квамател — 40 мг), а также ингибиторы протонной помпы (омепразол — 40 мг, пантопазол — 80 мг). Они резко снижают секрецию желудка и поджелудочной железы, значительно подавляют продукцию амилазы, липазы и трипсина. При тяжелом обострении и развитии дуоденостаза проводится непрерывная аспирация кислого желудочного содержимого с помощью тонкого зонда, введенного через нос.
В случае выраженного болевого синдрома парентерально вводят 2 мл 50% раствора анальгина с 2 мл 2% раствора папаверина или внутривенно капельно лидокаин (400 мг препарата в 100 мл изотонического раствора натрия хлорида). Для подавления активности ферментов применяют различные ингибиторы.
Источник