Панкреатит рецидивирующий хронический диета
 Хронический панкреатит диета и лечение
Хронический панкреатит диета и лечениеПод панкреатитом понимается воспаление поджелудочной железы, приобретающее хроническое течение. На сегодняшний день панкреатит — довольно распространенное заболевание, которым страдает большое количество людей разного пола и возраста. Проявляется панкреатит в зависимости от того, насколько сильно поражение поджелудочной железы.
Возникает патология у людей, которые злоупотребляют алкоголем, постоянно переедают, отдают предпочтение слишком острым и жирным продуктам. Впоследствии появляются воспалительные процессы, возникают болезненные и дискомфортные ощущения. Далее острая форма, как правило, переходит в хронический панкреатит, что требует лечения и соответствующей диеты. Даже после соблюдения всех врачебных рекомендаций быстрое выздоровление наступает достаточно редко, важно не допускать обострения патологии не запускать болезнь.
Как проявляется панкреатит?
Общие симптомы, развивающиеся при хроническом панкреатите, требующие незамедлительного лечения и соблюдения диеты, проявляются следующим образом:
- появляется чувство тошноты;
- возможна рвота;
- пропадает аппетит;
- возникают частые отрыжки;
- ощущение болезненности в области желудка.
Однако болевой синдром может отсутствовать и проявляться лишь в случае переедания, когда начинаются спазмы желчного пузыря и отек поджелудочной. В некоторых случаях боль отсутствует и возникает чрезмерный аппетит, постоянно хочется есть, при этом чувство насыщения не появляется.
Симптоматика зависит от разновидности заболевания, которое бывает:
- латентного течения (длительный период времени больной не ощущает никаких изменений);
- панкреатит с болевым синдромом (болезненность ощущается постоянно в области живота, иногда возникают приступы нестерпимой боли);
- хронический рецидивирующий панкреатит (болевой синдром возникает только в период приступов, не беспокоя больного в остальное время);
- панкреатит псевдоопухолевой формы (возникает довольно в редких случаях, характеризуется чрезмерным ростом фиброзной ткани, за счет которой размеры поджелудочной железы значительно увеличиваются).
Какие лечебные мероприятия используют для борьбы с патологией?
Для того чтобы определиться с наиболее адекватным лечением и диетой при хроническом панкреатите, специалисту необходимо оценить, насколько тяжелым является состояние пациента.
Если симптоматика только начала проявляться без каких-либо осложнений, специалист назначит терапию, которая будет заключаться в применении медикаментов и диетического стола.
В период обострения панкреатита, а также при плохом самочувствии и тяжелом состоянии пациента проводится незамедлительная госпитализация и лечебные мероприятия строго под врачебным наблюдением. Первоначальная помощь будет направлена на купирование болевого синдрома. Если заболевание стремительно прогрессирует или является слишком запущенным, проводится оперативное вмешательство, в ходе которого удаляют омертвевшие участки железы.
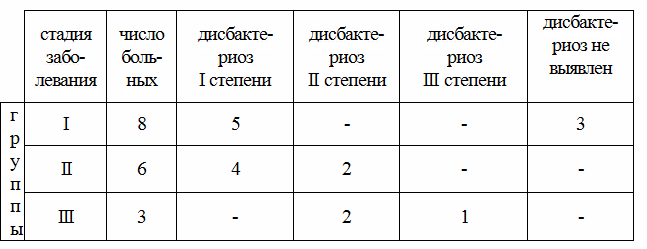
 Локальная плоскостная резекция головки поджелудочной железы
Локальная плоскостная резекция головки поджелудочной железы
Лекарственные средства для лечения панкреатита
Правильная диета и медикаментозное лечение хронического панкреатита помогут снять дискомфортные ощущения в области желудка. В первую очередь назначаются спазмолитики, которые уберут болезненность и спазмы. Наиболее распространенными являются Папаверин, Но-шпа и Баралгин. Также применяют препараты, регулирующие работу поджелудочной железы, например, Альмагель или Фосфалюгель.
При необходимости назначаются ферменты, способствующие лучшему усвоению пищи, к таким средствам относятся Панкреатин, Креон и прочие. Препараты принимают во время еды или после, запивая достаточным количеством воды (желательно щелочной минеральной).
Медикаментозное лечение длится 1,5-2 месяца в зависимости от степени тяжести заболевания. Определить дозировку или отменить препарат может только лечащий врач. Для хорошего результата после лечения хронического панкреатита следует соблюдать все рекомендации специалиста в домашних условиях и обязательно придерживаться назначенной диеты.
Как следует питаться при данной патологии?
В период после обострения хронического панкреатита больному в комплексе с лечением прописывают и диету № 5.
Диетическое питание поможет нормализовать функционирование пораженного органа, такая пища является щадящей для организма.
 При необходимости назначаются ферменты, способствующие лучшему усвоению пищи
При необходимости назначаются ферменты, способствующие лучшему усвоению пищи
Важно! Питание подразумевает под собой употребление повышенного количества белков, вместе с тем снижая углеводы и жиры.
Витамины также должны присутствовать в ежедневном рационе, блюда готовят исключительно на пару или в духовке.
Совет! Нельзя есть холодную и слишком горячую пищу, порции должны быть маленькими.
Какие продукты составляют меню?
С целью купирования симптомов и лечения обострения хронического панкреатита назначают диету с использованием таких продуктов:
- вчерашний хлеб из пшеницы;
- печенье типа «Мария»;
- жидкие разваренные каши – манная, гречка, рис, овсяная;
- запеканки из творога;
- Нежирный творог, кефир (сметану добавляют в готовую пищу);
- нежирные сыры твердых сортов.
Рекомендуются питательные, но легкие блюда из мяса и птицы, например, курица, кролик, индейка, говядина, отбираются части без жира. Главное, чтобы мясо было измельчено .
Ежедневно рекомендуются к употреблению овощные супы с мелко перетертым картофелем, тыквой, морковью и цуккини. В такие супы добавляют манную, гречневую, рисовую, овсяную крупу, иногда разрешается вермишель.
Диета включает овощи, которые запекают или отваривают: морковь, картофель, тыква, свекла, цветная капуста.
Из фруктов разрешаются некислые сорта (их можно запекать, тушить, готовить кисели и компоты на основе ягод и фруктов, свежих или сушенных). Различные полусладкие фруктово-ягодные подливки (муку не пережаривают на сковороде).
 Рекомендуются к употреблению овощные супы с мелко перетертым картофелем, тыквой, морковью
Рекомендуются к употреблению овощные супы с мелко перетертым картофелем, тыквой, морковью
Диета включает употребление нежирной запеченной или вареной рыбы, приготовленной на пару в измельченном виде, можно небольшими кусками. Разрешается омлеты из белков (не больше 2-х в день).
Растительное масло используют только в приготовленной пище, не более 15 мл, сливочное не более 30 г.
Стоп-продукты при хроническом панкреатите
Запрещено употреблять:
- свежую выпечку;
- супы на мясных и грибных бульонах, борщ;
- мясо и рыбу жирных сортов;
- различные полуфабрикаты;
- жирный творог, сметану и сливки;
- жареные и вкрутую сваренные яйца; бобовые;
- перловую, кукурузную и ячневую крупы, пшено.
Внимание! Нельзя есть чеснок, редис, щавель, лук и грибы.
Следует забыть различные сладости (шоколад, варенье, конфеты, торты). Бананы, инжир и виноград тоже под запретом.
Пряности, соусы также полностью исключаются из рациона, в незначительном количестве разрешается соль.
 Исключаем из рациона чеснок, редис, щавель, лук и грибы, пряности
Исключаем из рациона чеснок, редис, щавель, лук и грибы, пряности
Следует полностью отказаться от крепкого чая и кофе, сладкой газированной воды. Для человека, страдающего хроническим панкреатитом, необходимо обязательно соблюдать диету для предотвращения обострения заболевания.
Источник
 Хронический рецидивирующий панкреатит
Хронический рецидивирующий панкреатитВ 1963 году на Международной Марсельской конференции была принята классификация 5 видов панкреатита. Так, по соглашению ведущих специалистов в области гастроэнтерологии были выведены основные группы:
- Острый панкреатит.
- Острый рецидивирующий панкреатит с биологическим и клиническим восстановлением органа пищеварения.
- Хронический рецидивирующий панкреатит, характеризующийся острыми атаками и неполным восстановлением тканевой структуры поджелудочной железы.
- Обструктивный панкреатит, который обусловлен нарушением проходимости проточного железистого канала и наличием камнеобразования.
- Необструктивная хроническая форма панкреатита, которая характеризуется функциональным и/или анатомическим повреждением органа пищеварительной системы.
В этой статье мы постараемся дать полную оценочную характеристику всех клинических проявлений, причин, симптоматических признаков, методов диагностики и способах лечения одного из видов хронического течения заболевания – рецидивирующего панкреатита хронической формы.
 Диагностика панкреатита
Диагностика панкреатита
Причины и клиническое проявление болезни
Хронический рецидивирующий панкреатит наблюдается чаще всего при холелитиазе, или желчнокаменной болезни, которая характеризуется образованием конкрементов (камней) в жёлчном пузыре или желчевыводящих протоках. Причинно-следственным фактором возникновения хронической формы заболевания поджелудочной железы принято считать злоупотребление алкоголем в сочетании с обильным иррациональным питанием. К другим причинам хронического течения панкреатита можно отнести:
- вирусное поражение органа пищеварения;
- механическое повреждение, приводящее к сотрясению поджелудочной железы;
- эндоскопическое или хирургическое вмешательство, приводящее к травматическому состоянию;
- психогенное воздействие: нервное перенапряжение, стрессовая ситуация;
- спастическое состояние сосудов;
- мышечная атрофия на выходе панкреатических и/или желчных проточных каналов.
Немаловажное значение имеет отношение больного человека к курению.
Важно! По статистике Всемирной организации здоровья (ВОЗ), в 75% повышается риск заболевания у курящих людей.
При хроническом панкреатите, рецидивирующее течение болезни характеризуется экзокринной недостаточностью, то есть неполноценной выработкой поджелудочной железы внешнесекреторных железистых веществ (пищеварительных ферментов). Рецидивирующее состояние хронического панкреатита – это результат перенесенной острой формы заболевания, при которой в поджелудочной железе образуется псевдокиста. Накапливая жидкость, она увеличивается в размерах и за счёт сдавливания соседних анатомических органов вызывает болевой синдром, нарушая при этом функциональную работу двенадцатиперстной кишки, желудка и всей пищеварительной системы. Прогрессирование болезни приводит к истощению железистой ткани, разрастанию (фиброзу), замещению соединительных тканей паренхимы поджелудочной железы.
Важно! Хронический паренхиматозный панкреатит с рецидивирующим болевым синдромом может стать причиной повторного проявления острой формы панкреатита.
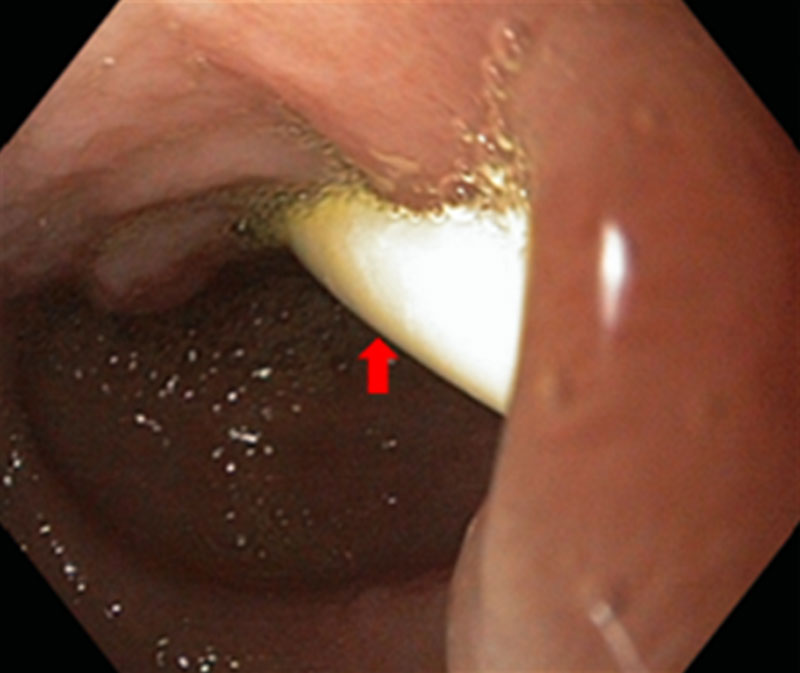 Псевдокиста поджелудочной железы
Псевдокиста поджелудочной железы
Как распознать хроническое течение болезни по симптоматическим признакам
Как правило, перед началом болевого синдрома у пациента наблюдается стеаторея, то есть каловые массы имеют жирный и блестящий окрас, зловонный запах и плохо смываются водой со стенок унитаза. Из-за нарушения желчного оттока у некоторых больных появляется так называемая механическая желтуха, которая окрашивает кожный покров в жёлтый цвет. В дальнейшем панкреатическая «драма» продолжает доставлять дискомфорт человеку. Болевой синдром имеет опоясывающий характер, который иррадиирует в левую часть спины, затрагивая область лопатки, подреберья и эпигастрия, то есть проекционную область желудка. При диагностическом осмотре в результате пальпации специалисты отмечают недвижимое уплотнение в околопупочной зоне, что может свидетельствовать о начале ракового новообразования на поджелудочной железе. К другим клиническим симптомам рецидивирующего панкреатита при хроническом течении относятся:
- ухудшение самочувствия больного;
- метеоризм, диарея, а также запор;
- тошнота и постоянные рвотные позывы;
- повышенное слюнотечение.
Нередко причиной такой симптоматики становится нарушение диетических норм питания и/или злоупотребление алкогольными напитками. Также эмоциональное перенапряжение и/или стрессовые ситуации могут вызвать очередной приступ хронического обострения органа пищеварения. Болевой синдром может доставлять дискомфорт человеку от нескольких часов до 5-7 дней.
Важно! При первых симптоматических признаках рецидивирующего хронического панкреатита следует немедленно обращаться к гастроэнтерологу или участковому терапевту, которые окажут квалифицированную медицинскую помощь и предложат дальнейшие лечебные действия.
Диагностика и комплексная терапия при рецидивирующем состоянии
Помимо стандартного диагностического обследования, которое включает в себя ультразвуковое сканирование (УЗИ) органов брюшной полости и компьютерную томографию, необходимо определить функциональное состояние экзокринной системы органа пищеварения. Обязателен лабораторный анализ экскрементов (копрограмма) — микроскопическое исследование на предмет выявления непереваренной пищи. Оценочное состояние экзокринной системы поджелудочной железы позволяет определить дальнейшие действия по эффективности заместительной ферментной терапии и подобрать соответствующую программу комплексного медицинского воздействия.
Лечение хронического рецидивирующего панкреатита требует индивидуального подхода к каждому больному, так как следует учитывать возрастные, половые и физиологические особенности пациента. К общей схеме комплексного лечения можно отнести лечебное голодание в первые 2-4 дня стационарного лечения и строгую диету в последующие дни. Наиболее распространённым и рациональным является диетическое питание по методике М. И. Певзнера (диета №5). Диета была разработана автором в середине XX столетия и пользуется популярностью в наши дни.
Важно! Диетический стол № 5 – это оптимальное количество органических компонентов (белков, жиров и углеводов), которые необходимы человеку по его физиологическим потребностям при заболеваниях органов пищеварительной системы, печени, жёлчного пузыря и желчевыводящих протоков при любых стадиях обострения.
Суточная энергетическая ценность употребляемых продуктов не должна превышать 2000-2500 ккал. Ежедневной нормой потребления органических веществ принято считать:
- углеводы – 250-350 г;
- жиры – 70-80 г;
- белки – 90-100 г.
 Правильное питание — залог успешного лечения панкреатита
Правильное питание — залог успешного лечения панкреатита
Все продукты питания должны быть термически обработаны, то есть запечены в духовке или отварены. Рекомендуемое суточное число приемов пищи должно быть не менее 5-6 раз. Традиционной схемой медикаментозного лечения, является диагностический стандарт № 125 от 17 апреля 1998 года, разработанный Министерством здравоохранения Российской Федерации, который предусматривает применение фармакологических лекарственных средств. Тактика терапевтического воздействия следующая:
- В случае хронического или острого течения заболевания необходима срочная и непрерывная аспирация панкреатического сока, а также внутривенное введение фармакологических препаратов, обеспечивающих секреторное снижение желудочного содержимого. К таковым относятся Ранитидин, Фамотидин и другие фармакологические комбинации.
- При необходимости во избежание гиповолемического шока больному вводится определённое количество инсулина.
- Для подавления желудочной и панкреатической секреции и для купирования болевого синдрома вводятся ингибиторы: Рабепразол, Омепразол, Эзомепразол и другие фармакологические лекарственные препараты.
- Ферментная токсемия, определяющая степень тяжести заболевания, устраняется форсирующими дозами диуретиков: Маннитол, Лазикс и прочие препараты.
Кроме этого, необходимо обеспечить снижение кровяного давления в желчевыводящей протоковой системе поджелудочной железы. Достигается это с помощью миотропных спазмолитиков (Мебеверин, Дротаверин и пр.) и холиблокаторов (Платифиллин, Гастроцепин и пр.). Все дальнейшие действия по медикаментозному лечению должны быть направлены на восстановление панкреатического секрета и качественное обеспечение оттока в желчевыводящих каналах. При необходимости применяется антибактериальная терапия. Показанием к оперативному вмешательству служит несостоятельность фармакологической коррекции органа пищеварения.
 При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
При рецидивирующем панкреатите необходимо принимать комплекс медикаментов
Прогноз при хроническом панкреатите
Благоприятный прогноз выживаемости при хроническом состоянии можно обеспечить с помощью строгой диеты, отказа от курения и употребления алкоголя, адекватного и своевременного медицинского воздействия, а также при условии соблюдения всех рекомендаций лечащего врача. Тяжелые осложнения могут привести к летальному исходу.
Следите за собой и будьте всегда здоровы!
Источник
Хронический панкреатит – часто встречающее аномальное явление, которое может появиться у каждого человека. Для его лечения врачи рекомендуют не только лекарства и витаминные комплексы. Для более эффективного закрепления действия медикаментов, нужно соблюдать особый диетический стол.
В чем же заключается диета при обострении хронического панкреатита, и что необходимо о ней знать?
Факторы появления и симптомы панкреатита

Патологию характеризуют воспалительные рецидивы в поджелудочной железе, вследствие чего нарушается корректная работа ее гормонов и ферментов. Чем сильнее прогрессирует недуг, тем большее разрушающее влияние панкреатические ферменты оказывают на ткани поджелудочной железы.
Воспалительные явления могут быть следствием острой степени панкреатита. Однако патология может быть и самостоятельно образующим проявлением, если пациент переболел атеросклерозом, циррозом печени, желтухой или злоупотребляет жирной едой и алкоголем.
Симптоматическая картина:
- Тяжесть в желудке после еды.
- Изжога, жжение, как результат повышения кислотности в тонком кишечнике.
- Вздутие живота.
- Сильная боль с правой стороны пупка.
- Сладковатый привкус и неприятный запах в ротовой полости.
- Отрыжка, тошнота.
- Накопление токсичных веществ в организме, что чревато самоотравлением.
- Частый стул (жидкого и маслянистого характера).
- Нарушение производства инсулина.
- Ощущение голода.
- Отек и опускание верхних век.
- Покраснение кожи.
- Сухость губ.
Щадящее питание при обострении хронического панкреатита – это всего лишь преходящая необходимость, которой нужно придерживаться, пока система поджелудочной железы не окрепнет и не вернется к своим естественным рабочим обязанностям.
Продолжительность соблюдения лечебного меню — не меньше 12 месяцев.
Особенности диетического рациона во время приступа

Диета при хроническом панкреатите во время обострения подразумевает приготовление блюд, богатых на белок. Продукты, со значительным присутствием жиров и углеводов на время лечения нужно убрать из рациона либо свести их прием к минимуму, так как они неблагоприятно влияют на желчный пузырь и поджелудочную железу. В некоторых случаях допускается очень малая доза растительного масла.
- Белок способствует быстрому возрождению травмированных участков поджелудочной железы.
- В отношении углеводов не имеется особых запретов, но если у пациента имеется предрасположенность к сахарному диабету, лучше убрать из питания все продукты с присутствием сахара.
Диета при хроническом панкреатите поджелудочной железы при обострении подразумевает резкое снижение присутствия соли в еде. Употребление абсолютно несоленой пищи позволяет за 2-3 недели существенно уменьшить отек воспаленной железы.
Если отмечается обострение хронического панкреатита, то диета должна полностью состоять из жиденьких и протертых блюд, которые кушают теплыми, но никак не холодными или горячими.
Вся еда готовится без соли и тем более без каких-либо специй и приправ. Разрешается пресный кефир, пюреобразные супчики, реденькие кашки, приготовленные на воде из рисовой, овсяной, манной или манной крупы. Очень полезны овощные пюре, творог с малым процентом жирности, некрепкий и без сахара чай.
Далее в питание при обострении хронического панкреатита постепенно вводятся новые продукты: белки яиц, постные мясо и рыба, желе, белый хлеб (слегка подсушенный или в виде сухариков).
Порции соответственно должны быть небольшими, но кушать нужно как можно чаще. Подобная схема питания помогает предупредить случайное переедание, которое в этом случае совсем нежелательно. Шестиразовая еда на протяжении дня считается оптимальным вариантом.
Особенности меню после осложнения
Как только самочувствие больного улучшится, а признаки усугубления болезни снизятся, ни в коей мере нельзя прерывать диету. Система поджелудочной железы еще очень слабая и не сможет справиться с дополнительными нагрузками. Диетическое питание поможет предупредить повторный рецидив болезни.
Диета после обострения хронического панкреатита допускает присутствие тушеных, вареных, запеченных, либо паровых блюд, которые потом протирают. Готовую еду нужно кушать исключительно в теплом виде, и сравнительно небольшими порциями, но часто 4-6 раз за день.
Вариант дневного меню:
1 прием пищи: жидкая манная каша на молоке и воде, слабозаваренный чай;
2 прием пищи: творожная запеканка либо протертый творог, кисель;
3 прием пищи: суп-пюре из овощей, паровые тефтели из куриного мяса с гречей, ягодное суфле, вода или не крепкий чай;
4 прием пищи: рыбное суфле с тушеными овощами, отвар шиповника;
5 прием пищи: йогурт или стакан нежирного кефира.
Основные нюансы питания
Гибкая диета при заболевании: «хронический панкреатит в стадии обострения» обладает рядом особенностей.
Постные мясо и рыба, используемые в диетическом меню предупреждают нежелательные жировые преобразования печени у пациента. Аналогичной способностью обладает некислый обезжиренный творог домашнего приготовления. Из магазина для этих целей совершенно не годится.
Белок присутствует в рисе, сухариках, подсушенном хлебе, гречке, манке, овсянке и макаронах.
Жиры предпочтительней использовать животного происхождения. Сливочное масло рекомендуется добавлять в готовую еду непосредственно перед самим ее употреблением. В отношении растительного масла можно сказать, что оно позволительно только в тех ситуациях, если оно хорошо переносится пациентом.
Углеводы имеются в сахаре, джеме, меде, различных сиропах, сухарях и так далее.
Перечень продуктов, которые разрешено употреблять

Диетологи рекомендуют использовать в диетических блюдах такие продукты питания, как:
- Телятина, говядина, постная свинина, кроличье, куриное и индюшиное мясо.
- Нежирная рыба, особенно минтай, щука, треска, камбала.
- Крупы: рис, овсянка, манка. Ячневые и кукурузные каши также можно использовать в меню, но не очень часто.
- Макаронные изделия.
- Молоко (только для приготовления молочных супов, каш и киселей). Намного полезней свежая кисломолочная продукция.
при стабильном улучшении самочувствия можно неострые сорта сыра. - Яйца (для приготовления паровых омлетов).
- Яблоки некислых сортов (запекают, готовят пюре, компоты).
- Картофель, патиссоны, свёкла, кабачки, морковка содержать в себе углеводы.
Все овощные блюда готовятся на паровой бане или отвариваются в воде. Отварные овощи лучше перетирать в пюре, добавив в него немного крупяного отвара.
Продукты, которые не рекомендуются при болезни

Специалистами разработан список продуктов, которые не следует употреблять при развитии обострения болезни:
- Избегать в питании утиного, гусиного мяса, а также баранины, сала.
- Нельзя есть жареное мясо и такие же котлеты.
- Откажитесь от шашлыка и всей колбасной продукции, тоже самое можно сказать и о всех мясных деликатесах.
- Запрещены все виды мясных и рыбных консервов, в их числе и тушенка.
- Не следует употреблять наваристые мясные бульоны и холодец.
- Уберите из своего меню все виды жирной рыбы: скумбрия, осетр, лосось, угорь, сом, сельдь.
- Соленая и копченая рыба также категорически не рекомендуется в фазе обострения болезни.
- Жирный творог, кислую сметану также нужно убрать из своего рациона.
- Под запретом все виды копченного и острого сыра.
- Не употреблять яичницу и приготовленные вкрутую яйца.
- Многие овощи, с высокой остротой и кислотностью: редиска, свежий лук, щавель, помидоры, хрен, шпинат и все виды бобовых.
- Стоит избегать все кислые или сильно сладкие фрукты: апельсины, клюква, виноград, инжир, финики.
- Уберите из своего меню всю сдобную выпечку, торты.
- Избегать употребление шоколадных конфет и мороженого.
- Нельзя употреблять квас, а также популярные напитки: какао, кофе, крепкий чай.
- Абсолютно нельзя никакую алкогольную продукцию.
- Категорически запрещены острые специи и различные приправы.
- Не рекомендуется использовать для приготовления еды маргарин, свиной и говяжий жир.
Прежде чем приступать к диете, в случае появления обострения хронического панкреатита, непременно посоветуйтесь с лечащим врачом.
Грамотно подобранная диетическая карта поможет в короткий срок не только побороть рецидивное проявление недуга, а также предупредить его повторное возвращение в будущем. Диета должна соблюдаться на всем протяжении терапии болезни, в том числе и в реабилитационный период. К слову, такие диеты не состоят из дорогостоящих продуктов, а приготовление блюд из них, не занимает много времени.
Загрузка…
Источник