Панкреатит реактивный мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Реактивный панкреатит.
Реактивный панкреатит
Описание
Реактивный панкреатит. Острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Дополнительные факты
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой реактивного панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.
Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и тд Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на повышенный метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
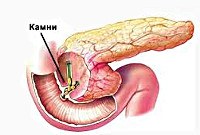
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Реактивный панкреатит – острый асептический процесс, протекающий в поджелудочной железе. Возникает на фоне патологии пищеварительного тракта и других органов. Особенность заключается в быстром регрессе симптоматики после начала лечения.
При возникновении болезни происходит спазм протоков поджелудочной железы. Из-за этого ферменты не попадают в пищеварительный тракт, остаются внутри железы. Из-за этого происходит нарушение целостности слизистой, развитие воспалительного процесса.
Код по МКБ-10
Реактивный панкреатит не имеет кода по МКБ-10.
В классификации выделен острый (К 85) и хронический (К 86). По статистическим данным форма встречается в 35-40 случаях на 100 тыс. населения. Это значит, что у 52 человек в России диагностируют реактивный панкреатит. Большинство заболевших – мужчины. По статистике, летальный исход наблюдается часто. Примерно в 20-25% случаев.
Причины
 Заболевание не является самостоятельным. Может выступать в качестве ответной реакции на продукты питания или другие воспалительные процессы органов пищеварения, стрессы и лекарственные препараты.
Заболевание не является самостоятельным. Может выступать в качестве ответной реакции на продукты питания или другие воспалительные процессы органов пищеварения, стрессы и лекарственные препараты.
Основные причины:
- Погрешности в рационе. Развитие панкреатита реактивной формы наблюдается при злоупотреблении жирной, острой и соленой пищи. Она раздражает тонкие стенки желудка и кишечника. При пищевом нарушении желудок перестает нормально функционировать, возникает атония.
- Вредные привычки. К ним относится алкоголь и курение. Табачный дым содержит больше 10 химических веществ. Он попадает в желудок и кишечник, медленно разрушает слизистую оболочку.
- Заболевания ЖКТ. Часто реактивный панкреатит возникает на фоне холецистита, сосудистых и инфекционных патологий. Иногда связан с отравлением тяжелыми химическими составами. Спровоцировать возникновение панкреатита может гастрит, язвы, атеросклероз.
- Лекарства. Бесконтрольное применение медикаментов приводит к нарушениям слизистой желудка и кишечника. Витамины, антибиотики и противовоспалительные средства, особенно в форме таблеток, должны применяться строго по инструкции.
Симптомы реактивного панкреатита
Клиническая картина появляется в течение нескольких часов после воздействия провоцирующего фактора. К проявлениям основного заболевания присоединяются признаки поражения поджелудочной железы.
Появляется сильная опоясывающая боль, которая усиливается при приеме пищи. Но ее характер не столь сильных, как при других формах воспалительных процессов поджелудочной железы.
Боли сопровождаются тошнотой, которая переходит в рвоту. В массах можно заметить примеси слизи и желчи. Поскольку рвота приводит к повышению внутрипротокового давления, после нее боль усиливается. Ее основная локализация – верхняя часть живота с переходом в левое подреберье. Точная локализация зависит от размера воспаленного участка.
При отсутствии лечения состояние больного усугубляется. Это связано с попаданием протеолитических ферментов в кровь. Появляются признаки интоксикации, повышается температура тела, падает давления.
У детей симптоматика схожа. Кроме описанных выше симптомов можно обнаружить расстройство стула. Кал становится желтым со слизью. Иногда наблюдается запор. Моча темнеет, кожа может приобрести желтоватый оттенок. У новорожденных детей возникают периоды резкого крика и плача.
Осложнения
Игнорирование признаков болезни, отсутствие диеты и лечения может привести к некрозу тканей поджелудочной железы. Этот процесс практически необратимый.
При остром течении последствия могут появиться в первый день болезни. Поэтому обращение за помощью должно быть незамедлительным.
Среди последствий выделяют:
- перитонит;
- панктеатогенный шок;
- флегмона или абсцесс забрюшинного пространства;
- кровотечения из органов ЖКТ;
- появление некроза;
- образование панкреатических свищей.
Диагностика
Одним из главных методов является сбор анамнеза. В процессе опроса выявляются текущие и хронические заболевания, условия жизни. Эти сведения нужны для определения методов диагностики.
Берутся биохимические и клинические анализы крови. При повышенном уровне лейкоцитов предполагают наличие воспаления. Высокие показатели амилазы и липазы говорят о патологии в поджелудочной железе.
Одним из самых точных методов является компьютерная томография. При необходимости с помощью рентгеноконтрастных веществ усиливают полученное изображение.
ЭРХПГ – еще одна техника, позволяющая сделать рентген желчных протоков. Используется для выявления причины воспаления органа, позволяет правильно составить схему лечения.
Терапия у взрослых и детей
 Лечение проводится в условиях стационара. Начинается с устранения болевого синдрома и внутривенных вливаний, необходимых для дезинтоксикации организма.
Лечение проводится в условиях стационара. Начинается с устранения болевого синдрома и внутривенных вливаний, необходимых для дезинтоксикации организма.
Эффективны спазмолитики (Дротаверин, Спазмалгон, Но-шпа и другие). При выраженной боли дополнительно применяется Нурофен, Баралгин или Ибупрофен.
Схема лечения включает и прием других лекарств:
- Капельницы с сильными обезболивающими средствами.
- Мочегонные средства, необходимые для улучшения оттока мочи.
- Препараты, препятствующие формированию в больших количествах поджелудочного сока.
- Ферментные препараты для восстановления правильной работы ЖКТ.
В некоторых случаях не обходится без хирургического лечения. Особенно если произошло формирование ложных кист.
Есть пациенты, которые не могут самостоятельно питаться. Им назначается нулевая диета и парентеральное питание. Оно поддерживает поступление питательных веществ в организм. Для лечения могут использоваться и антибиотики.
Диета
Главным элементом терапии реактивного панкреатита является диета. Она нужна для обеспечения нормальной работы поджелудочной железы. Устанавливается новый образ жизни.
Исключаются из рациона пряные, жирные, жареные блюда, копчености, спиртосодержащие напитки, шоколад, газировка, соленья, консервы.
Еда должна быть маложирной, низкокалорийной. Порции еды – небольшие, при этом теплые. Принимать еду следует 5-6 раз в день. Акцент можно сделать на белковой пище, но в острый период от нее тоже стоит отказаться на несколько дней.
Мясо и рыбу нужно готовить на пару. Любые продукты питания, приготовленные в отварном виде, должны быть измельчены на мелкие кусочки.
В процессе ремиссии меню расширяется, но необходимо придерживаться некоторых принципов, которые не позволят вновь развиться заболеванию:
- Не нарушайте рекомендованную диету.
- Не голодайте.
- Соблюдайте график приема пищи.
Строгая диета длится не меньше трех месяцев, а основы правильного питания придется соблюдать всю жизнь.
В заключение отметим, что прогноз при неосложненном течении реактивного панкреатита благоприятный. В целях профилактики рекомендуется регулярно проходить медицинский осмотр, отказаться от вредных привычек.
Загрузка…
Источник
 В медицинской практике реактивный панкреатит – это патология (воспаление) поджелудочной железы, спровоцированное другими заболеваниями.
В медицинской практике реактивный панкреатит – это патология (воспаление) поджелудочной железы, спровоцированное другими заболеваниями.
Всемирная организация здравоохранения, во избежание путаницы в идентификации заболеваний, ввела единую международную классификацию болезней – МКБ-10 (десятого пересмотра), состоящую из 21 разделов.
Код по МКБ 10 — К86, закреплен за реактивным панкреатитом.
Патогенез
 Это заболевание проявляется на фоне дисфункции протоков, по которым вырабатываемые ферменты попадают в желудок.
Это заболевание проявляется на фоне дисфункции протоков, по которым вырабатываемые ферменты попадают в желудок.
Воспаление начинается при полном или частичном перекрывании этих средств коммуникации либо из-за сброса в них содержимого кишечника.
Коль скоро мы заговорили о причинах реактивного панкреатита, то необходимо назвать патологии, которые чаще всего становятся причинами его возникновения.
К ним относят:
- вирусный гепатит;
- калькулезный холецистит;
- желчнокаменная болезнь;
- обостренный гастрит хронического типа;
- разнообразные кишечные инфекции;
- цирроз печени;
- дискинезия желчевыводящих путей.
Кроме того, есть ряд негативных обстоятельств, которые не относятся к заболеваниям, но могут самым решительным образом спровоцировать данный недуг, как то:
- травма живота;
- чрезмерное употребление алкоголя;
- жирная, жаренная, острая пища;
- прием некоторых медикаментов;
- последствия отравления организмом промышленными и бытовыми ядами, грибами, тяжелыми металлами, радиоактивным заражением.
Видео от эксперта:
Симптомы и проявления болезни
На начальном этапе симптомы реактивного панкреатита у взрослых проявляют себя вяло.
Зачастую сам больной и его близкие не обращают особого внимания на признаки:
- вздутие живота;
- боли и тяжести в животе;
- изжога и отрыжка;
- тошнота.
Чаще всего они прибегают к симптоматическому лечению, используя традиционные методы.
Обращение к врачу следует только тогда, когда у больного из-за наступившей обширной интоксикации организма повышается температура, открывается рвота, наступает озноб.
Хотя вызвать тревогу должно появление и других признаков:
- острая режущая боль в области подреберья;
- сухость во рту;
- болезненные приступы икоты.
Стоит напомнить, что вначале статьи речь шла о болезнях-провокаторах, ставших причинами заболевания.
Так вот, они на общий фон панкреатита накладывают или добавляют свои характерные штрихи:
- желчнокаменная болезнь отдается болью в правом подреберье;
- при кишечной инфекции поднимается температура и открывается диарея;
- цирроз проявляется отеком и увеличением печени.
По мере развития болезни проявляется более тяжелая симптоматика: температурная лихорадка, затрудненное дыхание, одышка, липкий пот.
Обратите внимание! Один из ярких признаков возникновения реактивного панкреатита – это мгновенная реакция организма в виде тошноты при виде жирной пищи. Так он задействует свои психологические защитные механизмы.
Признаки реактивных изменений поджелудочной железы у ребенка
Прежде чем говорить о признаках, не мешает остановиться на причинах возникновения «взрывной» реакции у детской поджелудочной железы.
Узнаете пример? Природа, дача, берег реки, шашлык из свиной шейки, жареные колбаски, куриные крылышки, стейки – все ребенку «на здоровье». Да еще, всенепременно, с кетчупом или майонезом – ребенок-то любит. Потом для душевного разговора – пиво родителям, а крашеный напиток с чипсами, жареным арахисом, солеными сухариками, вялеными рыбными палочками – ребенку. На десерт пироженку. А ночью и или даже уже вечером, родители в панике набирают «03».
Малоубедительный пример? Тогда можно вспомнить еще жареную курочку на бабушкин день рождения или шаурму из будки на улице, съеденную тут же, с помощью грязных детских рук.
К сожалению, примеров халатной, а зачастую преступной беспечности родителей хоть отбавляй.
Видео от доктора Комаровского о проблемах с пищеварением у детей:
Теперь о самих признаках. Реактивный панкреатит у детей имеет характерную симптоматику, которые родители просто обязаны знать.
Наиболее яркие из них:
- приступы рвоты, не дающие облегчения ребенку;
- болезненный желтый цвет кожного покрова;
- темного цвета моча;
- кал неестественно светлого цвета;
- высокая температура, озноб, лихорадка.
Неопытные мамы при оказании помощи ребенку опираются на чей-то опыт и свое всезнайство. При этом панкреатит начинают бесконтрольно подавлять лошадиной дозой антибиотиков.
В результате этого насилия неокрепшая поджелудочная железа ребенка отвечает рвотой, температурой, а дисбактериоз становится причиной неуправляемой диареи, обезвоживающей организм, что еще более усугубляет состояние малыша.
Важно! Не занимайтесь самолечением – это опасно не только для здоровья, но и для жизни ребенка. Немедленно обращайтесь к врачу или вызывайте скорую медицинскую помощь.
Диагностика заболевания
Чтобы диагностировать заболевание нужен не только опытный врач, коим является эндокринолог, но и еще обширный инструментарий, которым обладает современная медицина.
Формы и методы диагностики включат себя:
- Сбор анамнеза. Этот способ, предполагающий опрос больного и лиц его окружающих, позволяет получить информацию об образе жизни больного, режиме питания, отдыха, склонности к аллергии, наличии наследственных заболеваний, что в дальнейшем поможет поставить окончательный диагноз.
- Анализ крови. Важный этап диагностики, ибо клиническое и биологическое изучение состава крови позволяет выявить повышенный уровень лейкоцитов, амилазы и липазы, свидетельствующие о наличии воспалительных процессов в организме.
- Компьютерная томография. В сравнении с рентгеновским методом обследования КТ дает более информативную картину, по качеству превышающую своего старого собрата в сотни раз.
- Ультразвуковое исследование – УЗИ. Выявить камни в почках иногда удается только при использовании этого метода обследования.
- ЭРХПГ. Не останавливаясь на расшифровке, отметим, что это специализированный рентген-метод, позволяющий определить патологию желчного пузыря, желчных протоков, поджелудочной железы, печени, включая такое заболевание, как панкреатит.
- Фиброэзофагогастродуоденоскопия. Сложное название метода можно понять, указав, что обследование проводится с помощью эндоскопа – такого видеозонда. Именно он позволяет сделать заключение о необходимости проведения биопсии – взятие образцов ткани из пораженного места для проведения ее дальнейшего изучения.
- Анализ мочи. Это самое распространенное исследование. На основании проведенного анализа делаются выводы о работе мочевыделительной системы организма, наличии заболеваний и функционировании других человеческих органов.
Лечение патологии
Выбирая конкретную стратегию лечения и инструментарий воздействия на болезнь, врач преследует вполне определенные цели:
- Снятие воспаление и купирование отека поджелудочной железы.
- Вывод токсинов из организма человека.
- Восстановление баланса секреции панкреатических соков.
Если панкреатит протекает по простой схеме и не осложнен дополнительными заболеваниями, ухудшающими общую картину, то врачи, как правило, назначают лекарства из следующих групп:
- Ферменты,
 улучшающие процесс пищеварения: Креон, Мезим, Панзинорм.
улучшающие процесс пищеварения: Креон, Мезим, Панзинорм. - Ветрогонные препараты (снижающие образование газа в желудке и кишечнике): Эмпумизан, Гаскон Дроп, Метеоспазмил, Релцер, Антифлат Ланнахер.
- Спазмолитики: Но-Шпа, Платифилин.
- Антибиотики: Таблетки – Азитромицин, Абактал, Амоксиклав, Сумамед. Внутримышечные препараты – Цефотаксим, Ампиокс, Доксициклин, Цефтриаксон.
- Обезболивающие лекарственные формы: Диклофенак, Ибупрофен.
Питание для больных
Секрета большого не будет и фраза не повергнет в шок, если вы прочтете, что диета при панкреатите – это не только питание, но и продолжение лечения, к которому нужно относиться крайне ответственно.
Однако подходы к организации диетического питания при остром панкреатите имеют ряд особенностей.
К ним можно отнести следующее:
- Не делайте перерывов в питании. Регулярность – это тот принцип, который необходимо соблюдать неукоснительно. В течение дня необходимо 5–6 приемов пищи (3 основных + 2-3 дополнительных).
- Порции должны быть малокалорийными и небольшими.
- Принципиальное условие – температурный режим. Пища должна быть теплая. Не должны ощущаться ни холод, ни высокая температура – это должно быть 40–50 градусов.
- Структура пищи – она не должна содержать грубую клетчатку и волокна, требующие для переваривания дополнительные усилия со стороны ЖКТ. Желательно, чтобы пища готовилась на пару и была протертой.
- Химический состав должен быть щадящим. Для этого необходимо следить за потреблением белков, жиров и углеводов.
- Исключить легкоусвояемые углеводы: сахар, мед, варенье, джемы.
Рекомендуемые к употреблению продукты и блюда:
- Нежирная рыба и мясо (домашняя курица, молодая говядина, телятина).
- Овощные отвары и супы с добавлением круп и макарон.
- Галеты, сухари, подсушенный белый хлеб.
- Нежирные кисломолочные продукты.
- Каши из круп: гречневая, манная, рисовая, овсяная — жидкой консистенции или, как говорят в народе, «болтушка».
- Суточная норма масла: растительное – до 15 граммов, сливочное – до 30 граммов. Нужно правильно понимать эту норму, т. е. с учетом приготовления на них других блюд.
- Питье – некрепкий чай, отвары шиповника, компоты, натуральные соки (с низким показателем гликемического индекса во фруктах).
- Рекомендованные овощи: морковь, цветная капуста, тыква, свекла, зеленый горошек, но только в отварном или запеченном виде.
Важно! В весенне-летний период воздержитесь от употребления в пищу ранних овощей, ягод и фруктов, таких, как огурцы, помидоры, клубника, дыни, арбузы – это чревато введением в организм токсинов в виде нитратов.
Категорически запрещено больному принимать в пищу:
- сдобное тесто и свежий хлеб;
- колбасу и мясо в жареном, копченом и вяленом виде;
- острые и жирные сыры;
- борщи, щи, приготовленные на бульонах из мяса, рыбы, грибах;
- жирную сметану;
- бараний и свиной жир;
- фрукты кислых сортов;
- соленья и маринады;
- различные бобовые;
- щавель, шпинат, редьку, редис, капусту белокочанную;
- сладости, пряности, торты, мороженое;
- алкоголь в любом виде.
Важно! Необходимо помнить аксиому: невозможно вылечить панкреатит, употребляя таблетки, но не придерживаясь диетического питания. Строгое питание способно оградить вас от рецидивов и лекарств.
Видео от доктора Малышевой:
Средства народной медицины
Использование народных средств полезность и эффективность которых проверена веками не оспаривают даже именитые головы от медицины. Умелое и грамотное их применение значительно ускоряет процесс выздоровления, ибо они обладают спазмолитическим эффектом, а также желчевыводящими, успокоительными, болеутоляющими, антибактериальными свойствами.
Отвары из целебных трав
Как готовить отвар: травяной сбор в количестве 10 грамм (2 столовых ложки), помещенный в стеклянную посуду, заливают 200-ми граммами горячей воды. Затем закрывают крышкой и помещают на 30 минут на водяную баню. После этого охлаждают в течение 20 минут, процеживают и сливают в емкость.
Травяной сбор покупают в аптеке или готовят из отдельно купленных трав.
Сбор №1:
- Перечная мята – 3 части.
- Укроп (семена) – 3 части.
- Боярышник (плоды) – 2 части.
- Ромашка (цвет) – 1 часть.
Принимать по половине стакана 3 раза в день через час после приема пищи.
Сбор №2:
- Спорыш (трава) – 1 часть.
- Зверобой – 1 часть.
- Кукурузные рыльца – 2 части.
- Березовые листья – 2 части.
Принимать по половине стакана после еды 4 раза в день.
Сбор №3:
- Плоды шиповника – 2 части.
- Хвощь полевой (трава) – 1 часть.
- Зверобой – 1 часть.
- Крапива – 1 часть.
Принимать до еды, полстакана, 4 раза в день.
Сбор №4 — все по одной части:
- Чистотел.
- Плоды аниса.
- Кукурузные рыльца.
- Корень одуванчика.
- Трава фиалки трехцветной.
- Трава горца птичьего.
Принимать за 20 минут до еды стакан отвара, 3 раза в день.
Сбор №5:
- Листья трифоли – 3 части.
- Кора крушины – 4 части.
- Трава чистотела – 3 части.
- Корень одуванчика – 4 части.
- Листья перечной мяты – 3 части.
Принимать по половине стакана 3 раза в день за 30 минут до еды.
Сокотерапия
Ингредиенты:
- Морковный сок – 75 мл.
- Картофельный сок – 75 мл.
- Масло оливковое – 1,2 чайной ложки.
Все компоненты готовятся и смешиваются непосредственно перед употреблением.
Врачи, как правило, при неотягощенном реактивном панкреатите дают благоприятный прогноз. С началом применения комплексной терапии симптомы сразу проявляют тенденции к регрессу.
Профилактика болезни заключается в выявлении и диагностировании на ранней стадии признаков заболевания, а также в устранении вредных привычек и соблюдения режима здорового питания.
Источник

