Панкреатит реактивный банан ребенок
Уже давным-давно бананы перестали считаться экзотическим удовольствием в России. Фрукт (точнее, ягода), привезенный с юга, стал частым гостем праздничных столов, и найти бананы в магазине теперь легко даже в зимнее время года. Когда человек заболевает панкреатитом, вкусовые предпочтения учитываются нечасто, остаётся лечебная диета для поджелудочной железы. Рассмотрим, разрешено ли вводить бананы в рацион больного панкреатитом.
Полезные свойства банана
Разумеется, ягода, ставшая настолько любимым деликатесом, содержит полезные вещества. В составе:
- витамины группы B и C;
- наличие полезной клетчатки;
- железо;
- углеводы;
- фосфор;
- кальций;
- калий.
Для здоровой поджелудочной железы витамины чрезвычайно полезны. При развитии панкреатита относиться к банану нужно осторожней. Обязательна консультация врача, прежде чем принимать решительные действия.
В каком виде употреблять банан при панкреатите
Бананы при заболевании врачами разрешаются, причём показаны в виде, легком для переваривания.
Несколько идей для приготовления банановых блюд:
- протереть ягоду либо протолочь (полезные вещества остаются, переваривать легко);
- запечь в духовке;
- приготовить банановый компот либо отвар;
- нарезать, добавить в кашу, суфле. В небольших количествах кусочки банана кидают в простоквашу, украшают нарезкой диетические торты;
- готовить детское пюре.
Компоты и отвары – лучшая из возможных идей, пить подобные напитки допускается ежедневно. Разумеется, известна определенная мера, съедать больше штуки ежедневно пациентам не рекомендуется. На отвар указанная норма тоже распространяется.
Как полагается употреблять
Суточная норма бананового плода легко заменяется баночкой детского пюре (проверьте, чтобы состав исключал продукты, противопоказанных при воспалении поджелудочной).
Из-за высокого содержания углеводов употребленные бананы перевариваются на протяжении дня. Врачи и диетологи рекомендуют бананы на завтрак. Добавлять в кашу, например.
Доказано, что бананы, съеденные с утра, повышают настроение и улучшают самочувствие, выводят из организма вредные вещества вместе с жидкостью.
Чтобы полезный банан сохранил указанные свойства, нужно чётко прислушиваться к врачебным рекомендациям, к организму. Если врач одобрил употребление банана, и организм реагирует положительно, вводите фрукт в рацион чаще. При отрицательном ответе доктора – не рискуйте.
Острая форма панкреатита
При обострении панкреатита о бананах лучше забыть во избежание вреда. От очередных нарушений пищеварения больного не спасут даже витамины. Причина в клетчатке – благодаря этому веществу ягода обладает высокой энергетической ценностью, но для воспаленной поджелудочной железы активизация пищеварения грозит бедой. Лучше не рисковать.
Хроническая форма панкреатита
При панкреатите в хронической форме употреблять бананы разрешается, особенно по достижении стадии стойкой ремиссии. Для введения в рацион нужно протестировать реакцию организма. Отрежьте от плода четвертинку, съешьте, внимательно наблюдайте за реакцией желудка. Отрицательная ведёт к исключению продукта из рациона либо новому ожиданию– возможно, стадия ремиссии не наступила.
Банановый сок, обязательно разбавленный кипяченой водой, разрешён в дни ремиссии и спустя некоторое время после стадии обострения. Если разбавлять сок, концентрация веществ, вызывающих пищеварительные проблемы, сильно уменьшится, потенциального вреда окажется меньше.
Банановый сок как альтернатива
Некоторые целители предлагают в качестве лекарственного средства банановый сок. В нём отсутствует жир, острый вкус, вызываемый различными кислотами в составе прочих ягод. Напиток не будет раздражать поджелудочную железу. Указанное касается соков, сделанных в домашних условиях. В противном случае риск столкнуться с неожиданными результатами высок.
При самостоятельном приготовлении остаётся мякоть. В магазинном соке найти мякоть сложно. Причина чаще в том, что в упаковку льют воду с добавлением натуральных ароматизаторов, добиваясь нужного вкуса. Консерванты необходимы для сохранения свежести продукта, красители – для придания привлекательного цвета. Подобная химия далеко не полезна желудку.
В заводские соки часто добавляются безобидные здоровому человеку вещества – вроде сахара или лимонного сока, противопоказанные при панкреатите. Содержание указывается на упаковке, однако редкий покупатель тратит время, читая шрифт маленького размера. Лучше временно забыть о возможности покупать сок в магазине.
Готовить банановый сок дома несложно, благодаря изобилию энергетических единиц напиток обязательно утолит чувство голода.
Рецепт бананового коктейля при панкреатите
Если хочется сладкого – пожалуйста, приготовьте коктейль! Выжав банановый сок, смешайте с прочими напитками (в разумных количествах), и пейте в удовольствие.
Уже упоминалось, что в качестве второго компонента подобного коктейля (или йогурта) используют простоквашу. Врачи предлагают варианты:
- биокефир;
- ряженка;
- обезжиренное молоко.
Молоко иногда воспринимается организмом больного плохо, прежде чем готовить пищу на молочной основе, лучше протестировать реакцию. При отрицательной от молока лучше отказаться и попробовать другую основу.
Разрешается смешать разбавленный банановый сок с другими овощными соками – при панкреатите часто рекомендуют пить морковно-свёкольный сок, вкусный, полезный, натуральный.
Бананы – полезно и вкусно, а отказываться от вкусной еды во имя панкреатита – уже похоже на аскетизм. Заботьтесь об организме, не допускайте новых приступов, и тогда употребление вкусных деликатесов станет реальным.
Источник
Панкреатитом называют заболевание поджелудочной железы воспалительного генеза, которое приводит к деструкции указанного органа и значительным нарушениям в его работе.
В таких случаях врачи рекомендуют придерживаться диеты, которая исключает употребление многих продуктов питания, ухудшающих исходное состояние больного.
Бананы при панкреатите и холецистите употреблять можно, но это нужно делать очень осторожно и в ограниченных количествах.
Можно или нельзя включать бананы в рацион больного?

При заболеваниях желудочно-кишечного тракта рекомендуется придерживаться диетического питания. К перечню продуктов, которые следует исключить из рациона, принадлежит большое количество фруктов.
Иногда это правило касается и бананов, поскольку они могут вызывать незначительное воспаление местного характера. Однако при правильном и умеренном употреблении фрукта его включение в рацион разрешается. Поэтому ответ на вопрос «можно ли есть бананы при панкреатите поджелудочной железы?» является положительным.
- Банан относится к перечню диетических фруктов очень условно, поскольку имеет высокую калорийность. Поэтому старайтесь ограничивать себя в данном лакомстве.
- Не рекомендуется употреблять его на ночь и в больших количествах систематически в течение дня.
- Ешьте плод измельченным, включайте в составы других блюд (например, каш, запеканок и десертов), готовьте на пару либо запекайте в духовке для снижения нагрузки на ЖКТ.
В противоположность этому стоит отметить, что указанный фрукт несомненно приносит пользу нашему организму, так как содержит большое количество питательных витаминов и микроэлементов: калий, фосфор, кальций, некоторые витамины группы В, РР и С.
Такая пища будет способствовать улучшению моторики и общей работы всего желудочно-кишечного тракта. Говоря о том, почему при панкреатите нельзя бананы, стоит отметить, что такие оговорки являются совсем безосновательными в случае правильного приготовления и употребления плода.
Большинство врачей рекомендуют употреблять бананы при панкреатите поджелудочной железы, поскольку мягкая и нежная структура фрукта позволяет прохождению облегченного пищеварения. Важно знать меру и ограничиваться одним плодом в сутки.
Бананы в период острого панкреатита

Острый период протекания панкреатита характеризуется тем, что все процессы воспалительного генеза значительно усиливаются. Нагрузка происходит не только на саму поджелудочную железу, но и на другие органы пищеварительной системы. Поэтому в указанный период рекомендуется соблюдение расширенного диетического питания. То есть большинство продуктов, которые разрешается употреблять при ремиссии, нужно исключить из своего рациона на этот период.
Говоря о том, можно ли при воспалительном остром панкреатите есть бананы в сыром виде, стоит порекомендовать воздержаться от употребления таких фруктов. В период наиболее тяжелого течения заболевания временно нужно полностью отказаться от употребления указанных продуктов.
Когда состояние пациента стабилизируется, можно постепенно есть бананы. Начинать рекомендуют с половины или даже трети фрукта. После чего необходимо следить за реакцией поджелудочной железы на употребление указанного фрукта и по мере улучшения самочувствия увеличивать норму до целого плода.
Поэтому, отвечая на вопрос «можно ли бананы при остром панкреатите?» ответ будет отрицательным. Исключение касается второго периода острого состояния, когда пациент постепенно приближается к ремиссии.
При этом сырые бананы не желательно вводить в рацион. Реакция поджелудочной железы в этом случае может быть непредсказуемой, а в данный период следует воздержаться от ее перегрузок. Перед употреблением банан нужно запечь либо приготовить на пару. Не рекомендуется употреблять более 1 фрукта в сутки.
Известно, что бананы являются одними из самых калорийных фруктов и поедание таких богатых углеводами продуктов условно увеличит нагрузку на весь желудочно-кишечный тракт, и в частности на поджелудочную железу.
Бананы при хроническом панкреатите

Заболевания поджелудочной железы хронического характера является фактически не излечимыми. То есть такой вид панкреатита будет сопровождать пациента до конца жизни, попеременно чередуясь между обострениями и ремиссиями.
Поэтому нет смысла и необходимости с медицинской точки зрения ограничивать себя в употреблении указанных продуктов.
Говоря о том, можно ли при хроническом панкреатите есть бананы, стоит отметить, что это разрешено. Однако нужно контролировать количество продукта в своем рационе: нельзя употреблять более 1 фрукта в день. Рекомендуется потреблять его в хорошо перетертом или запеченном виде, то есть следует избегать в пище цельных бананов, которые могут вызвать локальные воспаления панкреатоцитов.
Употреблять бананы при хроническом воспалительном панкреатите (можно или нет выбирает каждый пациент сам для себя) врачи разрешают. Однако следует контролировать количество и частоту такого применения. Эти фрукты нельзя смешивать с другими продуктами или веществами для совместного поедания.
Стоит также помнить, что каждый случай заболевания панкреатита является очень индивидуальным. Продукты, которые могут хорошо восприниматься одним пациентом, вызывают острое отвращение у другого. Поэтому употребление банана при хроническом панкреатите должно контролироваться не только врачом, но и самим пациентом.
Нужно обращать внимание на изменение самочувствия после употребления банана, динамику развития заболевания пропорционально наличию указанного фрукта в рационе.
Сок банана в составе диеты

При воспалительных заболеваниях поджелудочной железы банановый сок употреблять не запрещено. Однако продукт синтетического происхождения, который можно приобрести в магазинах имеет довольно негативное влияние на панкреатоциты. Примеси химически модифицированных веществ, которые содержатся в последнем, улучшают его вкусовые свойства, но их воздействие на элементы желудочно-кишечного тракта проявляется в разного рода деструкции.
Банан и его сок при панкреатите у детей можно употреблять при натуральном происхождении напитка. При этом указанная жидкость при приеме небольшими порциями действует на организм очень положительно. Его структура является подобной жидкой кашке или пюре, поскольку фрукт не сочный и в домашних условиях фракционному разделению не поддается. Способствует также насыщению аппетита.
Последний фактор является достаточно важным, так как при заболеваниях поджелудочной железы человек довольно часто испытывает голод, но утолять его большими порциями продуктов нельзя. Поэтому банановый сок домашнего производства очень хорошо подходит для этого.
Итак, ответ на вопрос «можно ли бананы при панкреатите и холецистите?» будет положительным. Однако стоит делать это после консультации с врачом и очень осторожно, учитывая изменения динамики самочувствия после употребления бананов.
Загрузка…
Источник
 Термин реактивный панкреатит у детей на практике часто применяется вместо рецидивирующего (код по МКБ – К86) или хронического панкреатита (по МКБ – К87), имея в виду его развитие на фоне любого заболевания органов пищеварительного тракта. Обычно он носит вторичный характер при хроническом гастродуодените, хроническом холецистите или другой патологии. При этом такое название не отражает патогенеза и возникших тканевых и функциональных изменений в поджелудочной железе.
Термин реактивный панкреатит у детей на практике часто применяется вместо рецидивирующего (код по МКБ – К86) или хронического панкреатита (по МКБ – К87), имея в виду его развитие на фоне любого заболевания органов пищеварительного тракта. Обычно он носит вторичный характер при хроническом гастродуодените, хроническом холецистите или другой патологии. При этом такое название не отражает патогенеза и возникших тканевых и функциональных изменений в поджелудочной железе.
Что такое реактивный панкреатит?
Реактивный панкреатит (реактивная панкреатопатия) – это поражение поджелудочной железы при наличии других болезней пищеварительных органов воспалительного характера. Когда впервые ввели этот диагноз, считалось, что реактивный панкреатит протекает не тяжело, с кратковременными симптомами, которые проходят намного раньше проявлений основного заболевания.
Расстройства, возникающие при панкреатопатии, расцениваются как диспанкреатизм — диссоциация между выделением отдельных ферментов. Это ведет к отсутствию:
- выраженных клинических проявлений,
- изменений железы при сонографии,
- изменения уровня ферментов в крови при обследовании.
Панкреатит — полиэтиологическое заболевание. К факторам, которые провоцируют его развитие, относится патология органов пищеварения, которая сопровождается вторичными изменениями поджелудочной железы:
- дуодениты, язвы, эрозии,
- холецистит,
- колиты.
Это происходит из-за тесных анатомических и функциональных связей органов пищеварения. Несмотря на то что поджелудочная железа располагается забрюшинно, все воспалительные процессы в них протекают параллельно с другой патологией.
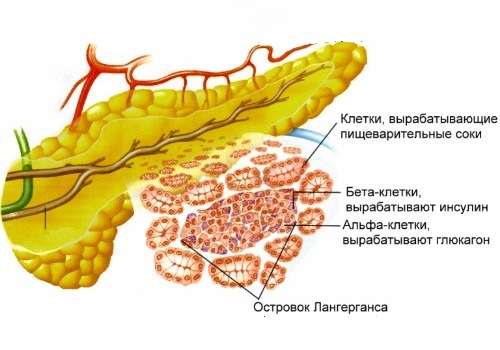
Доктор Е.О. Комаровский, известный диагностик, изучая истории болезни, провел статистическое исследование причин, которые приводят к развитию реактивного процесса в железе:
- инфекционные заболевания — 21%,
- патология пищеварительных органов — 8%,
- травмы живота — 3%,
- неправильное питание — 68%.
К причинам относят также тяжелые дерматозы, аллергии.
Основные симптомы реактивного панкреатита у ребенка
Медицина не считает реактивный панкреатит самостоятельной болезнью. Это следствие воздействия какого-либо неблагоприятного фактора на поджелудочную железу ребенка. Поэтому симптоматика на фоне основного заболевания не выражена, проявления скудные. Если лечение назначено вовремя, прогноз благоприятный.
Но патология опасна тем, что при поздней диагностике и несвоевременном лечении она переходит в хроническую форму панкреатита. Тогда течение болезни протекает с обострениями и ремиссиями и требует постоянного лечения и контроля.
Многочисленные изменения в воспаленной ткани приводят к увеличению размеров органа и гиперферментемии. Соответственно, отек и ишемия, большое количество ферментов, которые начинают переваривать саму железу, вызывают появление болевого симптома. Из-за нарушения микроциркуляции и проницаемости клеточных мембран ферменты и биологически активные вещества выходят в системный кровоток и вызывают поражения других органов. Патологический процесс приобретает замкнутый круг, а клинические проявления становятся многочисленными и разнообразными.
Для детей более характерно малосимптомное течение с высокой степенью компенсации.
Поэтому, помимо внезапно возникшей боли в верхней части живота, развивается:
- диспепсия: тошнота, рвота, понос,
- интоксикация — гипертермия, тахикардия, слабость, головные боли, головокружения.
Боли опоясывающего характера не являются для ребенка патогномоничным признаком панкреатита: чаще они появляются в эпигастрии, в подреберьях, иногда бывают не после погрешностей в диете, а «голодные», ночные. Продолжительность от 1 часа до нескольких суток, но бывают кратковременными и исчезают после приема спазмолитиков. Иногда они уменьшаются в положении сидя с наклоном вперед или лежа в коленно-локтевом положении.
Среди диспепсических проявлений чаще наблюдается снижение аппетита, отрыжки, ребенка может постоянно тошнить.

Не всегда реактивный панкреатит у ребенка сопровождается стеатореей (жирный стул) и не всегда наблюдается полифекалия – аномально увеличенное выделение кала. Чаще бывает неустойчивый стул, 2–3 раза в день, запоры чередуются поносом.
Больше выражены астеновегетативные симптомы и интоксикация: малыш вялый, подавленный, со сниженным фоном настроения, раздражительный. Может быть быстрая утомляемость, слабость. Болевой симптом может сопровождаться повышением температуры.
Грудной и даже годовалый ребенок не может пожаловаться на боли. Реактивный панкреатит в этом возрасте проявляется плаксивостью, раздражительностью, плохим сном, отказом от еды. Малыш постоянно плачет, наблюдается выраженный метеоризм, ребенок рвет или срыгивает пищу.
Как необходимо действовать родителям
Родители при первых признаках нарушения пищеварения должны вызвать скорую помощь. До ее приезда необходимо обеспечить ребенку голод, холод и покой:
- никакой еды давать нельзя,
- разрешается только пить чистую негазированную воду в теплом виде, некрепкий чай, компот небольшими порциями часто,
- поскольку болевой симптом может быть интенсивным, в положении на спине он усиливается из-за давления отечного органа на солнечное сплетение, поэтому ребенку рекомендуется лечь набок с подогнутыми к груди коленями — в таком положении боль уменьшается,
- к животу (в область левого подреберья) нужно приложить грелку со льдом.
Обезболивающие препараты категорически противопоказаны. При интенсивной боли разрешается прием спазмолитиков.
Диагностика реактивного панкреатита
В диагностике играют роль лабораторные и функциональные методы исследования.
Лабораторные:
- общеклинический анализ крови, мочи,
- копрограмма,
- биохимические анализы (повышение ферментов в крови и моче).
Функциональные:
- УЗИ органов брюшной полости и забрюшинного пространства (поджелудочной железы),
- эндоскопическая ретроградная холангиопанкреатография,
- ЭФГДС,
- ангиография,
- КТ, МРТ.
Лечение заболевания у детей
Лечение реактивного панкреатита у ребенка проводится в стационаре. Заключается в проведении лечения:
- основного заболевания,
- панкреатита,
- диетотерапии.
Полное выздоровление без комплексного применения этих методов невозможно.
Первые три дня разрешается только пить (щелочное питье) — этим обеспечивается функциональный покой поджелудочной железе. Объем необходимой для употребления жидкости назначает врач в зависимости от возраста и тяжести состояния ребенка.
В дальнейшем разрешается кормить в пределах стола № 5 по Певзнеру. Еда должна подаваться в протертом виде, подогретой. Питание должно быть дробным (маленькими порциями) и частым. Через 3 недели рацион расширяется. Противопоказаны блюда:
- жирные,
- острые,
- жареные,
- соленые,
- острые,
- шоколад,
- газированные напитки.
Из медикаментов применяются симптоматические средства. При тяжелом состоянии лекарственные препараты вводятся парентерально, затем переходят на таблетированный прием.
Какие препараты может назначить врач?
Лекарственная терапия направлена:
- на купирование боли,
- снятие интоксикации,
- улучшение состояния пищеварительной системы — лечение заболевания, вызвавшего реактивный панкреатит,
- уменьшение аллергического компонента, если он есть,
- повышение иммунного статуса — витаминотерапия.
С этой целью назначаются следующие группы препаратов:
- спазмолитики (Дротаверин, Дюспаталин),
- обезболивающие (Спазган),
- ферментные (Креон),
- пеногасители (Эспумизан),
- антибиотики при необходимости,
- пробиотики,
- антигистаминные средства.

Лечение народными средствами
Вылечить панкреатит с помощью народных средств невозможно. Детям их применение может навредить: если ребенок склонен к аллергическим реакциям, то любая трава, о лечебных свойствах которой есть самый лучший отзыв, способна вызвать непредсказуемые реакции. Поэтому в период болезни лучше воздержаться от средств народной медицины и четко следовать указаниям врача. Реактивный панкреатит требует профессионального лечения.
Возможные осложнения, возникающие при заболевании
Несвоевременно начатая терапия или самолечение может привести к хронизации процесса. В этом случае болезнь будет обостряться, требовать постоянного терапевтического и диетического контроля. Диета может продолжаться годами. Поджелудочная железа с каждым обострением воспалительного процесса будет разрушаться больше.
Реактивный панкреатит может вызвать осложнение основного заболевания, которое привело к его развитию. При отсутствии лечения патология приводит к образованию:
- эрозий,
- язвы,
- абсцесса.
Диета при реактивном панкреатите у детей
Диета подразумевает только измельченную и приготовленную на пару пищу. Для малышей, возраст которых до 3 лет, допустима еда в виде пюре. Детям постарше можно давать каши. Это обеспечивает функциональный покой поджелудочной железе. Крупные куски провоцируют выделение большого количества желудочного и панкреатического сока, что вызывает болевой симптом.
Дробное питание предусматривает 6–8 кормлений маленькими порциями. Тогда пищевая нагрузка небольшая, поджелудочная железа вырабатывает небольшое количество ферментов, состояние существенно не нарушается.
Примерное меню
Завтрак:
- 2 яичных отварных белка, шпинат,
- ломтик тоста из пшеничного хлеба,
- некрепкий чай.
2 завтрак:
- фруктовый кисель,
- яблоко.
Обед:
- овощной суп,
- белое куриное мясо (100 г),
- компот.
Полдник:
- банан,
- крекеры,
- вода.
Второй полдник:
- слизистая овсяная каша,
- зеленый салат без масла (можно добавить обезжиренный соус),
- кисель.
Ужин:
- йогурт,
- чай.

Запрещенные продукты
При патологии поджелудочной железы должны быть исключены все раздражители. К продуктам, способным спровоцировать развитие реактивного панкреатита, относятся:
- жареная пища (на растительном или сливочном масле),
- жирная еда,
- копчености,
- консервы,
- приправы,
- фастфуд,
- яичный желток,
- шоколад, сладости с искусственными добавками и красителями,
- газированные напитки,
- крепкий чай, кофе,
- пакетированные соки.
Профилактика реактивного панкреатита
Основные меры профилактики:
Только при строгом соблюдении этих правил можно сохранить на долгие годы детское здоровье.
Тест: на определение риска сахарного диабета 2 типа

Источник
