Панкреатит после удаления желудка при раке
К сожалению, нередко приходится встречаться с ситуациями, когда онкологический пациент обратился за помощью тогда, когда эффективное лечение его болезни уже невозможно. К счастью, встречаются ситуации, когда назначенное лечение, на эффективность которого трудно рассчитывать, даёт замечательный результат, позволяя впоследствии максимально «радикализировать» проводимое лечение, что благоприятно сказывается на продолжительности и качестве жизни пациента. Но сейчас я хочу рассказать об ещё одном варианте развития событий: когда картина, с которой обратился пациент, выглядит бесперспективно и логично, но внимательное её изучение позволяет увидеть черты благоприятного прогноза там, где все видели лишь отчаяние. Данный пример – это очередное доказательство того, что не следует схематично воспринимать клиническую ситуацию, а также всецело полагаться на заключения, которыми пациент располагает в момент обращения. Выражаем благодарность Андрею Львовичу Пылёву за представленный случай и образец внимательного отношения к пациенту.
Кстати, готовя описание этого клинического случая, мы обратили внимание на дату операции и приурочили его публикацию к своеобразному трёхлетнему юбилею этого важного события в жизни пациента.
Пациент А., 65 лет.
В начале 2016 года пациента начали беспокоить выраженные боли в эпигастрии, подъёмы температуры тела до 39°С. В связи с отсутствием устойчивого эффекта от симптоматической терапии пациент было инициировано обследование, в рамках которого была выполнена компьютерная томография, выявившая опухоль поджелудочной железы, врастающая в стенку желудка.
После выписки пациент обратился в медицинский центр в Москве, где при ЭГДС была выполнена биопсия из стенки желудка. По данным гистологического исследования была верифицирована умереннодифференцированная аденокарцинома.
В одной из ведущих специализирующихся на хирургии Московских клиник была выполнена эксплоративная лапаротомия. Интраоперационно была выявлена массивная опухоль поджелудочной железы, вовлекающая стенку желудка и, главное, магистральные сосуды, в связи с чем она была признана нерезектабельной.
Уже после пробной операции пациенту были выполнены КТ и УЗИ, по результатам которых был сформулирован диагноз «Рак поджелудочной железы с врастанием в магистральные сосуды, корень брыжейки, стенку желудка». Пациенту были обозначены самые мрачные перспективы и проведён 1 курс паллиативной химиотерапии гемцитабином.
Пациент обратился в Европейскую клинику в надежде на альтернативный взгляд на его клиническую ситуацию.
Первым делом обратило на себя внимание несоответствие выставленного диагноза (местнораспространённый рак поджелудочной железы), а также распространённости процесса и весьма удовлетворительного состояния пациента. Наличие верификации опухолевых изменений слизистой желудка также оставляло надежду на то, что выставленный пациенту диагноз не был корректен.
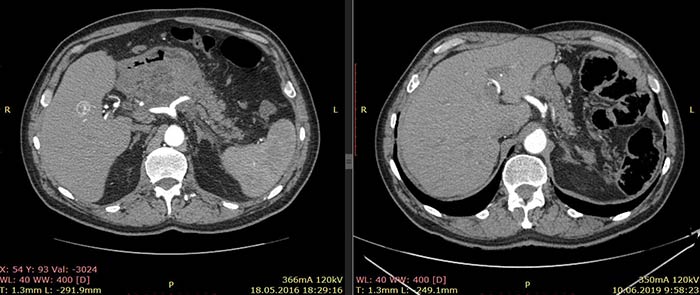
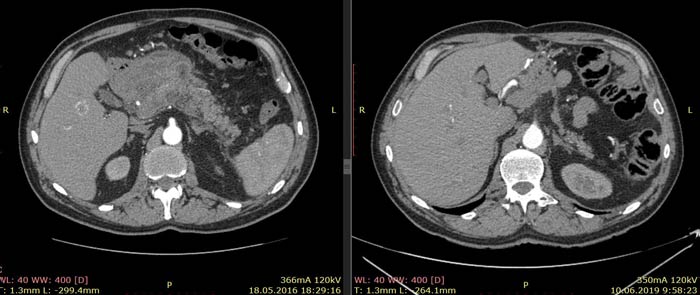
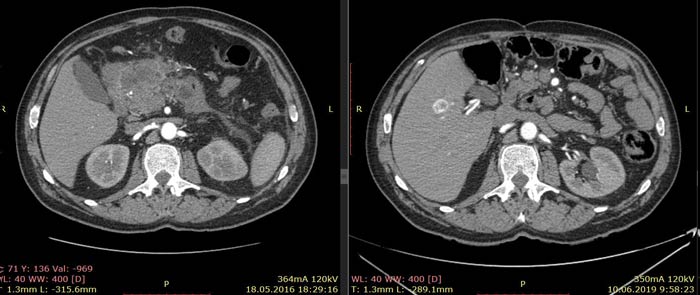
По данным КТ от 18.05.16 была описана опухоль тела и антрального отдела желудка с инвазией в тело поджелудочной железы без вовлечения магистральных артерий и вен, с лимфаденопатией по малой кривизне желудка (более вероятно, метастатической). Изменения в головке и теле поджелудочной железы расценены как псевдотуморозный панкреатит как исход панкреанекроза. Также была выявлена лимфаденопатия брыжейки тонкой кишки (более вероятно, реактивная).
Имеющиеся данные позволили нам изменить диагноз на «Рак желудка с распространением на поджелудочную железу», что, конечно, повлекло за собой пересмотр тактики лечения. С учётом отрицательного Her2-статуса опухоли пациенту было рекомендовано проведение неоадъювантной химиотерапии по схеме FLOT.
После окончания неоадъювантной химиотерапии для оценки распространённости процесса пациенту было предложено выполнить ПЭТ-КТ. Была выявлена метаболическая активность в стенке желудка на уровне его тела и в области перешейка поджелудочной железы. Парагастральная клетчатка уплотнена, лимфатические узлы в ней мелкие, метаболически неактивные.
13.11.16 пациенту была выполнена радикальная операция: гастрэктомия, спленэктомия, лимфаденэктомия, плоскостная резекция поджелудочной железы, удаление лимфатических узлов брыжейки тонкой кишки, образования на брюшине передней брюшной стенки, эзофаго-энтероанастомоз на выключенной по Ру петле тонкой кишки, энетеро-энтероанастомоз.
По данным гистологического исследования бы установлен диагноз «Рак желудка с распространением на поджелудочную железу, pT4bpN0M0R0»: тубулярная аденокарцинома.
Через 10 дней пациент был выписан с рекомендациями по проведению адъювантной химиотерапии по схеме FLOT.
В настоящее время пациент находится под динамическим наблюдением, регулярно приезжая в Европейскую клинику для прохождения контрольного обследования. В частности, по данным КТ от 10.06.19 в сравнении с данными от 17.12.18 уменьшение размеров поствоспалительной псевдокисты в области хвоста поджелудочной железы с 3,1 до 2,2 см, данные за наличие проявлений опухолевого процесса в очередной раз получены не были.
Примечание: из-за изменившейся после крупной операции анатомии соответствующие иллюстрации от 18.05.16 и 10.06.19 даны на уровнях соответствующих ветвей брюшного отдела аорты.
Ниже приведены результаты КТ: опухоль тела и антрального отдела желудка с инвазией в тело поджелудочной железы, псевдотуморозный панкреатит (слева) и состояние после гастрэктомии, без признаков наличия рецидива заболевания (справа).
Запись
на консультацию
круглосуточно
Источник
Поджелудочная железа является важным органом, который несет ответственность за переваривание пищи и обмен веществ. Без него человеческий организм не может нормально работать. Однако существуют некоторые заболевания, которые требуют немедленного удаления железы, так как только таким путем можно спасти жизнь человека. А в каких ситуациях осуществляют удаление поджелудочной железы и как после этого меняется жизнь пациента, вы сейчас и узнаете.
Функции органа
Поджелудочная железа занимается синтезом ферментов, необходимых для нормального протекания пищеварительных процессов. Именно они обеспечивают расщепление белков, жиров и углеводов, а также способствуют формированию пищевого комка, который затем попадает в кишечник. Если в работе поджелудочной железы наблюдается сбой, все эти процессы нарушаются и возникают серьезные проблемы со здоровьем.
Но кроме пищеварительных ферментов, поджелудочная вырабатывает гормоны, главным из которых является инсулин, контролирующий уровень глюкозы в крови. Его дефицит становится причиной развития сахарного диабета, который, к сожалению, не поддается лечению и требует от больного постоянного приема медикаментозных средств, что также негативным образом сказывается на общем функционировании организма. А без них больной обойтись не может, так как резкий скачок сахара в крови может привести к внезапной смерти.
Факторов, которые могут привести к нарушению работы поджелудочной железы, большое количество. Но чаще всего виновником проблем с этим органов является сам человек, употребляющий в пищу вредные продукты питания и алкогольные напитки. В результате этого развивается панкреатит, характеризующийся воспалением паренхимы поджелудочной и нарушением ее функциональности.
Раз этот орган настолько важен для человеческого организма, удаляют ли поджелудочную железу? Людей, болеющих панкреатитом, в основном лечат медикаментозно. Но это заболевание является провокатором более серьезных патологий, таких как формирование злокачественных опухолей на поверхности железы, кисты, камней в протоках, или развития некроза. Во всех этих случаях единственным верным способом лечения является операция. Однако врачи не спешат прибегать к нему, так как поджелудочная является важным органом в организме человека и предугадать последствия, которые могут возникнуть после ее удаления, практически невозможно.
Даже если во время операции планируется частичная резекция железы, это не дает 100% гарантии того, что воспаление не возникнет повторно. Если же речь идет о раке поджелудочной, то в этом случае шансы на полное излечение после хирургического вмешательства и вовсе составляют всего 20%, особенно если болезнь поразила близлежащие органы.
Показания к удалению
Удалить поджелудочную железу могут при развитии следующих заболеваний:
- острый панкреатит, осложненный некрозом;
- онкология;
- кисты;
- отложение камней в протоках железы;
- панкреонекроз;
- абсцесс;
- кровоизлияния внутри кисты.

Показаний к удалению поджелудочной много, но чаще всего операцию проводят при онкологиях и некрозе
Метод удаления
Для частичной или полной резекции поджелудочной железы применяется такой метод, как панкреатэктомия. При необходимости полного удаления органа операция осуществляется лапаратомическим путем, то есть доступ к пораженной железе получают через разрез в брюшной полости. После проведения всех мероприятий место разреза сшивают или закрепляют скобами.
Иногда во время такой операции в брюшной полости устанавливают дренажные трубки, которые позволяют выводить жидкость, скапливающуюся в области работы хирурга. В некоторых случаях врачи также устанавливают дренажные трубки в кишечнике. Как правило, делается это только при возникновении необходимости зондированного питания.
Если железа удаляется не полностью (только часть ее), то в этом случае панкреатэктомия может осуществляться лапараскопическим методом – доступ к органу получают через проколы брюшной полости посредством введения в брюшную полость специального прибора, оснащенного камерой, который позволяет отслеживать на мониторе компьютера все совершающиеся действия. Такая операция является менее травматичной и требует более короткого периода реабилитации. Но, к сожалению, не во всех случаях имеется возможность использовать данный метод хирургического вмешательства.
Во время операции может производиться не только удаление поджелудочной железы, но и других органов, располагающихся вблизи нее, например:
- желчного пузыря;
- селезенки;
- верхней части желудка.
Во время проведения операции и после нее существует большая вероятность возникновения серьезных осложнений. В данном случае говорится не только о возможности развития воспаления или занесения инфекции, но и о дальнейшей работе всего организма. Ведь совсем недавно операции, в ходе которых производилось полное удаление железы, в медицинской практике не осуществлялись, так как считалось, что без этого органа люди не могут прожить и одного года.

Завершающий этап панкреатэктомии
Однако на сегодняшний день ситуация полностью изменилась, и прогноз после таких операций является благоприятным, но только при условии соблюдения всех предписаний врача. Как будет происходить восстановление организма в реабилитационный период и сколько сможет прожить после этого человек, зависит от нескольких факторов:
- веса пациента (люди с избыточной массой тела тяжелее восстанавливаются после операции и меньше живут);
- возраста больного;
- питания;
- наличия у человека вредных привычек;
- состояния сердечно-сосудистой системы;
- наличия у пациента других проблем со здоровьем.
Можно ли жить без поджелудочной железы человеку? Конечно же, да! Но следует понимать, что чем больше негативных факторов воздействует на организм, тем больше вероятность того, что после операции возникнут осложнения, которые, возможно, приведут к сокращению продолжительности жизни. После удаления поджелудочной можно жить долго и счастливо только при условии ведения здорового образа жизни и соблюдения всех рекомендаций врача.
Реабилитационный период
Жизнь после удаления поджелудочной железы у человека меняется кардинально. Даже если был удален только хвост органа или другая его часть, а сама операция прошла без осложнений, пациенту потребуется много времени и сил, чтобы полностью восстановиться.

Если пациент следует всем рекомендациям врача, реабилитационный период в 90% случаях протекает без серьезных осложнений
Если удалили поджелудочную, больному придется соблюдать строгую диету, осуществлять прием специальных препаратов и использовать инъекции инсулина, чтобы обеспечить контроль над уровнем сахара в крови.
Многие пациенты еще в течение долгого времени жалуются на то, что у них болит в оперируемой области, причем боли носят выраженный характер. И чтобы их минимизировать, врачи, как правило, назначают в качестве дополнительной терапии обезболивающие препараты. Полное восстановление организма после операции на поджелудочной железе занимает около 10–12 месяцев.
Возможные последствия в послеоперационный период
Последствия удаления поджелудочной железы могут быть разными. Любое хирургическое вмешательство имеет высокие риски развития воспалительных или инфекционных процессов в тканях организма в послеоперационный период. И чтобы их избежать, перед операцией и после врач назначает курс антибиотиков. Если пациент будет принимать их строго по выписанной схеме, риски возникновения таких осложнений снижаются в несколько раз.
После удаления железы развивается сахарный диабет, ведь после операции в организме отмечается острая нехватка инсулина, из-за чего человек вынужден постоянно ставить инъекции инсулина. Если пропускать их или использовать их неправильно, это тоже чревато различными последствиями, среди которых находится гипо- и гипергликемическая кома.
Помимо этого, даже удаление небольшой части поджелудочной железы нарушает ее экзокринные функции, ответственные за пищеварение. Поэтому больному придется также постоянно осуществлять прием ферментных препаратов (назначаются они в индивидуальном порядке).

Препараты, использующиеся в качестве заместительной терапии после удаления поджелудочной
Питание после операции
После операции по удалению поджелудочной железы всем пациентам без исключения назначается строгая диета. Придерживаться ее придется постоянно. Из рациона раз и навсегда убирают:
- жареные и жирные блюда;
- копчености;
- соленья;
- мучное;
- пряности;
- консервы;
- полуфабрикаты;
- колбасные изделия;
- острые блюда и соусы;
- газированные и алкогольные напитки;
- шоколад;
- какао;
- бобовые.
Кушать овощи и фрукты в сыром виде также не рекомендуется, так как в них содержится много клетчатки, которая трудно поддается перевариванию. Все блюда следует готовить на пару либо запекать в духовом шкафу, но только без добавления масла.
В ежедневном рационе больного обязательно должны быть мясо и рыба нежирных сортов. Однако употреблять их вместе со шкуркой нельзя. Также каждый день ему необходимо кушать молочные и кисломолочные продукты (содержание жиров в них не должно быть более 2,5%).
Употреблять пищу нужно также по определенным правилам:
- первые 3–4 месяца после операции ее нужно измельчать до пюреобразной консистенции;
- кушать необходимо маленькими порциями не менее 5 раз в день;
- за 30–40 минут до еды нужно ставить инъекцию инсулина (только в том случае, если используется инсулин короткого действия), а во время принятия пищи необходимо осуществлять прием ферментного препарата;
- еда должна быть теплой, горячие и холодные блюда запрещены;
- последний прием пищи должен осуществляться за 2–3 часа до сна.

Диета должна соблюдаться не только в период реабилитации, но и на протяжении всей жизни
Если строго следовать диете и своевременно применять лекарственные средства, назначенные врачом, можно прожить долгую и счастливую жизнь даже после полного удаления поджелудочной. Если же пренебрегать рекомендациям врача, то это может привести к серьезным последствиям и значительно сократить продолжительность жизни.
Источник
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ — зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.
Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Способ доступа к больному органу и методику операции определяет хирург-онколог, его выбор отражает практический хирургический опыт и персональные навыки, не сомневайтесь, профессиональная квалификация специалистов нашей клиники всегда на уровне «высший класс».
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Послеоперационное восстановление очень индивидуально, на нем сказывается возраст и пол пациента, существующие у него хронические болезни и степень нарушений, обусловленных карциномой, вовлечение других органов брюшной полости и «живой» вес больного. На длительности восстановления отражается даже время года, так лето не самое благоприятное время для хирургических манипуляций.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Несостоятельность швов в месте соединения пищевода с кишкой — в анастомозе — возникает не оттого, что хирург «что-то не то сделал», а обусловлена недостаточностью внутренних резервов организма, нарушениями гомеостаза, слабостью иммунной защиты и неполноценностью питания — нутритивным статусом до лечения. Частота этого осложнения колеблется от 2% до 10%.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы. Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов.
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Запись
на консультацию
круглосуточно
Список литературы
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва 2005.
- Стилиди И.С., Неред С.Н./Современные представления об основных принципах хирургического лечения местно-распространенного рака желудка // Практическая онкология; 2009; Т.10, № 1.
- Янкин A.B./Современная хирургия рака желудка //Практическая онкология;2009; Т. 10, № 1.
- Curcio G., Mocciaro F., Tarantino I. et al./Self-Expandable Metal Stent for Closure of a Large Leak after Total Gastrectomy //Case Rep. Gastroenterol.;2010; № 4.
- Etoh T., Inomata M., Shiraishi N., Kitano S./Revisional Surgery After Gastrectomy for Gastric Cancer //Surg. Laparosc. Endose. Percutan. Tech.;2010.;v. 20, № 5.
- Isgiider A.S., Nazli O., Tansug T., et al/ Total gastrectomy for gastric carcinoma// Hepatogastroenter.; 2005; v. 52.
- Zhang C.H., Zhan W.H., He Y.L. et al. /Spleen preservation in radical surgery for gastric cardia cancer //Ann. Surg. Oncol.; 2007; v. 14.
Источник

