Панкреатит поджелудочной железы исход

Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Панкреатит: вероятная смертность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.
Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз;
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока;
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза;
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит;
- болевой шок;
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием смертельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Смерть от острого воспаления: как не допустить трагедии?
Острый панкреатит развивается наиболее часто вследствие злоупотребления алкоголем и жирной пищей. Протекает он очень тяжело и нередко приводит к опасным для жизни осложнениям.
Статистика смертности от острого панкреатита гласит, что 20% пациентов с таким диагнозом могут скончаться, особенно при отсутствии правильной своевременной терапии.
Для того чтобы избежать трагедии, необходима своевременная установка правильного диагноза и верно выбранная тактика лечения: хирургическое вмешательство по показаниям или консервативное лечение в условиях отделения реанимации и интенсивной терапии.
Ранняя диагностика
Если у человека выставлен диагноз хронический панкреатит, он знаком с симптоматикой обострения и необходимостью срочной госпитализации в стационар. При развитии же острого панкреатита можно недооценить состояние. Малейшая задержка с медицинской помощью может привести к непоправимым последствиям (инвалидизации или гибели пациента). Поэтому при развитии любых проблем с пищеварением, острых болей в животе, особенно на фоне лихорадки, ухудшении общего состояния необходимо обязательно обратиться к специалисту или вызвать скорую помощь.

Для установки диагноза врач (гастроэнтеролог, терапевт или хирург) проведет опрос с уточнением анамнеза заболевания, выявлением факторов риска заболевания, вредных привычек. Затем специалист осмотрит больного, обследует физикальными методами: пальпация, перкуссия, аускультация.
Для выявления острого воспалительного процесса необходимо проведение лабораторного обследования (ОАК, ОАМ, биохимическое исследование крови, копрологическое исследование). Из инструментальных способов диагностики патологии ПЖ потребуется выполнить УЗИ, КТ или МРТ, рентгенологическое обследование органов пищеварения.
Профилактика воспаления поджелудочной
Для профилактики развития острого панкреатита (первичная профилактика), а также для предупреждения обострений хронического воспаления ПЖ (вторичная профилактика) всем людям рекомендуется соблюдать определенные правила:
- Правильное питание, основанное на принципах механического, химического и температурного щажения слизистых оболочек пищеварительного тракта. Исключаются жирные, жареные, соленые, острые, кислые блюда. Температура пищи и напитков – в пределах температуры тела. Блюда подаются больному в жидком, пюреобразном, кашицеобразном виде для облегчения переваривания.
- Категорический отказ от вредных привычек (злоупотребления алкоголем, курения) – одно из самых важных правил профилактики заболевания.
- Ведение здорового образа жизни, занятия спортом (специально подобранной гимнастикой), частые прогулки на свежем воздухе.
- Соблюдение режима труда и отдыха, исключение тяжелых физических нагрузок, стрессовых ситуаций. Сон должен быть не менее 8 часов в сутки.
- Своевременная диагностика, лечение других желудочно-кишечных заболеваний. Особенно большое значение для развития панкреатита имеет желчнокаменная болезнь, хронический холецистит, любые патологии билиарной системы, гастрит, дуоденит. Прием назначенных препаратов в таблетках или парентерально для лечения сопутствующей патологии крайне важен для профилактики панкреатита.
Основные причины смерти от панкреатита
Летальность при воспалении железы зависит от его разновидности (этиологии, патогенеза, симптоматики воспалительного процесса).
Алкогольный панкреатит
Среди умерших от алкогольного панкреатита много молодых, особенно часто этот диагноз ставят мужчинам, так как именно они чаще страдают от алкоголизма.
Регулярное употребление этанола приводит к токсическому повреждению клеток паренхиматозных органов – печени, поджелудочной железы.
Алкогольный панкреатит характеризуется развитием некроза ПЖ, нарушением ее функций.
Острый панкреатит

Статистика смерти от острого панкреатита с тяжелой симптоматикой считается самой высокой. Летальный исход наступает в течение первой недели от начала заболевания, иногда – даже при вовремя начатой терапии. Основными состояниями, при которых пациент умирает из-за острого панкреатита, считаются массивный некроз ПЖ, внутреннее кровотечение.
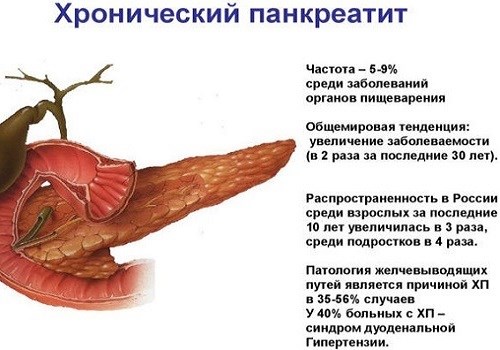
Хронический панкреатит
Длительный хронический воспалительный процесс в ПЖ считается не столь опасным, как острый. Но, в связи с неминуемым поражением органа во время обострений, невозможно полностью исключить развитие тяжелых осложнений. Кроме смерти, во время обострения болезни летальный исход возможен и из-за развития злокачественной опухоли в поджелудочной железе и прогрессирования рака до 3-4 стадии, не поддающейся излечению.
Геморрагический панкреатит
Воспаление поджелудочной, сопровождающееся кровотечением, – очень опасное патологическое состояние. Развивается оно при повреждении стенки какого-либо сосуда из-за возможного влияния на нее панкреатических ферментов.
Если вовремя не диагностировать внутреннее кровотечение (особенно из крупной артерии) и не выполнить полостную операцию, кровопотеря может быстро стать массивной, разовьется геморрагический шок, и больной умрет.
Панкреонекроз

Некроз (разрушение) тканей ПЖ происходит по разным причинам. Чаще всего это случается вследствие острого деструктивного панкреатита, развившегося после злоупотребления алкоголем или вредной пищей. Из-за воспаления, отечности железы или наличия камней в выводящих протоках просвет их уменьшается, а панкреатический сок, агрессивный для любых тканей, остается внутри самой ПЖ. Протеолитические ферменты разрушают железу и прилежащие к ней органы.
При молниеносном течении панкреонекроза и несвоевременном оказании помощи больному смертельный исход практически неизбежен.
Смерть после резекции ПЖ
При образовании абсцессов, гнойников, свищей, развитии панкреонекроза единственным эффективным способом лечения считается хирургическое вмешательство. Операция проводится несколькими способами. Объем вмешательства зависит от степени поражения ПЖ: иссечение некротических тканей, резекция одного отдела или (реже) всего органа. Но даже после удачно проведенного оперативного лечения летальный исход тоже возможен по нескольким причинам:
- Послеоперационное кровотечение.
- Реактивный послеоперационный панкреатит.
- Инфекционные осложнения и послеоперационный перитонит.
- Сахарный диабет, его осложнения (гипергликемическая кома и другие) при неправильно подобранной заместительной терапии инсулином или несоблюдении пациентом рекомендаций лечащего врача.
Каковы прогнозы благоприятного исхода лечения?
Своевременное обращение за медицинской помощью и вовремя начатое лечение повышает шанс пациента на выздоровление или стабилизацию состояния. Благоприятный исход после перенесенного панкреатита зависит от многих причин:
- тяжесть заболевания, выраженность осложнений воспаления;
- возраст пациента (чем человек старше, тем тяжелее восстановиться ему после панкреатита или оперативного вмешательства по поводу патологии ПЖ);
- наличие сопутствующих болезней у человека (эндокринологических, неврологических, сердечно-сосудистых, желудочно-кишечных и других);
- квалификация лечащего врача;
- приверженность пациента к терапии, соблюдение профилактических мер.
Патология поджелудочной железы редко проходит бесследно. Опасные осложнения воспалительного процесса (панкреонекроз, внутреннее кровотечение, сильная интоксикация и другие) могут привести к смерти пациента. Чтобы не бояться трагического исхода, пациенту необходимо вовремя обращать внимание на свое состояние, обращаться за медицинской помощью. Крайне важна профилактика заболевания, особенно для предупреждения обострений хронического панкреатита.
Список литературы
- Григорьева И.Н., Романова Т.И., Никитенко Т.М., Осипенко М.Ф., Венжина Ю.Ю., Усов С.А., Мироненко Т.В., Ямлиханова А.Ю. Качество жизни у больных панкреатитом. Сибирский консилиум. 2007 г. вып.5) стр.71–74.
- Брискин Б.С., Рыбаков Г.С., Демидов Д.А. Ранние видеолапароскопические и малоинвазивные вмешательства как путь снижения летальности в хирургии острого панкреатита. Эндоскопическая хирургия. 1999 г. № 2 стр. 12.
- Маев. В. Хронический панкреатит. 2012 г.
- Валенкевич Л.Н. Осложнения и исходы хронического панкреатита. Терапевтический архив. 1999 г. №2 стр. 54–57.
- Гоч Е. М. и др. Благоприятный исход редкого осложнения деструктивного панкреатита. Вестник хирургии им. И.И.Грекова 2008г. № 5 стр. 93–94.
Источник
Можно ли умереть внезапно от острого панкреатита? Этим вопросом задаются немногие пациенты гастроэнтеролога, считая заболевание несложным, не требующим мгновенного реагирования на проявляющиеся симптомы. Смертность от панкреатита возросла за последние годы, виной тому несколько факторов, о которых предупреждают своих пациентов современные доктора. Чтобы не допустить негативных последствий развития недуга, необходимо знать его признаки и симптомы. При первых их проявлениях вы сможете обратиться в медицинские учреждения, получить первую врачебную помощь и необходимое лечение.

Симптомы заболевания
Смерть от острого панкреатита возникает, если болезнь запущена, на месте воспаления возникает нагноение, которое прорывает и заражает кровь. На этом этапе последствия недуга необратимы. По статистике летальный исход наступает в 40% случаев. Среди симптомов острого панкреатита необходимо обращать свое пристальное внимание на следующие:
- сильная опоясывающая боль в области пупка, переходящая в подреберье, спину, плечевой пояс;
- тошнота, сильная рвота, не приносящая облегчение;
- бледность и синюшность кожных покровов;
- сухость во рту, неприятный привкус.
Многие пациенты уверены, что летальный исход от панкреатита возможен лишь при сильном повышении температуры тела, но практика показывает, что в некоторых случаях температура, наоборот, даже падает. Сильная слабость, головокружения, температура ниже 36,5 градусов, это повод срочно сразу же обратиться к врачу.
На языке появляется белый налет, пациент постоянно хочет пить, его мучает сухость во рту, губы его тоже сухие и трескаются, но после выпитой воды сразу наступает рвота, возникает обезвоживание организма, что является тоже одной из причин того, что человек умер от острого панкреатита.
Причины летального исхода
Смело можно говорить и о том, что причина смерти от воспаления поджелудочной железы заключается в беспечности пациентов. Они вынуждены умирать от сопутствующих проблем, возникающих из-за значительного нарушения функционирования всех органов и систем. У кого-то развивается болевой шок, у других проявляется абсцесс. Часто у пожилых людей попросту не справляется сердце с увеличивающимися нагрузками. Предугадать, как поведет себя болезнь, не может никто, но в условиях стационара под чутким контролем высококвалифицированных докторов пациент получает значительно больше шансов на быстрое полное выздоровление и долгую жизнь.
Если больной пребывает в критическом состоянии, главная задача докторов стабилизировать его, вывести из зоны риска. Добиваются этого разными способами в условиях реанимации. Счет в это время идет на минуты, поэтому медлить нельзя. Чтобы не терять времени, борьба с основных недугом начинается там же. доктора делают все возможное, чтобы уменьшить воспаление поджелудочной железы, избавить пациента от боли. Если им это удается, то больного переводят в гастроэнтерологическое отделение, где и продолжается дальнейшая борьба за здоровье.
Чтобы никогда не доводить до подобного состояния, необходимо прислушиваться к своему организму. Периодически возникающая боль в области пупка должна вас насторожить. Даже если она со временем проходит и не доставляет значительных неудобств, лучше нанести профилактический визит к узкому специалисту, пройти полное обследование организма. Когда заболевание выявляется на ранней стадии, бороться с ее проявлениями и первопричинами намного проще, а вероятность смерти сведена к минимуму.
Возможна ли смерть от хронического панкреатита
Хронический панкреатит протекает не столь остро и заметно, но избавиться от него сложнее. Резкое ухудшение состояние пациента наблюдается, если он не придерживается правил питания. При любых проблемах с ЖКТ диета – это главный инструмент успешного выздоровления. Часто ограничения в употребляемых блюдах накладываются на всю жизнь. Больным сложно с этим мириться, они позволяют себе маленькие слабости, не представляя даже, что некоторые из них могут повлечь резкое ухудшение состояние вплоть до смерти.
Панкреатит часто является следствием желчнокаменной болезни. В таком случае избавляться нужно от первопричины недуга. Камни выводятся механическим путем, нередко врачи прибегают к срочному или запланированному хирургическому вмешательству по полному удалению желчного пузыря. Операции не проводятся, когда пациент пребывает в остром состоянии.

Иногда хроническое воспаление поджелудочной железы переходит в рак этого органа. Взаимосвязь этих двух заболеваний не доказана наукой, но онкологи с мировым именем отмечают, что злокачественные новообразования чаще возникают у пациентов, которые раньше часто мучились от воспалительных процессов. Если онкология выявлена на 3-4 стадии, то разрушительные процессы в теле уже необратимы, смертельный исход – закономерный результат болезни. Работа врачей в этот период направлена на продление жизни пациента, проводится паллиативное лечение.
В силах пациентов не допустить тяжелого течения болезни, от них требуется лишь следить за текущим состоянием здоровья, не забывать о регулярных профилактических обследованиях и своевременных визитах к доктору.
Источник
Синдром внешнесекреторной недостаточности
Синдром внешнесекреторной недостаточности ПЖ со временем развивается практически при всех этиологических формах панкреатита. Он обусловлен уменьшением массы функционирующей экзокринной паренхимы ПЖ в результате её атрофии и фиброза, нарушением оттока панкреатического секрета в ДПК при блоке выводных протоков, а также развитием дистрофических и атрофических изменений слизистой оболочки ДПК. Недостаточность экскреторной функции ПЖ приводит к синдрому мальабсорбции и трофологической недостаточности. Упорные поносы с обильным жидким стулом вызывают дегидратацию, при выраженной экзокринной недостаточности ПЖ закономерно развиваются дисбиотические нарушения, усугубляющие течение основного заболевания.
Нарушение углеводного обмена
Нарушение углеводного обмена различной степени выраженности у больных панкреатитами обусловлено тем, что при ОП и ХП страдает не только экзокринная часть железы, но и островки Лангерганса, вырабатывающие инсулин и глюкагон. Необходимо учитывать, что развитию нарушений углеводного обмена может способствовать не только абсолютный дефицит инсулина, обусловленный деструкцией и склерозом инкреторного аппарата, но и конституциональная тканевая инсулинорезистентность, встречающаяся в популяции в 10—12% случаев (среди лиц с ожирением — значительно чаще). Интересна взаимосвязь ожирения и панкреатитов и в том аспекте, что исходное ожирение отягощает течение панкреатита и дальнейший прогноз. Другими словами, по мере увеличения степени ожирения увеличивается риск развития осложнений ХП.
К развитию эндокринной недостаточности при ХП могут привести паракринные эффекты других гормонов: половых, гормонов гипоталамуса и гипофиза, надпочечников, щитовидной и парашитовидной желёз.
Панкреатогенный диабет не следует ассоциировать с диабетом 1-го типа, при котором более 90% (З-клеток подвергаются деструкции в результате аутоиммунного процесса. При ХП степень поражения инкреторного аппарата ПЖ, как правило, менее выражена, сохраняется остаточная продукция инсулина. Это обусловливает относительно редкое возникновение кетоацидотических и гиперосмолярных состояний, редкое прогрессирование микроангиопатии. Ещё одна особенность диабета при ХП — хорошая переносимость гипергликемии до 200 мг% (11,5 ммоль/л).
Клинические проявления нарушений углеводного обмена у больных ХП встречаются достаточно часто (25%), особенно при длительном анамнезе ХП, у больных, перенёсших массивный панкреонекроз, у пациентов после резекции ПЖ или панкреатэктомии. Нарушение толерантности к углеводам можно выявить у значительно большего числа больных уже на ранней стадии ХП. Важно помнить, что именно нарушения углеводного обмена занимают одну из ведущих позиций в причинах снижения качества жизни больных с ХП. Синдром эндокринных нарушений проявляется в двух вариантах — гиперинсулинизм и панкреатогенный сахарный диабет.
Для устранения эндокринной недостаточности при ОП или обострении ХП используют дробные дозы простого инсулина, суточная потребность чаще всего не превышает 20-30 ЕД, зависит от характера питания, количества вводимой глюкозы, физической активности больного и исходного уровня гликемии. Крайне опасно снижать уровень глюкозы в крови ниже 80 мг% (4,5 ммоль/л) из-за риска развития гипогликемии. В период ремиссии заболевания при стабилизации диабета можно попытаться перевести больного на пероральные сахароснижающие препараты.
Существуют данные, что у больных с вторичным сахарным диабетом на фоне ХП отмечено улучшение углеводного обмена (стабилизация концентрации глюкозы в плазме крови и содержания гликозилированного гемоглобина) при назначении заместительной терапии ферментами ПЖ. Это позволило некоторым авторам предлагать заместительную полиферментную терапию в качестве адъювантного метода лечения панкреатогенного сахарного диабета.
Перспективное направление лечения тяжёлого сахарного диабета — трансплантация донорских островков или островковых клеток. Славная проблема, возникающая при трансплантация донорских островковых клеток, состоит в том, что в-клетки имеют ограниченный (если вообще имеют) пролиферативный потенциал, а экспериментальные исследования, посвященные попытке размножения в-клеток в культуре, оказались неудачными. В литературе широко распространено мнение, основанное на феномене островкового неогенеза, о существовании в ПЖ клеток-предшественников.
Островковый неогенез вызван экспериментально на различных моделях, описан при беременности. Выделен белок, стимулирующий островковый неогенез — протеин, ассоциированный с островковым неогенезом (islet neogenesis associated protein, INGAP). Белок клонирован, однако до настоящего времени не известно, какая из клеток паренхимы ПЖ считается потенциальной предшественницей островковых клеток.
Этот вопрос активно дискутируется. Некоторые авторы считают потенциальным источником клеток-предшественников протоковый эпителий, опираясь на известный факт о тесной эмбриональной взаимосвязи островкового и протокового эпителия и результаты единичных экспериментальных исследований. Другие авторы считают сам островок зоной потенциальной локализации клеток-предшественников.
Полученные данные позволяют рассчитывать на появление в ближайшем будущем применимых к широкой практике методов специфической стимуляции клеток ПЖ с целью трансформации их в функционально активные в-клетки. Этот подход может быть применён и к трансплантированным островковым клеткам, устраняя необходимость трансплантации большого числа островков.
Рак поджелудочной железы
При многих заболеваниях, характеризуемых хроническим воспалением (хронический гастрит, неспецифический язвенный колит, болезнь Крона, пищевод Бсрретта и др.) высок риск развития злокачественных новообразований. Наиболее вероятная их причина — клеточная пролиферация и/или повреждение генома, вызванное воспалением. Такая взаимосвязь существует и в отношении рака ПЖ, развивающегося на фоне ХП.
Первое сообщение, свидетельствующее о высоком риске развития рака ПЖ у больных ХП, было сделано Rocca и соавт. в 1987 г. В дальнейшем данная взаимосвязь была оценена в мул ьтицентровом исследовании Lowenfels и соавт. Результаты оказались весьма впечатляющими — приблизительно у 4% пациентов с ХП в течении 20 лет от начала болезни развивается рак ПЖ, что в 15—16 раз превышает частоту развития рака ПЖ в общей популяции. Во всех последующих исследованиях эта зависимость была неизменно подтверждена с незначительной вариацией полученных данных в пределах 0,8—8,3%.
К настоящему моменту однозначно определено, что риск развития рака ПЖ значительно зависит от этиологии ХП. При тропическом панкреатите рак ПЖ развивается в 100 раз чаще, чем у лиц без панкреатита. При наследственном ХП также отмечен высокий риск развития рака ПЖ: к 70 годам рак ПЖ развивается у 40% пациентов, достигая в целом частоты 53%. Частоту, возможно, определяет ранний возраст клинической манифестации ХП и длительное течение заболевания.
В последнее десятилетие расшифрован патогенез муковисцидоза. Выявлено, что некоторые мутации CFTR могут приводить к развитию ХП, в то время как классическая картина муковисцидоза не развивается, что значительно увеличивает продолжительность жизни больных. С другой стороны, совершенствование терапевтических подходов позволило существенно продиить жизнь больных с развёрнутой клинической картиной муковисцидоза до 50 лет и более.
Именно у этих пациентов отмечен высокий риск развития рака ПЖ. В других органах-мишенях (лёгкие, билиарный тракт) у больных муковисцидозом увеличения частоты злокачественных опухолей не отмечено, что позволяет предполагать органоспецифичность онкологического процесса.
Описанные осложнения и исходы панкреатитов в значительной степени определяют как клиническую картину, прогноз заболевания и качество жизни больных, так и тактику лечения. Несмотря на то, что при большинстве осложнений ХП необходимо лечение в хирургической клинике, существенная их часть может быть купирована консервативными мероприятиями под совместным наблюдением гастроэнтерологов и хирургов. Серьёзность ряда осложнений, требующих хирургического лечения, определяет необходимость как можно более ранней диагностики, поэтому знание врачами терапевтического профиля особенностей клинической картины может способствовать своевременному их выявлению, проведению хирургического лечения и значительному улучшению прогноза.
Маев И.В., Кучерявый Ю.А.
Маев И.В., Кучерявый Ю.А.
Источник


