Панкреатит на снимке узи
Нажимайте на картинки, чтобы увеличить.
Кисты поджелудочной железы на УЗИ
Единичные небольшие простые кисты встречаются как случайные находки в здоровой поджелудочной железе. При хроническом панкреатите небольшие простые кисты весьма распространены. При подозрении на кисту, обратите внимание на усиление контура дальней стенки и эффект усиления сигнала в тканях позади. Простые кисты изолированы от паренхимы гладкой тонкой стенкой. Внутри не должно быть никаких перегородок или неровностей стенки, содержимое кисты анэхогенное. Простые кисты всегда доброкачественные. Но, если киста не очевидно «простая», требуется дальнейшее исследование.
Важно!!! Часто встречаются простые кисты поджелудочной железы, но не забывайте про кистозные опухоли. Рак является самым опасным заболевания поджелудочной железы.
Есть два вида кистозных опухолей поджелудочной железы: доброкачественная микроцистная аденома и злокачественна макроцистная аденома. Микроцистная аденома состоит из множества мелких кист и на УЗИ выглядит как плотное образование. Макроцистная аденома, как правило, включает менее пяти кист размером более 20 мм. Иногда в таких кистах можно разглядеть полипоидные образования.
При панкреатите секрет поджелудочной железы переваривает окружающие ткани и образуются псевдокисты. Псевдокисты из брюшной полости могут переходить в грудную клетку и средостение. Часто псевдокисты встречаются у пациентов перенесших острый панкреатит (смотри ниже).
В результате выраженного расширения панкреатического протока дистальнее места обструкции могут образовываться ретенционные псевдокисты.
Острый панкреатит на УЗИ
Острый панкреатит — это тяжелое осложнение желчнокаменной болезни или следствие токсического воздействия, например, алкоголя.
Легкий панкреатит не видно на УЗИ (КТ более чувствительный метод). Тяжелый панкреатит легко определяется ультразвуком. Когда необычайно ясная и контрастная поджелудочная железа выделяется на фоне окружающих тканей, можно предположить отек паренхимы и окружающей жировой клетчатки. Если вокруг поджелудочной железы, вдоль желудка, в воротах печени и селезенки просматривается тонкий слой свободной жидкости, можно с уверенностью диагностировать панкреатит.
Почти все опухоли поджелудочной железы гипоэхогенные по сравнению с нормальной поджелудочной железой. Только по ультразвуку невозможно различить очаговый панкреатит и опухоль поджелудочной железы. Опухоль и панкреатит могут сочетаться.
В тяжелых случаях панкреатита панкреатическая жидкость переваривает окружающие ткани, образуя псевдокисты. Такие кисты могут быть единичными или множественными. Они могут увеличиваться в размерах и разрываться.
На УЗИ псевдокисты определяются как овальные или округлые гипоэхогенные образования с четкими контурами. В ранних фазах формирования кисты она представляет собой полужидкое образование и имеет сложную эхоструктуру с внутренними отражениями и нечеткими контурами. Позднее, вследствие аутолитических процессов и осаждения взвеси из крови и гноя, появляются четкие признаки жидкого содержимого и формируется ложная капсула с ровными стенками. Нередко происходит инфицирование псевдокист, тогда могут определяться внутренние эхоструктуры или тонкие нежные перегородки. При обнаружении кисты важно проследить связь кисты с протоком, так как это важно для определения лечебной тактики. Когда псевдокиста размером более 10 см, возникают трудности в определении ее источника.
Хронический панкреатит на УЗИ
Хронический панкреатит может иметь различные проявления, от почти нормальной железы до выраженной атрофии и обызвествеления паренхимы. Поджелудочная железа становится тоньше, панкреатический проток иногда кажется незначительно расширенным, контур железы часто неровный с зазубринами. Часто встречаются простые кисты, и они могут стать довольно большими. Нередко в протоке поджелудочной железы образуются камни.
Кальцификаты в поджелудочной железе на УЗИ
Важно!!! Если есть дилатация протока поджелудочной железы, следует поискать камни в протоке поджелудочной железы и в общем желчном протоке.
Кальцификаты внутри поджелудочной железы могут давать акустическую тень, однако если они имеют маленькие размеры, то выглядят отдельной яркой эхоструктурой без акустической тени. При хроническом панкреатите кальцификаты распределены диффузно по всей поджелудочной железе. Камни в протоке располагаются по ходу протока. Желчные камни в дистальном холедохе могут быть oшибочно приняты за кальцификаты в поджелудочной железе. Кальцификаты хорошо видно на КТ, а для необызвествленных камней предпочтительно МРТ или УЗИ.
Расширенный проток поджелудочной железы на УЗИ
Внутренний диаметр нормального панкреатического протока менее 3 мм. Проток лучше визуализируется при поперечном сканировании в средней трети тела поджелудочной железы. Для того чтобы убедиться, что вы обнаружили именно проток, необходимо увидеть ткань поджелудочной железы с обеих сторон от него. Селезеночная вена сзади или стенка желудка спереди могут быть ложно интерпретированы как панкреатический проток.
Стенки протока поджелудочной железы должны быть гладкими, а просвет чистым. Когда проток расширен, стенки становятся неровными; сканируйте не только головку поджелудочной железы, но также и весь билиарный тракт.
Основные причины расширения панкреатического протока: опухоль головки поджелудочной железы или ампулы фатерова соска (сочетаются с желтухой и дилатацией билиарного тракта); камни общего желчного или панкреатического протока; хронический панкреатит; послеоперационные спайки.
Опухоли поджелудочной железы на УЗИ
В большинстве (50-80%) случаев опухоль поражает головку поджелудочной железы. Опухоли головки сдавливают общий желчный проток. При раке контур поджелудочной железы нечеткий, характерно локальное увеличение или выбухание железы, иногда внедряющееся в окружающую клетчатку в виде языков или псевдоподий.
В большинстве случаев опухоль поджелудочной железы — это гипоэхогенное образование, почти лишенное внутренних эхоструктур. Однако встречаются опухоли с диффузно разбросанными эхосигналами и с эхосигналами высокой интенсивности в центре при их отсутствии на периферии. Несмотря на то что граница между опухолью и остальной паренхимой железы нечеткая, ее всегда можно приблизительно провести за счет разности в эхогенности нормальной ткани и опухолевого очага.
Хотя гипоэхогенная структура опухоли, особенно при отсутствии мелких участков повышенной плотности в ней, напоминает таковую при кистах, отсутствие эффекта дистального усиления позволяет исключить жидкостный характер образования. Для кист, кроме того, характерна гораздо более ровная и четкая граница.
При опухолях головки поджелудочной железы очень часто расширен общий желчный и панкреатический проток, в отличие от хронического панкреатита стенки его ровные и неуплотненные.
Важно!!! Визуализация главного панкреатического протока в пределах гипоэхогенной зоны свидетельствует в пользу локального отека и против опухоли.
Иногда при раке поджелудочной железы выявляют типичные признаки хронического панкреатита, а также псевдокисты дистальнее места опухолевой обструкции. Это следствие обструкции. Внутрипеченочные метастазы, увеличенные чревные, перипортальные и забрюшинные лимфоузлы свидетельствует в пользу рака.
Берегите себя, Ваш Диагностер!
Источник
Одним из самых опасных и серьезных заболеваний является панкреатит. Это воспалительный процесс поджелудочной железы, имеющий разные формы протекания. Симптомами являются острая боль, потеря в весе, тошнота, рвота, нарушения стула. Для установления точного диагноза необходимо провести полное обследование пищеварительной системы, ведь схожие симптомы могут быть и при других заболеваниях.
При появлении первых симптомов необходимо сразу обращаться за квалифицированной медицинской помощью. Диагностика будет включать в себя общий осмотр, сдачу анализов и ультразвуковое исследование. Процедура УЗИ диагностики абсолютно безболезненна и достаточно информативна, она позволяет увидеть множество патологий поджелудочной железы, вплоть до обнаружения онкологии на ранних стадиях.
Можно ли определить панкреатит на узи? Точность диагностики с помощью УЗИ совпадает с конечным диагнозом до 85% случаев.
Покажет ли УЗИ панкреатит?
 Для точного исследования поджелудочной железы, обследуются соседние органы, в связи с этим, для наиболее точной диагностики необходима правильная подготовка (исключения составляют неотложные состояния, требующие срочного оперативного вмешательства). Для того что бы был виден панкреатит на узи, необходимо:
Для точного исследования поджелудочной железы, обследуются соседние органы, в связи с этим, для наиболее точной диагностики необходима правильная подготовка (исключения составляют неотложные состояния, требующие срочного оперативного вмешательства). Для того что бы был виден панкреатит на узи, необходимо:
- За пару дней до проведения исследования, из рациона исключаются продукты, обладающие повышенным газообразованием (молочка, газированные напитки, фрукты/овощи);
- Последний прием пищи должен быть за 10-12 часов до назначенного времени проведения УЗИ;
- Категорически запрещается употреблять алкоголь, курить и принимать некоторые медикаменты ( об этом нужно беседовать с врачом);
- Непосредственно перед исследованием рекомендуется сделать очистительную клизму для полного опорожнения кишечника;
- Чтобы устранить метеоризм, можно принять активированный уголь или эспумизан.
Важно! Обычно ультразвуковое исследование проводят в утреннее время, пока пищеварительный тракт полностью опустошен.
Как выглядят нормальные показатели железы?
Для того, что бы распознать патологии поджелудочной железы при ультразвуковом исследовании, необходимо знать нормальные размеры органа.

Поджелудочная железа делится на головку, тело и хваст. Размерами в норме считаются:
- Длина всей железы 16-22 см, толщина 2-3 см, масса 80-90г.;
- Тело 1,75-2,5 см, головка 1,8-3,2 см, хвост 2,2-3,5 см;
- Контуры четкие, ровные;
- Вирсунгов проток имеет толщину до 2 мм;
- Структура железы равномерная.
Одним из важнейших показателей поджелудочной железы является эхогенность (способность пропускать ультразвук). В норме этот показатель совпадает с печенью и селезенкой.
Внимание! Размеры железы зависят от возраста, пола и роста человека. С возрастом железа начинает уменьшаться в размерах, а эхогенность становится выше.
Признаки панкреатита на УЗИ
 Различают три основный типа панкреатита- острый ( быстрое развитие болезни), хронический панкреатит ( продолжительное ровное развитие болезни с периодическим возникновением болей) и панкреонекроз ( разрушительная стадия панкреатита). Как покажет панкреатит на УЗИ при разных состояниях, рассмотрим ниже.
Различают три основный типа панкреатита- острый ( быстрое развитие болезни), хронический панкреатит ( продолжительное ровное развитие болезни с периодическим возникновением болей) и панкреонекроз ( разрушительная стадия панкреатита). Как покажет панкреатит на УЗИ при разных состояниях, рассмотрим ниже.
Признаки острого панкреатита:
- Железа увеличена в размерах;
- Контуры нечеткие, искривленные;
- В местах воспаления эхогенность повышена;
- Орган неоднородной структуры;
- Вирсунгов проток увеличен;
- Наличие жидкости в железе, осложнения соседних органов;
- Возможно наличие кист или иных осложнений.
При остром панкреатите характерна следующая симптоматика:
- Ярко выраженная, интенсивная, постоянная боль тупого или режущего характера. Если не получить своевременную медицинскую помощь, может развиться болевой шок. В зависимости от места поражения поджелудочной, боль может появляться под ложечкой, в области подреберья с обеих сторон. при воспалении всей железы боль будет опоясывающего характера.
- Повышение температуры и артериального давления. скачки давления могут быть очень высокими или очень низкими, температура может подниматься вплоть до 40°C. общее самочувствие значительно ухудшается.
- Меняется цвет лица, от побледнения до землисто-серого оттенка; черты лица могут заостриться.
- Тошнота, отрыжка, икота, появление сухости в полости рта, иногда рвота, не приносящая облегчения.
- Нарушения стула (запор/диарея). Стул пенистый, имеет зловонный запах. При запоре вздутие живота и затвердение мышц.
- Появление одышки, липкого пота, желтого налета на языке вследствие нарушения работы сердечно-сосудистой системы.
- Посинение кожных покровов, пятна в области поясницы или пупка; паховая область может стать сине-зеленого оттенка. Такое бывает в результате поступления под кожу крови из железы.

Признаки хронического панкреатита на УЗИ:
- Стойкое расширение Вирсунгова протока.
- Мелкобугристость, зазубренность контуров железы;
- Сниженная эхогенность;
- Увеличенные размеры.
Важно! Если заболевание прогрессирует, орган атрофируется и подвергается фиброзу, ткани железы склерозируются, структура замещается на более плотную соединительную ткань, в результате чего увеличивается эхогенность. Поджелудочная уменьшается в размерах, проток остается расширенным.
Как выглядит панкреонекроз на ультразвуковом исследовании?
 Панкреонекроз — серьезное заболевание поджелудочной железы, развивается, в результате обострения острого панкреатита. При выявлении этого заболевания, у человека может развиться полиорганная недостаточность.
Панкреонекроз — серьезное заболевание поджелудочной железы, развивается, в результате обострения острого панкреатита. При выявлении этого заболевания, у человека может развиться полиорганная недостаточность.
Панкреонекроз заболевание довольно серьезно и имеет следующие симптомы:
- Боль в области живота, иррадиирующая в поясницу, локализация размыта;
- Не приносящие облегчения рвоты, тошнота;
- Признаки обезвоживания- сухость в ротовой полости, чувство жажды, редкие мочеиспускания;
- Запоры, метеоризм;
- Повышение температуры тела;
- Мышцы брюшной стенки находятся в напряжении;
- Синие пятна в районе пупка и по бокам живота;
- Присутствие желчи или крови в рвотных массах ( означает интоксикацию организма);
- Понижение артериального давления;
- Желтушность кожных покровов и белка глаза;
- Область правого подреберья приобретает бурый окрас, по лицу проступают фиолетовые пятна;
- Спутанное сознание.
У большинства людей форма железы не изменяется, но при тотальном или субтотальном панкреонекрозе этот признак имеется у всех больных. При подозрении на панкреонекроз, лечащий врач в обязательном порядке назначит УЗИ, лабораторные исследования, а также другие методы диагностики.

Разрушительную форму острого панкреатита на ультразвуковом исследовании определяют по следующим показателям:
- Увеличение поджелудочной железы;
- В малом сальнике скапливается жидкость;
- Структура железы неоднородная ( один из самых важных признаков панкреонекроза);
- Контуры органа неровные;
- В забрюшинном пространстве имеется скопление жидкости. Неровность контуров органа.
Большинство людей, кого лечащий врач отправляет на ультразвуковое исследование, интересует вопрос: что показывает узи поджелудочной железы при панкреатите. Благодаря ультразвуковому исследованию можно определить не только площадь распада железы, но и единичные очаги. А значит начать лечение своевременно и не запустить болезнь до обострения.
Полезное видео
Источник
УЗИ при панкреатите назначается всегда. Основными показаниями к проведению ультразвуковой диагностики считаются острые, резкие боли в области живота, постоянная тошнота, рвота, метеоризм.

Что показывает обследование
Цель проведения обследования — подтверждение или опровержение возможного диагноза. Исследование органов посредством ультразвукового датчика считается самым точным методом определения заболевания.
УЗИ проводится при наличии признаков панкреатита:
- постоянные болевые ощущения слева от желудка, которые напоминают спазмы;
- боль при осмотре у врача;
- нестабильность стула;
- симптомы желтухи: зуд, темный кал, признаки анемии, повышенная температура, кровотечения из носа и другие;
- нарушенная работа смежных внутренних органов;
- резкий сброс веса без видимых причин.
На УЗИ виден панкреатит, если проток поджелудочной железы не дифференцируется. Эхогенность, способность отражать ультразвуковые волны, при этом сравнивается с окружающими тканями.
На ультразвуковом обследовании диагностируют наличие опухоли, кисты поджелудочной железы, если на экране аппарата видны темные области. Светлая зона означает прилежащие ткани.
Подробнее по УЗ-исследовани. поджелудочной железы читайте здесь. В статье есть информация по показаниям, подготовке, проведению ультразвукового исследования, а так же расшифровка возможных результатов.
Как выглядит острая стадия заболевания
При острой стадии панкреатита видны изменения поджелудочной железы:
- Контуры нечеткие до 90%.
- Видоизменение эхогенности. В большинстве случаев заболевания показатель увеличивается.
- Увеличенный размер на ультразвуковом исследовании. Головка превышает 5, тело — 3, хвост — 4 сантиметра.
- Расстояние промеж задней стенки желудка и передней поверхности поджелудочной увеличивается до 2 сантиметров. При этом диагностируют отеки парапанкреатических тканей. Явление встречается в 50% случаев болезни.

Про острый пакреатит расскажет Елена Малышева:
При хроническом течении болезни
При панкреатите в хронической форме УЗИ показывает внешние изменения поджелудочной железы. Первое, на что обращает внимание сонолог, — размер пораженного органа. При длительном течении заболевания размер железы уменьшается из-за фиброзных, атрофических процессов.
На УЗИ можно увидеть не только панкреатит. Иногда увеличенный хвост, изменения силуэта и формы поджелудочной железы свидетельствуют о развитии новообразований в виде кист или опухолей.
Главным признаком хронического панкреатита на ультразвуковом исследовании является неоднородная повышенная эхогенность. Высокий показатель считается нормой только для пожилых людей.
Внешние контуры органа представляются в результатах нечеткими, неровными, с характерными бугорками в виде зубчиков.
Главная особенность хронической стадии — расширение Вирсунгова протока до 3 миллиметров в диаметре.

О хроническом панкреатите и его УЗ-диагностике расскажет Елена Малышева:
Здоровый орган
В нормальном, здоровом состоянии поджелудочная соответствует показателям:
- Длина на границах 14–22 сантиметра.
- По весу не менее 70–80 граммов.
- Длина головки не менее 2,5 сантиметра. Если больше 3 сантиметров, это считается патологией.
- Размер тела в пределах 15–17 миллиметров.
- Длина хвоста составляет 2 сантиметра.
- Диаметр Вирсунгова протока при отсутствии патологий соответствует 2 миллиметрам.
- Контур органа четкий, ровный. Каждая часть по отдельности хорошо визуализируется при УЗИ.
- Средняя плотность аналогична печени и селезенке. Равномерная эхогенность по всей поверхности железы. Допускаются мелкие вкрапления.
- Паренхима по структуре должна быть зернистой.

Метод УЗИ помогает точно установить диагноз. Панкреатит при исследовании диагностируется, когда определяются отклонения характеристик железы от нормальных показателей.
Проходили ли вы УЗИ при панкреатите? Расскажите в комментариях о процессе обследования. Поделитесь статьей в социальных сетях с друзьями. Будьте здоровы.
Оценка статьи:
Загрузка…
Источник

Accuvix-A30
Проверен временем! Ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Введение
В России за последние годы отмечена тенденция к увеличению количества больных острым панкреатитом, частота которого достигает 2,5 — 8,4% среди пациентов с острыми хирургическими заболеваниями органов брюшной полости [1]. В странах Западной Европы, в частности, в Дании с 1979 по 1992 гг., частота острого панкреатита увеличилась с 26,8 до 35,4 на 100000 населения [15], т.е. на 25%. По данным М. В. Гринева [8], из всех больных с острым панкреатитом деструктивные формы отмечены у 16,2%, которые при прогрессировании приводят к летальности почти в 50% случаев [4].
Благодаря новым методам исследования (УЗИ, КТР, ЯМР) улучшилась ранняя диагностика острого панкреатита и его осложнений, появилась возможность динамического наблюдения за больными в процессе лечения. Для широкой практики особый интерес представляет ультразвуковая диагностика — неинвазивный, неионизирующий метод, который можно применять многократно, не причиняя вреда больному. С помощью эхографии стало возможным эффективно проводить не только диагностические, но и лечебные малоинвазивные вмешательства на поджелудочной железе — биопсию, дренирование патологических образований и т.д. [4, 6, 8].
Несмотря на интенсивное внедрение эхографии в практику и определенные успехи в изучении возможностей метода, в литературе еще недостаточно освещены вопросы, касающиеся деталей ультразвуковой семиотики острого панкреатита. Не конкретизирована эхографическая картина острого панкреатита в зависимости от стадии заболевания, мало отражены вопросы, касающиеся диагностики осложнений острого панкреатита, особенно редких, но клинически значимых [2, 5, 9 — 14, 16]. У пациентов, лечившихся оперативно по поводу острого панкреатита, актуальной остается проблема ультразвукового мониторинга в послеоперационном периоде. Практически не изучена роль данных ультразвукового исследования для выработки индивидуальной тактики лечения и прогнозирования возможных осложнений у каждого конкретного больного.
Материалы и методы
В основу работы положены данные 534 УЗ-исследований у 278 пациентов с острым панкреатитом, находившихся на лечении в городской клинической больнице N 9 за период 1992-1995 гг. Исследования проводились с помощью ультразвукового сканера, оснащенного конвексным датчиком 3,5 МГц и секторным — 5 МГц.
Результаты
На основе наших наблюдений выявлены следующие сонографические особенности острого панкреатита:
Изменения непосредственно в поджелудочной железе:
- увеличение размеров поджелудочной железы (рис. 1) — отмечено в 88% случаев. Нормальные размеры поджелудочной железы: головка 3-4,5 см; тело 2,5 — 3 см; хвост 3-4 см;
- нечеткость контуров — 90,6% случаев;
- увеличение расстояния между задней стенкой желудка и передней поверхностью поджелудочной железы свыше 3 мм и достигающее 10 — 20 мм, что характеризует отек парапанкреатических тканей, отмечено в 53% наблюдений (рис. 1);
- изменение эхогенности железы: повышение — 85,6% случаев (рис. 2); нормальная — 8,6% случаев; понижение — 5,8% случаев.
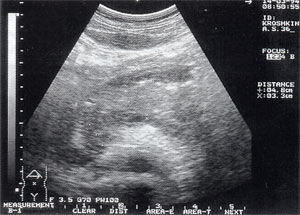
Рис. 1. Острый панкреатит, деструктивная форма. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка и поджелудочной железы.
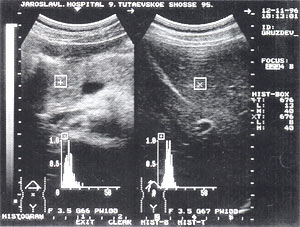
Рис. 2. Острый панкреатит, повышение эхогенности поджелудочной железы (по сравнению с эхогенностью печени).
Изменения в брюшной полости, являющиеся косвенными признаками острого панкреатита и относящиеся к его осложнениям:
Оментобурсит (рис. 3) встречается в 28,4% случаев (из них 48% у мужчин и 52% у женщин). Некоторые авторы обозначают эту патологию как «псевдокиста поджелудочной железы». Отмечен объем таких образований от 5мл (малые объемы необходимо дифференцировать с сосудистыми аневризмами) до 3 л и более. Скорость формирования оментобурсита при остром панкреатите от 2 — 4 дн. от начала заболевания до 2 — 4 нед. При ультразвуковом исследовании оментобурсит представлен в виде анэхогенного образования с четкими контурами, неправильной или округлой формы, чаще с однородной структурой, с толщиной стенок 0,2 — 0,4 см. При эхографическом мониторинге утолщение стенки до 0,5 — 1,0 см с появлением неоднородности структуры следует расценивать как сонографический признак абсцедирования.
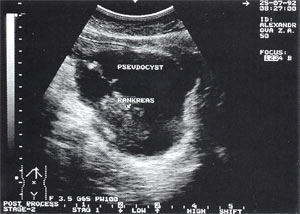
Рис. 3. Псевдокиста поджелудочной железы при остром панкреатите в виде анэхогенного образования с четкими контурами, однородной структурой, с наличием гиперэхогенных включений (детрит поджелудочной железы).
Свободная жидкость в брюшной полости — отмечена в 18% случаев (рис. 4), из них 80% у мужчин и 20% у женщин. Жидкость в объеме до 100 мл определяется только в одной анатомической области ( чаще в малом тазу), более 100 мл — по боковым каналам и в других отделах брюшной полости. В первые дни развития острого панкреатита жидкость гомогенная, после 6-12 сут. часто структура неоднородная из-за «нитевидных» включений (как правило, фибрин).
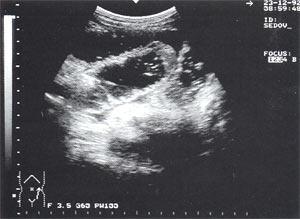
Рис. 4. Расширенные петли тонкого кишечника до 3,5 см, заполненные жидким содержимым на фоне свободной жидкости в брюшной полости.
Билиарная гипертензия — встречается в 13% случаев, из них 25% у мужчин и 75% у женщин. При эхографии отмечается расширение внутрипеченочных желчных протоков, общего печеночного протока и общего желчного протока. При отсутствии холедохолитиаза билиарная гипертензия как правило наблюдается при очаговом панкреонекрозе в области головки поджелудочной железы.
Инфильтраты брюшной полости — обнаруживаются в 5,4% случаев (рис. 5, 6), в том числе 64% у мужчин и 36% у женщин. Как правило, инфильтрируется большой сальник (оментит), визуализирующийся в виде образования повышенной эхогенности с нечеткими неровными контурами, неоднородной структурой, с участками пониженной эхогенности, которые могут свидетельствовать о формировании в нем абсцессов. Размеры инфильтратов от 5 до 15 — 20 см.
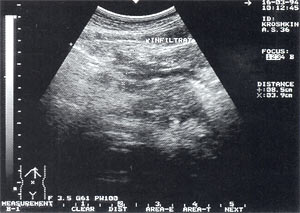
Рис. 5. Инфильтрат в брюшной полости в проекции большого сальника — представлен образованием неправильной формы с нечеткими контурами, неоднородной структурой, с наличием гипер- и гипоэхогенных участков. Размер инфильтрата 8,5 х 3,9 х 5,3см.
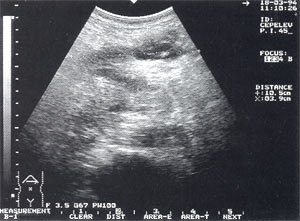
Рис. 6. Инфильтрат в проекции большого сальника с анэхогенным включением до 4 см (абсцедирование).
Забрюшинные флегмоны — встречаются в 4,3% случаев (рис. 7), из них 67% у мужчин и 33% у женщин. В 95% случаев диагностирована левосторонняя локализация флегмоны, которая определялась в виде анэхогенного или гипоэхогенного образования чаще щелевидной или овальной формы. Как правило, причиной развития данного осложнения является распространение панкреатического секрета по забрюшинному пространству из псевдокисты, иногда доходящее до паховой области. Панкреатогенный паранефрит можно рассматривать как вариант забрюшинной флегмоны.
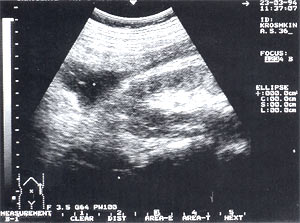
Рис. 7. Забрюшинная флегмона слева — анэхогенное образование неправильной формы с нечеткими контурами. Сканирование проведено из левой поясничной области.
Гидроторакс — встречается в 2,2% случаев, одинаково часто у мужчин и женщин, с преимущественно левосторонней локализацией.
Тромбоз в системе воротной вены — отмечается в 1,5% случаев (рис. 8 а, б) и достаточно хорошо может быть определен, по нашему мнению, без допплеровского исследования. При признаках портальной гипертензии обязательно должно выполняться прицельное ультразвуковое исследование сосудов системы воротной вены. Тромбы могут быть одиночными и множественными. Они локализуются как в самой воротной вене, так и в селезеночной и верхнебрыжеечной венах.
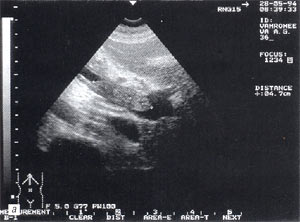
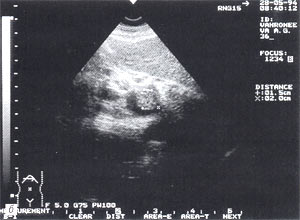
Рис. 8. Тромбоз воротной вены. Просвет вены полностью обтурирован изоэхогенным образованием с четкими контурами, неоднородной структурой, длиной до 4,7 см (а — cагиттальный срез, б — поперечный срез).
Парез кишечника — встречается в 1,4% случаев (см. рис. 4), из них 75% у мужчин и 25% у женщин. Характеризуется расширением петель тонкого кишечника до 3 — 5 см с заполнением их жидким содержимым и регистрируемой «маятникообразной» перистальтикой.
Гидроперикард — встречается в 0,4% случаев.
Восходящий медиастенит, отмечаемый другими авторами, нами не наблюдался.
Абсцессы поджелудочной железы — встречаются как правило на фоне уже имеющихся ультразвуковых признаков хронического панкреатита.
Разрывы псевдокист поджелудочной железы при ультразвуковой диагностике наблюдались у 2 больных (0,7%).
Кровоизлияние в псевдокисту поджелудочной железы с формированием организованной гематомы (рис. 9) отмечено у 1 пациента (0,35%).
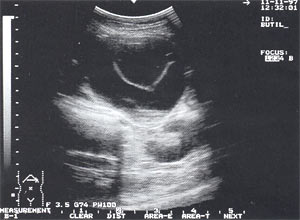
Рис. 9. Псевдокиста поджелудочной железы в виде анэхогенного образования с четкими контурами, в котором определяется другое анэхогенное образование с капсулой 0,2 — 0,3 см (на операции — псевдокиста с организовавшейся гематомой).
Псевдокисты поджелудочной железы с атипичной локализацией (в печени, селезенке, перидуоденально и т.д.) выявлены у 2 больных — 0,7% (рис. 10).
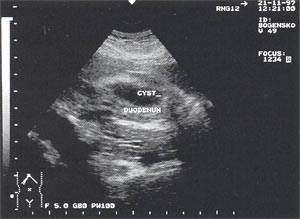
Рис. 10. Атипично расположенная псевдокиста поджелудочной железы (парадуоденально) в виде анэхогенного образования округлой формы с четкими контурами, однородной структурой, размером до 4,5 см, расположенного рядом с двенадцатиперстной кишкой.
Инфаркты селезенки (1 больная — 0,35%) — на фоне тромбоза воротной вены с портальной гипертензией.
Разрывы селезенки вследствие портальной гипертензии (нами не наблюдались).
Панкреатогенные паранефриты — обнаружены у 2 пациентов, что составило 0,7% (рис. 11).
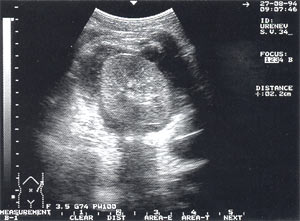
Рис. 11. Левосторонний панкреатогенный паранефрит, визуализирующийся в виде жидкостного образования, окружающего почку со всех сторон. Поперечный срез.
Заключение
Проведенное исследование показывает, что ультразвуковая диагностика должна быть обязательным элементом диагностического алгоритма у больных острым панкреатитом. Для повышения диагностической ценности эхографии необходима определенная последовательность в выполнении ультразвукового исследования: детальный осмотр парапанкреатических тканей и самой железы; осмотр всех отделов брюшной полости на предмет свободной жидкости и инфильтратов; осмотр плевральных полостей и полости перикарда на наличие выпота; детальный осмотр внутри- и внепеченочных желчных протоков; прицельный осмотр сосудов системы воротной вены; исследование забрюшинного пространства; динамическое наблюдение (частота повторного УЗИ определяется степенью тяжести заболевания и вероятностью развития осложнений).
Для улучшения получаемых результатов УЗИ могут быть рекомендованы следующие технические приемы:
- при плохой визуализации хвост поджелудочной железы лучше исследовать через селезенку или левую почку;
- для улучшения визуализации поджелудочной железы можно применять заполнение желудка 500 — 800 мл дегазированной жидкости (воды);
- использовать датчики с различной частотой излучения для более детального исследования патологических очагов, расположенных на разном расстоянии от датчика;
- использовать полипозиционное сканирование с дозированной компрессией на брюшную стенку для улучшения визуализации исследуемых органов, что позволяет «раздвигать» петли кишечника, создавая тем самым дополнительное «акустическое окно»;
- применять ультразвуковую фистулографию с жидкими и газообразующими растворами (фурацилин, новокаин, «Echovist») для определения полостей при наличии панкреатических свищей [7], что может быть предметом отдельных исследований.
Литература
- Скуя Н. А. Заболевания поджелудочной железы. — М.: Медицина, 1986.
- Зубарев А. Р., Григорян Р. А. Ультразвуковое ангиосканирование. — М.: Медицина, 1990.
- Филин В. И., Костюченко А. А.. Неотложная панкреатология. — СПб., 1994.
- Нестеренко Ю. А., Михайлусов С. В., Иманалиев М. Р. Ультразвук в диагностике и лечении панкреонекроза/ Сб. научн. тр. Пленума проблемной комиссии по неотложной хирургии. — М.: 1994. — С. 26 — 29.
- Баранов Г. А., Могутов М. С, Завьялова Н. И. Ультразвуковая диагностика тромбоза воротной вены как редкого осложнения острого панкреатита/ Сб. науч. тр. международной конференции «Новые технологии в диагностике и в хирургии органов билиопанкреатодуоденальной зоны». — М.: 1995. — С. 4 — 5.
- Белокуров ГО. Я., Уткин А. К., Жохов В. К., Белокуров С. Ю., Могутов М. С. Предпосылки использования прецизионной техники в лечении ложных кист поджелудочной железы/ Сб. научн. тр. международной конференции «Новые технологии в диагностике и в хирургии органов билиопанкреатодуоденальной зоны». М.: 1995. — С. 78.
- Буйлов В. М., Могутов М. С, Карпов Н. Р. Ультразвуковая фистулография с «Echovist-300» в хирургии и урологии. — Материалы II съезда Ассоциации специалистов ультразвуковой диагностики в медицине. — М.: 1995. — С. 80.
- Гринев М. В., Красногоров В. Б., Рысс А. С, Веселов В. С, Смелянский А. И., Алексеенко Е. Н. Эффективная тактика лечения деструктивного панкреатита на основе раннего плазмафереза и малоинвазивных хирургических вмешательств/ Сб. научн. тр. «Малоинвазивные вмешательства в хирургии». М.: 1996. — С. 257.
- McCormick P. A., Chronos N., Burroughs A. К., Mclntyre N., McLaughlinJ.E. Pancreatic pseudocyst causing portal vein thrombosis and pancreatico — pleural fistula.In: Gut (1990 May) 31(5):561-3.
- Fernandez-Cruz-L., Margarona-E., Llovera-J., Lopez-Boado-M. A., Saenz-HT. Pancreatic ascites. Hepatogastroenterology. 1993 Apr; 40(2): 150-4.
- Nishida-K., Terai-Y., Nojiri-L, Kato-M., Higashijima-M., Takagi-K., Adashi-R. A case of pancreatic pseudocyst with intracystic hemorrhage and repeated gastrointestinal bleeding. Nippon-Ronen-Igakkai-Zasshi. 1993 Aug; 30(8): 714-9.
- Sonak-R., Stock-W., Janzik-U., Hayduk-K., Borchard-F. Duodenal duplication cyst — a rare cause of acute recurrent pancreatitis. Leber-Magen-Darm. 1993 Sep; 23(5): 211-5.
- De-Ronde-T., Van-Beers-B., de-Canniere-L., Trigaux-JP., Melange-M. Thrombosis of splenic artery pseudoaneurysm complicating pancreatitis. Gut. 1993 Sep; 34(9): 1271-3.
- Hamm-B., Franzen-N. Atypically located pancreatic pseudocysts in the liver, spleen, stomach wall and mediastinum: their CT diagnosis. Rofo-Fortschr-Geb-Rontgenstr-Neuen-Bildgeb-Verfahr. 1993 Dec; 159(6): 522-7.
- Worning-H. Acute pancreatitis in Denmark. Ugeskr-Laeger. 1994 Apr 4; 156(14): 2086-9.
- Yasuda I., Tomita E., Nishigaki Y., Ino Y., Shimizu H., Yamada T., Kawamura H., Kuroda T., Takahashi T., Nagura K. A case of portal vein thrombosis subsequent to acute pancreatitis. Nippon Shokakibyo Gakkai Zasshi (1995 Apr) 92(4):820-5.

Accuvix-A30
Проверен временем! Ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Источник


