Панкреатит на фоне кишечной инфекции
Опубликовано: 15 октября 2014 в 10:28
 Значительную роль в происхождении панкреатита отводят вирусно-бактериальным инфекциям, в особенности, таких как брюшной тиф, вирусный грипп, паротит, ветряная оспа, сифилис, туберкулёз, вирусы Коксаки, корь, вирусный гепатит и прочие расстройства. У людей с хроническим заболеванием очаги инфекции в поджелудочной железе образовываются намного чаще, чем при остром типе заболевания.
Значительную роль в происхождении панкреатита отводят вирусно-бактериальным инфекциям, в особенности, таких как брюшной тиф, вирусный грипп, паротит, ветряная оспа, сифилис, туберкулёз, вирусы Коксаки, корь, вирусный гепатит и прочие расстройства. У людей с хроническим заболеванием очаги инфекции в поджелудочной железе образовываются намного чаще, чем при остром типе заболевания.
Инфекционным панкреатитом называют как заболевание, причиной которого стал вирус, негативно влияющая на секреторную функцию поджелудочной железы, так и ситуацию, когда очаги заразы возникли уже в ходе развития заболевания и ухудшили общее состояние больного.
Вирусный механизм прогрессирования панкреатита является наименее изученным, при этом, в качестве основного механизма развития заболевания выступает не ферментное аутопереваривание железы ферментами, а ускорение апоптоза и дистрофии клеток, вызывающих прогрессирование фиброза железы.
Зачастую панкреатит инфекционный возникает на фоне вирусного гепатита. Это связанно с тем, что печень и поджелудочная имеют общие выводные протоки, иннервацию, лимфатические пути и кровоснабжение. Ещё одним способом проникновения инфекции в поджелудочную, является путь от просвета двенадцатиперстной кишки через желчные пути или по протокам, восходящим путём. Этому способствует сопровождаемая холедохо и дуоденопанкреатическим рефлюксом дискинезия пищевода.
Признаками инфекционного панкреатита могут служить симптомы лихорадки и лейкоцитоза. При ухудшении общего состояния пациента, несмотря на лечение болезни, чтобы верно установить диагноз, в поджелудочную под наблюдением КТ вводят иглу, с помощью которой забирают пробы на анализ. Обычно забор делается из ложной кисты или флегмоны.
Если установлено, что причиной появления панкреатита выступил вирус, или же он ухудшает общее состояние человека, то в программу медикаментозного лечения вводят курс антибиотиков.
Отсутствие должного внимания к инфекционному панкреатиту может привести к летальному исходу или развитию гнойной формы болезни, поскольку очаги заразы являются наиболее благоприятной средой для образования гнойных выделений.
На анализах крови часто отмечается лейкоцитоз и повышение билирубина, в моче наблюдается трансаминаза, креатинин, мочевина и амилаза.
Инфекции поджелудочной железы
Кроме условно – патогенной бактериальной флоры, которая зачастую поражает поджелудочную железу, данный орган может подвергаться поражению и различными специфическими инфекциями, носящими бактериальный характер.
Большинство из них, по признакам, напоминает пищевые токсикоинфекции. Например, такие, как шигелла, кампилобактерии. Часть из них характеризуется системным поражением. Его провоцируют лептоспиры, бруцеллы и многие иные бактерии.
 По статистике, лидирующими инфекциями данного органа, являются бруцеллез и сальмонеллез. Бруцеллез – типичное заболевание животных, которое передается человеку. Недуг проявляется резким снижением массы тела, запорами, незначительными болями в области живота.
По статистике, лидирующими инфекциями данного органа, являются бруцеллез и сальмонеллез. Бруцеллез – типичное заболевание животных, которое передается человеку. Недуг проявляется резким снижением массы тела, запорами, незначительными болями в области живота.
Не реже, поджелудочная железа подвергается сальмонеллезу. Зачастую, именно эта инфекция, как осложнение, и является первопричиной острого панкреатита. Под воздействием этих бактерий возникает острая интоксикация, которая вызывает отёчно-интерстициальные изменения железы. Признаки поражения таковы: рвота, тошнота, острые боли в области живота, нарушение стула. Не реже, наблюдается повышенная температура тела. Как правило, без проведения дополнительного исследования, установить наличие сальмонеллеза, довольно сложно. Так как его симптомы схожи с обычным пищевым отравлением.
Источник
Реактивный панкреатит — патология воспалительного характера с острым течением, поражающая поджелудочную железу. Важная особенность, отличающаяся недуг от прочих панкреатитов в том, что реактивное воспаление всегда возникает на фоне других болезней органов пищеварения. Провоцируют развитие реактивного панкреатита дисфункции печени, желудка, кишечника, желчного пузыря. Возникновение болезни неожиданное, резкое, но после начала лечения симптомы быстро исчезают. В хроническую форму заболевание не переходит.
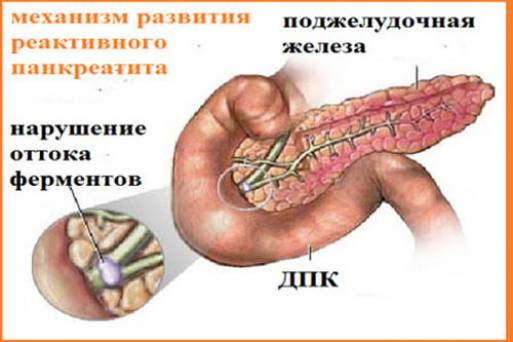
Патогенез
Поджелудочная железа играет важную роль среди прочих органов пищеварительной системы. Ее назначение заключается в секреции панкреатического сока, необходимого для полноценного переваривания пищи. Панкреатический сок с входящими в состав ферментами по протокам поступает в кишечник, где и начинает расщеплять пищу. При наличии причин, вызывающих заброс кишечного содержимого в протоки поджелудочной, происходит преждевременная активизация ферментов — железа переваривает саму себя, приводя к развитию процессов реактивной направленности.
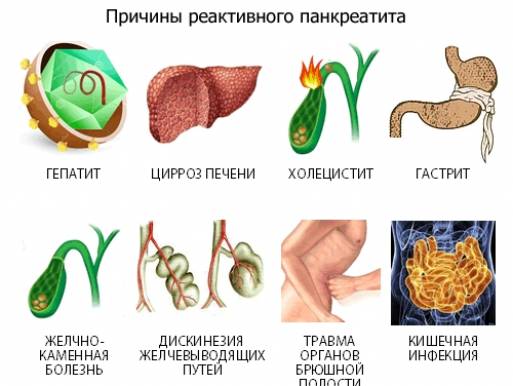
Реактивный панкреатит в виде ответной реакции на сбои в работе ЖКТ возникает на фоне дисфункции протоков, отвечающих за поступление ферментов в двенадцатиперстную и тонкую кишку. Воспаление начинается после нарушения проходимости протоков (полного, частичного), или в результате заброса кишечных масс. Факторы, провоцирующие реактивное воспаление железы, многообразны, но первостепенное значение отводится болезням ЖКТ:
- хронические и инфекционные патологии желудка, включая гастриты, язвенную болезнь желудка и ДПК, острые кишечные инфекции;
- патологии печени — цирроз, вирусные гепатиты;
- дисфункции желчного пузыря и желчевыводящих путей — холецистит, ДЖВП, наличие камней.
Прочие факторы риска:
- ожирение, лишний вес;
- регулярный прием спиртного;
- самолечение, длительное бесконтрольное употребление медикаментов;
- нерациональное питание с обилием пряной, жирной, жареной пищи;
- частые стрессы и переживания;
- травмы брюшной полости.
Клинические проявления
Симптомы реактивного панкреатита дают о себе знать через несколько часов после влияния негативного фактора. Начальный этап течения болезни включает совокупность признаков по характеру диспепсии: больного мучает вздутие и метеоризм, появляется отрыжка с неприятным привкусом, приступы тошноты и изжоги. По мере прогрессирования основной патологии усугубляется течение реактивного панкреатита — возникает болевой синдром.
Боль при реактивном воспалении сильная, по характеру опоясывающая. Место локализации — верхняя область живота с переходом в левое подреберье. Боль часто отдает в спину, лопатки. Точная локализация зависит от размера воспаленного участка поджелудочной железы. Для реактивного панкреатита характерно усиление болей после еды, что связано с избыточным выбросом ферментов.
При отсутствии лечения состояние больного резко ухудшается по причине попадания протеолитических ферментов в кровь — развиваются признаки отравления организма, повышается температура (субфебрильные показатели 37°-37,3°), падает артериальное давление, пульс учащается. Клинические проявления реактивного панкреатита могут дополняться совокупностью симптомов первичной патологии — резкие боли в правом боку при камнях в желчном, лихорадка и диарея при кишечной инфекции, увеличение печени при циррозе.
Течение патологии у детей
Реактивный панкреатит у детей может возникнуть в любом возрасте, включая грудничков до года. Причины разнообразны и банальны — обычные респираторные инфекции могут стать отправной точкой для реактивных процессов в поджелудочной железе. У грудных детей болезнь часто развивается из-за врожденных патологий строения органа и его протоков. Неправильное питание, ранее приобщение к взрослой пище, отсутствие режима провоцирует воспаление поджелудочной.
Течение недуга у детей по клинике напоминает реактивный панкреатит у взрослых — сильная боль, диспепсия, признаки интоксикации. Дополнительно у больного ребенка возникает:
- расстройство стула — запоры, диарея, кал становится желтым, появляется слизь, часто развивается стеаторея;
- урина становится насыщенно темного цвета;
- кожные покровы могут пожелтеть;
- у новорожденных и грудничков возникают периоды резкого плача и крика.

При малейших жалобах ребенка на боли в верхней части живота и левом боку, эпизодах ночного беспокойства (в период с 3 до 5 часов утра) родители должны обратиться к врачу. Течение реактивного панкреатита у детей тяжелое и требует неотложной помощи.
Диагностика
Обследование при подозрении на реактивный панкреатит комплексное. На первом этапе гастроэнтеролог проводит сбор анамнеза путем опроса относительно жалоб, наличия прочих болезней ЖКТ, образа жизни и характера питания. Визуальный осмотр больного основывается на изучении характерных признаков — бледная кожа и слизистые, частый пульс. При пальцевом исследовании — живот вздут, но не жесткий; болезненность в районе реберно-позвоночного угла слева (симптом Мейо-Робсона).
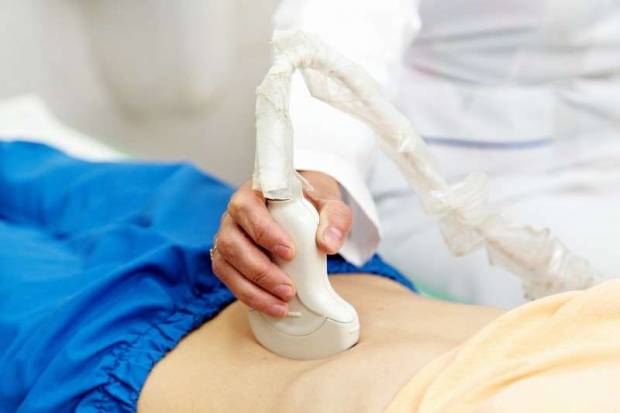
В перечень обязательных диагностических мероприятий входят:
- анализ крови на биохимию и иммунологию позволяет определить выраженность воспаления, у больных реактивным панкреатитом повышается лейкоцитоз, СОЭ, концентрация ферментов ПЖ;
- эхография органов брюшной полости — достоверный метод выявления патологии, позволяющий выявить отечность и увеличение органа, наличие камней в желчевыводящих протоках;
- проведение КТ и обзорной рентгенограммы брюшной полости — золотой стандарт в подтверждении диагноза; проведение процедур позволяет достоверно определить размеры и точную локализацию воспаленных участков;
- эндоскопическая холангиопанкреатография производится по строгим показаниям (подтвержденный факт закупорки протоков поджелудочной конкрементами);
- лапароскопия осуществляется при осложненном течении, когда проведение прочих методов затруднено в силу состояния больного.
После подтверждения диагноза к лечению реактивного панкреатита приступают незамедлительно.
Лечение
Тактика лечения зависит от интенсивности воспалительного процесса в поджелудочной железе. При незначительных проявлениях первостепенное значение в восстановлении органа отводится организации диетического питания. При умеренном и тяжелом течении лечение комплексное и направлено на снятие отечности, восстановление адекватной секреторной функции и ликвидацию признаков интоксикации.
Комплексная терапия при реактивном воспалении ПЖ:
- лечебное голодание на 24–48 часов показано всем больным в острой стадии, разрешается только вода и травяные чаи;
- заместительная терапия включает прием ферментов (панкреатина) в виде капсул и таблеток (Мезим, Креон);
- обезболивающие средства спазмолитического и анальгезирующего действия (Дротаверин, Найз);
- антибиотики (Гентамицин) показаны при вторичном присоединении инфекции;
- препараты с ветрогонным эффектом при вздутии (Эспумизан);
- строгая диета с минимальным количеством жира.
Питание для больных
Диета при реактивном панкреатите необходима с первых дней лечения. Главная цель диетического питания — снятие избыточной нагрузки с органа, снижение активности секреторных процессов. Для достижения цели используют принцип дробного питания — прием пищи малыми объемами через равные временные интервалы (3–3,5 часа). Обязателен прием большого количества жидкости.

Рацион питания при реактивном воспалении ПЖ включает:
- супы крупяные;
- отварное постное мясо, белая рыба, птица;
- белый хлеб в виде сухариков;
- протертые молочные каши;
- белковые паровые омлеты;
- овощи с малым содержанием клетчатки (картофель, брокколи, кабачок) в отварном, запеченном виде;
- масла — сливочное (до 15 г за сутки), подсолнечное (до 30 г);
- нежирная кисломолочная продукция;
- компот, чай, кисель без сахара.
Продолжительность диеты зависит от индивидуальных особенностей больного, степени поражения органа, общего самочувствия и основного диагноза. В определенных ситуациях диетическое питание требуется пожизненно. Алкоголь и курение для лиц, перенесших реактивный панкреатит, под строгим запретом.
Народная медицина против недуга
Существует масса народных способов борьбы с реактивным воспалением ПЖ. Терапия народными средствами направлена на купирование негативных симптомов и восстановление нормального функционирования органа. Но перед лечением народными рецептами консультация гастроэнтеролога необходима.
Популярные рецепты:
- фитосбор № 1 — перемешивают сырье ромашки, ягоды боярышника, лист мяты и семя укропа в пропорциях 1:2:3:3, 10 г сбора запаривают стаканом кипятка, подогревают на пару в течение 30 минут, оставляют до остывания, процеживают и пьют по 100 мл дважды в сутки, за час до приема пищи;
- фитосбор № 2 — перемешивают траву зверобоя, спорыша, лист березы и кукурузные рыльца в соотношении 1:1:2:2, 20 г фитосбора заливают 400 мл кипятка, держат на пару 25 минут, дают остыть и вливают нужное количество воды до первоначального объема; пьют по 100 мл 4 раза в день, до еды;
- сокотерапия — смесь из свежевыжатых соков моркови и картофеля в равных объемах смешивают с 5 мл оливкового масла, пьют сразу после приготовления, периодичность приема — до 4-х раз в день.
Продолжительность приема лечебных настоев и соков при реактивном панкреатите зависит от состояния больного. Если лечение народными средствами приносит облегчение, его можно периодически повторять в целях профилактики и поддержания адекватной работы ПЖ.
Реактивный панкреатит — заболевание, которое всегда указывает на неполадки в работе ЖКТ. При первых тревожных признаках (боль, ухудшение аппетита, ненормальный стул) важно сразу обращаться к врачу. Ранняя диагностика и адекватное лечение позволяют быстро побороть воспаление и полностью восстановить функции поджелудочной железы.
Источник
Реактивный панкреатит – острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Общие сведения
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии и т. д. В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой данной формы панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.
Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и др. Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
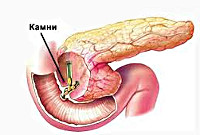
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы реактивного панкреатита
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Если пациент вовремя не обратился к гастроэнтерологу и не начал лечение на ранних стадиях реактивного панкреатита, состояние может значительно ухудшиться за счет массивного попадания протеолитических ферментов в кровоток: нарастают явления интоксикации, температура повышается до фебрильных цифр, кожные покровы становятся бледными и холодными, беспокоит тахикардия и артериальная гипотензия. Пациенты с тяжелым течением реактивного панкреатита требуют госпитализации в отделение гастроэнтерологии.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение реактивного панкреатита
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз и профилактика
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Источник

