Панкреатит можно ли есть крыжовник
Пунцовыми и янтарными ягодами крыжовника можно не только любоваться, но и лакомиться, срывая их с колючего куста. Кроме того, изобретательные дачники, деревенские жители и владельцы приусадебных земель придумали множество блюд из крыжовника. Для готовки годятся как зрелые, так и еще зеленые ягоды, из которых делают прекрасные джемы, конфитюры, пастилу, варенье, сок, морсы, вино. А некоторые даже его маринуют, чтобы потом добавить к мясу и удивить редким деликатесом гостей.
Крыжовник в острую фазу панкреатита
Несмотря на многочисленные благотворные эффекты, свежий крыжовник категорически неприемлем во время острой фазы любого панкреатита. Кисло-сладкие ягоды:
- содержат слишком много клетчатки (до 3,4 г в 100 г) для этих больных, а она может вызвать поносы, излишнее газообразование и иногда кишечные колики;
- богаты сахарами, создающими ненужную в условиях активного воспаления нагрузку на поджелудочную железу (в особенности на те ее клетки, которые синтезируют инсулин);
- являются природным желчегонным средством (а выделившаяся желчь может при панкреатите попасть вместо двенадцатиперстной кишки в панкреатические протоки и усугубить воспалительные изменения и так пострадавшей поджелудочной железы).
При успешном медикаментозном лечении панкреатита и устойчивой положительной динамике самочувствия иногда доктора позволяют включать крыжовник в питание. Его добавляют в сборные протертые фруктово-ягодные компоты. За счет соотношения калия с натрием (11 к 1) крыжовник может поспособствовать уменьшению воспалительного отека поджелудочной железы. В реабилитационный диетический период с использованием крыжовника или его сока готовят муссы, кисели, желе.
Крыжовник в фазу ремиссии
Пациенты с панкреатитом смогут снова кушать свежий крыжовник только после достижения стабильной и прочной ремиссии. Только он должен быть зрелым и некислым. Полосатые ягодки обладают разными полезными качествами. Они:
- проводят своеобразную «чистку» организма, избавляя его от радионуклидов, токсинов, лишнего холестерина (действие пектинов);
- служат мягким слабительным;
- способствуют крепости сосудистых стенок, нормализуя давление;
- отличаются противоопухолевой активностью (благодаря антиоксидантам и серотонину);
- улучшают настроение;
- являются общеукрепляющим средством;
- малокалорийны.
В случае развития панкреатогенного диабета от поедания крыжовника стоит воздержаться.
Резюме
Максимальная суточная порция крыжовника при хроническом панкреатите:
- фаза обострения – количество термически обработанного и протертого крыжовника зависит от особенностей течения болезни и индивидуальной переносимости, свежий крыжовник запрещен.
- фаза стойкой ремиссии – 250 – 300 г свежего спелого крыжовника.
При остром панкреатите – количество термически обработанного и протертого крыжовника зависит от особенностей течения болезни и индивидуальной переносимости, свежий крыжовник запрещен.
| Белки | 0.8 г |
|---|---|
| Углеводы | 9.9 г |
| Жиры | 0.0 г |
| Калорийность | 42.8 ккал на 100 грамм |
Оценка соответствия диете при хроническом панкреатите: 6.0
Оценка пригодности продукта для питания во время острого панкреатита: -6.0
Витамины в крыжовнике
А, В9, РР, В6, Р, В1, В2, Е, С, бета-каротин
Минеральные вещества в крыжовнике
молибден, никель, фтор, калий, марганец, медь, магний, фосфор, железо, кальций, йод, цинк, натрий, хлор, хром
Источник
Пунцовыми и янтарными ягодами крыжовника можно не только любоваться, но и лакомиться, срывая их с колючего куста. Кроме того, изобретательные дачники, деревенские жители и владельцы приусадебных земель придумали множество блюд из крыжовника. Для готовки годятся как зрелые, так и еще зеленые ягоды, из которых делают прекрасные джемы, конфитюры, пастилу, варенье, сок, морсы, вино. А некоторые даже его маринуют, чтобы потом добавить к мясу и удивить редким деликатесом гостей.
Крыжовник в острую фазу панкреатита
Несмотря на многочисленные благотворные эффекты, свежий крыжовник категорически неприемлем во время острой фазы любого панкреатита. Кисло-сладкие ягоды:
- содержат слишком много клетчатки (до 3,4 г в 100 г) для этих больных, а она может вызвать поносы, излишнее газообразование и иногда кишечные колики;
- богаты сахарами, создающими ненужную в условиях активного воспаления нагрузку на поджелудочную железу (в особенности на те ее клетки, которые синтезируют инсулин);
- являются природным желчегонным средством (а выделившаяся желчь может при панкреатите попасть вместо двенадцатиперстной кишки в панкреатические протоки и усугубить воспалительные изменения и так пострадавшей поджелудочной железы).
При успешном медикаментозном лечении панкреатита и устойчивой положительной динамике самочувствия иногда доктора позволяют включать крыжовник в питание. Его добавляют в сборные протертые фруктово-ягодные компоты. За счет соотношения калия с натрием (11 к 1) крыжовник может поспособствовать уменьшению воспалительного отека поджелудочной железы. В реабилитационный диетический период с использованием крыжовника или его сока готовят муссы, кисели, желе.
Крыжовник в фазу ремиссии
Пациенты с панкреатитом смогут снова кушать свежий крыжовник только после достижения стабильной и прочной ремиссии. Только он должен быть зрелым и некислым. Полосатые ягодки обладают разными полезными качествами. Они:
- проводят своеобразную «чистку» организма, избавляя его от радионуклидов, токсинов, лишнего холестерина (действие пектинов);
- служат мягким слабительным;
- способствуют крепости сосудистых стенок, нормализуя давление;
- отличаются противоопухолевой активностью (благодаря антиоксидантам и серотонину);
- улучшают настроение;
- являются общеукрепляющим средством;
- малокалорийны.
В случае развития панкреатогенного диабета от поедания крыжовника стоит воздержаться.
Резюме
Максимальная суточная порция крыжовника при хроническом панкреатите:
- фаза обострения – количество термически обработанного и протертого крыжовника зависит от особенностей течения болезни и индивидуальной переносимости, свежий крыжовник запрещен.
- фаза стойкой ремиссии – 250 – 300 г свежего спелого крыжовника.
При остром панкреатите – количество термически обработанного и протертого крыжовника зависит от особенностей течения болезни и индивидуальной переносимости, свежий крыжовник запрещен.
| Белки | 0.8 г |
|---|---|
| Углеводы | 9.9 г |
| Жиры | 0.0 г |
| Калорийность | 42.8 ккал на 100 грамм |
Оценка соответствия диете при хроническом панкреатите: 6.0
Оценка пригодности продукта для питания во время острого панкреатита: -6.0
Витамины в крыжовнике
А, В9, РР, В6, Р, В1, В2, Е, С, бета-каротин
Минеральные вещества в крыжовнике
молибден, никель, фтор, калий, марганец, медь, магний, фосфор, железо, кальций, йод, цинк, натрий, хлор, хром
Источник
При хроническом воспалении поджелудочной железы люди вынуждены питаться по специальной диете, ограниченной определенным перечнем запрещенных продуктов. Входят ли в этот список ягоды при панкреатите?
Учитывая специфику заболевания и все ограничения в рационе, в употреблении ягод нужно следовать рекомендациям врачей-гастроэнтерологов и диетологов, которые точно знают, какие ягоды можно и какие нельзя пациентам с данным диагнозом.
Какие ягоды при панкреатите можно?
При остром панкреатите диета настолько скудная, что ни о каких ягодах и речи быть не может. Поэтому диетологи рассматривают включение их в рацион только при хронической форме данного заболевания – в зависимости от ослабления или усиления симптомов.
Вследствие воспаления поджелудочной железы и повреждения ее экзокринных и эндокринных клеток, продуцирующих ферменты и гормоны, функции органа нарушаются, что приводит к ухудшению усвоения питательных веществ. Также организму может недоставать витаминов и микроэлементов. Исследователи установили, что употребление продуктов, содержащих витамины А, С, Е, группы В, железо и цинк, способствует предотвращению приступов панкреатита. Читайте – Диета при приступе панкреатита.
По понятным причинам, не все ягоды и фрукты разрешены пациентам с хроническим панкреатитом. Подробные рекомендации относительно фруктов приводятся в статье – Фрукты при остром и хроническом панкреатите.
А мы начнем с самой большой, правда, ложной ягоды, которую употребляют люди.
Можно ли арбуз при панкреатите?
В мякоти арбуза содержание клетчатки относительно низкое (до 0,5%), поэтому его относят к диетическим продуктам. По содержанию железа и калия арбуз практически не отстает от шпината. Немаловажно и то, что в нем имеются щелочные вещества, способствующие восстановлению кислотно-щелочного равновесия организма. Поэтому арбуз можно при панкреатите – при отсутствии обострения.
А вот гликемический индекс арбуза достаточно высокий (GI 72), но он обусловлен фруктозой, которая усваивается без участия инсулина – то есть не перегружает бета-клетки поджелудочной железы, которые при панкреатите могут не справлять с синтезом необходимого количества этого гормона.
Следует иметь в виду, что, согласно клинической статистике, на определенном этапе хронического панкреатита у 25-45% пациентов снижается способность усваивать глюкозу с последующим развитием сахарного диабета.
Обычно в тандеме с арбузом идет дыня, поскольку она того же семейства тыквенных. В ней почти столько же сахаров (GI 65), но чуть больше клетчатки. И на вопрос – можно ли дыню при панкреатите – диетологи дают аналогичный ответ: исключительно при стойкой ремиссии заболевания и в очень ограниченных количествах.
Шиповник при панкреатите
Отвар из сухих плодов шиповника рекомендуют почти все диеты при любых заболеваниях. Среди биологически активных веществ, содержащихся в этих ягодах, выделяют витамины А, С и Е, а также растительные полифенольные соединения (флавоноиды). Но номером один считают аскорбиновую кислоту – витамин С, которого в 100 г свежих плодов в среднем 450-470 мг. Так что шиповник при панкреатите (в день примерно 400-500 мл отвара или водного настоя) служит хорошим и доступным витаминным подспорьем.
Организму витамин С нужен для синтеза белков и липидов, для образования коллагена и регенерации тканей, выработки пептидных гормонов и нейромедиатора норадреналина, для метаболизма тирозина и т.д. Он действует как антиоксидант, уменьшая окислительную деградацию фосфолипидов и повреждение клеточных белков свободными радикалами.
Но если у пациентов в анамнезе есть тромбофлебит, то с шиповником следует быть осторожнее: в нем имеется витамин К, повышающий свертываемость крови.
Кроме того, шиповник увеличивает выработку мочи и слабит.
 [1], [2], [3], [4], [5], [6]
[1], [2], [3], [4], [5], [6]
Малина при панкреатите
В нежных ягодах малины на самом деле много клетчатки – почти 30%, а также высокая кислотность (pH 3,2-3,9), что при воспаленной поджелудочной сразу же отправляет ее в список противопоказанных продуктов. Но это касается свежих ягод, а в виде компота, приготовленного из протертых ягод (то есть без косточек), киселя, мусса или желе – употреблять можно.
Кстати, большинством врачей-диетологов разрешается свежая малина при панкреатите (не более 100 г в день пару раз в неделю) – когда состояние пациентов стабилизировано. А все потому, что антоцианы, флавоноиды кемпферол и кверцетин, производные гидроксибензойной кислоты, эллаговая, хлорогеновая, кумаровая и феруловая кислоты обеспечивают антиоксидантные и противовоспалительные свойства этой ягоды.
Последнее время внимание исследователей приковано к эллаговой кислоте, которой в малине больше, чем в других ягодах. И установлено, что данное полифенольное соединение способно снижать выработку и активность циклооксигеназы-2 – провоспалительного фермента, то есть уменьшать воспаление. Кроме того, как сообщалось в World Journal of Gastroenterology, эллаговая кислота тормозит рост злокачественных клеток при раке поджелудочной железы.
 [7]
[7]
Клубника при панкреатите
Клубника или земляника при панкреатите в той же категории, что и малина. То есть, из-за наличия лимонной, яблочной и аскорбиновой кислоты (витамина С) она кислая (средний показатель pH= 3,45); содержит пищевые волокна и мелкие косточки, которые не перевариваются в желудке и могут активировать воспаление. Поэтому врачи не рекомендуют при обострениях есть клубнику (землянику) в натуральном виде.
С другой стороны, когда состояние пациента в стадии ремиссии улучшается, лечащий врач может разрешить дополнить меню муссом, компотом, желе или киселем из протертых ягод. Как приготовить кисель из клубники, читайте в публикации – Рецепты диеты при панкреатите.
А при длительном улучшении – и только при отсутствии нарушений углеводного обмена – в клубничный сезон можно съедать по несколько свежих ягод в день: они также содержит эллаговую кислоту и витамин В5.
 [8], [9]
[8], [9]
Какие ягоды при панкреатите нельзя?
Клетчатка и кислоты, содержащиеся в свежих ягодах, заставляют поджелудочную железу вырабатывать больше пищеварительных ферментов. Но при ее хроническом воспалении выполнение данной функции ограничено, что и вызывает необходимость в соблюдении диеты про остром и хроническом панкреатите.
Кожица ягод содержит полисахарид пектин, который не переваривается и не усваивается, но активизирует секрецию желез, участвующих в пищеварении – в том числе поджелудочной. И это причина, по которой имеющие плотную кожицу свежие ягоды при панкреатите употреблять противопоказано.
Совершенно не вписывается в диетический рацион крыжовник при панкреатите – даже когда поджелудочная железа «объявила перемирие», и состояние пациентов позволяет употреблять некоторые ягоды в свежем виде. При очень плотной кожице и массе косточек (все это – клетчатка и 2,5% пектина) еще и pH этих ягод на уровне 2,8-3,1. Нет, вообще-то крыжовник очень ценная ягода, так как витамина С в ней почти столько же, сколько в черной смородине. В крыжовнике содержится много фолиевой кислоты (его полезно есть беременным), и при запорах он хорошо помогает. Но применительно к панкреатиту следует учитывать желчегонный эффект этих ягод.
В темно окрашенных ягодах – красных, синих, фиолетовых – большое содержание антиоксидантов: полифенолов и флавоноидов-антоцианов. Ягоды с высоким уровнем этих биологически активных веществ включают чернику, вишню, черную и красную смородину, клюкву, виноград и черешню темных сортов.
Несмотря на это клюква при панкреатите противопоказана: при всех полезных свойствах – антимикробных и противовоспалительных – уровень ее кислотности (рН 2,3-2,5) приближается к лимону (его pH= 2-2,6), и она, за счет высокого содержания органических кислот, вызывает усиленное желчевыделение, активизирующее поджелудочную железу.
Красная смородина при панкреатите под запретом по тем же причинам: плотная кожица и высокое содержание кислот (средний показатель pH = 2,85). Более сладкая вишня при панкреатите может быть добавлена в компот, а вот свежие ягоды диетологи занесли в противопоказанные продукты.
Свежие ягоды черной смородины тормозят рост самых распространенных патогенных и условно патогенных бактерий, в том числе. вызывающую гастрит Helicobacter pylori. Как показали исследования, кислые полисахариды семян черной смородины (галактаны) могут препятствовать адгезии бактерии к слизистой оболочке желудка. Но при панкреатите черная смородина может употребляться только в виде компота и только вне обострения.
Из-за плотной кожицы, высокого содержания растительных волокон и сахаров в свежем виде черешня при панкреатите, а также виноград не рекомендуются.
При диарее пациентам с воспалением поджелудочной железы может помочь черничный кисель, поскольку свежая черника при панкреатите тоже не употребляется.
И облепиха при панкреатите (при ремиссии хронической формы заболевания) также допускается в виде добавки небольшого количества в кисель или компот – если нет проблем с работой кишечника, заставляющих чаще обычного посещать туалет.
Источник
Ягоды при панкреатите употребляют свежими, в виде сока, компота, киселя. Рацион подбирается в зависимости от стадии заболевания, тяжести симптоматики, индивидуальных особенностей организма. Все ягоды, фрукты разрешается кушать в небольшом количестве при стойкой ремиссии. Если наблюдается ухудшение самочувствия, присутствуют признаки обострения болезни, к выбору фруктов нужно подходить с особым подходом.
Можно ли употреблять ягоды при панкреатите?
Абсолютно все фрукты являются источником витаминов, минералов, полезных кислот. Влияние, оказываемое ими на организм человека, зависит напрямую от химического состава. Нельзя сказать, что один вид ягод полезнее другого, просто кушать нужно правильно.
Панкреатит характеризуется воспалением слизистой поджелудочной железы, нарушением выработки необходимых ферментов. Трудности с перевариванием пищи заключаются в изменении функций самих ферментов. Здоровый орган вырабатывает их в неактивном состоянии, действовать они начинают только оказавшись в тонком кишечнике. При наличии патологий ферменты активизируются, будучи в желудке, начинают переваривать еду уже там, а вместе с ней слизистую органа. Кроме этого, вырабатываемых ферментов, как правило, недостаточно для переваривания тяжелой пищи, поэтому возникает болезненная симптоматика.
Воспаление поджелудочной железы с изменением ее функций происходит постепенно, практически незаметно для человека. Провокаторами могут быть внешние, внутренние факторы, но чаще всего это продукты питания с повышенным содержанием сахара, соли, жира. Чтобы уменьшить нагрузку на больной орган, стимулировать восстановление слизистой, назначают строгую диету. Еда должна быть легкой, без содержания раздражающих компонентов, трудноперевариваемых структур. Основной рацион для больных панкреатитом – крупа, кисломолочная продукция, овощи, фрукты, ягоды. Однако кушать их и готовить нужно по определенным правилам.

Ягоды при панкреатите, холецистите
В пищеварительном тракте все органы между собой тесно связаны, нарушение функций одних приводит к развитию патологий у других. Холецистит – воспаление желчного пузыря. Возникает при негативном воздействии внутренних, внешних факторов. Провокаторами являются хронические заболевания органов ЖКТ, вредные микроорганизмы, анатомические патологии, др. Застойные процессы в желчном пузыре влияют на качество пищеварения. В кишечник желчь поступает в слишком большом количестве либо недостаточном для полноценного выполнения функций. В результате начинают страдать другие органы, в первую очередь, поджелудочная железа. Процесс бывает обратным, когда панкреатит становится причиной развития холецистита.
Клиническая картина заболеваний схожа, иногда трудно по болезненным проявлениям определить, какой орган дает сбой. Однако лечение назначается идентичное. Усилия направлены на устранение болезненных проявлений, нормализацию пищеварительного процесса, предотвращение ремиссии. В первую очередь, подбирается правильное питание, питьевой режим. Ягоды при панкреатите на фоне холецистита разрешается кушать на стадии обострения, ремиссии. Но опять-таки, отталкиваются от клинической картины, самочувствия, индивидуальных особенностей.
Основные правила употребления фруктов, ягод
При панкреатите нарушается процесс всасывания полезных компонентов. Организм не получает необходимое количество витаминов, минералов, накапливаются шлаки, токсины. В результате появляется слабость, головная боль, тошнота, диарея, вздутие, нарушение микрофлоры кишечника, расстройство нервной системы, общее недомогание. Дефицит полезных компонентов пополняют специальными аптечными препаратами – витаминными комплексами, биодобавками к еде, а также фруктами, ягодами. Однако, чтобы процесс расщепления, выделения, всасывания полезных веществ осуществлялся, нужно правильно подобрать ассортимент, количество, метод предварительной обработки. Отталкиваются от свойств ягоды, воздействия на организм, симптомов.
Фрукты на острой стадии
Тяжелое обострение сопровождается рвотой, диареей, сильной болью, снижением артериального давления, головокружением, тошнотой. Больного госпитализируют, осуществляют медикаментозное лечение с помощью капельниц. Показано полное голодание в течение 1-3 дней. Затем начинают пить жидкость – негазированную минеральную воду, компот из сухофруктов, отвар на основе лекарственных трав. Приблизительно с четвертого дня терапии рекомендуется дробное питание – каша, суп, кисломолочная продукция, вареные, тушеные овощи, ягодный кисель. Со второй недели разрешается пить разбавленный натуральный сок. Под строгим запретом свежие фрукты, ягоды до полного исчезновения болезненной симптоматики.
Если проявления острого панкреатита средней тяжести, легкой, в длительном голодании нет необходимости. Сразу меняют рацион, переходят на диету, больше пьют жидкости, готовят кисели, компоты, соки для улучшения пищеварения, устранения неприятных проявлений болезни.
Ягоды, фрукты на стадии ремиссии
Человек ощущает себя полностью здоровым либо испытывает незначительный дискомфорт. Основная задача – поддерживать функции, состояние поджелудочной, не допустить обострения. Поскольку основным провокатором является еда, следует уделить особое внимание правильному питанию. Все ягоды, фрукты полезны по-своему, воздействуют на организм по-разному, поэтому специалисты составили список разрешенных, запрещенных. В целом же, при хорошем самочувствии можно кушать любые ягоды, фрукты, но в умеренном количестве.

Список полезных ягод, фруктов при панкреатите
Заболевание сопровождается нарушением пищеварения, но связано это может быть с неправильным выделением желчи, желудочного сока. Необходимых компонентов может быть больше либо меньше. Симптомы в данном случае практически одинаковые, но лечение отличается. Очень важно изначально пройти обследование, разобраться с провоцирующими факторами, а уж потом приступать к составлению правильного рациона. При этом самостоятельно можно подобрать фрукты, ягоды при нарушении стула, поскольку одни устраняют запор, разжижают каловые массы, другие – помогают справиться с запором, обладают закрепляющим эффектом.
Стоит отметить, что при острой форме панкреатита, на стадии обострения более полезны сухофрукты. Из них готовят компоты, кисели, узвары. Для усиления эффекта разрешается сочетать несколько. Практически все сухофрукты выводят токсины, чистят кишечник, останавливают воспаление, улучшают пищеварение. Что же касается расстройства стула, при диарее рекомендуется изюм, груша, при запоре – курага, яблоко. Ярким противовоспалительным эффектом обладает сушеная земляника, черника, голубика. Плоды шиповника оказывают мочегонное, желчегонное воздействие, поэтому отвар пьют при застойных процессах, холецистите.
Поскольку панкреатит часто сопровождается гастритом, противопоказано употребление ягод, фруктов с повышенным содержанием аскорбиновой кислоты либо витамина С. Данный компонент обладает массой полезных свойств – стимулирует выработку желудочного сока, ускоряет переваривание пищи, ускоряет восстановление тканей, повышает иммунитет, помогает противостоять болезнетворной микрофлоре. Однако при повышенном содержании витамин С раздражает слизистую, усиливает воспаление, нагружает поджелудочную. Однако, если панкреатит вызван пониженной кислотностью, кислые фрукты, ягоды рекомендуется употреблять в терапевтических целях. Вот почему очень важно знать первопричину обострения панкреатита.
Поскольку в большинстве случаев кислотность повышена, слизистая воспалена, пищеварение нарушено, для улучшения самочувствия кушают следующие ягоды, фрукты, которые признаны полезными:
- Сладкие яблоки;
- Груши;
- Банан;
- Клубника;
- Земляника;
- Малина;
- Голубика;
- Черника;
- Арбуз;
- Дыня;
- Черешня;
- Спелый ананас;
- Нектарин;
- Абрикос.

Ягодно-фруктовый кисель защищает слизистую от раздражения, снижает негативное действие ферментов, улучшает пищеварение, останавливает воспаление. Соки, разбавленные водой, ускоряют пищеварение, дезинфицируют, уничтожают болезнетворные бактерии, успокаивают, выводят токсины, разжижают стул. Компоты действуют аналогично, но несколько мягче, медленнее.
Запрещенные ягоды, фрукты
Противопоказания относительные. Связаны с повышенным количеством аскорбиновой кислоты, клетчатки, пищевых волокон:
- Не следует кушать свежие ягоды, фрукты при вздутии живота, метеоризме, повышенном газообразовании.
- Не едят сразу после основного приема пищи, поскольку это затрудняет переваривание, провоцирует гниение, брожение.
- В процессе приготовления киселя, компота, сока не добавляют сахар либо используют данный ингредиент в минимальном количестве. Сахар нагружает больную поджелудочную, вырабатывается повышенное количество инсулина, в крови накапливается глюкоза, которая часто становится причиной обострения панкреатита, развития сахарного диабета.
- Кушать нужно только спелые, качественные ягоды, фрукты. Подгнившие, испорченные сразу выбрасывают. Особое внимание следует уделить натуральности. Приветствуются «сладости», выращенные самостоятельно в саду, на огороде без добавления химических препаратов. Плоды имеют свойства накапливать пестициды, инсектициды, другую химию. Кроме этого, для улучшения товарного вида фруктов, ягод, продления хранения, также обрабатывают химическими веществами, которые впитываются, не смываются водой, наносят вред органам пищеварительного тракта.
Список запрещенных «сладостей» в период обострения, при угрозе воспаления слизистой поджелудочной:
- Мандарина;
- Апельсин;
- Лимон;
- Авокадо;
- Слива;
- Персик;
- Абрикос;
- Вишня;
- Смородина;
- Крыжовник;
- Кислые яблоки;
- Виноград;
- Киви;
- Гранат;
- Клюква;
- Рябина;
- Гранат.

Чтобы снизить негативное влияние аскорбиновой кислоты, можно из запрещенных ягод, фруктов приготовить сок либо компот, развести большим количеством воды, положить меньше сахара. Характерный вкус сохранится, организм получит питательные вещества, но раздражения слизистой не последует, риск обострения снизится.
Правильный выбор при покупке
Ягоды, фрукты должны быть свежими, спелыми, без признаков повреждения вредителями. Но слишком красивый внешний облик должен насторожить, поскольку для повышения товарных характеристик обрабатывают продукцию химическими веществами. Ни о каком полезном влиянии не идет речи, если в организм постоянно поступает химия, влияет на состояние слизистой органов пищеварительного тракта, их функции. В таких случаях лучше купить плоды на рынке с не таким красивым видом, чем кушать вредные для организма.
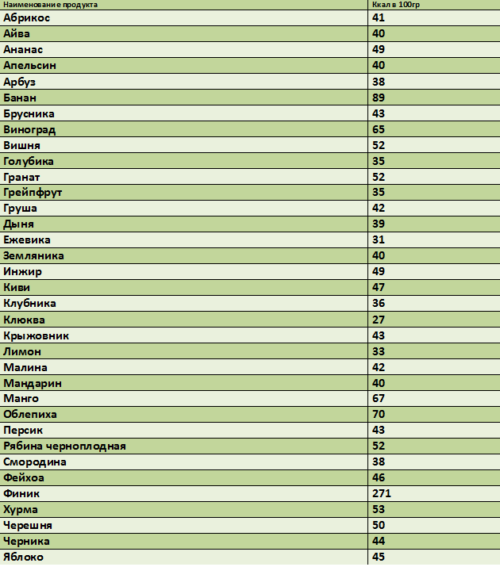
Для тех, кто следит за весом, калорийностью блюд, таблица БЖУ ягод и фруктов.
Предварительная подготовка плодов
Изначально следует тщательно помыть под проточной водой, обдать кипятком. Воздействие кипятка обязательно в случае употребления фруктов, ягод в свежем виде. Что же касается садовой малины, ее просто нужно хорошо перебрать, удалить листики, черенки. Сухофрукты предварительно рекомендуется замочить в холодной, горячей воде, чтобы они разбухли, впитали влагу.
Вкусные, полезные рецепты
Готовить компот из свежих плодов, сухофруктов очень просто. Заливают водой, доводят до кипения, варят на маленьком огне 5-15 минут, добавляют сахар по вкусу. Напитки на зиму готовятся несколько иначе. В чистую банку закладывают выбранные плоды, заливают кипятком, оставляют на 5 минут под закрытой крышкой. Сливают воду в кастрюльку, добавляют сахар. На 1 банку 3 л расходуется 1,5-2 стакана, в зависимости от сладости ягод, фруктов. После закипания воды заливают в банки до самого верха, закатывают крышки, переворачивают вверх дном, закутывают одеялом. Хранят в прохладном месте. Для приготовления киселя, нужно сварить компот, в воде растворить крахмал, влить тонкой струйкой в горячий напиток, поварить еще минут 5, дать остыть. Наибольший интерес составляют напитки, приготовленные из нескольких компонентов.
Фруктовые соки
При панкреатите наиболее полезны:
- Грушевый;
- Персиковый;
- Яблочный сладкий;
- Арбузный;
- Дынный»
- Клубничный;
- Малиновый.
Сок получают с помощью соковыжималки либо дедовским способом – через марлю, сложенную в несколько слоев. Разрешается сочетать несколько ингредиентов, экспериментируя со вкусами. Разбавляют небольшим количеством холодной кипяченой воды либо пьют концентрированный напиток, но в меньшем количестве. Разрешается добавлять небольшое количество сахара, ванилина, корицы.
При панкреатите категорически запрещаются соки из винограда, граната, клюквы, вишен, смородины, лимона, апельсина, грейпфрута, ананаса.
Ягодные морсы
Освежающий напиток очень быстро готовится, чрезвычайно полезный, питательный. Ингредиенты могут быть разными. Чаще всего это морсы из лесных ягод – малина, ежевика, брусника, клюква, черника, голубика, садовых – смородина, клубника, вишня. Готовят фруктовые морсы из цитрусовых, абрикосов, персиков, нектаринов, яблок, груш, др. Иногда сочетают с овощными соками – тыквенный, кабачковый, морковный, огуречный.

Процесс приготовления:
- Ягоды тщательно моют, удаляют листочки, черенки, косточки, кожуру;
- Перетирают мякоть, заливают водой, помещают в кастрюльку, ставят на плиту;
- Доводят до кипения, сразу снимают с огня;
- Добавляют по вкусу мед, сахар, дают остыть, процеживают.
Согласно другому рецепту, морс готовят из сока ягод, фруктов. Получают его с помощью соковыжималки либо марли, сложенной в несколько слоев. Смешивают с холодной кипяченой водой в разных соотношениях. Добавляют по вкусу сахар, мед либо оставляют так, как есть.
Малиновый морс
Понадобится 2 стакана лесной либо садовой малины, 1 л воды, 100 г сахара, 50 свежих листиков мяты, цедра одного лимона. Ягоды протирают через сито, сливают в отдельную емкость сок, ставят в холодильник. Жмых заливают водой, добавляют сахар, листики мяты, цедру. Ставят на огонь. Кипятят 10 минут, охлаждают, процеживают, соединяют с соком.
Черничный морс
Из одного стакана черники выжать сок, поставить в холодильник. Жмых заливают 1 л воды, добавляют половину стакана сахара, 0,5 ч. Ложки корицы. Кипятят 5 минут, снимают с огня, дают остыть, процеживают, соединяют с соком.
Все морсы готовятся аналогично разница в наборе ингредиентов, различных добавок.
Блюда из ягод, фруктов
Приготовить десерт можно за несколько минут, наслаждаться им весь день.
Творог с ягодами
В холодное время года используют сухофрукты – изюм, курагу. Обдают кипятком, курагу разрезают на мелкие кусочки. Летом можно брать абсолютно любые ягоды, но чаще всего это малина, земляника, клубника. Творог перетирают с сахаром. Если он сухой, рассыпчатый, добавляют ложечку сметаны, сливок. Добавляют ягоды, сухофрукты, перемешивают. Десерт готов. Очень вкусно получается с зеленым, мятным чаем.

Толченые ягоды со сливками
Используется малина, земляника, смородина, клубника, черника. Ягоды моют, очищают от листиков, черенков. Засыпают сахаром, перетирают с помощью картофелемялки, блендера. В полученную смесь добавляют ложку сливок либо едят просто так.
Ягодное желе
Изначально нужно залить желатин холодной водой, согласно инструкции, оставить на полчаса набухать. Ставят на плиту, нагревают на медленном огне, перемешивают, держат до полного растворения желатина. Для получения плотного желе желатин используется в расчете 40 г на 1 л воды, если требуется легкой консистенции, количество уменьшают до 20 г.
Когда желатин остынет до комнатной температуры, но еще не загустеет, его смешивают с основой – сок, сливки, молоко. Целые ягоды раскладывают по формочкам, заливают основой, отправляют в холодное место до полного застывания.
Отзывы
Уважаемые читатели, была ли полезна эта статья? Что вы думаете о употреблении ягод при панкреатите. Оставьте обратную связь в комментариях! Нам важно ваше мнение!

Анна:
«Стараюсь меньше кушать апельсинов, мандарин. Лимон не ем вообще. Ограничиваю сливы, вишни. Хорошо переносится арбуз, клубника, черника, банан.»
Светлана:
«Собрали урожай абрикос. Такие ароматные, сладкие, красивые ягоды, не могла удержаться, чтобы не съесть. Кушала около недели, не ограничивая количество. Первых 3 дня было нормально, потом началась диарея, вздутие живота, урчание, изжога. Понимаю, сама виновата. Все должно быть в меру.»
Видео
Источник

