Панкреатит и снижение сахара в крови
Концентрация глюкозы в периферической крови регулируется гормонами поджелудочной железы – инсулином и глюкагоном. При воспалении, повреждении или некрозе органа этот показатель сильно изменяется в сторону увеличения или уменьшения. В статье рассмотрено, каким образом сахар в крови и поджелудочная железа связаны между собой.

Влияние гормонов железы на уровень глюкозы
Инсулин – достаточно простой по своему строению гормон, образующийся специализированными бета-клетками. Они входят в состав островков Лангерганса и представляют собой эндокринный аппарат поджелудочной.
Часть секрета продуцируется постоянно, часть – в ответ на воздействие определенных стимуляторов:
- высокая концентрация свободной глюкозы в сыворотке крови человека;
- употребление пищи, которая содержит в своем составе не только углеводы, но и белки, жиры;
- поступление в организм аминокислот (валин, аргинин);
- воздействие некоторых гормонально активных веществ (холецистокинина, эстрогена, соматостатина и т.д.).
При повышенном сахаре в крови поджелудочная железа начинает активно вырабатывать свой самый главный гормон – инсулин. Он расщепляет глюкозу, после чего связывается с рецепторами, которые расположены на клетках мышц, печени, жировой ткани. Это приводит к тому, что они открывают свои каналы для молекул глюкозы. Следовательно, из периферической крови она постепенно поступает в клетки, где продолжает накапливаться.

Механизм работы инсулина
Антагонистом инсулина выступает глюкагон – еще один гормон железы, который вырабатывается альфа-клетками островков Лангерганса. Под его воздействием ранее депонированный в клетки сахар начинает обратно поступать в системный кровоток. Таким образом, под влиянием глюкагона предотвращается выраженное снижение уровня сахаров в крови, которое может развиться вследствие усиленной секреции инсулина.
Концентрация сахара в сыворотке крови при панкреатите
При любой форме хронического либо острого панкреатита в той или иной степени нарушается функция поджелудочной железы. Это связано с тем, что в структуре органа происходят патологические изменения:
- отек паренхимы, повышение давления в Вирсунговом протоке;
- выраженное кровоизлияние в толщу железы при геморрагическом панкреатите;
- часть панкреатических клеток погибает без возможности восстановления.
Следовательно, поджелудочная железа не в полной мере синтезирует свои пищеварительные ферменты и гормоны. Проявляется это развитием белково-энергетической и панкреатической недостаточности, синдромом мальабсорбции (нарушенное всасывание питательных веществ).
Во время острого течения панкреатита, при обострении хронической формы болезни глюкоза в крови не редко повышается. Это связано с тем, что при воспалении железы снижается ее функциональная активность, а часть эндокринных клеток погибает.

Гормоны ПЖ, влияющие на глюкозу
В большинстве случаев повышенный уровень сахара при панкреатите является транзиторным состоянием и после купирования острого периода болезни самостоятельно восстанавливается.
Если же вследствие массивного панкреонекроза погибло более 90 % ткани железы, то развивается вторичный сахарный диабет.
Узнайте, какие необходимы анализы для выявления патологий поджелудочной железы, в этом материале…
Сахарный диабет и поджелудочная железа
Сахарный диабет – это тяжелое эндокринологическое заболевание, характеризующееся абсолютным или относительным дефицитом инсулина в организме. Как итог – стойкая гипергликемия, постепенное поражение сосудов, почек, нервной системы.
В ряде случаев острая нехватка гормона является следствием массивной гибели бета-клеток в результате аутоиммунного или инфекционного воспаления железы, травмы. Первичный (инсулинозависимый) диабет относится к генетически детерминированным патологиям и чаще всего манифестирует в детском возрасте.
Характер питания, избыточный вес, гиподинамия – пагубно влияют на работу поджелудочной. Приведенные факторы, особенно при их совокупности, часто приводят к нарушению толерантности к глюкозе. Вследствие этого инсулину, который в норме снижает уровень сахара в крови, становится трудно утилизировать глюкозу из-за уменьшения количества рецепторов к нему. Жировые клетки, клетки печени, мышц, просто не реагируют на гормон. Данное состояние часто называют — «предиабет».

Нарушенная толерантность к глюкозе в основе СД второго типа
Подробнее в статье: Гиперфункция и гипофункция ПЖ.
И всё же, можно ли сахар при панкреатите?
При остром панкреатите в первые дни болезни часто применяют лечебный голод, после чего больного переводят на специальную диету – стол № 5. На время болезни врачи настоятельно рекомендуют не употреблять в пищу «простые» углеводы, которые быстро изменяют уровень глюкозы в крови (шоколад, сдоба, фрукты, сахар).
Это связано с тем, что при остром панкреатите значительно страдает функция поджелудочной железы, и такой гормон как инсулин может вырабатываться в недостаточном количестве. Сахар состоит из сахарозы и глюкозы, следовательно, организму понадобится инсулин для перевода этих веществ из крови в клетки. При его временном дефиците уровень глюкозы в крови может резко возрасти, что ухудшит состояние больного.
В период ремиссии хронического панкреатита не стоит полностью отказываться от сахара, но количество углеводов следует ограничить. В день рекомендуется употреблять не более 40 г сахара, чтобы не перегружать поджелудочную железу.
Как избежать гипергликемии
Полностью обезопасить себя от стойкого повышения цифр глюкозы в крови невозможно. В острый период панкреатита больному назначается строгая диета (в первые 2-3-е суток – лечебное голодание, а затем пациента переводят на стол №5п). Это позволяет улучшить состояние и снизить риски.
Диетическое питание при воспалении поджелудочной железы полностью исключает из себя быстроусвояемые углеводы, которые могут резко повысить концентрацию сахаров. После 3-х суток голодания больного постепенно переводят на диетический стол № 5, в котором из углеводов разрешены только каши на воде (овсяная, гречневая, рисовая).
Советуем почитать:
- Картофельный сок при панкреатите;
- Ферменты для лечения поджелудочной железы;
- Рецепты салатов при панкреатите.
Людям с нарушенной толерантностью к глюкозе рекомендуется постоянно придерживаться диеты, избавиться от вредных привычек и дополнить распорядок дня дозированными физическими нагрузками.
Понравился материал: оцени и поделись с друзьями
Источник
Панкреатит представляет собой группу заболеваний поджелудочной железы, которые очень сложны в диагностике. Дело все в том, что симптоматическая картина, которая появляется при их развитии, имеет большое сходство с клиническими проявлениями других заболеваний ЖКТ, поэтому для постановки точного диагноза потребуется пройти ряд диагностических мероприятий. Анализ крови при панкреатите дает наиболее обширную информацию о состоянии поджелудочной и организма в целом, поэтому он является обязательным в процессе диагностики болезни.
Кратко о заболевании
Панкреатит представляет собой заболевание, при котором в поджелудочной железе начинают развиваться воспалительные процессы. При этом наблюдается нарушение оттока панкреатического сока и активизация процессов «самопереваривания». Развитию панкреатита могут способствовать различные факторы. Среди них наиболее распространенными являются:
- вредные привычки,
- неправильное питание,
- прием некоторых препаратов,
- стрессы и недосыпы,
- холецистит,
- воспаление желчных протоков,
- дуоденит,
- сердечно-сосудистые заболевания,
- цирроз печени и т.д.
Основными симптомами этого недуга являются:
- постоянная тошнота, сопровождающаяся рвотой, после которой не наблюдается облегчения,
- снижение аппетита и массы тела,
- опоясывающие болезненные ощущения в области левого подреберья,
- повышение температуры,
- частые отрыжки,
- икота,
- повышение слюноотделения,
- белесоватый налет на языке,
- нарушение стула.

Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота
При появлении хотя бы одного признака развития панкреатита необходимо незамедлительно обратиться к врачу и сдать анализы, которые позволят подтвердить или опровергнуть наличие этого заболевания.
Какие анализы крови сдаются при подозрениях на панкреатит?
Диагностика панкреатита – сложный и трудоемкий процесс. Воспалительные процессы, развивающиеся в поджелудочной, часто проявляются симптомами, которые можно легко списать на усталость человека, недосыпы или стрессы. Жители крупных городов, где преобладает ускоренный темп жизни, часто жалуются на быструю утомляемость, усталость, снижение веса и появление различных расстройств ЖКТ. А ведь именно эти симптомы являются первыми признаками развития панкреатита и требуют незамедлительного обращения к врачу.
Следует понимать, что панкреатит является коварным заболеванием. Поджелудочная железа может на протяжении долгого времени терпеть погрешности в питании, вредные привычки и стрессы. Но в определенный момент она может не выдержать и напомнить человеку о себе острым болевым приступом. А пережив его один раз, человек уже никогда не сможет вернуться к привычному образу жизни и любые погрешности в питании или в образе жизни могут стать причиной постоянных приступов и развития тяжелых осложнений.
Именно по этой причине врач, как только слышит от больного жалобы на постоянную усталость, быструю утомляемость и расстройства ЖКТ, сразу же проводит осмотр пациента и назначает анализы. И после получения результатов исследования он принимает решение о необходимости дальнейшего обследования.
Как правило, в первую очередь пациенту назначаются такие анализы:
- биохимический анализ крови,
- общий анализ крови,
- общий анализ мочи и кала.
Если по результатам этих исследований были выявлены нарушения со стороны поджелудочной железы, назначаются более сложные диагностические мероприятия, которые включают в себя ультразвуковое исследование, компьютерную томографию, МРТ и т.д.
Для постановки точного диагноза потребуется пройти полное обследование
Общий анализ крови
При подозрениях на развитие хронического или острого панкреатита всегда назначается общий анализ крови. Он дает наиболее обширную информацию о состоянии поджелудочной железы. Однако ставить диагноз только на основании результатов данного исследования нельзя. Потребуется дополнительное обследование пациента.
При холецистите или панкреатите общий анализ крови показывает следующие результаты:
- снижение уровня эритроцитов,
- уменьшение уровня гемоглобина,
- увеличение скорости оседания эритроцитов,
- сильное увеличение уровня лейкоцитов (при этих заболеваниях уровень лейкоцитов в 2-3 раза выше нормы),
- повышение гематокрита.
Показатели анализа крови при панкреатите у женщин и мужчин могут повышаться или уменьшаться. Такие изменения обуславливаются развитием воспалительных процессов в поджелудочной железе и выбросе токсичных веществ в кровь. И чтобы понять, какие показатели указывают на развитие этого заболевания, необходимо для начала узнать их норму. Нормальные показатели крови указываются в таблице ниже.

Нормальные показатели общего исследования крови
Биохимический анализ крови
Самым информативным методом диагностики панкреатита является биохимический анализ крови. Он дает полноценную картину о состоянии организма и поджелудочной железы. При остром и хроническом панкреатите биохимическое исследование крови позволяет получить следующие данные:
- Амилаза. Представляет собой панкреатический фермент, который является ответственным за расщепление крахмала в организме. При развитии панкреатита отмечается его повышение, что свидетельствует о застое панкреатического сока в протоках поджелудочной железы.
- Фосфолипаза, трипсин, липаза и эластаза. Также являются ферментами панкреатического сока. И при развитии этого недуга их уровень в крови тоже повышается.
- Глюкоза. Уровень этого вещества в крови при панкреатите повышается из-за того, что поврежденные клетки поджелудочной железы перестают вырабатывать в нужном количестве инсулин, ответственный за расщепление и транспортировку глюкозы в клетки и ткани организма.
- Билирубин. Уровень данного вещества при панкреатите также превышает норму. Обуславливается это застоями в желчных путях, возникающими вследствие отека поджелудочной железы.
- Белок. При развитии этого недуга уровень белка понижен.
- Трансаминаза. Это вещество также повышается при воспалении поджелудочной железы, но не во всех случаях.
Следует отметить, что при получении результатов биохимического анализа крови врач первым делом смотрит на уровень амилазы, так как именно ее повышение свидетельствует о развитии острого или хронического панкреатита. Далее внимание врача переключается на уровень других ферментов.
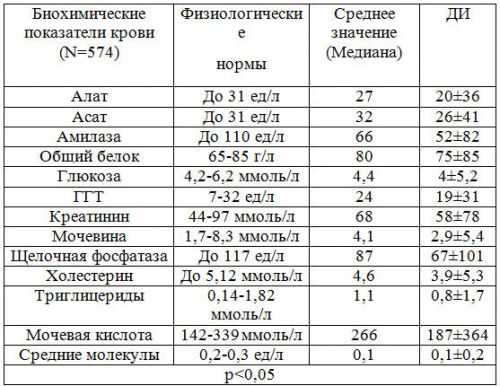
Нормальные показатели биохимического исследования крови
Нужно сказать, что все они выполняют свою роль в организме, и их снижение или повышение говорит о серьезных расстройствах. Так, например, амилаза является ответственной за расщепление углеводов, липаза – жиров. Эластаза и трипсин обеспечивают пептидную связь в белках аминокислот. Следовательно, при повышении или снижении уровня этих ферментов происходит нарушение обменных процессов, которые могут спровоцировать появление других проблем со здоровьем.
Биохимический анализ крови делается в первые сутки после того, как пациент поступает с болевым приступом в стационар. Если уровень амилазы повышен, анализ обязательно берут повторно на следующие сутки. Это позволяет отследить ее динамику и эффективность проводимого лечения.
Дополнительные анализы
Если у врача появились подозрения на развитие у пациента панкреатита, то, кроме ОАК и биохимического исследования, он может назначить и другие анализы крови. Среди них находится лабораторное исследование крови на иммунореактивный трипсин. Этот анализ является очень информативным, так как он позволяет получить данные не только о состоянии поджелудочной железы, но и других органов, что дает возможность своевременно выявить наличие у пациента осложнений на фоне панкреатита, например, гиперкортицизма, почечной недостаточности и т.д.
Для исследования иммунореактивного трипсина берется венозная кровь
Следует сразу отметить, что главным показателем развития панкреатита является снижение уровня трипсина в крови. И чем он ниже, тем менее благоприятен прогноз. Однако данный анализ в медицинской практике проводится очень редко, так как он является платным и стоит немалых денег.
Нужно также сказать, что при диагностике панкреатита довольно часто назначается анализ мочи. Но не общий, а тот, который позволяет выявить уровень трипсиногена в исследуемом материале. Этот фермент представляет собой неактивную форму трипсина и появляется он в моче только при наличии в поджелудочной железе воспалительных процессов.
Развитие панкреатита негативным образом сказывается на работе всего пищеварительного тракта. Поэтому при его возникновении практически у 9 из 10 больных отмечаются нарушения стула. Именно по этой причине обязательным в диагностике этого заболевания является сдача анализа кала. При его исследовании особое внимание уделяется:
- наличию в каловых массах жира (при нормальной работе пищеварительной системы его не должно быть),
- цвету исследуемого материала,
- наличию в каловых массах непереваренных элементов пищи.
При присутствии каких-либо отклонений от нормы можно говорить о наличии различных расстройств со стороны пищеварительного тракта. Причем для их определения вовсе не обязательно проводить лабораторное исследование. Пациент и сам может выявить подобные нарушения, если внимательно рассмотрит кал. Его обесцвечивание свидетельствует о перекрытии желчевыводящих протоков. При этом сам кал плохо смывается со стенок унитаза, что также говорит о наличии воспалительных процессов в организме. Из-за большого содержания жиров кал становится блестящим и источает неприятный резкий запах.
Как уже говорилось выше, одних только лабораторных исследований крови, мочи и кала недостаточно для постановки диагноза. Чтобы удостовериться в развитии панкреатита у человека, необходимо в обязательном порядке провести ультразвуковое исследование поджелудочной железы, а также фиброэзофагогастродуоденоскопию, которая позволит выявить нарушения в местах впадения основного панкреатического протока в 12-перстую кишку. Как правило, инструментальная диагностика проводится в условиях стационара и позволяет дать полноценную оценку состояния организма и поджелудочной железы.
Тест: на определение риска сахарного диабета 2 типа

Источник
Сахарный диабет разных типов и такое заболевание поджелудочной железы, как панкреатит, взаимно обуславливают друг друга. При неправильном лечении любого из них, другое может развиться в виде осложнения. Поэтому важно знать, каковы симптомы панкреатита, отягощённого диабетом, и что делать, чтобы предотвратить заболевания. Об этом – в статье.
Взаимосвязь и механизм развития
Такие заболевания, как сахарный диабет и панкреатит, тесно взаимосвязаны и могут обуславливать друг друга.
Диабет при панкреатите
При развитии панкреатита нарушаются функции поджелудочной железы, одной из которых является выделение инсулина в кровь. При нехватке этого гормона в крови, накапливается избыточное количество глюкозы, которая разрушает рецепторы. Как следствие, инсулина в организме достаточно, но снижается восприимчивость к нему, и возникает диабет 2 типа.
В ином случае развитие панкреатита может привести к уменьшению количества клеток, которые вырабатывают инсулин. Из-за этого развивается диабет 1 типа.
Диабет развивается преимущественно на фоне хронического панкреатита, которому человек подвержен 5 и более лет.
Панкреатит при диабете
Диабет 2 типа приводит к трудностям в расщеплении углеводов. Даже при достаточном количестве инсулина, клетки остаются невосприимчивыми к нему. Это создаёт дополнительную нагрузку на поджелудочную железу. Возникает панкреатит.

Симптомы панкреатита
При разных типах диабета наблюдается следующая общая симптоматика панкреатита:
- Режущие боли в левой части тела. Они локализуются преимущественно под рёбрами. Проявляются в течение 2 часов после приёма пищи.
- Временной характер болей. Наблюдается в период 1-2 месяца после начала развития заболевания. Обострение боли сменяется периодом её «затихания».
- Расстройство желудочно-кишечного тракта. Появляются тошнота и рвота, изменение стула, повышенное газообразование. Пропадает аппетит.
- Периодическое резкое снижение количества сахара в крови. Это происходит, потому что время от времени выделяется избыточное количество инсулина.
При обнаружении первых симптомов заболевания необходимо в срочном порядке обратиться за помощью к специалисту.
Методы диагностики
Среди методов диагностики панкреатита выделяют:
- Опрос больного. Выясняются наблюдаемые симптомы и общее состояние человека.
- Измерение уровня сахара в крови. Это должно проводиться регулярно. При повышении уровня сахара следует предпринять соответствующие меры. Лучше всего, если под рукой всегда будет присутствовать специальный прибор (глюкометр) для проведения анализа в домашних условиях.
- Проведение УЗИ. Данная процедура поможет вовремя обнаружить изменение структуры поджелудочной железы.
- Задействование компьютерной томографии. Целью метода является своевременное обнаружение изменения размеров поджелудочной и плотности её тканей.
- Диагностика с помощью глотания зонда. Проводится при подозрении на панкреатит. Позволяет исследовать химический состав желудочного сока и вовремя выявить патологию.
- Проверка с использованием рентгеновских лучей. Также для этой процедуры применяют раствор брома. Во время исследования желудочно-кишечного тракта, зоны, подверженные заболеванию, будут более тёмного цвета, по сравнению со здоровыми.
- Исследование продуктов дефекации и мочеиспускания. В продуктах испражнения не должно быть крови или тёмных сгустков, моча – прозрачная, без осадка в виде хлопьев.
- Анализ ферментов поджелудочной. Диагноз ставится, если их уровень отклоняется от нормы.

Лечение панкреатита при диабете
Терапия может быть назначена исключительно лечащим врачом, самолечение не приносит должного эффекта и может быть опасным для здоровья.
Существует несколько групп препаратов, которые могут использоваться для лечения панкреатита при диабете разного типа:
- Ферментные препараты. Они необходимы для устранения проблем, связанных с расстройством пищеварения. К этой группе относят Мезим-форте 10000 и Пангрол 20000.
- Лекарства, устраняющие избыточное газообразование. Благодаря этим средствам, больной справляется со вздутием живота и коликами. Часто советуют Эспумизан.
- Таблетки для коррекции сахара в крови. Как правило, рекомендуется приём Метформина, Манинила или Сиофара.
- Витамины. Позволяют скорректировать обменные процессы в организме. Популярным средством является Витирон.
- Гепатопротекторы. Лекарства, необходимые для сохранения и восстановления клеток печени. За счёт их приёма предотвращается развитие сопутствующих осложнений. Советуют обратить внимание на Берлитион.
- Анальгетики. Необходимы для снятия болевых ощущений. Они должны быть созданы без применения наркотических средств. Как правило, больным советуют приём Анальгина.
- Статины. Уменьшают уровень холестерина в крови. Подходящий препарат подбирается индивидуально.
- Энзимы. С их помощью восстанавливается нормальный углеводный обмен. Проверенным средством является Панкреатин.
При диабете 1 типа больной должен ежедневно получать необходимую дозу инсулина.
В некоторых случаях лечение является невозможным без проведение операции, в ходе которой больному трансплантируются клетки, вырабатывающие инсулин. При этом поджелудочная железа может быть полностью или частично удалена.
В условиях правильного и своевременного лечения прогноз является благоприятным для больных с панкреатитом, отягощённым сахарным диабетом. Во многих случаях восстановить нормальное выполнение функций поджелудочной железы удаётся, благодаря правильному питанию о принципах которого можно узнать далее.
Диета
Без коррекции питания невозможно добиться стойкого результата.
Существуют специальные диеты, которые могут применяться при описанных заболеваниях. При панкреатите советуют стол № 5, а при диабете – № 9.
Общие правила, которых необходимо придерживаться при составлении рациона и приготовлении пищи:
- Учёт дневной нормы калорий. Она не должна превышать 2500 Ккал для мужчин и 2000 – для женщин.
- Деление пищи на несколько приёмов. В норме нужно разделить дневную норму на 3-5 раз.
- Употребление небольшими порциями. Вес 1 порции должен быть около 300 г и содержать все необходимые элементы.
- Допустимая кулинарная обработка. Блюда должны быть приготовлены на пару или сварены, некоторые продукты допускается употреблять в сыром виде.
- Оптимальная температура пищи. Еда не должна быть холодной или горячей, чтобы не допускать температурных перепадов внутри желудка.
- Не наедаться на ночь. Это создаёт дополнительную нагрузку на поджелудочную. Вечером тоже лучше ограничиться лёгким перекусом.
- Выделять время приёмам пищи. Следует забыть о перекусах «на ходу». Еду следует употреблять за столом, тщательно и неторопливо пережевывая.
- Ограничить количество жиров и белков. Дневная норма жиров – 120 г, белков – 200 г.
- Употреблять овощи и фрукты только после термической обработки. Это особенно важно в период обострений.
- Измельчать продукты. Можно готовить пюре. Их употребление исключает раздражение слизистой.

Из меню следует исключить:
- Быстрые углеводы. К ним относятся различные сладости и кондитерские изделия.
- Алкоголь. Создаёт высокую нагрузку на поджелудочную железу.
- Продукты, провоцирующие выработку соляной кислоты. К ним относятся острые блюда, копчёности и консерванты.
- Кислые фрукты. Они способствуют появлению расстройства желудка.
- Чеснок и лук. Их употребление может привести к раздражению стенок желудка и усилению болей.
- Какао. Сюда относят продукты, которые могут его содержать, в том числе – шоколад.
- Большинство каш. В частности, овсяную, манную и рисовую.
Во время ремиссии перечисленные продукты позволено употреблять в очень небольших количествах.
К продуктам, которые рекомендованы к обязательному употреблению, относятся:
- Содержащие большое количество протеинов. Среди них постные сорта мяса, бобовые и орехи.
- Гречка. Данную крупу можно использовать в кашах или супах. Она легче усваивается.
- Сухарики. Их лучше размачивать в тёплом молоке или чае. Они не вредят слизистой и позволяют разнообразить питание.
- Молочные продукты. Обогащают организм полезными микроэлементами.
- Растительные жиры. Их примерами являются подсолнечное и оливковое масло. Благодаря им происходит нормализация жирового обмена.
Как предотвратить заболевание?
Основными методами профилактики являются:
- Коррекция избыточного веса. Возникновению панкреатита в большинстве случаев подвержены люди, которые имеют лишние килограммы.
- Отказ от вредных привычек. Следует не только перестать употреблять алкоголь, но и избавиться от пристрастия к кофеину и никотину.
- Правильное питание. Прежде всего, нужно отказаться от фастфуда. Простая коррекция рациона убережет от необходимости более жесткой диеты.
- Увеличение активности. Даже обыкновенные пешие прогулки на длинные расстояния, способствуют снижению риска развития проблем с поджелудочной при диабете.
- Уменьшить количество стрессов. Нервное перенапряжение негативно отражается на работе всего организма. Поэтому важно обучиться техникам расслабления и успокоения. Для этого может применяться элементарная дыхательная гимнастика.
- Укрепление иммунитета. Его снижение может привести к появлению дополнительных осложнений. Очень важно употреблять сезонные овощи и фрукты, содержащие необходимые витамины.
- Лечение сопутствующих патологий. Их запускание приводит к усугублению заболеваний.
О причинах панкреатита, осложнённого диабетом, симптомах и основных правилах питания, вы можете узнать в представленном видео:
Для устранения симптомов панкреатита, в первую очередь, необходимо скорректировать питание. Это помогает избежать развития такого серьёзного заболевания, как диабет. К сожалению, методов излечения диабета не существует, но при соблюдении мер профилактики и контроля своего состояния, можно избежать осложнений и снизить проявления болезни.
РЕКЛАМА
Источник

