Панкреатит и сахарная кома
Осложнения сахарного диабета классифицируются, как хронические и острые. Последние являются чрезвычайно опасными для здоровья и жизни пациента. Без экстренной врачебной помощи развивается диабетическая кома, нередко, приводящая к летальному исходу.
Виды диабетической комы
Кома характеризуется отсутствием у пациента сознания, рефлексов (арефлексия), и реакцией на внешние раздражители, вследствие дисфункции структурных отделов головного мозга и центральной нервной системы. При коматозном состоянии прогрессируют нарушения деятельности дыхательной, сердечно-сосудистой и других систем организма, отвечающих за жизнеспособность человека.
В зависимости от причины развития, выделяют следующие виды комы при сахарном диабете: гипогликемическая, гипергликемические (гиперосмолярная, кетоацидотическая, лактатацидотическая). Основная причина развития коматозного состояния – избыток или дефицит гормона инсулина (независимо от его естественного синтеза или инъекционного введения). Коматозное состояние – это угроза летального исхода. Диабетику, в любом случае, необходима неотложная медицинская помощь.
Гипогликемическая кома
В основе развития лежит форсированное снижение глюкозы в плазме крови. Потеря сознания возникает при сахарных значениях 2,8 ммоль/л натощак. Факторы, влияющие на развитие состояния:
- Превышение допустимых доз инсулина. В большинстве случаев, это короткие и ультракороткие инсулины Актрапид, Новорапид.
- Отсутствие еды после инъекции.
- Некорректный прием сахароснижающих медикаментов. Производные сульфонилмочевины Манинил, Толбутамид, Глимепирид, Глирид, Диабетон и др. имеют свойство накапливаться, и медленно выводятся из организма.
- Нерациональные физические нагрузки. Чрезмерная физическая активность при 1 типе диабета должна сопровождаться употреблением углеводной пищи. Если этого нет, происходит стремительное падение сахара.
- Наличие инсулиномы. Гормонально-активная опухоль поджелудочной железы самостоятельно синтезирует инсулин, нередко, в избыточном количестве.
- Алкогольные возлияния. Этанол блокирует реакции расщепления пищи, и соответственно выработку и всасывание глюкозы.
- Заболевания печени и почек в стадии декомпенсации.
- Обострение сопутствующих диабет хронических заболеваний.
Состояние алкогольного опьянения считается особенно опасным, поскольку диабетик не ощущает падение сахара.
Симптомы гипогликемического вида
Вследствие падения сахара головной мозг начинает остро нуждаться в кислородной и энергетической подпитке. Реакция организма на голодание мозга следующая:
- быстрые, ритмичные сокращения мышечных волокон ног и рук (дрожь или тремор),
- психоэмоциональная неадекватность (тревожность, агрессивность, отсутствие концентрации внимания),
- нарушение зрительного восприятия и речи,
- гипергидроз (повышенная потливость),
- чувство голода,
- бледность кожных покровов,
- аритмия и повышение давления.
В дальнейшем присоединяются рефлекторные сокращения мышц (судороги). Человек теряет сознание. Такое состояние может повлечь остановку сердечной деятельности и дыхания.
Кетоацидотическая кома
Развивается вследствие избытка глюкозы и дефицита инсулина (либо отсутствием чувствительности к нему клеток организма). Под воздействием данных нарушений уменьшается объём циркулирующей крови (гиповолемия), увеличивается выброс норадреналина, дофамина, серотонина, адреналина (катехоламинов). Далее активизируются процессы жирового распада. Это приводит к неконтролируемому выделению в кровь кетонов (ацетоновых тел). Пытаясь от них избавиться, почки начинают работать в усиленном режиме, что приводит к дегидрации (обезвоживанию). Прогрессирует состояние диабетического кетоацидоза (ДКА).
Причины:
- злоупотребление спиртными напитками,
- самостоятельная корректировка (уменьшение) доз инсулина, без согласования с эндокринологом, пропущенный укол, неправильно произведенная инъекция.
- острые инфекционные заболевания,
- грубое нарушение диабетической диеты,
- хирургические вмешательства,
- острые состояния сердечно-сосудистого характера (инсульт, инфаркт),
- внезапное нервно-психологическое потрясение.
Кетоны постепенно накапливаются в крови – это одна из основных причин становится триггером (спусковым механизмом) для развития ДКА, и комы.
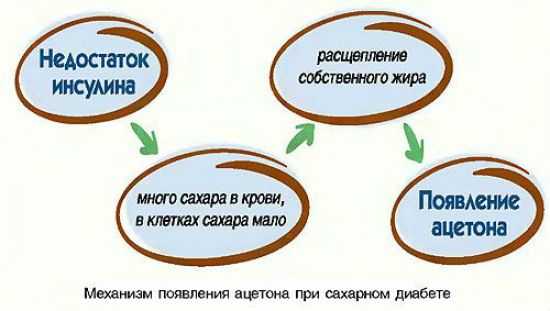
При кетоацидозе в организме накапливается ацетон
Симптомы
Сколько длится накопление кетонов, зависит от индивидуального течения сахарного диабета. Временной интервал развития коматозного состояния составляет от нескольких часов до нескольких дней. Основными признаками ДКА являются тяжесть в эпигастральной (подложечной) области, поллакурия (частые позывы к опорожнению мочевого пузыря), полидипсия (чувство жажды), вялость, сонливость.
По мере развития кетоацидоза появляются признаки ухудшения состояния: шумное и глубокое дыхание (дыхание Куссмауля) с характерным запахом аммиака из ротовой полости, рефлекторный выброс содержимого желудка через рот (рвота), сильные боли в брюшной полости, заторможенность и спутанность сознания, снижение показателей артериального давления (АД), сухость слизистых и эпидермиса. Дегидрация усугубляет интоксикационные симптомы. Отравление затрагивает весь организм, включая головной мозг. Проявление поздних симптомов влечет состояние комы.
Гиперосмолярная кома
Сахарная кома данного вида встречается нечасто. Развитие коматозного состояния происходит вследствие неконтролируемого течения диабета 2 типа. Факторы, способствующие возникновению: дегидрация, возникшая на фоне некорректного приема диуретических лекарств, дисбактериоза и кишечных инфекций, обширных ожоговых поражений кожи, дефицит инсулина из-за игнорирования лечения сахароснижающими препаратами и гормоносодержащими медикаментами, а так же чрезмерного физического напряжения.
Перечень продолжают хронические почечные патологии, в частности, одно из осложнений диабета – нефропатия, не диагностированный сахарный диабет. Дисфункции почек (нарушение обратного всасывания в почечных канальцах) приводит к обезвоживанию, а неспособность органов к выведению глюкозы вызывает гипергликемию. Симптомы: полидипсия, поллакурия, мышечная слабость, снижение давления на фоне учащенного сердцебиения. В дальнейшем симптоматика усиливается, присоединяются спутанность сознания, нарушение зрительного восприятия, галлюцинации.

Процесс развития коматозного состояния
Лактацидемическая кома
Гипергликемическая лактацидемическая кома является наиболее тяжелой. Коматозное состояние развивается в форсированном режиме. Основной причиной является аккумуляция молочной кислоты в плазме крови, а так же в соматических и вегетативных тканях нервной системы. Лактат (соль молочной кислоты) образуется в процессе расщепления глюкозы. При лактоацидозе всасывание молочной кислоты в системный кровоток происходит быстрее, чем ее удаление (выведение), что приводит к снижению кислотности крови в артериях, нарушению работы сердца, сосудов и мышц.
Причины:
- наличие гормонально-активной опухоли надпочечников, вырабатывающей большое количество катехоламинов (феохромоцитомы),
- декомпенсация почек или печени,
- прием эфиров салициловой кислоты,
- интоксикация (газовая, алкогольная и др.),
- неконтролируемый прием Метформина (представитель группы бигуанидов),
- тяжелое течение инфекционных болезней.
Наиболее частой причиной развития лактацидемической комы считается гипоксия (кислородное голодание). При дефиците кислорода процесс накопления лактата происходит в несколько раз быстрее.
В исходной стадии симптомы диабетической комы лактоацидозного характера, в основном, сосредоточены на органах пищеварения: диарея, тяжесть в эпигастрии и рвота, боли в животе, не имеющие точной локализации. В процессе аккумулирования молочной кислоты появляются мышечные боли (миалгия), психоневрологий синдром нарушения дыхания (гипервентиляционный синдром) с характерным дыханием Куссмауля.
Резко снижается кровяное давление и снабжение органов кровью, что может привести к угрожающему жизни состоянию коллапса. Пациент впадает в тревожно-возбужденное состояние, сопровождаемое нарушением двигательных функций и помутнением сознания. Форсированное развитие симптоматики приводит к коме за несколько часов.
Мероприятия первой помощи
Декомпенсация сахарного диабета
При первичной симптоматике, в первую очередь, необходимо вызвать Скорую. Неотложная помощь до приезда бригады оказывается следующим образом:
- Уложить диабетика набок, чтобы он не захлебнулся рвотными массами. При необходимости, вручную очистить ротовую полость и дыхательные пути.
- Укрыть больного одеялом, чтобы уменьшить теплоотдачу.
- Открыть окно для обеспечения доступа свежего воздуха.
- Измерить уровень сахара (у каждого диабетика в наличии имеется портативный глюкометр).
Если больной находится в сознании, ему нужно дать выпить сладкую воду. При гипогликемии такая мера позволит стабильно продержаться до приезда Скорой. В случае гипергликемии – не принесет большого вреда. Твердые сладости не годятся, поскольку в предкоматозном состоянии развивается нарушение глотания (дисфагия) и жевательная функция. Человек может подавиться. При бессознательном состоянии больного, необходимо контролировать частоту дыхания и пульс. Желательно фиксировать данные. Эта информация может пригодиться врачу Скорой. Если имеются медицинские навыки, следует начать реанимационные мероприятия по возвращении человека в сознание.

Оказание первой помощи в домашних условиях следует проводить крайне осторожно. Нельзя трясти больного, бить по щекам, и поливать водой, с целью привести в чувство. Не следует вводить диабетику инсулин до приезда скорой помощи. В особенности при алкогольной интоксикации. В большинстве случаев, диабетика с симптомами комы госпитализируют. В стационаре проводятся мероприятия по первичной диагностике, и оказание реанимационной помощи.
Лабораторная диагностика
При диагностике, кроме очевидных симптомов, необходимо дифференцировать вид диабетического осложнения. Для этого проводится ряд экспресс-анализов крови:
- на сахар,
- на наличие ацетоновых тел (кетонов),
- артериальный рН,
- на концентрацию лактата,
- на содержание натрия и калия.
Определяется гомеостаз воды (осмолярность плазмы крови), уровень жирных кислот, присутствие ацетона в моче. Показатели глюкозы в предкоматозном и коматозном состоянии пациента всегда превышают 30 ммоль/литр. Обнаруживается присутствие сахара в моче. При кетоацидозе определяются ацетоновые тела в крови. Для гиперосмолярной комы характерно значительное повышение осмолярности плазмы. При лактоацидозе выявляется чрезмерно высокий уровень лактата.
Стационарное лечение
Сахарная кома купируется в палате интенсивной терапии. Основной задачей лечения является восстановление жизнеспособности больного, и приведение в норму показателей сахара в крови. Реанимационные мероприятия включают:
- Восстановление сердечной и дыхательной деятельности. Пациента подключают к аппарату искусственного дыхания, и вводят инъекции кардиопрепаратов.
- Стабилизация гликемии. При гипергликемии вводятся определенные дозы инсулина, гипогликемия предполагает капельное введение глюкозы.
- Нормализация кислотности. При лактоацидозе и ДКА проводится ощелащивание организма специальными растворами.
- Восстановление электролитного баланса, выведение продуктов распада. Используются капельницы с водным раствором натрия хлорида.
- Гемодиализ. Наличие почечной недостаточности является показанием для очищения крови аппаратным методом.
- Противошоковая терапия. Проводится гормоносодержащими медикаментами (глюкокортикоидами).
После стабилизации пациента проводится курсовое лечение сопутствующих заболеваний и осложнений сахарного диабета. Время реабилитации зависит от тяжести течения коматозного состояния и компенсаторного механизма в организме пациента.
Последствия и прогноз
В силу того, что при коматозном состоянии поражается головной мозг и центральная нервная система, последствия комы могут быть самыми тяжелыми. Опасными для жизни являются отек головного мозга, инфаркт, отек легких, тромбоэмболия (закупорка) легочной артерии. Такие осложнения, часто, приводят к тому, что пациент не выходит из комы, и умирает. Процент смертности выше при гипергликемическом виде комы:
- кетоацидоз – от 5 до 15%,
- лактоацидоз – до 45–50%,
- гиперосмолярный вид – от 50 до 90%.

При своевременно оказанной неотложной помощи и благоприятном течении, посткоматозное состояние может быть отрегулировано, однако, бесследно осложнение не проходит. Как правило, у больных наблюдается атаксия (нарушение координации движений), расстройство речи и памяти, развитие почечной недостаточности. Возможно частичное или полное нарушение двигательных функций (паралич).
Профилактика
Избежать тяжелых осложнений сахарного диабета можно только в случае неукоснительного выполнения врачебных рекомендаций по контролю над заболеванием: строгое соблюдение диабетической диеты, рациональная физическая активность, своевременное лечение инфекционных болезней, отказ от алкогольных напитков и никотина, регулярное посещение эндокринолога. Категорически запрещается самостоятельно менять схему приема и дозировку назначенных медикаментов. Не следует откладывать визит к доктору при возникновении симптомов недомогания. Развитие дальнейших событий может быть опасно для здоровья и жизни.
Тест: на определение риска сахарного диабета 2 типа

Источник

Определение понятия
Панкреатическая кома — расстройство сознания, обусловленное глубоким нарушением функции поджелудочной железы; развивается при остром геморрагическом панкреонекрозе (панкреатите).
Вернуться к содержанию
Причины заболевания
Острый панкреатит, панкренеокроз (см. статью «Острый панкреатит», «Хронический панкреатит»)
Вернуться к содержанию
Механизмы возникновения и развития заболевания (патогенез)
Геморрагический панкреонекроз имеет быстро прогрессирующее течение и сопровождается образованием геморрагического перитонеального выпота.
Характерным для геморрагического панкреонекроза является распространение биохимически активного эксудата за пределы поджелудочной железы с ферментативным повреждением брюшины, забрюшинной клетчатки и нередко органов грудной полости, преимущественно слева. Поступление в кровь и лимфу панкреатических ферментов, продуктов ферментативного расщепления белков и липидов, биогенных аминов, активация кининовой и плазминовой систем проявляются токсемией. Вследствие некробиоза поджелудочная железа продуцирует ряд веществ, воздействующих на систему микроциркуляции, гомеостаза, фибринолиза, в результате чего развивается не только синдром панкреатогенной токсемии, но и создаются условия для развития синдрома диссеминированного внутрисосудистого свертывания.
Под влиянием нарушения микроциркуляции возникают тяжелые расстройства центральной и периферической гемодинамики, функций ЦНС и повреждения паренхиматозных органов. Снижение систолического АД, уменьшение ОЦК, резкое нарушение перфузии тканей наряду с интенсивным болевым синдромом обусловливают критическое состояние организма, проявляющееся быстро нарастающим ухудшением функций жизненно важных органов, известное как п а н к р е а т и ч е с к и й шок.
В патогенезе панкреатической комы принимают участие следующие факторы:
• микроциркуляторные нарушения в сосудах головного мозга;
• прямое воздействие на нервные клетки ферментов поджелудочной железы и биологически активных веществ (серотонин, кинины);
• психотропный эффект накапливающихся в крови метаболитов и токсинов вследствие нарушения дезинтоксикационных функций печени и почек.
Указанные факторы приводят к гипоксии, отеку, набуханию и структурным изменениям головного мозга.
Вернуться к содержанию
Клиническая картина заболевания (симптомы и синдромы)
В зависимости от выраженности психоневрологических нарушений выделяют три стадии панкреатической комы.
I стадия (начальные расстройства психики) характеризуется неадекватным поведением больных: беспокойством, эйфорией у одних, заторможенностью и замедленностью реакций у других; ориентация таких больных ухудшается, могут возникать короткие эпизоды слуховых и зрительных галлюцинаций, агрессивное поведение.
II стадия отличается выраженными расстройствами психики, переходящими в делириозное состояние. Клинически это проявляется спутанностью сознания, двигательным и речевым возбуждением, бредом, галлюцинациями, симптомами орального автоматизма.
III стадия — собственно панкреатическая кома — характеризуется полным отсутствием сознания; часто нарушаются функции тазовых органов, отсутствуют произвольные движения, постепенно угасают сухожильные рефлексы, расширяются зрачки, реакция их на свет исчезает, возникают патологические формы дыхания (Чейна-Стокса, Куссмауля), расслабляется скелетная мускулатура. Вместе с тем происходит дальнейшее ухудшение микроциркуляции, приводящее к очаговой или диффузной ишемии миокарда с развитием сердечной недостаточности. Усиливается боль, она иррадирует в спину или имеет опоясывающий характер, отмечается неукротимая рвота. Развивается печеночно-клеточная недостаточность (желтуха, геморрагический синдром), обусловленная панкреатогенной токсемией. Нередко появляются признаки нарушения функции почек, панкреаторенального синдрома с развитием острой почечной недостаточности. Развиваются дыхательная недостаточность (одышка, акроцианоз), плевропульмональные осложнения (левосторонний плевральный выпот, пневмонит, ателектаз). Быстро нарастают явления интоксикации: кожные покровы принимают пепельно-серую окраску, черты лица заостряются, усиливается рвота (иногда с примесью крови), появляются признаки дегидратации (сухость кожи и слизистых оболочек) и больной впадает в кому.
Вернуться к содержанию
Диагностика заболевания
Диагноз основывается на данных анамнеза и клинической картины. Необходимо исследование активности амилазы в крови и моче и активности липазы в крови. Нарастание активности амилазы в моче отмечается в первые часы или в первые двое суток заболевания. Амилаза, достигая сотен или тысяч единиц, является специфической особенностью острого панкреатита. Если у больного нарастают психоневрологические нарушения, то следует заподозрить развитие панкреатической комы.
При обширном панкреонекрозе с захватом тела и хвоста поджелудочной железы развиваются гипергликемия и глюкозурия вследствие гибели инсулярного аппарата, что может вести к ошибочной диагностике диабетической комы.
Тяжелые расстройства гемодинамики, иррадиация боли в левую половину грудной клетки, изменения электрокардиограммы уводят диагностический поиск в ложном направлении и затрудняют своевременное распознавание панкреонекроза. Это особенно важно для больных, страдающих ИБС. Трудность представляет дифференциальная диагностика между алкогольным и панкреатическим делирием.
Вернуться к содержанию
Лечение заболевания
Консервативное лечение
Неотложная помощь сводится к следующим мероприятиям:
• купирование болевого синдрома и снятие спазма сфинктера Одди;
• уменьшение отека поджелудочной железы;
• инактивация ферментов поджелудочной железы в крови;
• дезинтоксикационная терапия и восстановление кислотно-основного равновесия.
Для снятия боли применяют анальгетики (2 мл 50% раствора анальгина внутримышечно 2-3 раза в сутки; 3-5 мл баралгина внутримышечно или внутривенно медленно 2-3 раза в сутки); спазмолитики (2-3 мл 2% раствора папаверина или 2-4 мл 2% раствора но-шпы внутримышечно 2-3 раза в сутки); антихолинэргические средства (1 мл 0,1% раствора атропина или 1 мл 0,2% раствора платифиллина подкожно 2-3 раза в сутки).
Рекомендуется также литическая смесь: 1 мл 0,1% раствора атропина (если не вводился ранее), 2 мл 2% раствора промедола, 2 мл 2,5% раствора димедрола (или пипольфена) и 15 мл 0,5% раствора новокаина). Наркотические анальгетики (1-2 мл 2% раствора промедола подкожно 2-3 раза в сутки) используют только при сильной боли, не купирующейся другими средствами. Применять морфин не рекомендуется вследствие его ваготропного действия (усиливает спазм сфинктера Одди и затрудняет отток панкреатического сока).
Улучшают микроциркуляцию и уменьшают спазм сфинктера Одди спазмолитические препараты, новокаин и новокаиновые блокады, а также никотиновая кислота, реополиглюкин и гепарин.
Больному назначают голод, постоянное питье слабых щелочных растворов (смесь Бурже, минеральные воды). Периодически аспирируют кислое желудочное содержимое, чтобы предотвратить его стимулирующее влияние на панкреатическую секрецию.
Для устранения шока и коллапса и предупреждения дегидратации организма вводят изотонический раствор хлорида натрия с 5% раствором глюкозы до 2-3 л или 1-2 л раствора Рингера-Локка. Показано внутривенное введение 10-20 мл 10% раствора глюконата кальция, а при неукротимой рвоте 5-10 мл 10% раствора хлорида натрия внутривенно. Целесообразно применение антигистаминных препаратов (1 мл 1% раствора димедрола или 1 мл 2,5% раствора пипольфена внутримышечно 1-2 раза в сутки).
Производятся сакроспинальная правосторонняя новокаиновая блокада (50-80 мл 0,5% раствора или 100-150 мл 0,25% раствора новокаина) на уровне Dvi-Dvm и переливание глюкозы в сочетании с 1 мл раствора димедрола.
Необходимо раннее назначение а н т и ф е р м е н т н ы х препаратов — ингибиторов протеаз (контрикала, трасилола, гордокса, пантрипина и др.). Эти препараты инактивируют циркулирующие в крови трипсин, калликреин и др. и могут препятствовать прогрессированию ферментного повреждения поджелудочной железы. Инактиваторы протеаз вводят внутривенно капельно в дозе 40 000-60 000 ЕД в глюкозо-новокаиновой смеси или в изотоническом растворе хлорида натрия. Доза определяется тяжестью процесса, но в среднем она составляет 100 000-300 000 ЕД за сутки. В качестве антиферментного препарата рекомендуется также е-аминокапроновая кислота внутривенно капельно в дозах 2-10 г/сут.
Для борьбы с панкреатогенной токсемией применяются управляемая гемодилюция и форсированный диурез.
Кортикостероиды (преднизолон, гидрокортизон) применяют только при выраженных гемодинамических нарушениях (артериальная гипотония, сосудистый коллапс).
Вернуться к содержанию
К каким докторам обращаться
Врач скорой помощи
Хирург
Вернуться к содержанию
Использованная литература
1. Неотложная скорая медицинская помощь: Руководство для врача Под общей ред. проф. В.В.Никонова Электронная версия: Харьков, 2007. Подготовлена кафедрой медицины неотложных состояний, медицины катастроф и военной медицины ХМАПО.
Вернуться к содержанию
Источник