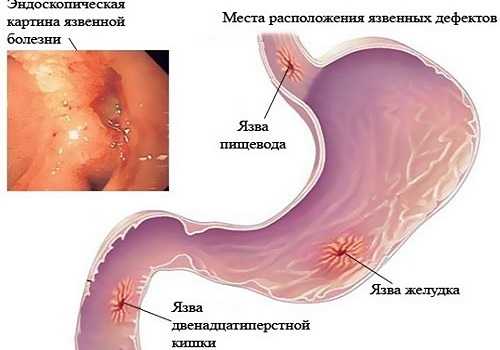
Панкреатит и ретроградная холангиопанкреатография показания
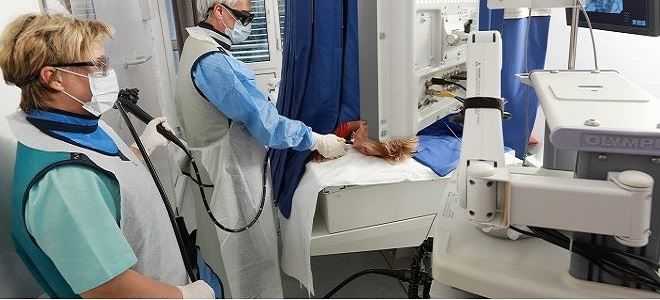 Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — один из эффективных диагностических методов. Его чувствительность — 71-93%, специфичность — 89-100%. Это говорит о его высокой точности и возможности проводить с его помощью своевременную диагностику и лечение. Может применяться для удаления желчного камня (литоэкстракции) эндоскопическим способом, стентирования любого желчного протока при его сужении или с целью проведения сфинктеротомии.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — один из эффективных диагностических методов. Его чувствительность — 71-93%, специфичность — 89-100%. Это говорит о его высокой точности и возможности проводить с его помощью своевременную диагностику и лечение. Может применяться для удаления желчного камня (литоэкстракции) эндоскопическим способом, стентирования любого желчного протока при его сужении или с целью проведения сфинктеротомии.
Что такое ЭРХПГ и каков принцип действия?
ЭРХПГ является комбинированным способом выявления нарушений в желчевыводящих путях и вирсунгове протоке поджелудочной железы (ПЖ). Состоит из эндоскопического и контрастного рентгенологического исследования, которые проводятся последовательно и позволяют верифицировать неясный диагноз. Относится к инвазивным манипуляциям, приводящим к серьезным осложнениям.
Принцип исследования основан на введении специального контраста в протоки ПЖ и желчевыводящие пути и одновременном выполнении рентгенологических снимков. Таким образом, выявляются конкременты, кисты, полипы и другие образования, перекрывающие протоки, их точное расположение и размеры.
В любом месте протоков, включая и большой дуоденальный сосочек ДПК, может образоваться кальцинат, перекрывающий его просвет. Это приводит к тяжелым поражениям ткани ПЖ или нарушениям оттока желчи и холестазу.
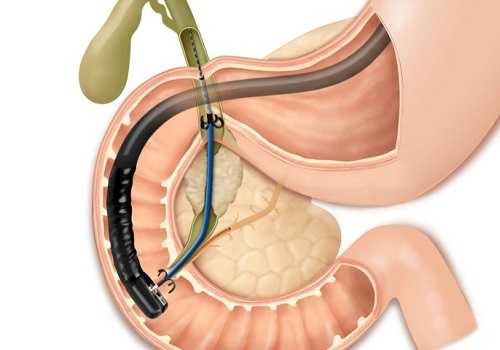
Методика ЭРХПГ заключается во введении эндоскопического аппарата с боковой оптикой в просвет ДПК. Через тубус прибора протягивается катетер с имеющимся каналом для доставки контрастного вещества через устье фатерова сосочка. После поступления контраста в протоки производятся снимки рентгеновским оборудованием, после их изучения устанавливается точный диагноз.
Для диагностики изменений в протоковой системе используется холангиография — разновидность МРТ. Она характеризуется:
- неинвазивностью,
- отсутствием лучевой нагрузки на организм,
- точностью изображений всех каналов и внутреннего пространства желчного пузыря.
Специальные контрастные средства при этом исследовании не вводятся, поскольку можно ориентироваться на естественный контраст – желчь самого пациента, постоянный выход которой из фатерова сосочка виден при наблюдении.
Показания для назначения процедуры холангиопанкреатографии
Рассматриваемая диагностическая процедура является сложной технически и небезопасной, поскольку ее последствием могут стать лабораторные признаки холестаза и цитолиза гепатоцитов. В связи с этим, антеградная холангиопанкреатография (холецистохолангиография), при которой контраст вводится в непосредственно желчный проток, используется по строгим показаниям, в основном для диагностики, хотя в отдельных случаях применяется с целью лечения.
При проведении ЭРХПГ обнаруживаются:
- непроходимость вирсунгова протока ПЖ,
- изменения мелких протоков,
- камень или другие образования, нарушающие проходимость протока,
- рак ПЖ.
Показаниями для процедуры являются клинические проявления заболевания и результаты дополнительных обследований пациента, позволяющие заподозрить вышеперечисленную патологию.
Статистические данные свидетельствуют о следующих выявляемых нарушениях при ЭРХПГ:
- конкременты в желчных каналах (32%),
- дивертикулы фатерова сосочка (15%),
- стриктуры холедоха (10%),
- острый панкреатит,
- холецистолитиаз,
- киста ПЖ,
- рак.
В связи с этим, к показаниям ЭРХПГ относятся:
ЭРХПГ − достаточно информативный метод диагностики всех вышеперечисленных заболеваний. В связи с рентгеновским облучением, которому подвергается пациент, при отсутствии противопоказаний применяется МР холангиопанкреатография. В ее случае изображение получают с помощью магнитно-резонансной томографии ПЖ. В связи с высокой стоимостью, исследование используется недостаточно широко.
Методика проведения ЭРХПГ
Применение ЭРХПГ не требует введения пациента в наркоз. Перед исследованием обрабатывается горло больного специальным обезболивающим гелем или спреем с анестетиком. При введении эндоскопа по пищеводу врач находится на постоянной связи с больным и узнает о его самочувствии.
Подготовка к процедуре
Перед исследованием необходимо провести дополнительное обследование пациента с целью исключения противопоказаний или выявления тяжелой сопутствующей патологии. Используются рутинные методы:
- анализы крови и мочи (общий и биохимические),
- рентгенография органов грудной клетки,
- ЭКГ,
- УЗИ,
- проба на переносимость контраста и анестетика.

При необходимости специалист объясняет в деталях суть процедуры, чтобы пациент имел представление об исследовании. Выясняется аллергологический анамнез, отменяются по возможности принимаемые лекарственные препараты.
Поскольку исследование проводится натощак, накануне разрешается легкий ужин не позднее 18 часов, перед сном рекомендуется очистительная клизма и прием успокоительного.
Утром исключается всякое питание. Это нужно, чтобы избежать заброса содержимого желудка в дыхательные пути и снижения вероятности развития рвоты у чувствительных пациентов. Не рекомендуется даже пить воду в день исследования.
За 20-30 минут до начала проведения манипуляции проводится премедикация. Обычно вводится Атропин (с целью уменьшения слюноотделения), Но-Шпа (как спазмолитик для расслабления гладких мышц кишечника), Димедрол или другой антигистамин. Нередко для уменьшения болезненной перистальтики кишечника используются Бензогексоний или Бускопан.
Применяются местные анестезирующие препараты (Лидокаин) в аэрозольном виде для обезболивания и снижения рвотного рефлекса. Допустим их прием внутрь в виде раствора для питья.
Применяется также медикаментозный сон — достигается внутривенным введением анестетиков. По структуре он напоминает физиологический. В таком состоянии пациент не чувствует дискомфорта и боли во время проведения процедуры, стенка кишечника максимально расслаблена, эндоскоп свободно достигает цели.
Техника проведения ЭРХПГ
При проведении манипуляции пациент занимает положение, лежа на левом боку. Челюсти фиксируются специальным кольцом — через него вводят трансдуоденальный эндоскоп. Тубус эндоскопа через рот, пищевод и желудок проникает в залуковичное пространство. На этом этапе процедура ничем не отличается от проведения ЭФГДС (эзофагофиброгастродуоденоскопии — манипуляции, которая проводится ежедневно в любой поликлинике для исследования желудка и ДПК). Через специальный тефлоновый катетер через фатеров сосочек (БДС) в общий ход холедоха и протока ПЖ предварительно вливается антисептик в растворе новокаина для анестезии. Это необходимо, чтобы провести канюлизацию на глубину примерно 1,5 см. Через установленную канюлю вводится 30 мл контраста. Весь процесс контролируется изображением на экране: одновременно делаются рентгеновские снимки протоковой системы, а также оценивается ее состояние и проходимость. После завершения манипуляции в каналы заливают растворы антисептиков и ингибиторов протеаз.
Надо ли ложиться в больницу для проведения процедуры?
В связи с тем, что исследование является инвазивным, может осложниться тяжелой патологией ПЖ и желчевыводящих путей, процедура проведения ЭРХПГ проводится в стационарных условиях. Пациент госпитализируется за 2-3 дня до проведения исследования. Это необходимо:
- для обследования с целью исключения противопоказаний к проведению РХПГ,
- для проведения аллерготестов на переносимость анестетиков и других лекарственных препаратов, которые планируется использовать при проведении рентген исследования.
Если все необходимые подготовительные обследования пациент проходит самостоятельно в другой больнице, рекомендуется не отказываться от предварительной госпитализации.
Может возникнуть необходимость в специальной лекарственной коррекции за несколько дней до назначенной процедуры. Особенно это относится к пациентам с высокой тревожностью и лабильной психикой – за 3-4 дня до исследования им назначаются транквилизаторы, проводятся беседы и разъяснения по поводу предстоящей процедуры.
Виды контраста
При проведении панкреатохолангиографии применяются йодсодержащие контрастные вещества: Холевид, Йопагност, Телепак, Билимин. Их введение в главный проток ПЖ может вызвать аллергическую реакцию разной степени тяжести, а также спровоцировать развитие панкреатита (подобные осложнения фиксируются у 1-5% пациентов).
Помимо ЭРХПГ, используется еще один метод, получивший положительный отзыв многих специалистов, который является альтернативой ЭРХПГ. Это проведение магнитно-резонансной холангиопанкреатографии (МРХПГ). Он представляет собой особый вид МРТ, благодаря которой получают четкое и подробное изображение панкреатической и гепатобилиарной системы, имеет ряд преимуществ и перед компьютерной томографией по качеству и безопасности обследования. Методика разработана на основе использования магнитного поля, полностью исключен контакт с вредным рентгеновским излучением. Отличается и используемым контрастом: при томографии используется гадолиний, не содержащий йода. Такой контраст не вызывает аллергических реакций.
Недостатком является невозможность выявления кальцинатов (скоплений кальция).
Осложнения после процедуры
При проведении ЭРПХГ из-за ретроградного способа введения контраста, который поступает под давлением, возможно развитие осложнений. Их частота составляет 0,8-36%, летальность после проведенной манипуляции — 0,15-1% случаев.
Более чем у половины больных после ЭРПХГ возникают следующие жалобы:
- вздутие живота и урчание,
- чувство распирания,
- тяжесть в подреберьях,
- боль.

Если такое состояние сопровождается высокой температурой, рвотой, не приносящей облегчения, поносом, причиной может быть развитие острого панкреатита. Его частота после ЭРХПГ составляет около 7,1%.
Тяжелые осложнения в виде кровотечений разной степени тяжести и перфорации ДПК — редкость при проведении диагностической ЭРХПГ, но характерны для лечебной ЭРХПГ.
По статистике мультицентровых исследований, самые частые осложнения после ЭРПХГ:
- острый панкреатит,
- воспаление желчевыводящих протоков,
- сепсис,
- аллергия на йод, который входит в состав применяемого контраста,
- перфорация ДПК и холедоха,
- различной степени тяжести кровотечения,
- передозировка успокоительных препаратов,
- аспирация содержимого желудка.
Частота осложнений значительно возрастает после проведения лечебной ЭРХПГ, в сравнении с диагностической процедурой. Чаще всего возникает острый панкреатит и кровотечения после эндоскопической папиллосфинктеротомии (ЭПСТ).
Внутреннее кровотечение
Поскольку пациент покидает клинику после проведения исследования через несколько часов, то уже дома может появиться черный кашицеобразный стул. Это опасный признак даже при отсутствии боли в животе. Так может проявляться внутреннее кровотечение. В таком случае необходимо вызвать скорую помощь и принять горизонтальное положение до приезда врача, исключив всякое физическое напряжение.
Перфорация двенадцатиперстной кишки
Перфорация ДПК происходит в процессе проведения папиллотомии у 1% больных. В этих случаях не всегда проводится срочное хирургическое вмешательство — лечебная тактика индивидуальна. По наблюдениям специалистов, перфорация происходит при выполнении лечебной папиллотомии, которая делается для коррекции врожденных аномалий строения.
После выявления перфорации извлечение конкремента или дальнейшее проведение процедуры стентирования часто прекращают. Если своевременно проведен адекватный дренаж желчных протоков, дальнейшее распространение инфекции в область забрюшинного пространства ограничивается. С этой целью проводят назобилиарное дренирование (устанавливаются дренажи небольшого диаметра — 6-8 мм) и курс антибактериальной терапии. Пациента в срочном порядке готовят к операции по восстановлению проходимости билиарных протоков.
Плохое самочувствие на следующий день после процедуры
Во время процедуры появляется дискомфорт в горле. После процедуры горло будет болеть в течение нескольких дней. Поэтому в течение определенного времени необходимо будет соблюдать диету — стол № 5 по Певзнеру. Он ограничивает питание: исключается острое, жирное, жареное, копченое, категорически противопоказан алкоголь. Помимо этого, пища должна быть щадящей: кашицеобразной консистенции и комфортной температуры для максимального щажения слизистых ротовой полости и пищевода. Длительность диетического питания определит врач.
Противопоказания для проведения ЭРХПГ
Проведение ЭРХПГ противопоказано при следующих заболеваниях:
- аллергия на используемый контраст или его непереносимость,
- имеющиеся заболевания ПЖ, желчевыводящих путей или гепатит в активной (острой) фазе на момент планируемого обследования,
- стриктура пищевода,
- деформация луковицы ДПК,
- дивертикул или стеноз большого сосочка ДПК,
- кисты ПЖ.
Помимо этого, процедура запрещена:
- при беременности на любом сроке,
- при бронхиальной астме и другой тяжелой патологии органов дыхания,
- при заболеваниях сердечно-сосудистой системы (пороки, декомпенсированная сердечная недостаточность, инфаркт миокарда в анамнезе).
Не рекомендуется проводить процедуру на фоне инсулинотерапии или лечения антикоагулянтами. ЭРХПГ делается после их отмены, если это возможно, или коррекции дозы назначенного препарата.
Где можно сделать холангиопанкреатографию?
Обследование можно пройти в любом крупном областном центре России и любой страны СНГ. Практически в каждой крупной клинической больнице есть специалисты высокой квалификации, в совершенстве владеющие методикой РХПГ.
В России
Процедура проводится практически во всех крупных городах России. Санкт-Петербург предоставляет услуги по проведению холангиопанкреатографии в 22 лечебных учреждениях, в Москве — по 55 адресам.
В странах СНГ
В Киеве процедуру ЭРХПГ успешно проводят в нескольких лечебных учреждениях, среди них: Главный военно-медицинский клинический ордена Красной звезды центр «Главный военный клинический госпиталь» (стоимость исследования — 730 гривен), Добробут «Лечебно-диагностический центр для детей и взрослых», областная клиническая больница, где этим исследованием занимаются на протяжении многих лет. Средняя цена в столице Украины составляет 1 500 гривен за услугу.
В Казахстане медицинские центры, оснащенные современной техникой, находятся в Алма-Ате, среди них — Медицинский центр «Private Clinic Almaty (Приват Клиника Алматы)».
Сколько стоит процедура?
Цена во многом зависит от клиники и города, квалификации специалистов, имеющегося медицинского оборудования и объема проведенных манипуляций. Самая низкая — 2 900 рублей, при проведении параллельно исследованию лечебных мероприятий ее стоимость может вырасти до 80 000 рублей и выше.
ЭРХПГ — одна из перспективных методик, благодаря которой за одну процедуру можно диагностировать патологию и провести лечебные мероприятия для ее устранения. Является альтернативой многим хирургическим вмешательствам.
Тест: на определение риска сахарного диабета 2 типа

Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 21 августа 2014;
проверки требуют 14 правок.
Ретроградная холангиопанкреатография (РХПГ) (англ. Endoscopic retrograde cholangiopancreatography (ERCP)) — метод, комбинирующий эндоскопию с одновременным рентгеноскопическим обследованием. Эндоскоп вводится в двенадцатиперстную кишку к большому дуоденальному сосочку, устье которого открывается в просвет двенадцатиперстной кишки. Через канал эндоскопа протягивается зонд с внутренним каналом для подачи контрастного вещества на конце которого расположена (сделанная из более плотного пластика) канюля, которую врач проталкивает в устье сосочка в желчные и панкреатический протоки вводится рентгеноконтрастное вещество. Затем с помощью рентгеновской аппаратуры получается изображение протоков. Метод был впервые использован в 1968 году.
Проведение обследования. Эндоскопическая «ретроградная холангиопанкреатография» (РХПГ, ЭРХПГ) выполняется только в условиях стационара. Перед исследованием всегда делается успокоительный укол. После местной анестезии глотки специальный оптический прибор (дуоденофиброскоп) проводится через рот, пищевод и желудок в двенадцатиперстную кишку к тому месту, где общий желчный проток и проток поджелудочной железы, соединяясь между собой, образуют ампулу большого дуоденального сосочка, устье которого открывается в просвет двенадцатиперстной кишки. С помощью специальной трубки, проведенной по каналу эндоскопа через устье сосочка в желчные протоки и в проток поджелудочной железы вводится рентгеноконтрастное вещество. Затем с помощью рентгеновской аппаратуры получается изображение протоковой системы. При обнаружении сужения протока или камней в нем проводится эндоскопическая операция, которая направлена на устранение препятствия и нормальной проходимости желчных протоков. С этой целью с помощью различных специальных инструментов, проведенных через канал эндоскопа, проводится разрез (с помощью электрического тока высокой частоты) выходной части протока, через который извлекаются камни [1], [2].
Камень общего желчного протока, вклиненный в дистальной его части. Рентгеноскопическое изображение, полученное при проведении РХПГ. Установлен назобилиарный дренаж. Дуоденоскоп удален из ЖКТ.
РХПГ выполняют при подозрении на холедохолитиаз, для выяснения характера механической желтухи и для изучения анатомии протоков перед операцией.
Показания к РХПГ должны быть строго аргументированы, так как это инвазивная процедура.
При обнаружении закупорки или сужения протоков возможно проведение дополнительных процедур [3]:
- Введение катетера с целью удаления избыточного количества желчи.
- Удаление желчных камней, которые могут формироваться в желчном пузыре или желчных протоках.
- Сфинктеротомия: небольшой разрез в области наружного отверстия общего желчного протока, что обеспечивает нормальный отток желчи и выход небольших желчных камней.
- Постановка в просвет желчного протока стента: небольшой пластиковой или металлической трубочки, что восстанавливает проходимость протока или формирует обходные пути для нормального оттока желчи.
Осложнения РХПГ[править | править код]
Панкреатит
Это наиболее часто встречающееся осложнение РХПГ — 1,3 % −1,8 % [8, 9] и до 5,4 % [3] в группе эндоскопической ПСТ. В руководстве по осложнениям РХПГ представленным Американской Ассоциацией эндоскопии пищеварительного тракта панкреатиту, развившемуся в результате РХПГ, дается следующее определение «появление или усиление боли в животе и повышение амилазы сыворотки в 3 или более раза выше нормы в течение 24 после выполнения РХПГ и требующие, по крайней мере, 2-дневной госпитализации». Проспективное мультицентровое исследование, выполненное Freeman et al., [4] показало, что независимыми факторами риска развития данного осложнения являются: панкреатит после РХПГ в анамнезе, баллонная дилатация сфинктера Одди, сложная и длительная канюляция, панкреатическая сфинктеротомия, более чем однократное введение контраста в панкреатический проток, подозрение на дисфункцию сфинктера Одди, женский пол, нормальный уровень билирубина и отсутствие хронического панкреатита. Два других опубликованных исследования предлагают более короткий перечень факторов риска панкреатита: возраст моложе 60 лет, предварительная сфинктеротомия и оставленные камни желчных протоков [9] и возраст моложе 70 лет, отсутствие дилатации желчевыводящих путей и введение контраста в панкреатический проток [8]. Siegel, в свою очередь, сообщает, что предварительная сфинктеротомия наоборот связана с меньшим риском развития панкреатита, чем стандартная методика ПСТ [11]. По нашим данным (чьим???), факторами риска панкреатита являются женский пол, молодой возраст, многократная канюляция (с или без введения контраста) панкреатического протока и отсутствие дилатации желчевыводящих путей. Что касается предварительной ПСТ, то мы (кто???) стараемся не выполнять её у лиц с вышеперечисленными факторами риска и отсутствием желчной гипертензии.
Меры профилактики. Предложено несколько методик, направленных на снижение числа случаев развития панкреатита после РХПГ. Технические советы: избегать повторных канюляций панкреатического протока с или без введения контраста, использовать смешанный ток с преобладанием резки при выполнении ПСТ, при проведении предварительной ПСТ проводить рассечение «через крышу», а не от устья БДС, применять фармакотерапию. Недавно опубликованное исследование, посвященное применению соматостатина при выполнении РХПГ, продемонстрировало его эффективность в снижении вероятности развития панкреатита [2]. В этой работе соматостатин использовался либо в виде непрерывной 12-часовой инфузии (3 мг соматостатина на 500 мл физиологического раствора), начинающейся за 30 минут до проведения РХПГ, либо в виде болюсной внутривенной инъекции в момент канюляции БДС (3 мг на килограмм веса). Процент развития панкреатита в обеих группах был 1,7 %, тогда как в группе плацебо он достигал 9,8 %. Опубликованное в журнале Gut работа китайских учёных, посвященная применению соматостатина при терапевтической РХПГ, продемонстрировала снижение риска развития панкреатита при болюсном его введении (250 мг) [10]. Хотя другое многоцентровое рандомизированное исследование не показала преимущество соматостатина и gabexate (ингибитор протеолитической активности) над плацебо в профилактике панкреатита [1]. Мы в своей практике вводим соматостатин для профилактики развития панкреатита (250 мг внутривенно болюсно) только у пациентов с факторами риска его развития. Аналог соматостатина октреотид вызывает спазм сфинктера Одди и применяться не должен.
Кровотечение
Клинически значимое кровотечение развивается, как правило, после терапевтических манипуляций на БДС, например папилосфинктеротомии. Общая частота данного осложнения варьирует от 1,13-0,76 % [8, 9] достигая 2 % в группе ПСТ [3]. Клинически значимым может рассматриваться кровотечение с падением гемоглобина по крайней мере на 2 мг/децилитр или приводящее к необходимости гемотрасфузии. Источником кровотечения чаще всего является ветвь гастродуоденальной артерии. Фактором риска данного осложнения является маленькие размеры устья БДС и нарушение свертываемости крови [3, 8]. Кровотечение в начале выполнения ПСТ не должно предупреждать её завершение и экстракцию конкрементов (если необходимо), так как сокращение тканей в области разреза и отек, возникающий при манипуляции на соске, приводят к сдавливанию сосуда и остановке кровотечения. В случае его продолжения можно обколоть источник раствором адреналина 1:1000.
Перфорация
Частота встречаемости 0,57-0,58 % [8, 9] и 0,3 %- 1,0 % [3, 11] в группе ПСТ и до 4 % при проведении предварительной ПСТ [11]. Факторы риска — предварительное рассечение, интрамуральное введение контраста и состояние после резекции по Бильроту-II [8]. Классифицируется на перфорацию проводником, преампулярную перфорацию и дуоденальную (отдаленную от соска) перфорацию [6]. Первый и иногда второй вид перфорации может быть успешно пролечен путём активной аспирации в сочетании с антибиотиками широкого спектра действия, 3-й вид чаще всего поздно диагностируется и требует оперативного лечения. [4].
Источники[править | править код]
- Биологи и медицина. Эндоскопическая ретроградная холангиопанкреатография: общие сведения
См. также[править | править код]
- Панкреатохолангиография
- Манометрия сфинктера Одди
Источник

