Панкреатин ребенку при панкреатите

Панкреатин детям назначается по четким показаниям. Энзимный препарат, содержащий основные ферменты поджелудочной железы (липазу, протеазы и амилазу), нельзя использовать при любых болезнях пищеварительного тракта. Педиатры стараются при легких нарушениях применить диету, чтобы дополнительно не раздражать желудок и кишечник. Если ограничения не помогают, то одним из медикаментов выбора является Панкреатин.
Лекарственные формы Панкреатина, предназначенные для детей
Под одинаковым торговым названием выпускаются таблетки, покрытые зеленой оболочкой, с указанием на упаковке («детский Панкреатин») и содержанием по 25 и 30 Ед. Встречается информация о порошковой форме ферментов, которую развешивают в аптеке в упаковки по 1 г по прописанному рецепту врача.
Мы постарались обратиться в несколько аптечных заведений и выяснили, что приобрести вещество (а не готовый препарат) можно большими пакетами в 4,5, 5 и 10 кг под названием «субстанция». Но, чтобы заниматься развешиванием, аптека должна иметь лицензию, оборудование и помещение. Поэтому учреждению это делать совсем невыгодно. Подходящую аптеку можно найти в областном центре.

Фармацевтические склады считают «самодельные порошки» устаревшим методом лечения при наличии большого ассортимента препаратов с панкреатином. Действительно, порошки лет 40 назад готовили в каждом стационаре силами собственной аптеки. Сейчас лекарства, содержащие необходимый состав энзимов, выпускают разные страны. В инструкции указано, что основой служит обработанный экстракт железы свиней.
Наиболее перспективной и безопасной формой панкреатина считаются капсулы с удвоенной защитой микросферических гранул. Они, в отличие от порошка, не дезактивируются желудочным соком. По сравнению с таблетками, быстрее проникают в тонкий кишечник благодаря малому размеру (таблетки до 0,5 см, микросферы — 1,2-2 мм), соответственно раньше начинают свое действие. Каждая микросфера покрыта дополнительной оболочкой, поэтому общую капсулу можно вскрывать и делить на части для приема малыша.
Не исключая безвыходных ситуаций в семье, мы предупреждаем, что советы по дроблению и растиранию оболочечных таблеток приводят к попаданию в кишечник ребенка неконтролируемой малой дозировки.
Важно! Проверить, не осталось ли что-то во рту у маленького пациента после каждого приема порошкового препарата, сложно. Известны случаи агрессивного разъедания освобожденными энзимами слизистой, язвенного стоматита.
Поэтому целесообразно применять таблетированную форму в лечении детей после трех лет, когда они умеют глотать таблетки. Для грудничков до года лучшими препаратами являются капсульные Креон, Микразим. Они содержат панкреатин в разных дозировках, назначаются только врачом.
Минимальный возраст, когда можно принимать Панкреатин
Официально разрешено давать Пакреатин ребенку с годовалого возраста. Для новорожденных препарат опасен побочными эффектами. Ведь ферменты сами являются белками, поэтому на них формируется аллергическая реакция, как на чужеродные агенты. Другое возможное осложнение — кишечная непроходимость.

Однако при врожденном муковисцидозе с поражением поджелудочной железы лечение следует начинать как можно раньше. Если генетическая патология выявляется в грудном периоде, то своевременное применение ферментов, обеспечивающих усвоение пищевых веществ, гарантирует ребенку жизнь и развитие. Самостоятельное переваривание пищи и всасывание белков, желчных кислот и моносахаров у таких детей невозможно.
Таблетки следует использовать в двух-, трехлетнем возрасте, смесь из микрогранул готовят на воде по рассчитанной доктором дозировке.
Показания к применению ферментных препаратов у детей и новорожденных
Выяснить и предположить, что понос, тошнота и рвота у малыша связаны с перегрузкой поджелудочной железы, удается по анализам. Истинный панкреатит случается в детском возрасте редко. Чаще имеют место врожденные аномалии органов пищеварения, которые сопровождаются сбоем и вовлечением поджелудочной железы в реактивное воспаление.
Панкреатин назначают пить ребенку на несколько дней для разгрузки кишечника перед проведением исследований органов брюшной полости для исключения патологии (УЗИ, контрастная рентгеноскопия, колоноскопия).
Использование Панкреатина помогает:
- улучшить всасывание питательных веществ, витаминов;
- стимулировать выработку желчи;
- активизировать синтез желудочного сока и транспортную функцию желудка;
- нормализовать перистальтику кишечника.
У ребенка исчезают признаки диспепсии (изжога, рвота, боли и вздутие живота, срыгивание, диарея). Препарат при лечении диспепсического синдрома восстанавливает утраченный водно-солевой баланс в организме, приводит к правильной прибавке веса, улучшает физическое развитие малыша.
Реактивная недостаточность энзимов поджелудочной железы может вызываться нарушением кормления, досрочным введением прикорма, переходом с грудного вскармливания на смеси, стрессовыми ситуациями (начало поступления в детский сад, школьные занятия), перееданием сладостей и жирных блюд. Особое отношение у врачей к включению в комплексную терапию Панкреатина:
- при пищевом отравлении;
- при кишечной инфекции (бактериальной и вирусной);
- при дискинезиях желчного пузыря и протоков.

Препарат хорошо сочетается в комбинациях со следующими медикаментами:
- энтеросорбенты (Полисорб, Энтеросгель, Смекта);
- антибактериальные средства и антибиотики (Энтерофурил, Стопдиар);
- лекарства, подавляющие газообразование и брожение в кишечнике (Эспумизан);
- противовирусные средства;
- кинетики с антирвотным действием (Мотилиум, Церукал).
Отравление у детей сопровождается синдромом мальабсорбции. Он вызван временным нарушением секретирующей функции поджелудочной железы. В жидких каловых массах появляются частички непереваренной пищи, жирная пленка, запах изменяется на гнилостный. Панкреатин компенсирует недостаток энзимов, восстанавливает поступление питательных веществ и создает условия для производства в клетках энергии.
Для терапии отравлений больше подходят условия стационара, где всегда есть возможность сделать необходимые анализы для контроля, врач круглосуточно может осматривать пациента, подобрать оптимальную дозу и предупредить негативное воздействие. Данные о состоянии ребенка заносятся в «Историю болезни».
Правила лечения детей Панкреатином: схемы и дозировки по возрастам
Принимать препарат необходимо с учетом правил. За назначение и выбор средства отвечает врач, родители должны обеспечить полное выполнение рекомендаций, включая постельный режим, требования диеты.
Если удалось купить в аптеке порошковую форму, то ее перемешивают в ложке воды и дают малышу грудного возраста до кормления или во время его. Энзимы обязательно должны попасть в желудок вместе с едой. Пустой орган (натощак) начинает перевариваться активными ферментами или препарат дезактивируется соляной кислотой. Применение на голодный желудок не только бессмысленно, но и вредно.
Капсульные микрогранулы Креона и Микразима достаточно защищены. При вскрытии оболочки для использования неполного объема их разводят водой, тоже дают при кормлении. Форма лекарства гораздо более безопасна и обеспечивает доставку энзимов в кишечник.

Для разведения лучше использовать кипяченую воду комнатной температуры. Запивать педиатры разрешают соком, щелочной минеральной водой без газа.
После приема ребенка рекомендуется подержать в вертикальном положении 5-10 минут, чтобы ускорить транспортировку препарата, предупредить отрыжку и обратный заброс лекарства в пищевод.
Для деток до трех лет некоторые педиатры советуют предусмотреть двухэтапный прием препарата: разделить дозу пополам и первую часть выпить до начала кормления за 15 минут, вторую — сразу после еды.
Чтобы правильно определить суточную дозировку и длительность курса терапии, врач должен учесть:
- возраст и вес пациента;
- диагноз;
- степень декомпенсации поджелудочной железы.
Педиатр рассчитывает, сколько единиц активной липазы необходимо ребенку в сутки (остальные ферменты в каждом препарате содержатся пропорционально панкреатическому секрету здорового человека). Затем проводит перерасчет на количество таблеток и число кормлений. Родители получают рекомендацию для разовой дозы препарата.
Инструкция по зависимости дозировки от возраста определяет потребность для порошкообразного препарата в граммах:
- новорожденным — 0,1-0,15;
- в 1-4 года — 0,25-0,3.
При необходимости малышам от 1 до 1,5 лет назначают 50000, а в 2 года и старше —100000 Ед.
Курс терапии зависит от причины поражения железы: при переедании достаточно 1-2 дней или, вообще, однократного приема, при заболеваниях желудка и желчевыводящих путей потребуется лечение в течение месяца. Дети с муковисцидозом получают панкреатин всю жизнь.
Для новорожденных до года
Педиатры предупреждают, что давать Панкреатин грудничкам при коликах нельзя. Состояние не связано с недостаточностью ферментов. Плохое отхождение газов у младенцев вызвано несформированной микрофлорой, низкой перистальтической активностью мышц кишечника.

Если малыш становится беспокойным, то необходимо проверить мамино меню. Иногда обычный отдых для кормящей женщины позволяет успокоить и ребенка. Недостаток грудного молока или низкое качество компенсируют молочными смесями. При частом срыгивании нужно посоветоваться с участковым врачом. Массаж живота, мышц спины помогают улучшить пищеварение.
Как давать Панкреатин грудничку?
Препарат Панкреатин запрещен в таблетках для детей до 6 лет. Специальная форма «Панкреатин детский» 25 и 30 Ед. назначают врачи при особых показаниях: если у малыша долго держится частый жидкий стул, в нем постоянно присутствуют непереваренные частицы, ребенок не набирает вес.
Наиболее приемлемой формой считается Креон в микрокапсулах. Дозировку, указанную врачом, можно создать после разреза верхней оболочки и перемешивания микрогранул с водой, грудным молоком или смесью. Каждую часть дают перед началом кормления. Растирать таблетку в порошок и нарушать целостность защитного слоя не рекомендуется.
Детям младшего и школьного возраста
Дошкольникам и младшим школьникам показаны таблетки из серии «Панкреатин детский». Назначают по 1 таблетке 2-3 раза в день, во время еды. Ребенок должен длительно соблюдать диету с исключением жареных блюд, жирного мяса, наваристых бульонов. Овощи дают преимущественно в тушеном виде, мясо в форме фрикаделек, паровых котлет. Категорически запрещены чипсы и газированная вода.
В граммах рекомендуется давать Панкреатин на прием:
- в 5-6 лет — 0,3;
- старше 7 лет — 0,4-0,5.
В единицах активности максимальная доза не должна превышать на один прием 8000 Ед.
Подросткам после 12 лет назначаются взрослые дозы.
Особые указания
Ребенок не может сам следить за приемом лекарств, забывает и не обращает внимания. Но близкие взрослые должны выдержать режим и длительность лечения. Нарушенное пищеварение с частыми функциональными срывами к подростковому возрасту встречается с дополнительными причинами и становится опасным фактором риска для возникновения хронической патологии уже к 18 годам.

Если на прием препарата в течение недели изменений нет, то следует посетить врача и решить возможность добавления других лекарств, увеличения дозировки, еще раз пройти обследование.
Противопоказания к использованию препарата у детей
Согласно инструкции, для применения Панкреатина у детей противопоказаниями служат:
- острый панкреатит и стадия обострения хронического (крайне редкое заболевание в детском возрасте);
- аллергия на основные и вспомогательные компоненты.
Более подробные ограничения известны из практики врачей:
- подозрение на вирусный гепатит и механическая желтуха;
- выявление повышенного уровня билирубина в крови;
- боли в животе, задержка стула и газов как проявление непроходимости кишечника неясной этиологии;
- появление солевых конкрементов в желчном пузыре и выводных протоках;
- печеночная недостаточность.
Наиболее уверенно применяют препарат, если, судя по анализам крови, мочи и кала, можно предполагать недостаток пищеварительных ферментов.
Симптомы передозировки
Передозировку допускают по ошибке, если взрослые не уследили за количеством принятых таблеток или капсул, а также когда ребенку постоянно длительный срок приходится пить высокие дозы препарата (при муковисцидозе). В таких случаях появляются:
- жалобы на дискомфорт в животе;
- метеоризм;
- запоры.
В крови и моче обнаруживают повышенную концентрацию мочевой кислоты. В мочевыводящих путях появляются соли ураты, и создается риск формирования камней.
В таких случаях энзимный препарат отменяют, назначают симптоматическую терапию, диету.
Побочные действия
Исследования показали, что частота возникновения побочных эффектов у панкреатина очень мала (менее 1% случаев). Наибольшим риском отличаются формы порошка и раздавленных таблеток. Поступление ферментов в неподготовленную часть пищеварительного тракта вызывает аллергию или становится новой причиной поверхностного воспаления (стоматита, язв в полости рта).

У малышей наблюдаются:
- раздражение в зоне прямой кишки и ануса от частого поноса;
- усиление диспепсии;
- признаки гиперчувствительности (крапивница, диатез, кожный зуд, заложенность носа);
- снижается всасывание фолиевой кислоты, что опасно неусвоением витамина В12 и анемией.
Для детей с муковисцидозом наиболее тяжелое последствие терапии Панкреатином заключается в образовании спаек в кишечнике и непроходимости.
Негативный эффект в основном вызван отсутствием контроля взрослых, самовольным превышением родителями назначенной дозировки препарата.
Чем можно заменить Панкреатин при лечении детей: список ферментных препаратов с ценами по России
Если по какой-то причине ребенку не подходит Панкреатин в таблетках, то лучшими заменителями становятся препараты в микросферах и защитных капсулах:
- Креон — препарат выпускает Германия, разрешен для малышей, цена — 229-1 656 руб.;
- Микразим — российский препарат, стоит 145-1 117 руб.;
- Эрмиталь — поставляет Германия, можно купить от 70 до 1 062 руб.
Разброс в цене зависит от количества таблеток в блистере и упаковке.
Это полные аналоги по составу, более эффективные по форме и надежности употребления лекарства. Отличаются значительно более высокой ценой, поскольку производятся за рубежом. «Панкреатин 25 и 30» российского производства можно купить за 46–60 рублей. Дозировку легко назначать по указанному числу единиц активности в каждой капсуле.
Для детей после 3-4 лет подойдут неполные аналоги Панкреатина, которые, кроме ферментов, могут содержать экстракт желчи, целлюлозу. К ним относятся:
- Мезим Форте — немецкий препарат, стоит 47-529 руб.;
- Панзинорм — поступает из Словении, запрещен для детей до трех лет, цена в зависимости от количества таблеток 82-298 руб.;
- Пензитал — производится в Индии, стоимость колеблется от 45 до 221 руб.;
- Гастенорм Форте — изготовитель — индийская компания, применяется с трех лет, стоит 184 руб.;
- Фестал (Энзистал) — индийский аналог в драже по цене 119 руб.
При необходимости первоначальная доза хорошо корректируется. Подбором аналогов должен заниматься врач.
Панкреатин имеет основное направление применения в педиатрии — восполнение состава энзимных веществ для пищеварения. Все состояния недостаточности без учета диагноза относят к ферментопатиям. Требуется точная дозировка по возрасту и весу ребенка, соблюдение правил приема.
Препарат нужен по показаниям, а не когда вздумается родителям взяться за лечение сына или дочки. Если назначен неправильно, то пищеварительная система подвергается дополнительным стрессам и срывам. За лечебным процессом должен наблюдать специалист. При потребности дополнительных анализов для контроля родители обязаны выполнять рекомендации.
Источник
Детский панкреатит (ДП) представляет собой воспалительный процесс, локализующийся в тканях и протоках поджелудочной железы. Патология обусловлена усилением активности собственных ферментов. Заболевание сопровождается выраженной болевой симптоматикой и повышением температуры тела. Панкреатит может принять хроническую форму.
Последствием воспалительного процесса будут потеря веса, отсутствие аппетита, регулярная диарея и астеновегетативный синдром. При ранней диагностике прогнозы для ребенка благоприятны, но осложнения могут стать причиной опасных болезней, некоторые из которых не совместимы с жизнью.
1. Что такое детский панкреатит?
Панкреатит — это воспалительно-дистрофическое поражение поджелудочной железы. Отличительной особенностью заболевания в детском возрасте является слабо выраженная симптоматика, которая напоминает другие болезни пищеварительного тракта. Развивается патология на фоне активного воздействия ферментов поджелудочной железы (происходит своеобразное саморазрушение органа).
Провоцирующие факторы включают в себя погрешности в питании, некоторые хронические болезни пищеварительного тракта и последствия инфекционных процессов.
В каком возрасте может появиться болезнь?
Симптомы панкреатита могут проявиться у детей с самого раннего возраста, но в особой группе риска находятся дошкольники и школьники. Связан такой фактор с разнообразием рациона питания и погрешностями в нем.
2. Классификация
Детский панкреатит может проявляться в острой или хронической форме (каждый тип имеет свои особенности симптоматики и отличается по степени поражения пищеварительного тракта). По характеру изменений в тканях железы различают гнойный, острый отечный, геморрагический и жировой панкреонекроз. Такая классификация проводится с учетом осложнений болезни. По скорости развития ДП может быть латентным или рецидивирующим.
Классификация в зависимости от происхождения:
- наследственный тип (аутосомно-доменантная передача);
- вторичная форма (на фоне воспалительных процессов в других органах);
- первичный тип (проявляется в виде приступа острого панкреатита).
3. Причины
В некоторых случаях причины ДП остаются невыясненными. Среди распространенных факторов, провоцирующих заболевание, выделяются наследственная предрасположенность, аномалии в развитии системы пищеварения, последствия аллергических реакций или инфекционного поражения желудочно-кишечного тракта.
Обязательным условием для возникновения панкреатита является нарушение процесса выработки поджелудочной железой собственных ферментов (расщепление и переваривание собственных тканей). Спровоцировать такую патологию может множество внутренних и внешних факторов.
Причины ДП:
- нарушение оттока панкреатического секрета;
- последствия гельминтозов;
- злокачественные патологические процессы;
- осложнения бактериальных или вирусных инфекций;
- тупые травмы живота;
- лактазная недостаточность;
- аномалии развития протоков поджелудочной железы;
- критичные нарушения в обменных процессах;
- осложнения желчнокаменной болезни или холецистита;
- бактериальное поражение пищеварительного тракта;
- патологии желчевыводящих протоков;
- нарушения режима питания;
- некоторые эндокринные болезни;
- нарушение режима питания при восстановительном процессе;
- последствия тяжелых токсико-аллергических реакций.
4. Формы панкреатита
Детский панкреатит может быть острым, хроническим или реактивным по характеру течения. Каждая форма заболевания имеет свои особенности проявления. Масштаб поражения поджелудочной железы отличается. Панкреатиты разных видов подразумевают разные схемы терапии.
Определить конкретную форму воспалительного процесса может только специалист на основании комплексного обследования ребенка.
Острый
Острый панкреатит у детей характеризуется отечностью тканей поджелудочной железы. Осложнения такой патологии могут проявляться в виде некрозов и кровоизлияний. В группу риска входят дети 10-13 лет. Основными причинами болезни у данной возрастной категории пациентов являются последствия пищевой аллергии и неправильное питание. Симптоматика панкреатита проявляется в выраженной форме (харакрены внезапные приступы).
Хронический
Хронический панкреатит развивается на фоне фиброза, склероза или паренхимы поджелудочной железы. Функции органа при таком заболевании нарушаются постепенно. Для развития воспалительного процесса необходимо наличие дегенеративных изменений в системе пищеварения. Хронический ДП может быть первичным или вторичным. По течению заболевание подразделяется на латентную и рецидивирующую форму. В первом случае симптоматика слабо выражена, но регулярна. Во втором — периоды обострения сменяются разными по длительности ремиссиями.
Классификация по тяжести течения:
- легкая форма;
- среднетяжелая форма;
- тяжелая форма.
Реактивный панкреатит у детей
Реактивный ДП представляет собой ответную реакцию поджелудочной железы на воспалительные процессы в других органах пищеварения. Истинным панкреатитом такая патология становится только при отсутствии адекватной и своевременной терапии. В группе риска находятся дети 10-14 лет.
Самым распространенным провоцирующим фактором болезни является инфекционное поражение пищеварительного тракта.
5. Симптомы и признаки панкреатита
Детский панкреатит в большинстве случаев развивается в легкой форме. Гнойно-воспалительные процессы относятся к единичным эпизодам в медицинской практике. Симптоматика острого и хронического заболевания отличается. В первом случае приступы возникают внезапно и сопровождаются сильным болевым синдромом. Во втором — проявления панкреатита менее выражены, но носят регулярный характер.
Симптомы ДП острой формы:
- повышение температуры тела;
- боль опоясывающего характера;
- приступообразная боль в эпигастральной зоне;
- признаки метеоризма;
- боль в левом подреберье;
- многократная рвота;
- потеря аппетита;
- отрыжка или изжога;
- бледность или мраморность кожных покровов;
- сухость во рту;
- нарастающие признаки интоксикации.
Симптоматика хронического ДП зависит от степени поражения поджелудочной железы. Болевые ощущения имеют регулярный характер. Обострение наблюдается после употребления вредных продуктов питания (острая, жирная, жареная пища, фаст-фуд). Спровоцировать приступ могут чрезмерные физические или эмоциональные нагрузки. Симптоматика сохраняется в течение нескольких часов или дней. Сопутствующими признаками хронического панкреатита являются регулярная изжога, тошнота или рвота, плохой аппетит, а также диарея, чередующаяся с запорами.
6. Диагностика патологии
При диагностике панкреатита у детей используются методы инструментальных и лабораторных исследований. При пальпации брюшной части проявляется выраженный болевой синдром. У ребенка могут наблюдаться все или только некоторые симптомы, характерные для заболевания.
Лабораторные анализы подтверждают наличие воспалительного процесса, а окончательный диагноз ставится после проведения инструментальных процедур.
Методы диагностики:
- липидограмма каловых масс;
- биохимический и общий анализ крови;
- анализ на СОЭ;
- капрограмма кала;
- УЗИ брюшной полости;
- обзорная рентгенография;
- УЗИ поджелудочной железы;
- КТ или МРТ брюшной полости.
Дифференциальная диагностика должна быть проведена с кишечной непроходимостью, острым холециститом или аппендицитом, а также язвенной болезнью. ДП по симптоматике напоминает почечные или желчные колики. Данные заболевания также должны быть исключены. Диагностика панкреатита у детей затруднена многочисленными факторами. Чем шире будет комплекс процедур обследования, тем выше шанс точной постановки диагноза.
7. Методы лечения
Терапия ДП включает в себя прием медикаментов, консервативные методы и хирургическое вмешательство. При подтверждении диагноза ребенок должен лечиться в стационаре под контролем врачей. Длительность госпитализации зависит от степени поражения пищеварительной системы. После выписки родителям даются рекомендации, соблюдение которых позволит исключить повторные приступы воспалительного процесса. В качестве дополнения к основной терапии разрешено использовать некоторые средства альтернативной медицины.
Консервативное лечение
Целью консервативного лечения ДП является обеспечение пораженному органу функционального покоя, купирование симптомов воспаления и устранение причин его возникновения. В период терапии проводятся мероприятия по предотвращению химического или механического воздействия на пищеварительный тракт. В первые сутки ребенку рекомендована «пищевая пауза» (голодание в течение двух-трех дней). Разрешается употреблять щелочные минеральные воды без газа. Питание начинается с третьих суток с щадящих продуктов и небольшими порциями.
Другие меры консервативного лечения:
- внутривенное введение растворов глюкозы и блокаторов протеолитических ферментов (Контрикал);
- постельный режим и полный покой организма;
- голодание в течение 48 часов после госпитализации.
Медикаментозное лечение
Медикаментозная терапия ДП проводится не только для купирования симптомов заболевания, но и улучшения функционального состояния системы пищеварения. Препараты подбираются индивидуально. При наличии осложнений схема лечения дополняется антибиотиками. В условиях стационара большинство лекарственных средств назначается детям в виде инъекций.
Принимать таблетированные медикаменты можно только после восстановления режима питания.
Примеры препаратов для лечения ДП:
- антисекреторные средства (Фамотидин, Пирензепин);
- спазмолитики и анальгетики (Папаверин, Но-шпа, Анальгин, Баралгин);
- антигистаминные препараты;
- средства для улучшения микроциркуляции (Пентоксифиллин);
- препараты ферментов поджелудочной железы (Панкреатин);
- антибиотики;
- ингибиторы протеаз (Пентоксил).
Хирургическое лечение
Хирургическое вмешательство используется при наличии серьезных осложнений ДП и отсутствия результата других методов лечения. Операции могут подразумевать резекцию части пораженного органа, дренирование абсцесса в тканях или удаление некротического участка. Хирургические процедуры являются радикальными мерами и при терапии детей их используют только при наличии угрозы для жизни маленького пациента.
8. Средства народной медицины
Рецепты альтернативной медицины можно использовать только для детей старше четырех лет. При подборе конкретных средств важно учитывать индивидуальные особенности организма (например, наличие пищевой аллергии).
Народные методы можно использовать в качестве дополнения, но не применять как основной способ терапии воспаления.
Примеры народных средств:
- мед с травами (по 50 г корня аира и одуванчика смешать с чабрецом, корнем крапивы и хмелем (по 25 г), ингредиенты рекомендуется измельчить в порошок, к приготовленной смеси добавить 200 г меда, принимать два раза в день по чайной ложке);
- кукурузные рыльца, календула и ромашка (соединить компоненты в равных частях, чайную ложку смеси залить кипятком, настоять, после процеживания принимать небольшими порциями перед каждым приемом пищи);
- семена укропа, ромашка аптечная и ягоды боярышника (ингредиенты соединить в равных пропорциях, столовую ложку заготовки залить кипятком, настоять в термосе, принимать несколько раз в день перед едой).
9. Диета при панкреатите у детей
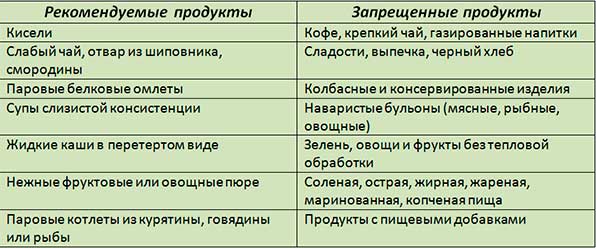
После перенесенного панкреатита меню ребенка должно быть скорректировано. Блюда из мяса и рыбы рекомендуется готовить на пару. Все ингредиенты тщательно измельчаются. Крупные кусочки пищи могут причинить вред ослабленной системе пищеварения маленького пациента. Питание должно быть дробным (минимум 5-6 раз в день, небольшими порциями).
Из рациона исключаются:
- колбасные изделия;
- жирные сорта мяса или рыбы;
- шоколад;
- сгущенное молоко;
- газированные напитки;
- пшенная или перловая крупа;
- щавель;
- редька;
- орехи;
- горох;
- редис;
- сладкие сдобы;
- маринады или соленья;
- чипсы;
- острые блюда.
Что можно кушать?
После купирования приступа панкреатита возобновлять питание ребенка разрешается примерно с четвертого или пятого дня госпитализации. В первые сутки можно вводить в рацион протертые каши (исключением является пшено). Затем меню можно разнообразить овощным пюре и вегетарианским супом. Из напитков разрешено употреблять кисели и компоты из сухофруктов.
Постепенно в меню можно включать:
- печеные яблоки;
- фрикадельки, тефтели или котлеты из нежирных сортов мяса;
- паровые овощи;
- запеканки на основе овощей;
- белковый омлет (паровой);
- нежирные сорта рыбы;
- кисломолочные продукты.
Пример меню
Завтрак | Белковый омлет, ломтик пшеничного хлеба, чай |
Второй завтрак | Печеное яблоко, травяной чай |
Обед | Овощной суп, рис с куриной грудкой, сок |
Полдник | Банан, вода |
Ужин | Паста с нежирной рыбой, зеленый салат, сок |
Перед сном | Нежирный йогурт или травяной чай |
10. Профилактика
Профилактика детского панкреатита включает в себя элементарные правила. Важно соблюдать режим питания (меню должно соответствовать возрасту ребенка). Если у маленького пациента выявлены заболевания пищеварительной системы, то лечить их надо полноценно и своевременно. Нельзя допускать бесконтрольного приема лекарственных средств и самолечения. Дополнительно следует избегать чрезмерных физических и эмоциональных нагрузок. Нарушение психоэмоционального состояния может стать причиной ряда пищеварительных патологий.
Видео на тему: Панкреатит — эффективное лечение + диета. Лечение поджелудочной железы без лекарств или лекарствами.
11. Прогноз по лечению
При легкой форме панкреатита прогнозы и своевременной его терапии прогнозы для детей благоприятны. От патологии можно избавиться навсегда, если вовремя ее диагностировать и предпринять соответствующие меры лечения. Гнойные воспалительные процессы или осложнения могут стать причиной летального исхода ребенка.
Игнорирование заболевания может стать причиной серьезного поражения пищеварительного тракта.
Возможные осложнения:
- ложная киста;
- плеврит;
- перитонит;
- флегмона;
- абсцесс;
- сахарный диабет.
12. Итоги
- детский панкреатит представляет собой заболевание пищеварительной системы, сопровождающееся воспалением поджелудочной железы;
- при острой форме болезни железа поражается в минимальной степени (в виде отечности), при хроническом типе воспаления происходит активное разрушение ее тканей (некротические участки, абсцессы);
- если заболевание выявлено на ранних стадиях, то прогнозы для ребенка будут благоприятными (осложнения могут стать причиной летального исхода маленького пациента);
- лечение ДП включает в себя консервативную и медикаментозную терапию с обязательной госпитализацией (при наличии осложнений используется хирургическое вмешательство);
- для профилактики панкреатита, при его лечении и на восстановительном этапе следует соблюдать диету (погрешности в питании провоцируют рецидивы и осложнения).
Что еще почитать:
— Как помочь себе при приступе панкреатита? https://gastrocure.net/bolezni/pankreatit/pristup-pankreatita.html#h2-osnovnye-prichiny-patologii
— Международная классификация болезней (МКБ-10) — Острый панкреатит https://gastrocure.net/bolezni/pankreatit/ostryj-pankreatit.html
— Какие виды панкреатита бывают? https://gastrocure.net/bolezni/pankreatit.html
— Какие травы помогают избавиться от реактивного панкреатита https://gastrocure.net/bolezni/pankreatit/travy-pri-pankreatite.html
Эндоскопист
Проводит эндоскопическую диагностику патологий желудочно-кишечного тракта. Делает заключения на основании результатов осмотра, а также проводит лечебные манипуляции при гастритах, язвах и других нарушениях в ЖКТ.Другие авторы
Комментарии для сайта Cackle
Источник