Пабк тест при панкреатите

Панкреатит – воспаление поджелудочной железы (ПЖ), возникающее, когда ее ферменты (панкреатический сок) не выводятся в 12-перстную кишку, а остаются и начинают самопереваривание (аутолизис) железы. Опасность заболевания в том, что продукты воспалительного процесса разносятся по всему организму. Для подтверждения диагноза сдаются анализы при панкреатите.
Содержание:
- Причины панкреатита
- Симптомы панкреатита
- Диагностика панкреатита
- Анализы крови при панкреатите
- Лечение и профилактика панкреатита
Причины панкреатита
Причины появления панкреатита могут быть различными, но выделяют ряд основных, которые играют решающую роль.
Среди них:
- Отравление алкоголем (алкогольный панкреатит), никотином, пищей (грибы, испорченные продукты) или лекарствами. Медикам сложно поставить верный диагноз, т.к. у острого панкреатита и интоксикации похожие симптомы.
- Желчнокаменная болезнь. Холестериновые камни могут частично или полностью закрыть панкреатический проток, и пищеварительные ферменты останутся разъедать стенки ПЖ.
- Дуоденит. Воспаление распространяется из 12-перстной кишки в ПЖ.
- Язва. Усиливается кислотность и начинается разрушение слизистых оболочек прилегающих органов.
- Холецистит (воспаление желчного пузыря).
- Холангит (воспаление желчных протоков).
- Цирроз печени.
- Дисфункция сфинктера Одди, приводящая к закупориванию главного протока ПЖ.
- Сердечно-сосудистые заболевания.
- Инфекции, вызванные патогенными грибами (грибок), простейшими (паразиты), вирусами (свинка, цитомегаловирус, гепатит, ОРВИ и др.).
- Пищевая аллергия. Употребление аллергенных продуктов перегружает ПЖ, вызывая ее дисфункцию.
- Травмы (в т.ч. ранение живота).
- Осложнения после операции или перенесенных заболеваний.
- Использование эндоскопа.
- Наследственная предрасположенность (врожденный панкреатит).
- Нарушение обмена веществ (ожирение) из-за постоянного переедания.
- Изменение гормонального фона, например, во время беременности, сразу после родов или из-за приема гормональных препаратов.
- Психогенные воздействия: стресс, психотравмы, нервное перенапряжение, вызывающие чрезмерную выработку панкреатического сока.
После постановки диагноза главное для врача установить причину панкреатита, т.к. остановка воспалительного процесса без устранения его причин приведет к рецидиву.

Симптомы панкреатита
Симптоматика:
- Токсический синдром (панкреатическая колика, лихорадка, изменение пульса, снижение артериального давления, одышка, тошнота, сухость во рту или, наоборот, повышенное слюноотделение, икота, отрыжка, рвота, беловатый налет на языке, диарея или запор, метеоризм, головокружение, рассеянность, слабость, бледность, синюшность или желтушность кожи, липкий пот, потеря аппетита и веса, дряблость, сухость и шелушение кожи, ломкость волос и ногтей).
Панкреатическая колика — это болевые спазмы в подреберье, отдающие в спину (опоясывающие). Приступ начинается через 40-60 минут после еды (особенно тяжелой). Боль усиливается, если лечь на спину, и уменьшается, если сесть и наклониться.
Иногда боль отдается в грудину. При ручном обследовании живота гастроэнтеролог обнаруживает такие симптомы как синдром Гротта, Щеткина-Блюмберга и пр.
- Повышенная или, наоборот, пониженная температура.
- Симптом Тужилина (красные пятна, «рубиновые капли» на животе, груди и спине). Это пятнышки правильной округлой формы, сосудистые аневризмы. Этот симптом характерен и для сердечно-сосудистых заболеваний.
- Повышен уровень альфа-амилазы.
- Изменение формы, кисты на ПЖ.
Симптомы интоксикации и панкреатита почти полностью совпадают, что усложняет постановку правильного диагноза, поэтому доктор срочно должен назначить анализы при панкреатите.
При появлении вышеперечисленных симптомов (необязательно всех сразу) нужно обязательно обратиться к специалисту, т.к. при этом заболевании возможен летальный исход.

Диагностика панкреатита
Используются следующие методы исследований:
- Пальпация.
- УЗИ (ультразвуковое исследование).
- ФГС — гастроскопия с помощью специального инструмента — гастроскопа. Иногда одновременно отделяют кусочек ткани для анализа – делают биопсию.
- Тест Лунда. Зонд вводится после завтрака, и выделяющаяся жидкость изучается в течение 2 часов с интервалами по 30 минут.
- Секретин-панкреозиминовый (панкреозимин-секретиновый) тест с использованием специального зонда и одновременными инъекциями.
- Рентгенография органов брюшной полости (просвечивание рентгеновскими лучами, «фотография», на которой можно различить мягкую и костную ткань).
- Ретроградная холангиопанкреатография – использование эндоскопа с зондом с внутренним каналом для подачи рентгеноконтрастного вещества внутри и рентгена одновременно.
- Компьютерная томография (КТ) — рентгеновское излучение, для оценки физического состояния вещества. При панкреатите КТ более информативна, чем МРТ.
- Магнитно-резонансная томография (МРТ) для анализа химического строения тканей.
- Медицинские анализы крови, слюны, мочи и кала.
- ПАБК-тест иначе называют РАВА-, ПАБА-, пептидный или бентираминовый тест. Пациент принимает ПАБК — парааминобензойную кислоту, а затем на протяжении 8 часов исследуются изменения в моче. Перед этим анализом больной должен соблюдать специальную диету.
- С-дыхательный тест (изучается состав выдыхаемого больным воздуха).
Нельзя забывать, что назначение дополнительных анализов при панкреатите – это не блажь врача. Он делает это, если уже полученные результаты исследований вызывают сомнения в правильном диагнозе или лечении.

Анализы крови при панкреатите
О динамике заболевания врачу говорят анализы при панкреатите. Уровень амилазы в крови и моче — главный показатель протекания болезни.
Обычно сначала гастроэнтеролог назначает анализы крови:
- Общий (ОАК) выявит лейкоциты, покажет скорость оседания эритроцитов (СОЭ) и объем ферментов ПЖ, поможет выявить воспаление. Количество лейкоцитов более 8,8 тыс/мл или СОЭ от 15 мм/ч – плохие признаки. ОАК следует сдавать утром натощак.
- Биохимический анализ выявит уровень глюкозы (опасно увеличение концентрации «сахара» до 6,5 ммоль/л и 106 мг/дл — гипергликемия), холестерина (не должен быть меньше 3 ммоль/л) и панкреатических ферментов: амилазы (при панкреатите возрастает в десятки раз, до 1000 Ед/л и выше), α2-глобулинов (не должен быть менее 7%), трипсина (не должен быть выше 4 мкмоль/мл.мин), липазы (не должен превышать 190 Ед/л) и др. Уровень глюкозы более 7 ммоль/л – симптом сахарного диабета, который может возникнуть из-за панкреатита.
Анализ слюны определяет уровень амилазы S-типа. Биохимический анализ кала (копрограмма) показывает соотношение пищеварительных панкреатических ферментов. Панкреатическая амилаза (P-тип) в моче не должна превышать 250 ЕдСомоди/ч, 2,72 гДмин/л, 50 Ед/л. Используется утренняя моча в объеме 100-150 мл.
Лабораторные исследования при панкреатите в основном ориентируются на уровень амилазы и других ферментов ПЖ. Альфа-амилаза (диастаза) вырабатывается в слюнных железах и ПЖ, а трипсин и панкреатическая липаза – только в ПЖ.

Лечение и профилактика панкреатита
Назначается строгая диета без копченых, жирных, консервированных, соленых, жареных, острых продуктов. В особо тяжелых случаях есть нельзя совсем, организм внутривенно поддерживается смесями аминокислот и растворами электролитов. Это парентеральное кормление. При остром панкреатите нужно хирургическое вмешательство.
Лекарства при панкреатите:
- антибиотики
- противовоспалительные средства
- спазмолитики и анальгетики для снятия боли (Но-шпа, Баралгин и др.)
- желчегонные средства
- препараты кальция
- метаболитная терапия с введением витаминов группы В, А, Д, Е, К
- ферментные средства (Креон, Панцитрат, Фестал, Панзинорм, Мезим-форте или Дигестал)
- седативные препараты (психолептики) для снятия стресса
- обволакивающие лекарства (Фосфолюгель, Альмагель) для снижения активности ПЖ
- гормоны
Ферментные средства содержат амилазу, липазу и протеазу ПЖ. Принимают их после еды до 4 раз ежедневно. Благодаря им исчезает тошнота, метеоризм, нормализуется стул и увеличивается масса тела больных.
Профилактика панкреатита — это, естественно, стремление предотвратить возникновение причин болезни.
Здесь действуют простые правила хорошего пищеварения: как можно меньше алкоголя и тяжелой пищи, желательно теплая еда и напитки, специальные травяные сборы, разгрузочные дни и пр.
Также нужно стараться избегать стресса, не курить, заниматься лечебной гимнастикой, делать массаж и дыхательные упражнения, своевременно лечить любые заболевания пищеварительного тракта. Главное оружие против панкреатита — здоровый образ жизни!
Совершенство и «проблема» человеческого организма в том, что все его системы, органы тесно взаимосвязаны. Если не принять вовремя меры, не пресечь болезнь в самом начале, то разрушительные процессы неизбежно начнутся и в остальных органах.
О том, как предотвратить воспаление поджелудочной железы, вы можете узнать из программы Жить Здорово с Еленой Малышевой.
При любом заболевании самое важное – вовремя начать лечение, не доводить себя до состояния, когда болезнь переходит в острую или хроническую форму. Только мы сами можем защитить свой организм, оказать ему своевременную помощь.
Источник
Симптомы воспаления поджелудочной железы легко принять за проявления многих других желудочно-кишечных патологий. Лабораторные анализы при панкреатите в комплексе с инструментальными методами исследования и клиническими признаками позволяют точно установить вид, форму и степень тяжести этого заболевания.

Симптомы воспаления поджелудочной железы легко принять за проявления многих других желудочно-кишечных патологий. В данном случае лабораторные анализы позволяют точно установить вид, форму и степень тяжести этого заболевания.
Какие анализы сдать на панкреатит
Для определения данной болезни врачом используются кровь, моча и кал пациента. При воспалительном процессе в поджелудочной железе в составе этих биологических материалов всегда происходят изменения. Их выявление позволяет убедиться в верности предварительного диагноза. Эндокринолог в ходе диагностики может назначить не только обязательные, но и дополнительные виды лабораторных исследований. В их числе:
- общие анализы крови, мочи, кала, определение их биохимического состава;
- бактериальный посев крови на патогенную флору;
- исследование крови на онкомаркеры;
- тест мочи на амилазу;
- копрограмма (микроскопическая оценка каловых масс);
- исследование панкреатического сока на бикарбонатную щелочность и активность ферментов поджелудочной железы при ее стимуляции;
- бактериальный или гистологический анализ образцов ткани железы.
При диагностике панкреатита, особенно если пациент поступил с острым приступом, важно оперативно установить причину патологии и начать лечение. Лабораторные методы исследования помогают сделать это быстро и качественно.
Кал
В числе показателей анализа экскрементов, которые свидетельствуют о ферментной недостаточности железы, учитываются:
- темный цвет кала из-за внутренних кровотечений при геморрагической форме заболевания, светлый – если желчевыводящие протоки не перекрыты;
- резкий гнилостный запах каловых масс;
- наличие капель жира (стеаторея), частиц крахмала (амилорея), нерасщепленных мышечных волокон (креаторея);
- содержание фермента эластаза менее 200 мкг/г при иммуноферментном исследовании экскрементов.
Кровь
О воспалительном процессе сигнализируют такие данные общего анализа:
- увеличение количества лейкоцитов, нейтрофилов и превышение нормы СОЭ (скорости оседания эритроцитов);
- снижение уровня гемоглобина;
- повышение гематокрита (числа эритроцитов в объеме крови), при обезвоживании – понижение.
Для изменений биохимического состава крови при панкреатите или панкреонекрозе характерны:
- увеличение уровня глюкозы;
- повышение концентрации панкреатической амилазы;
- увеличение уровня липазы, сывороточной эластазы, трипсина, билирубина, щелочной фосфатазы.
Для изменений биохимического состава крови при панкреатите или панкреонекрозе характерно увеличение уровня глюкозы.
Моча
На патологию указывают следующие особенности анализа урины:
- интенсивный цвет жидкости;
- повышенный уровень амилазы при остром панкреатите и пониженный – при хроническом;
- увеличенная концентрация аминокислот при нарушении всасывания белков в кишечнике;
- увеличение количества кетоновых тел;
- существенное превышение нормы лейкоцитов, эритроцитов, цилиндров при тяжелом поражении железы и осложнениях.
Лабораторные методики и функциональные методы обследования
Многочисленные лабораторные методы исследований позволяют всесторонне изучить биологические материалы пациента и провести дифференциальную диагностику воспаления поджелудочной железы. Во врачебной практике широко используются иммуноферментные, цитологические, гистологические, генетические методики.
Поскольку лаборатории лечебных учреждений оснащены приборами различных модификаций, используются различные тестовые реактивы, то результаты исследований могут несколько отличаться.
Выбор того или иного метода эндокринологом зависит от предполагаемой нозологической формы патологии. Например, анализы ферментов железы информативны при остром панкреатите, но малопригодны для диагностики хронического заболевания. Исследование мочи на трипсиноген отличается высокой точностью, однако этот метод применяется редко из-за его дороговизны.

Выбор того или иного метода лабораторного исследования зависит от предполагаемой нозологической формы патологии. И этот выбор делает опытный эндокринолог.
Анализ мочи при панкреатите. Что значит определенный цвет мочи при панкреатите? Подробнее читайте в этой статье.
Характерный показатель панкреатита – пониженный уровень кальция в сыворотке крови. При боли в животе отличить этот типичный симптом панкреатита от последствий нарушения диеты помогает анализ мочи на диастазу. Секреторную деятельность железы оценивают с помощью функциональных методов.
Функциональные тесты
При подозрении на панкреатит проводят беззондовые тесты:
- непрямые – определение продуктов расщепления пищи в кале, моче (панкреолауриловый, ПАБК, тест Шиллинга), выдыхаемом воздухе (амилазный, протеиновый, триглицеридный);
- прямые – анализы эластазы, химотрипсина в кале.
Более точны зондовые тесты:
- непрямые – тест Лунда, солянокисло-масляный тест;
- прямые – с забором сока из двенадцатиперстной кишки и подсчетом ферментов, бикарбонатов; исследование с ферментными стимуляторами секретином и панкреозимином.
Результаты анализов
При расшифровке анализов врач сравнивает выявленные изменения и контрольные показатели.
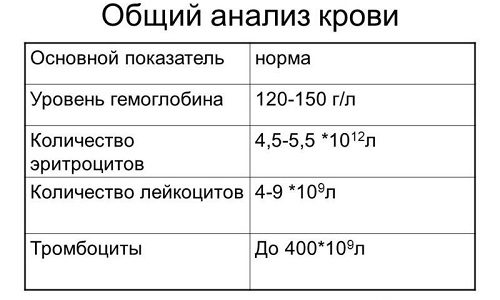
Нормы общего анализа крови здоровых людей врач сравнивает с показателями анализов человека, у которого могут подтвердить неутешительный диагноз.
Нормы общего анализа крови здоровых людей таковы:
- количество лейкоцитов у взрослых не превышает 9-10,4х109 Ед/л;
- число защитных клеток эозинофилов – не более 5% от количества лейкоцитов;
- хорошие показатели СОЭ – 2-15 мм/час у женщин, 1-10 мм/час у мужчин.
В биохимическом анализе при панкреатите:
- показатель общего белка ниже 64 г/л;
- количество альбуминов меньше 54%;
- уровень глюкозы выше 5,5 ммоль/л;
- наличие альфа-глобулина меньше 2%;
- показатель фермента АСТ выше 55 ЕД;
- присутствует С-реактивный белок при инфекциях, опухолях;
- уровень холестерина существенно выше 6,7 ммоль/л.
Анализ мочи больного панкреатитом отличается такими показателями:
- интенсивный цвет;
- высокая концентрация диастазы (свыше 512 Ед/л);
- помутнение при наличии гноя;
- присутствие глюкозы;
- наличие билирубина при опухолях в железе;
- появление белка, эритроцитов, большого количества цилиндров, если заболевание протекает тяжело и осложнено воспалением почек;
- присутствие гемоглобина при затяжной болезни.

Анализ мочи больного панкреатитом отличается помутнением при наличии гноя.
Как самостоятельно определить панкреатит по анализам
Пациент, имея на руках результаты исследований, способен выяснить самостоятельно, имеются ли в его организме патологические отклонения. Для этого достаточно сравнить полученные показатели с нормами, которые приводятся на бланках анализов.
Сами по себе лабораторные данные еще не являются основанием для утверждения окончательного диагноза.
Например, высокий уровень амилазы характерен не только для панкреатита, но и для заболеваний мочеполовой системы у женщин. Белок в моче часто появляется при пиелонефрите. Поэтому верно расшифровать результаты анализов может лишь специалист, который сопоставляет их с данными инструментальных исследований и клиническими признаками панкреатита.
Анализы при заболеваниях желудка, кишечника, печени и поджелудочной железы
КАК РАСШИФРОВАТЬ СВОЙ АНАЛИЗ КРОВИ? ОТВЕТ ЕСТЬ!
Анализ мочи расшифровываем сами
Источник
Поиск ведущего диагноза всегда трудная задача для врача. Во всем мире констатируют рост заболеваемости панкреатитом. Огромный пласт причин может приводить к возникновению как острого панкреатита (ОП), так и хронического панкреатита (ХП).
Возникновение воспаления поджелудочной железы (ПЖ) у сложных пациентов может доставлять затруднения в диагностике. Большой выбор процедур и исследований помогают более точно и в короткие сроки выявить болезнь, что дает шанс избежать грозных и смертельных осложнений, также это требует знаний и опыта в их использовании.
Современные методы терапии и хирургии снижают риски плохого исхода или инвалидности. Рассмотрим все многообразие существующих диагностических методик и оценим их пользу и возможности.
Диагностика панкреатита осуществляется в лечебном учреждении. Как определить панкреатит? При первых признаках болезни важно обратиться к врачу. По первым жалобам можно заподозрить наличие панкреатита. История развития болезни играет ключевую роль, с помощью опроса удается получить важную информацию.
При объективном осмотре по органам и системам, выявляются отклонения, которые подтверждают или опровергают предположение о диагнозе. Общий осмотр позволяет оценить цвет кожных покровов, склер, видимых слизистых оболочек, языка. Отразить тип телосложения, характер питания и толщину подкожно-жировой клетчатки.
При помощи методов аускультации, пальпации и перкуссии проводят осмотр по органам и системам и в частности поджелудочной железы. Антропометрическое измерение включает измерение роста веса и расчет индекса массы тела. Далее предстоит подтвердить опасения и выявить болезнь при помощи дополнительных методов. Как диагностировать панкреатит?
Лабораторные методики и функциональные методы обследования при панкреатите
Лабораторная диагностика панкреатита заключается в изучении крови, мочи, кала, содержимого двенадцатиперстной кишки. Обязательно проводят дифференциальную диагностику схожих болезней, для предотвращения установления ошибочного диагноза, с привлечением дополнительных процедур. Рассмотрим, какие анализы выявляют панкреатит:
Клинический анализ крови при панкреатите несет в себе массу полезной информации. Отмечается подъем СОЭ, рост лейкоцитов и сдвиг лейкоцитарной формулы влево. Развитие гипохромной анемии сопровождает гипоферментный панкреатит, различной тяжести. Эозинофилию встречают при аллергическом панкреатите и паразитозах. Показатель гематокрита снижается при панкреонекрозе, а при обезвоживании повышается.
Биохимический анализ крови показывает изменение показателей белка: спад общего белка и нарушение его фракций с ростом глобулинов и спадом альбуминов. При гиперферментном панкреатите выявляют подъем аминотрансфераз АЛТ и особенно АСТ. При обструктивном и реактивном панкреатите выделяют высокий билирубин и ЩФ (щелочную фосфатазу). Выявляют снижение уровня кальция в крови, что напрямую коррелирует с тяжестью панкреатита.
Исследование уровня ферментов ПЖ в моче и в крови. Резко увеличиваются цифры амилазы (как в крови, так и в моче). При ОП и при ХП уровень амилазы растет, но при ХП умеренно и в обострение. Поэтому этот метод малопригоден для диагностики ХП. Учитывая, что при ХП развивается фиброз, который ведет к низкой выработке ферментов и изначально он будет ниже. Очевидно, при обострении ХП уровень ферментов растет, но изначально низкий, повышаясь, он может быть в допустимых пределах.
Оценка результатов проводиться только лечащим врачом, и должна принимать к сведению клиническую картину, в виду их не специфичности.
Амилаза имеет два изомера: Р-изоамилаза и S-изоамилаза. В анализах нужно измерять Р-изоамилазу, так как это панкреатическая амилаза.
Оправдано измерение некоторых ферментов в первые сутки острого панкреатита: эластазы, липазы, трипсина, это говорит об их высокой точности. Цифры трипсина, альфа-1-антитрипсина, липазы, сиаловых кислот считается высокоинформативным анализом, но в силу определенных обстоятельств может быть недостоверным результат, так как ряд ферментов могут меняться и при иных недугах ЖКТ.
Лечат не анализы, а человека!
Диагностика хронического панкреатита включает измерение фосфолипазы А2, ее цифры повышаются при наличии некротического процесса — панкреонекроза. Также при панкреонекрозе повышаются эластаза лейкоцитов, альфа 2- макроглобулин, альфа 2 –антитрипсин. Развитие панкреатита можно диагностировать при определении провосполительных ИЛ (интерлейкинов).
Уровень онкомаркеров СЭА (раково-эмбриональный антиген) и СА – 19.9 (карбоантиген) повышен при возникновении панкреатита. При раке ПЖ эти цифры выше нормы в десять или сто раз.
Функциональные тесты
Зондовые тесты (более точные): Прямые тесты — напрямую через гастродуоденальный зонд осуществляют забор содержимого двенадцатиперстной кишки и считают в нем бикарбонаты и ферменты. «Золотой стандарт» — СПЗТ — секретинпанреозиминовый тест. Непрямые тесты — тест Лунда с пищевой нагрузкой.
Беззондовые тесты (менее точные): Прямые тесты — измерение ферментов в кале (фекальная эластаза-1, химотрипсин). Непрямые тесты — подсчет уровня продуктов расщепления в кале (копроскопия кала с липидограммой, определение количества жира выделенного за сутки). В моче (ПАБК-тест, тест Шиллинга, панкреолауриловый тест). В выдыхаемом воздухе (протеиновый, триглицеридный, амилазный).
Установление причины панкреатита
Очень важный момент в диагностике — от знания точной причины зависит вся последующая терапия.
Алкогольный панкреатит выявляют при помощи анамнеза, пациент не отрицает факт употребления алкоголя.
Биллиарный панкреатит — в анамнезе имеются болезни желчевыводящих путей или ЖКБ. В анализах отмечают подъем билирубина и ЩФ (щелочная фосфатаза). Наличие инфекций (грибковой, вирусной, бактериальной, паразитарной), аутоиммунные болезни, генетические, гиперкальциемия.
Инструментальные методы диагностики панкреатита
ОР ОБП – обзорный рентген брюшной полости
При обзорном снимке удается зафиксировать участок раздутия поперечно-ободочной кишки, при некротическом процессе – завоздушенность петель тонкой и толстой кишки. Как причину обструктивного панкреатита, обнаружение камней в протоке или желчном пузыре. Присутствие кальцинатов и кальцификатов при ХП.
Рентген ОГК
Рентген ОГК (органов грудной клетки) – выявляет экссудативный плеврит слева, реже двусторонний, ограничение движения диафрагмы, спадение нижней доли легкого слева. При воспалении ПЖ происходит выпот жидкости в просвет плевральной полости, жидкость накапливается и прижимает легкое слева.
Более информативно добавление к рентгеновскому обследованию контраста с барием, исследуют желудок и ДПК (двенадцатиперстную кишку), желчный пузырь с протоками.
Сонография ПЖ (УЗИ ПЖ)
Применяют для измерения размеров, формы органа, эхогенности, равномерность контуров, патологические образования и включения, оценить структуру органа, уточнение наличия свободной жидкости, состояние протоков, измерение размеров холедоха (общего желчного протока), наличие кист, псевдокист, патологических новообразований, оценка соседних органов и тканей.
В обострение ХП наблюдается её рост (общий или частичный), при отеке ПЖ – контуры ровные, при распространении отека на окружающую клетчатку контуры нечеткие.
Эхогенность ПЖ постепенно снижается, вне обострения она выше. Структура железы неоднородная, заметны псевдокисты, асимметричное уширение вирсунгова протока.
В дополнение может выявляться: сдавление вен, нахождение свободной жидкости, расширение холедоха, спленомегалия, увеличение околоподжелудочных лимфоузлов.
При панкреонекрозе структура железы становится неоднородной, эхогенность изменяется, встречаются анаэхогенные, гиперэхогенные и гипоэхогенные участки.
Длительно текущий панкреатит приводит к образованию кальцинатов в протоках, кальцификатов в ткани железы. На поздних стадиях размер ПЖ уменьшается за счет уплотнения, фиброза, эхогенность повышается, структура становится однородной.
Режим доплера помогает в дифферциальной диагностике рака ПЖ, характерны различия структура сосудистого рисунка и кровоснабжение. Отклонения у молодых и пожилых интерпретируются по-разному ввиду возрастных анатомических различий.
Результат расшифровывается лечащим врачом для предотвращения гипердиагностики или неверного истолкования результата.
Внутрипротоковое УЗИ
Внутрипротоковое УЗИ, метод оценивает двигательную способность сфинктера Одди и тип его дискинезии.
ЧПГ под УЗИ контролем (чрескожная панкреатография под контролем УЗИ) новейшее достижение в области изучения протоковой системы ПЖ.
Новое направление УЗИ ПЖ – лапароскопическая эхография, проводится во время операции (лапароскопии) помогает улучшить ее информативность, уточнить диагноз и объем хирургической операции с высокой точностью и минимальной травматизацией.
Внутрисосудистое УЗИ используется для диагностики ХП от опухолей.
ЭУС (эндоскопическая ультрасонография – эндоскопическое УЗИ)
ЭУС (эндоскопическая ультрасонография – эндоскопическое УЗИ). На сегодня более информативный метод перед УЗИ, КТ,Э РХПГ. Имеет плюсы в обнаружении ранних изменений в паренхиме ПЖ и протоке ПЖ, способен распознать значительные повреждения ПЖ и обнаружить патологические образования, не выявленные другими методиками. По совокупности обнаруженных ЭУС-признаков возможно предположить диагноз панкреатита.
Новые методы УЗИ (внутрипротоковое, лапароскопическое, внутрисосудистое и ЭУС) в практическом здравоохранении встречаются редко, из – за высокой стоимости оборудования.
Все выявленные на УЗИ отклонения интерпретируются лечащим врачом, так как их нужно соотносить с клинико-лабораторными данными в виду их не 100% точности.
КТ — компьютерная томография и МРТ ПЖ
КТ — компьютерная томография и МРТ ПЖ, органов брюшной полости, забрюшинного пространства.
Патологические изменения, регистрируемые с помощью КТ при ХП и ОП схожи, но при ОП более значительны. В обострение ХП фиксируются отек ПЖ, незначительное увеличение ее размеров, инфильтративные повреждения в околоподжелудочном пространстве, псевдокисты, кальцинаты, кальцификаты, уширение или деформация главного панкреатического протока. При ОП также регистрируется отек и повышение размеров ПЖ, но резко выраженные, возможно обнаружение свободной жидкости и инфильтрата.
С помощью внутривенного контрастирования удается установить развитие панкреонекроза, обнаруживают участки нарушения кровоснабжения, что соответствует зонам некроза. На поздних стадиях ХП отмечается снижение размеров ПЖ, уширение вирсунгова протока.
ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография)
ЭРХПГ — это расшифровывается как эндоскопическая ретроградная холангиопанкреатография. Эта процедура заняла прочное место в диагностике и обозначена «золотым стандартом» в уточнении ХП.
С помощью ЭРХПГ диагностируют деформацию главного панкреатического протока, сужение в виде «четок», рубцовые деформации, дефекты наполнения, псевдокисты, кисты ПЖ.
Патологические отклонения группируются в некоторых частях, чаще — в районе головки ПЖ, реже – в области хвоста, совсем редко по всей поверхности.
При контрастировании выявляют кистозные образования, так как контраст заполняет полость образование и его, возможно, визуализировать, также диагностируются расширения и сужения протока и его закупорка.
МРХПГ (магниторезонансная холангиопанкреатография)
МРХПГ (магниторезонансная холангиопанкреатография) высокоточный неинвазивный метод, возможно сочетание с введением секретина или КТ.
Ангиография или КТ-ангиография
Ангиография или КТ-ангиография — изучение сосудов ПЖ. Эндоскопия желудка и ДПК (двенадцатиперстной кишки).
Панкреатохолангиоскопия (ПХС) применяют для изучения состояния крупных желчных и вирсунгова протоков. В сложных ситуациях привлекают лапароскопию с прицельной биопсией, ЯМР.
Диагностика может отличаться в условиях поликлиники и стационара. Зависит от разных факторов: остроты процесса, сложностей диагностики, потребности хирургического или терапевтического лечения, возраст, наличие сопутствующих болезней, тяжесть заболевания, возможности лечебного учреждения, наличие оборудования и обученного персонала.
Набор анализов и исследований индивидуален в каждом случае, решение принимает лечащий врач.
Источник

