От чего появляется прободная язва желудка
Прободная язва желудка чаще развивается у лиц мужского пола трудоспособного или пожилого возраста. Есть случаи диагностики прободной язвы у детей младше 10 лет. Женщины подвержены состоянию реже в силу регулярного продуцирования эстрогена — женского гормона, способного нормализовывать активность секреторных желез в желудке. Прободная язва желудка зафиксирована в МКБ-10 в группе болезней К25.
Прободные язвы — частая причина летального исхода у больных язвой желудка. Причина высокой летальности — в отсутствии клинических признаков, в 70% случаев прободные язвы «немые» и до момента перфорации не сопровождаются тревожными признаками.
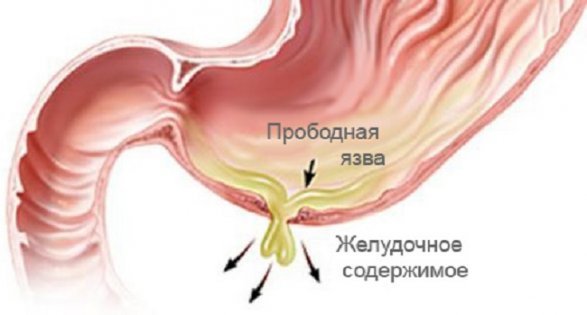
Прободная язва как патология протекает в несколько этапов:
- начальный — характеризуется продолжительностью до 6 часов от момента перфорации желудка, кислый желудочный сок и содержимое изливаются в брюшину, вызывая интенсивное химическое повреждение тканей;
- второй этап (спустя 12 часов после перфорации) связан с активным процессом продукции экссудата;
- третий этап (до 24 часов с момента прободения) связан с развитием гнойного перитонита, формирования межкишечных абсцессов.
В гастроэнтерологии классификацию прободной язвы желудка производят, основываясь на:
- этиологических особенностях (прободение язв острых или хронических; прободение, обусловленное злокачественными опухолями, воздействием патогенной флоры или тромбозом вследствие замедленного кровообращения);
- локализации (наличие прободных язв в теле желудка, антральной, кардиальной областях, в дне или пилорусе; прободные язвы ДПК — бульбарные и постбульбарные);
- стадиях перитонита (гнойного, химического, инфекционного, разлитого).

Особого внимания заслуживает подразделение патологии, основанное на клинических формах. С этой позиции выделяется:
- классическая прободная язва с прорывом и истечением содержимого желудка в свободную брюшинную полость;
- нетипичная — прорыв с излитием осуществляется в сальник, забрюшинную клетчатку, сформировавшееся и разграниченное спайками полостное образование;
- перфорация в сочетании с кровотечением (слабым, умеренным или массивным).
Факторы риска
Причины, повышающие риск появления прободной язвы желудка, связаны с наличием острых и хронических патологий органа, в основном, язвенной болезни. Вторая по значимости причина — инфицирование хеликобактер пилори, при активном размножении бактерий в полости желудка развивается воспалительный процесс, приводящий к истончению слизистой и появлению глубоких дефектов.
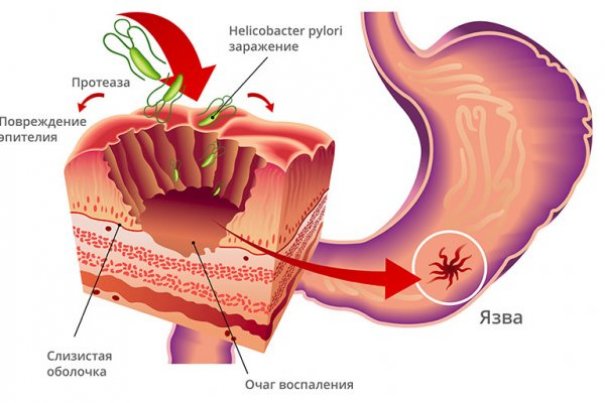
Прочие причины менее значимы, но могут провоцировать развитие недуга:
- замедленное кровообращение;
- длительное вялотекущее воспаление вокруг дефектов на внутреннем эпителиальном слое желудка;
- системные заболевания сосудов — атеросклероз;
- заболевания органов дыхания;
- несоблюдение режима труда и отдыха;
- нерациональное питание, включая переедание, злоупотребление жирной и пряной едой, фаст-фудом;
- длительное лечение медикаментами с агрессивным воздействием на слизистую ЖКТ;
- регулярное воздействие психотравмирующих ситуаций, включая сформировавшиеся психические нарушения;
- прием алкоголя и никотина на протяжении длительного периода;
- генетическая предрасположенность к повреждениям слизистой желудка и ДПК;
- хронические патологии ЖКТ.
При имеющейся в анамнезе язве желудка перфорация его стенок может быть спровоцирована:
- рецидивом болезни;
- погрешностями в питании (прием острых, соленых блюд);
- перееданием (из-за излишнего растягивания полости желудка);
- повышением уровня кислотности желудочного секрета;
- интенсивными и внезапными физическими нагрузками.
Клинические проявления
Признаки прободной язвы проявляются ярко. Перед прободением (за несколько суток) 20% больных испытывают умеренные боли в желудке. Классическая форма патологии сопровождается прорывом язвенных дефектов с попаданием кислых желудочных масс в брюшную полость.

Процесс сопровождается типичными симптомами:
- болевой синдром, интенсивность которого меняется в зависимости от стадии недуга — в момент перфорации и в течение последующих 4—6 часов боль резкая, нетерпимая, иррадиирует в пупок или правый бок; спустя 6 часов боль уменьшается из-за снижения концентрации соляной кислоты;
- передняя брюшная стенка резко напряжена, имеет «доскообразный» вид;
- кожные покровы бледнеют, больной покрывается липким холодным потом;
- понижение артериального давления развивается постепенно;
- повышение температуры, вплоть до лихорадочного состояния, характерно для стадии бактериального перитонита;
- учащение пульса;
- одышка, парадоксальное дыхание;
- болезненность по всей наружной поверхности брюшины при пальцевом исследовании;
- тошнота и обильная многократная рвота;
- язык обложен сероватым налетом;
- нарушение процесса мочевыведения — мочеиспускание становится редким, на последних стадиях прекращается вовсе.
Специфическим признаком выступает внешний вид и поведение больного. Человек с перфоративной язвой стремится принять лежачее положение на правом боку, с согнутыми в коленях и максимально приведенными ногами к животу. Так боль ощущается меньше. Выражение лица имеет страдальческий вид, человек вял и заторможен. Спустя 6 часов боль значительно уменьшается, и многие думают, что их состояние нормализовалось, однако это заблуждение. Спустя 12–24 часа самочувствие резко ухудшается, все перечисленные признаки проявляются в максимальной степени на фоне интоксикации и активного септического процесса.
Диагностика
Обследование при подозрении на прободную язву комплексное и должно осуществляться в максимально короткие сроки. Специалисты, в компетенции которых диагностика патологии — гастроэнтеролог и хирург. Трудности диагностики вызваны схожестью симптоматики прободной язвы и прочих острых патологий брюшной полости, поэтому важно провести дифференциацию с:
- приступом аппендицита;
- холециститом в стадии рецидива;
- приступом острой почечной, печеночной колики;
- расслоением аневризмы в аорте брюшины;
- панкреатитом в острой фазе;
- инфарктом миокарда;
- тромбозом;
- пневмонией нижних отделов легких;
- плевритом;
- пневмотораксом.

При наличии в анамнезе язвы желудка и ДПК задача упрощается. Ведущая цель обследования — определение наличия жидкости и газов в брюшине, выявление язвенных дефектов и сквозных прободных отверстий. Комплекс диагностических мероприятий, обязательных к проведению:
- первичный осмотр с пальпированием брюшной стенки;
- общий анализ крови как показатель интенсивности воспалительного процесса, при прободении язвы показания СОЭ, палочкоядерных нейтрофилов, лейкоцитов достигают абсолютного максимума сверх нормы;
- обзорная рентгенография необходима для выявления наличия свободного газа в брюшной полости; достоверность метода свыше 80%;
- КТ органов брюшины позволяет визуально установить не только скопление газов, но и наличие жидкости, гипертрофию желудочных связок и непосредственно язву; информативность КТ более 98%;
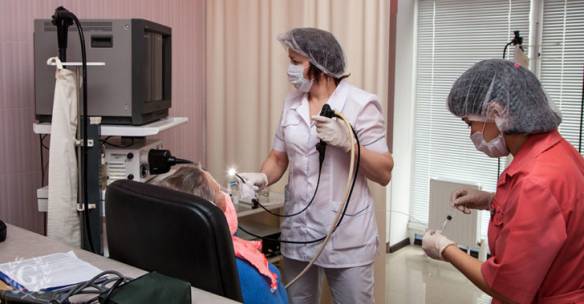
- эндоскопическое исследование показано для уточнения диагноза, если есть сомнения после прочих диагностических процедур; эндоскопия помогает установить точную локализацию язвенных дефектов;
- эхография органов брюшины, как точный и доступный метод, позволяет выявить скопление газов, жидкости и гипертрофию желудочных стенок;
- эзофагогастродуоденоскопия показана для подтверждения диагноза при отсутствии газа в брюшинном пространстве и невозможности проведения рентгенографии; ЭГДС визуализирует расположение и размеры прободных дефектов, наличие кровоизлияний, помогает подобрать оптимальную тактику при последующем лечении;
- лапароскопия проводится для качественного и количественного анализа выпота в брюшине; но имеет массу противопоказаний — избыточный вес, наличие спаечного процесса, низкая свертываемость крови, объемная грыжа на передней стенке брюшины, тяжелое состояние пациента;
- ЭКГ необходима для оценки функционирования сердечно-сосудистой системы, выявления дисфункций в ритмике.
Терапия
Лечение при подтвержденной прободной язве хирургическое. Главные цели терапии — сохранение жизни больного, ликвидация язвенных дефектов, борьба с перитонитом. В дальнейшем лечение направлено на устранение основной болезни, приведшей к перфорации. Операцию при прободной язве проводят после тщательной подготовки пациента — очищения (дренирования) желудочной полости от содержимого, стабилизации артериального давления.
Перед хирургическим вмешательством обязательно оценивают:
- временной интервал от начала болезни;
- расположение язвы, объемы, первопричину возникновения;
- область распространения перитонита;
- наличие сопутствующих болезней.
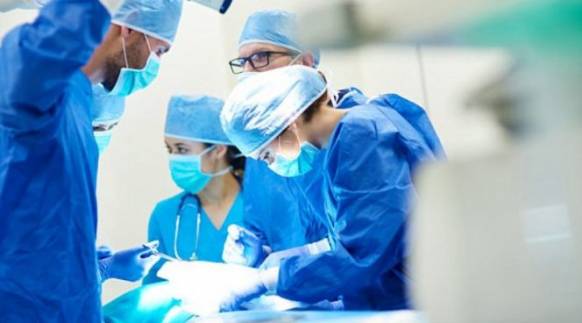
Прободение язвы считают экстренным состоянием, оказание медицинской помощи производится в неотложном режиме путем хирургической операции, медикаментозной терапии и организацией диетического питания. В гастроэнтерологической практике встречаются случаи, когда лечение перфоративной язвы проводится консервативным путем. Но отказ от оперативного вмешательства возможен только при наличии у больного сопутствующих соматических недугов по декомпенсированному типу или его отказе от операции.
Медикаментозное лечение проводят при соблюдении условий — больному не больше 70 лет, с момента прободения прошло менее 12 часов, показатели крови относительно стабильны. Терапия лекарствами включает прием:
- обезболивающих путем внутреннего введения;
- антибиотиков в высоких дозах внутривенно или внутримышечно;
- препаратов для подавления секреторных процессов;
- препаратов против хеликобактерной флоры;
- средств с дезинтоксикационной направленностью.
Лечение путем хирургического вмешательства производится в нескольких вариантах — ушивание перфорации, иссечение дефекта, резекция органа. В хирургической практике стараются проводить операции органосохраняющего характера — ушивание, или закрытие язвы. Радикальные методы более травматичны и связаны с тяжелым восстановительным периодом после вмешательства.
Ушивание проводят при наличии осложнения в виде перитонита и времени с момента перфорации не больше 6 часов. Метод часто применяют у лиц среднего возраста с острой язвой желудка в анамнезе. Техника проведения операции заключается в удалении дефекта и сшивании отверстия путем наложения продольных серозно-мышечных швов. Обязательна установка временных дренажей.
Иссечение язвенного дефекта проводят при наличии пилоростеноза, массивных кровотечениях, каллезных язв (с незаживающей поверхностью и четкими жесткими контурами), объемных участков прободения. Малигнизация язвы — перерождение в злокачественное образование — является 100% показанием к ее иссечению. Иссечение может проводиться с использованием малоинвазивных вариантов (лапароскопия, эндоскопия) при наличии перфоративных дефектов малых размеров, локализованных на передней желудочной стенке. Одновременно с удалением язвы подлежит перевязке блуждающий нерв, отвечающий за прохождение нервных импульсов в желудке.
Резекция как травматичный метод вмешательства проводится при наличии строгих показаний — крупные перфоративные язвы (с диаметром прободения более 20 мм), с каллезными краями, подозрение на злокачественное перерождение, рецидивирующие перфорации. Резекцию не проводят пациентам пожилого возраста (старше 65 лет) или имеющим сопутствующие тяжкие недуги (со стороны ЖКТ, сердечно-сосудистой системы). Удаление части желудка приводит к инвалидности.
Диета
В послеоперационном периоде больным важно соблюдать диету, цель которой — ограждение желудка от повышенной нагрузки, ускорение процесса выздоровления и восстановления моторики ЖКТ, предотвращение рецидива перфорации. Строгая диета при прободной язве желудка в послеоперационном периоде может длиться до полугода. Рацион питания расширяется очень медленно.
Принципы диетического питания:
- общее число приемов пищи за день — не меньше 5–6, порции скромные по объему (200–250 г);
- консистенция блюд — полужидкая, в виде гомогенного пюре;
- оптимальные способы приготовления блюд — отваривание в воде или на пару;
- соль резко ограничивают;
- ограничению подлежит прием углеводистой пищи и жидкости.
В послеоперационном периоде спустя 48 часов пациенту разрешают пить воду, несладкие кисели, слегка подслащенный чай. Через 72 часа после операции в рацион вводят отвар ягод шиповника, перетертые супы и слизистые каши. Через 1,5 недели больной может кушать овощное пюре из картофеля и кабачков, мясные паровые котлеты, рыбное суфле. При удовлетворительном самочувствии начинают вводить молочные продукты — маложирный творог, йогурты без добавок. Хлебобулочные изделия разрешено употреблять спустя 1–1,5 месяца.
Лицам, перенесшим оперативное вмешательство по поводу прободной язвы желудка, необходимо пожизненно соблюдать принципы здорового питания. Запрещено употреблять спиртное, острые продукты и соленья с уксусом, пищу с содержанием красителей и добавок (чипсы, фаст-фуд). Отказ от правильного питания может вызвать рецидив болезни.
Прогноз
Прогноз на выздоровление при перфоративной язве желудка прямо связан с возрастным фактором, наличием сопутствующих патологий (онкология, иммунодефицит, болезни печени). У лиц старше 65–70 лет с крупными прободными язвами летальность в послеоперационном периоде достигает более 40%. Наличие пробных язв при язвенной болезни желудка в 70% случаев приводит к смерти. Нелеченная перфорация в 100% случаев приводит к смерти больного в течение 5–7 дней. У лиц в возрасте 20–50 лет при первичном прободении и своевременном лечении летальность не превышает 4%, прогноз на излечение благоприятный.
Превентивные меры специфического характера при прободной язве отсутствуют. Единственное, что может снизить риск прободения — ранее выявление и адекватная терапия язвенной болезни желудка и ДПК, плюс здоровый образ жизни.
Источник
Прободная язва – тяжелое осложнение язвенной болезни желудка или двенадцатиперстной кишки, когда в месте язвы образуется сквозное отверстие, через которое содержимое попадает в брюшную полость и приводит к развитию перитонита. Чаще всего прободение происходит в начальных отделах двенадцатиперстной кишки и в дистальном отделе желудка. Помимо прободной язвы желудка и двенадцатиперстной кишки подобные осложнения встречаются при локализации язв в пищеводе, тонком и толстом кишечнике, однако случается это крайне редко.
Прободной язвой осложняется примерно 15% всех случаев язвенной болезни. Язвенной болезнью и ее осложнениями страдают люди любого возраста и пола, однако в большей степени ей подвержены мужчины 20–40 лет.
 Прободная язва – это образование сквозного дефекта в стенке желудка или двенадцатиперстной кишки
Прободная язва – это образование сквозного дефекта в стенке желудка или двенадцатиперстной кишки
Причины и факторы риска
Основной непосредственной причиной перфорации является хроническая язвенная болезнь в запущенном состоянии, не получающая надлежащего лечения. Язвенную болезнь относят к полиэтиологичным заболеваниям, т. е. возникающим под влиянием сразу нескольких причин. Необходимым условием ее развития служит инфицирование Helicobacter pylori, а к способствующим факторам относят:
- наследственную предрасположенность;
- заболевания желудочно-кишечного тракта (гастрит, панкреатит и др.);
- систематические нарушения пищевого режима (нерегулярное, несбалансированное питание, злоупотребление пищей, раздражающей слизистую оболочку пищеварительного тракта);
- снижение иммунитета;
- злоупотребление алкоголем;
- курение;
- чрезмерное физическое и психо-эмоциональное напряжение в течение длительного времени;
- длительное воздействие ряда медикаментозных препаратов (например, глюкокортикостероидов, нестероидных противовоспалительных средств и т. д.).
Реже прободная язва возникает как осложнение тяжелых острых состояний – химических ожогов пищеварительного тракта, отравлений ядовитыми веществами, инсульта, инфаркта и др.
Прободная язва является жизнеугрожающим состоянием, примерно в 8% случаев завершающимся летальным исходом даже при условии своевременной диагностики и вовремя проведенного хирургического лечения.
Формы заболевания
В зависимости от этиологии:
- перфорация острой язвы;
- перфорация хронической язвы;
- перфорация злокачественной опухоли в полом органе;
- перфорация при нарушении местного кровообращения;
- перфорация при паразитарных инвазиях.
В зависимости от локализации выделяют прободные язвы:
- пищевода;
- желудка;
- двенадцатиперстной кишки;
- тонкого кишечника;
- толстого кишечника;
- сочетанные.
Прободную язву желудка, в свою очередь, подразделяют на перфорацию малой или большой кривизны желудка, передней или задней стенки желудка, в теле желудка или в кардиальном, препилорическом, пилорическом, антральном отделе. Прободная язва двенадцатиперстной кишки может быть бульбарной или постбульбарной.
По клинической картине:
- типичная – прободение в брюшную полость;
- атипичная (прикрытая, т. е. перфорация прикрывается каким-либо органом) – прободение происходит в большой или малый сальник, сальниковую сумку, забрюшинную клетчатку, межспаечную полость.
Прободение язвы может сопровождаться кровотечением в желудочно-кишечный тракт или в полость брюшины.
Стадии заболевания
В клинической картине заболевания выделяют следующие стадии:
- Химический перитонит (абдоминальный шок, первичный шок).
- Бактериальный перитонит (серозно-фиброзный перитонит и системная реакция, период мнимого благополучия).
- Разлитой гнойный перитонит (тяжелый абдоминальный сепсис).
В целях профилактики образования прободной язвы показаны своевременная диагностика и лечение язвенной болезни желудка и двенадцатиперстной кишки.
Симптомы прободной язвы
Прободная язва проявляет себя внезапной острой и сильной, так называемой кинжальной болью в эпигастрии. Боль иррадиирует в левую часть живота, надключичную область, лопатку и левое плечо. Для прободной язвы двенадцатиперстной кишки характерна локализация боли в правом подреберье, затем распространяющейся на весь живот. При перфорации язвы желудка перитонит развивается быстрее, поскольку дополнительным агрессивным фактором содержимого, излившегося в брюшную полость, выступает желудочный сок. Интенсивная боль заставляет пациента принять вынужденное положение – лежа на боку с поджатыми ногами (поза эмбриона). Отмечаются бледность кожных покровов, холодный пот, снижение артериального давления, учащенное поверхностное дыхание (тахипноэ), заостряются черты лица. Мышцы передней брюшной стенки напряжены (этот симптом обычно отсутствует у лиц, находящихся в состоянии алкогольного опьянения, у ослабленных пациентов и у страдающих ожирением), мягкая пальпация усугубляет болевые ощущения. Живот в процессе дыхания не участвует. В брюшной полости обнаруживается свободный газ, что определяется при простукивании (перкуссии) нижнего края реберных дуг.
 Прободная язва проявляет себя острой и сильной болью в эпигастрии
Прободная язва проявляет себя острой и сильной болью в эпигастрии
В стадию бактериального перитонита процесс переходит примерно через 6 часов от начала болевого приступа. Интенсивность симптомов прободной язвы в этот период уменьшается, однако нарастают признаки интоксикации. Давление снижается еще больше, отмечается тахикардия, может подняться температура тела. Признаки присутствия свободного газа в брюшной полости становятся более явными.
Если не оказана медицинская помощь, примерно через 12 часов после прободения язвы начинается стадия тяжелого абдоминального сепсиса. Общее состояние при этом резко ухудшается, становятся ярко выраженными признаки интоксикации. У больного наблюдается сильная рвота, приводящая к обезвоживанию организма, сухость кожных покровов, подъем температуры тела вначале до фебрильных значений, затем ее снижение, пониженное кровяное давление, нарастание тахикардии, увеличение живота, олиго- или анурия. Пациент становится вялым, апатичным, контакту доступен ограниченно, позже наступает коматозное состояние.
При прободении язвы в головку поджелудочной железы отмечается сильное кишечное кровотечение и рвота кровью. Атипичное прободение язвы в толщу большого или малого сальника сопровождается умеренной болью в животе без четкой локализации, мышечное напряжение при этом выражено не столь резко, как при типичной форме патологии.
Читайте также:
8 эффективных народных средств борьбы с язвенной болезнью
7 полезных свойств томатного сока
8 съедобных весенних трав
Диагностика
Диагностика прободной язвы основывается на данных, полученных при объективном осмотре, сборе жалоб и анамнеза, а также в результате инструментально-лабораторного обследования, в которое включаются:
- рентгенография (определяется наличие свободного газа в брюшной полости);
- ультразвуковое исследование брюшной полости;
- электрокардиография;
- общий и биохимический анализ крови;
- диагностическая лапароскопия.
 УЗИ желудка – один из методов диагностики прободной язвы
УЗИ желудка – один из методов диагностики прободной язвы
Необходима дифференциальная диагностика с прободением опухоли желудка, абдоминальной формой инфаркта миокарда, флегмоной желудка, острым панкреатитом, острым аппендицитом, острым нарушением мезентериального кровообращения, разрывом аневризмы брюшной аорты, плевритом и пр. Точная дифференциальная диагностика может быть проведена только в первые часы после пенетрации язвы. В последующем клиническая картина заболевания сглаживается, так как преобладающими становятся признаки перитонита.
Прободной язвой осложняется примерно 15% всех случаев язвенной болезни.
Лечение прободной язвы
При прободной язве показано экстренное оперативное вмешательство. Консервативное лечение прободной язвы неэффективно и чревато развитием многочисленных осложнений, вплоть до летального исхода. Консервативная терапия проводится при невозможности немедленного проведения операции и заключается в освобождении кишечника от содержимого, антибактериальной терапии, инфузионной терапии (поддержание жизненно-важных функций организма и профилактика дальнейшего инфицирования).
 При прободной язве показано экстренное хирургическое вмешательство
При прободной язве показано экстренное хирургическое вмешательство
В ходе дооперационной подготовки больного проводят эвакуацию содержимого желудка, катетеризацию мочевого пузыря, нормализацию кровяного давления. Тактика хирургического лечения зависит от локализации прободной язвы, формы и стадии заболевания. По показаниям применяются следующие методы оперативного вмешательства:
- ушивание прободения открытым или лапароскопическим способом;
- резекция желудка;
- ваготомия с иссечением прободной язвы и пилоропластикой;
- пилороантрумэктомия со стволовой ваготомией;
- ушивание прободения в сочетании с селективной проксимальной ваготомией.
Возможные осложнения и последствия
При несвоевременном обращении за медицинской помощью могут развиться тяжелые гнойные осложнения прободной язвы, в том числе генерализованный сепсис. Подобные состояния несут угрозу жизни.
Послеоперационными осложнениями прободной язвы могут стать:
- бронхопневмония;
- перитонит;
- несостоятельность швов с повторным выходом кишечного содержимого в полость брюшины;
- желудочно-кишечные кровотечения;
- нарушение эвакуаторной функции желудка.
Более других подвержены риску развития послеоперационных осложнений прободной язвы пациенты с иммунодефицитом и лица преклонного возраста.
Прогноз
Прободная язва является жизнеугрожающим состоянием, примерно в 8% случаев завершающимся летальным исходом даже при условии своевременной диагностики и вовремя проведенного хирургического лечения. Рецидивы при этом отмечаются менее чем в 2% случаев. При проведении хирургического вмешательства через 12 часов от момента дебюта заболевания и позже послеоперационная летальность увеличивается до 20–40%. Лечение прободной язвы на стадии разлитого перитонита часто является запоздалым и не имеет положительного эффекта.
Профилактика
В целях профилактики образования прободной язвы показаны своевременная диагностика и лечение язвенной болезни желудка и двенадцатиперстной кишки. Мерой неспецифической профилактики является поддержание на должном уровне защитных сил организма путем рационального питания, отказа от вредных привычек, соблюдения оптимального режима сна и отдыха и т. п.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник


