Острый панкреатит воспаления чего
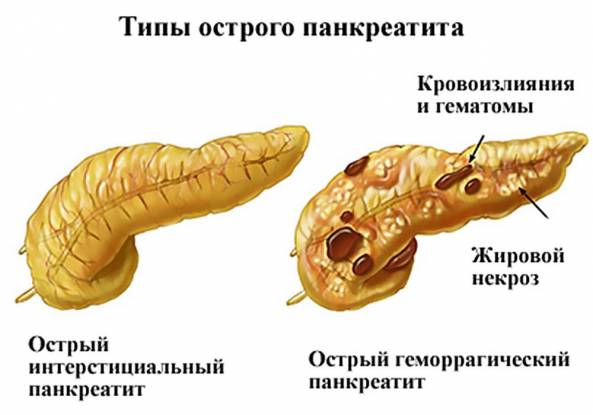
Острый панкреатит обусловлен развитием мощных воспалительных реакций в тканях поджелудочной, возникающих в результате воздействия совокупности причин. В основе — агрессивное влияние собственных продуцируемых ферментов, которые активизируются не в двенадцатиперстной кишке, а непосредственно в железе. Ферменты запускают механизм переваривания собственных тканей, в ходе чего орган увеличивается в размерах, отекает, возникает некроз с образованием патологических участков — скоплений погибших клеток.
Некротические изменения в тканях поджелудочной протекают асептически, без вторичного присоединения инфекции. По мере прогрессирования воспалительных реакций число погибших клеток растет, одновременно развивается жировая дистрофия, что создает оптимальные условия для гнойного некроза. Гнойный некроз проявляется в виде признаков интоксикации.
Острый панкреатит классифицируют по степени тяжести:
- легкий панкреатит сопровождается слабым поражением поджелудочной (интерстициальный отек), минимально выраженными симптомами, быстро поддается излечению, прогноз благоприятный в 100 % случаев;
- тяжелый панкреатит обусловлен выраженными клиническими признаками и обширным поражением поджелудочной железы, часто последствием тяжелого течения становятся местные осложнения в виде объемных участков некроза, абсцессов с гнойным содержимым, кист и присоединения бактериальной инфекции.
Провоцирующие факторы
Запуску механизма острого воспаления поджелудочной железы способствуют факторы, вызывающие избыточную секрецию ферментов и их преждевременную активизацию. Основные причины острого панкреатита:
- несбалансированное питание — злоупотребление жареной, пряной пищей; питание на бегу, прием больших объемов жирной пищи на пустой желудок;
- систематическое употребление спиртного;
- болезни желчевыводящих путей;
- травматизация органа;
- бактериальные и вирусные заболевания — микоплазмоз, гепатит, эпидемический паротит;
- дисфункции поджелудочной железы на фоне оперативных вмешательств;
- употребление медикаментов в повышенных дозах без учета последствий для органа — антибиотики, диуретики, кортикостериоды, эстрогены, иммуносупрессоры; в этом случае речь идет о медикаментозном панкреатите у взрослых или (очень редко) у детей;
- аномалии железы врожденного характера;
- тяжкие генетические патологии, не поддающиеся излечению — муковисцидоз;
- болезни эндокринного характера — ожирение, диабет, гиперпаратериоз;
- отягощенная наследственность;
- прочие заболевания органов пищеварительного тракта — энтероколиты, гастродуодениты, гепатиты.

Клинические проявления
Симптомы острого панкреатита развиваются после негативного влияния первопричины (приема больших доз алкоголя или агрессивной пищи, длительного лечения антибактериальными препаратами). Возникает приступ, течение которого сопровождают классические признаки острого панкреатита:
- боль, носящая регулярный интенсивный характер; место локализации — правое и левое подреберье, центральная часть живота выше пупка, с иррадиацией в район ключицы и нижних ребер, при развитии приступа острого панкреатита у женщин боль часто иррадиирует в зону малого таза; важная особенность боли — усиление в лежачем положении (на спине); а причиной ее возникновения является процесс отмирания нервных волокон и тканей железы;
- тошнота, рвота — неотъемлемый симптом патологии; рвота при остром панкреатите обильная, мучительная, облегчения нет даже при опустошенном желудке; рвотные массы состоят из содержимого желудка с наличием желчи, слизи;
- температура при остром панкреатите обусловлена отравлением организма на фоне некротических процессов; однако не всегда приступ панкреатита сопровождается температурой — при легкой степени воспаления показатель повышается максимум на 1° выше нормы, лихорадка до 39° характерна при образовании множественных гнойных абсцессов в железе;
- отсутствие аппетита вплоть до отвращения к еде связано с нехваткой ферментов в тонкой кишке;
- перитонеальный синдром — избыточная напряженность передних брюшных мышц, резкая болезненность при пальпации живота;
- изменение цвета кожных покровов на желтый, включая пожелтение склер;
- специфический симптом синюшности из-за расстройства микроциркуляции, локализация синюшных пятен — на лице, шее, животе.
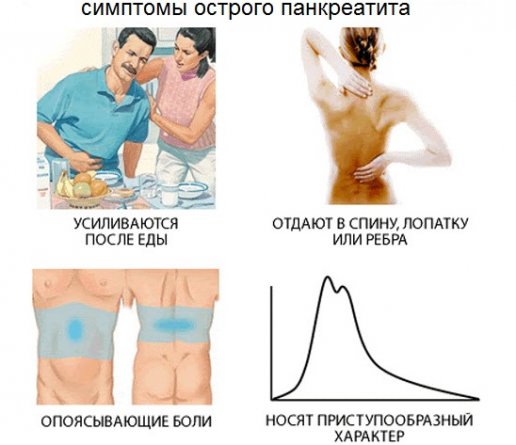
Симптомы острого панкреатита включают и диспепсические проявления — многократную диарею (иногда возникают запоры); метеоризм и выраженное вздутие, умеренный дискомфорт в эпигастрии (ощущение тяжести и распирания). Диспепсия при остром воспалении поджелудочной вызвана резким дефицитом ферментов, отсутствием (полным или частичным) моторики в ЖКТ.
Тактика обследования
Диагностика острого панкреатита осуществляется гастроэнтерологом путем комплекса процедур — объективного осмотра, беседы по жалобам, проведения лабораторных анализов и инструментальных мероприятий. У больных острым панкреатитом выявляют пониженное артериальное давление, признаки тахикардии, при аускультации наружной стенки брюшины выявляют специфический симптом воспаления — слабость или полное отсутствие кишечной перистальтики.
При организации диагностики проводят:
- общий анализ крови, по результату которого видны типичные признаки воспалительных процессов — ускорение СОЭ, умеренный лейкоцитоз, повышение числа палочкоядерных нейтрофилов;
- биохимию крови с определением активности амилазы и липазы — при наличии патологии показатели повышаются; увеличивается концентрация глюкозы и мочевины; уровень С-реактивного белка значительно выше нормы; снижению подлежит количество белка общего, альбумина, глобулинов;
- ионограмму, результаты которой указывают на обезвоживание — падает концентрация кальция, натрия, калия;
- анализа мочи с выявлением диастаза, косвенно на наличие патологии указывает повышение белка, появление свежих эритроцитов и лейкоцитов.
Точно говорить о диагнозе «острый панкреатит» невозможно без инструментального обследования, включающего инвазивные и визуальные методы.
- Сонография (УЗИ) поджелудочной железы позволяет выявить увеличенные размеры, отек органа, неоднородную эхогенность, нечеткие контуры и наличие скопления свободной жидкости в забрюшинной области.
- Рентгенография показывает патологическое изменение паринхематозного слоя железы, вздутые кишечные петли как вторичный признак острого воспаления.
- КТ позволяет с максимальной достоверностью установить наличие, локализацию и объемы участков некроза органа.
- Лапароскопия как инвазивный метод диагностики относится к высокоточным и позволяет подтвердить прямые признаки недуга — скопление экссудата в тканях железы, кровоизлияния на стенках брюшной полости и брыжейке.
Дифференциация при обследовании проводится с прочими острыми состояниями — приступ холецистита, острая непроходимость кишечника, перфорации желудка и толстого кишечника, острые кровотечения из ЖКТ, абдоминальный синдром.
Терапия
Лечение острого панкреатита требует помещения в хирургическое отделение стационара, первостепенная задача госпитализации — снять болевой синдром и обеспечить полный покой больному. Строгий постельный режим обязателен. Цели медикаментозной терапии при остром воспалении поджелудочной — ликвидация негативных причин, максимальное щажение органа и стимуляция процесса его восстановления.

При наличии диагноза «острый панкреатит» лекарственная терапия включает:
- обезболивание, помогающее снять мучительную боль, однако пероральный прием спазмолитиков и анальгетиков помогает слабо, лучший результат в купировании боли достигается путем блокады (новокаиновой, эпидуральной анестезии) или внутривенным вливанием Баралгина, Трамадола;
- создание гипотермических условий (ледяные компрессы) на область железы с целью понижения ее ферментативной деятельности, одновременно производят аспирацию содержимого из полости желудка и организуют парентеральное питание;
- внутривенное вливание препаратов для ускорения микроциркуляции — Гемодез;
- назначение дезактиваторов синтезируемых ферментов — Контрикал, Гордокс;
- внутривенное введение растворов с солями натрия и калия для коррекции водного и электролитного дефицита, профилактики обезвоживания;
- назначение медикаментов из группы нейтрализаторов желудочного содержимого — Омез, Пантопразол;
- антибиотикотерапию, назначаемую в профилактических целях и при признаках вторичных бактериальных осложнений; антибиотики выбирают с широким спектром действия и в повышенных дозах, наиболее эффективным считают Ципрофлоксацин;
- дезинтоксикационные меры, направленные на удаление из организма избытка ферментов и продуктов их распада; наиболее эффектным признан форсированный диурез с использованием диуретика Лазикс, способный снять признаки интоксикации за одну процедуру.
Хирургическое лечение проводят при переходе патологии в тяжелую стадию с бактериальными осложнениями и неэффективности медикаментозного лечения. Прочими показаниями к проведению операции являются конкременты в желчных протоках, скопление свободной жидкости в тканях железы, наличие множественных некротических областей, кистозных полостей, абсцессов. Операция включает иссечение очагов мертвой ткани (некрэктомия) или полное удаление поджелудочной. В послеоперационном периоде организуют комплексные профилактические процедуры для недопущения гнойно-септических осложнений.
Диета для больных
Диета при остром панкреатите имеет свои особенности. В первые 5 дней от начала приступа поджелудочной требуется полный покой — назначается «голодная» диета № 0. На первые 24 часа больной обеспечивается парентеральным питанием, на вторые сутки разрешается пить воду, исключительно щелочную. Объем потребляемой воды — не менее 2 л за день.
Спустя 3–5 дней разрешается употреблять протертые каши — рисовую, манную. Диету расширяют постепенно, обогащая рацион овощными супами, постным мясом, белой нежирной рыбой, слабым чаем. Пища должна тщательно измельчаться, подаваться в теплом виде. После нормализации состояния важно соблюдать рекомендации по питанию:
- прием пищи малыми порциями, не больше 300 г за прием;
- прием пищи дробный и частый, до 5 раз за день;
- исключение пищи с содержанием экстрактивных веществ, пряностей, большого количества животных жиров;
- ограничение в суточном потреблении поваренной соли до 6 г;
- основа рациона — вегетарианская пища, включая фрукты (некислые), овощи (без грубой клетчатки), крупы (исключая пшеничную и перловую).
Осложнения
Острый панкреатит входит в число опасных патологий с высокой вероятностью тяжких осложнений. Последствия от нелеченного либо не до конца вылеченного воспаления могут приводить к смерти больного из-за сепсиса, перитонита. Если вовремя не снять приступ болезни, может развиться состояние шока с последующей полиорганной недостаточностью.
После перенесенного приступа в поджелудочной могут образовываться ложные кисты — ограниченные скопления жидкости в паринхематозном слое. Опасность псевдокист — в постепенном разрушительном влиянии на структуру органа и желчевыводящие протоки. На фоне самопроизвольного разрыва кист и истечения жидкости может развиться асцит.
Не менее грозным осложнением является перерождение клеток поджелудочной в раковые, что дает начало опухолевому процессу. Частым негативным последствием оперативного вмешательства является образование панкреатических свищей — патологических сообщений железы с близкорасположенными органами. Есть данные о развитии приступов психических расстройств на фоне острого воспаления поджелудочной.
Превентивные меры
Профилактика острого панкреатита основывается на разумном здоровом питании, отказе от никотина и приема алкоголя. Важно помнить — острый катаральный процесс в поджелудочной может возникнуть не только у лиц, постоянного принимающих спиртное, но и после однократного употребления большого объема жирной еды в сочетании с алкоголем. Поэтому здоровый образ жизни должен войти в привычку — тогда риск возникновения патологии будет минимальным.
Прогноз на выздоровление обусловлен стадией недуга, наличием осложнений и адекватностью лечения. Неосложненные формы при ранней диагностике в 100% случаев имеют благоприятный исход с полным восстановлением железы. Гнойные и некротические формы протекают тяжело, смертность высокая, особенно у лиц пожилого возраста. Отказ от лечения, самолечение и игнорирование врачебных предписаний приводит к рецидивам и хронизации панкреатита.
Источник
Острый панкреатит — это воспаление тканей поджелудочной железы, одним из главных признаков которого является острая боль в животе. Это достаточно тяжелое заболевание, которое требует обращения к врачу и безотлагательного лечения. В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Симптомы острого панкреатита зависят от того, в какой форме – легкой или тяжелой – протекает заболевание. Панкреатит легкой формы сопровождается умеренной болью и невысоким риском развития осложнений. Тяжелая форма воспаления чревата гибелью тканей поджелудочной железы, что может привести к формированию абсцессов и развитию гнойного панкреатита.
Основные симптомы острого панкреатита:
- тошнота и рвота, в рвотных массах иногда присутствует желчь;
- выраженная боль в левом подреберье;
- высокая температура;
- жидкий стул;
- скачки артериального давления;
- вздутие живота, тяжесть;
- появление кровоизлияний в пупочной области.
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита:
- переедание, злоупотребление жирными продуктами, остротами;
- желчнокаменная болезнь;
- хирургические операции на поджелудочной железе и рядом расположенных органов;
- злоупотребление алкоголем;
- обострение холецистита, гастродуоденита, гепатита и других воспалительных процессов пищеварительной системы;
- прием лекарственных препаратов, которые могут оказывать токсическое действие на ткани поджелудочной железы;
- повреждения поджелудочной железы.
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры:
- лабораторные исследования мочи, крови, кала;
- УЗИ органов брюшной полости;
- КТ и МРТ поджелудочной железы;
- лапароскопию – мини-операцию, подразумевающую небольшие хирургические надрезы для точной диагностики болезни;
- ангиографию – исследование кровеносных сосудов.
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
- анальгетиков;
- миотропных спазмолитиков;
- антибиотиков для профилактики присоединения вторичной инфекции.
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист. Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт:
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.

При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Обеспечить качественное переваривание пищи и всасывание питательных веществ, помогает препарат Креон® – современный ферментный препарат, выпускающийся в форме капсул. Каждая капсула лекарства содержит большое число минимикросфер, содержащих в составе натуральный панкреатин. Такая форма обеспечивает оптимальный эффект: желатиновая оболочка моментально растворяется в желудке, а минимикросферы, содержащиеся в капсуле, перемешиваются с едой и способствуют её эффективному расщеплению и оптимальному усвоению питательных веществ, витаминов и микроэлементов.
Креон® показан не только при недостаточности экзокринной функции поджелудочной железы, вызванной острым панкреатитом, но и при других заболеваниях желудочно-кишечного тракта, характеризующихся снижением ферментной активности поджелудочной железы: муковисцидозе, гастроуоденит, холецистит. В отличии от некоторых других ферментых препаратов Креон® можно принимать при остром панкреатите, а так же при обострениях хронического панкреатита. Препарат следует принимать во время или сразу после приема пищи. Если есть трудности с проглатыванием, содержимое капсулы можно добавить в напиток или любую мягкую кислую пищу (йогурт, фруктовое пюре).
Материал разработан при поддержке компании Эбботт в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу
RUCRE172658 от 25.07.2017
1. Бондарев В.И., Пепенин А.В. Лечение больных острым панкреатитом // Анналы хирургической гепатологии. 1999. — Том 4, № 2.
2. Брискин Б.С., Рыбаков Г.С. и др. Панкреонекроз в свете современных представлений диагностики и лечения // Девятый Всероссийский съезд хирургов: Материалы съезда. Волгоград, 2000.
3. Бэнкс П. Панкреатит: Пер. с англ. М.: Медицина, 1982
4. Вашетко Р.В., Толстой А.Д., Курыгин А.А. и др. Острый панкреатит и травмы поджелудочной железы. СПб: Изд-во «Питер», 2000.
5. Веронский Г.И., Штофин С.Г. Хирургическая тактика при остром панкреатите // Первый Московский Международный Конгресс хирургов: Тезисы докладов.-Москва, 1995.
6. Гланц С. Медико-биологическая статистика. Пер. с англ. М.: Практика, 1998.
7. Земсков B.C. Хирургическое лечение острого панкреатита и его осложнений: Автореф. дис. .д-ра мед.наук. Киев, 1980.
8. Иванов П.А., Гришин А.В., Щербюк А.Н. и др. Выбор рациональной тактики лечения острого панкреатита // Хирургия. 1998. — № 9.
9. Инструкция по медицинскому применению препарата Креон® 10000 от 11.05.2018.
Источник

