Острый панкреатит средней степени тяжести

Панкреатит — воспаление поджелудочной железы, протекающее в острой или хронической форме. Повреждение клеток органа приводит к разрушению оболочки, выходу в ткани ферментов, некрозу. Выявить панкреатит в ранней стадии и своевременно начать терапию — путь сохранения функционирования органа и предотвращения тяжелых осложнений.
Заболевание называют «аутоагрессией», железа страдает от собственного секрета. В дальнейшем к процессу воспаления присоединяется гнойная инфекция.
Что такое панкреатит?
Воспаление поджелудочной железы при панкреатите имеет асептический характер, другими словами — не связано с внедрением инфекции. Наиболее часто встречающиеся варианты внесены в Международную статистическую классификацию.
Код по МКБ учитывает разные формы и причины патологии:
- К 85 — включает острые процессы с некрозом, абсцедированием, рецидивы, подострое течение болезни, гнойный и геморрагический вид поражения.
- К 86.0 — подчеркивает алкогольное происхождения панкреатита.
- К 86.1 — хроническое воспаление без дополнительных уточнений.

История изучения механизма болезни (в медицине называется патогенезом) первоначально связывала его с поступлением пищи, содержащей значительное количество животных жиров, алкоголя. Следствием сочетания этих факторов воздействия являются:
- резкое усиление секретирующей функции панкреатических желез;
- отек внутренней оболочки двенадцатиперстной кишки в устье главного протока поджелудочной железы, из-за которого затрудняется вывод секрета;
- повышение давления и застой в мелких протоках органа.
В 1901 году появилась теория «общего канала» Опие. Она объяснила поражение поджелудочной железы возможностью заброса желчи в панкреатические протоки. Анатомически они выходят вместе через фатеров сосок в двенадцатиперстную кишку. Связь с билиарной (желчевыделительной) системой подтверждается почти у 80% пациентов.
В дальнейшем к причинам присоединены:
- аномалии развития железы (сужение протоков);
- сдавление соседними органами;
- нарушение местной иннервации.
Большинство гастроэнтерологов основой поражения поджелудочной железы при панкреатите считают негативное воздействие собственных ферментов, их выход в кровоток и отравление всего организма.
При длительном течении болезни придается значение истощению резервных возможностей поджелудочной железы, сгущению панкреатического сока из-за выпадения белкового осадка.
Виды панкреатита
Врачи различают острую и хроническую форму панкреатита. Единой классификации заболевания не существует. Наиболее популярно выделение следующих видов острого воспалительного процесса в поджелудочной железе.
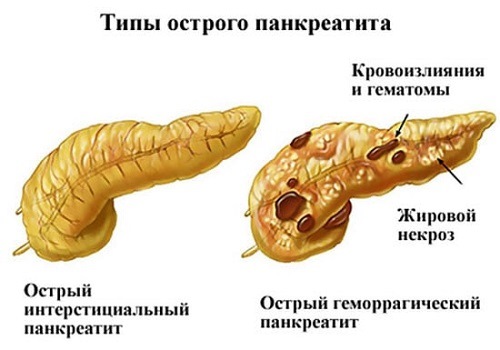
Отечный или интерстициальный — легкая форма, характеризуется отеком, увеличением долек органа при сохранении структуры. Возможны единичные мелкие очаги некроза и появление жидкости в брюшной полости.
Деструктивный или некротический — тяжелая форма воспаления с развитием некроза, начиная с поверхностных слоев органа. Бывает двух типов.
На фоне стерильного воспаления. Различают:
- по характеру — жировой, геморрагический и смешанный;
- в зависимости от распространенности — мелко-, крупноочаговый, субтотальный;
- по расположению — в головке, хвостовой части, с диффузным распространением на всю железу.
Инфицированный – присоединение инфекции, поступившей гематогенно или через желчные протоки.
Среди случаев хронического панкреатита различают:
- первичный — воспалительные и дистрофические явления изначально появились в поджелудочной железе;
- вторичный — панкреатит стал последствием других заболеваний (желчекаменной болезни, гастродуоденита, сахарного диабета).
Клинические формы патологии
Острый панкреатит имеет 5 клинических форм. Они выделяются по характерным симптомам, длительности течения, результатам обследования, требуют неодинаковой лечебной тактики.
Интерстициальный панкреатит
Отличается быстрым и относительно легким течением. Отечность железы исчезает за 4–7 дней. Спустя 2 недели, полностью восстанавливаются разрушенные структуры органа.
В клиническом течении не бывает шокового состояния, болевой синдром выражен умеренно, рвота быстро купируется. Температура у пациентов нормальная. Нет изменений со стороны других органов (очень редко возникает плеврит, ателектазы в легочной ткани).

Лабораторные показатели: лейкоцитоз в крови умеренный, СОЭ в первый день нормальна, ферменты в сыворотке крови незначительно повышены (спустя 3 дня, нормализуются). Не выявляется нарушений метаболизма, водно-электролитного баланса. Диагноз подтверждается УЗИ и компьютерной томографией.
Некротический панкреатит
Ранним проявлением является выраженный болевой синдром. У пациента состояние расценивается как тяжелое. Беспокоит многократная рвота, резкая слабость. Температура в пределах 37–38°C. Обращает внимание бледность, синюшность губ, желтушность кожи и склер. Возможен панкреатогенный токсический шок, нарастание сердечной, печеночно-почечной недостаточности. В редких случаях — психоз.
Пальпация живота в верхних отделах болезненна, отечность на пояснице и животе. Мышцы брюшной стенки напряжены.
Тяжелая клиническая картина длится до месяца, а изменения в поджелудочной железе сохраняются дольше шести недель.
В лабораторных показателях резко увеличен лейкоцитоз, лимфопения. О поражении почек говорит белок и эритроциты в моче. СОЭ повышается с третьего дня одновременно с С-реактивным белком, уровнем трипсина, липазы, билирубина.
Изменяются показатели метаболизма: падает количество белка в крови (альбумина), растут ферментные тесты (трансаминазы, щелочная фосфатаза, альдолаза, лактатдегидрогеназа).
На ЭКГ — признаки миокардиодистрофии, в легких выпотной плеврит, ателектазы, пневмония, отек. Возникает поражение соседних органов (реактивный гастродуоденит, язвы, эрозии). Возможен перикардит, внутреннее кровотечение.
Панкреанекроз подтверждается данными лапароскопии, визуально при операции и осмотре брюшной полости.
Геморрагический панкреонекроз
Диагноз ставится на основании выявления при лапароскопическом исследовании поджелудочной железы, пропитанной кровью. У пациента симптоматика тяжелого ферментного перитонита. Выпот в брюшной полости коричневого цвета.

При жировом некрозе железа уплотнена, некротические изменения обнаруживают на всех органах, содержащих жировую клетчатку.
Инфильтративно-некротический панкреатит
Разновидность острого воспаления диагностируется, если на фоне некротических изменений отсутствуют признаки инфицирования и нагноения.
Клинические проявления начинаются с 5–7 дня. Пациентов больше беспокоят не боли, а мучительная тошнота, резкая слабость, потеря аппетита. В зоне эпигастрия иногда удается пропальпировать болезненный инфильтрат.
Температура невысокая, умеренно выражен лейкоцитоз, нейтрофилез, рост СОЭ. Значительно повышен уровень фибриногена. В диагностике помогает рентгеноконтрастное исследование желудка, двенадцатиперстной кишки, фиброгастроскопия, УЗИ.
Гнойно-некротический панкреатит
Развивается в связи с расплавлением и секвестрацией некротизированной ткани поджелудочной железы и присоединением гнойной инфекции. Основной симптом — тяжесть состояния пациента: ознобы с высокой лихорадкой, резкая слабость, анемия, тошнота и рвота, невозможность самостоятельно двигаться из-за слабости.
Состояние может появиться через неделю от начала заболевания или спустя месяц на фоне лечения. Лабораторно выявляют выраженные признаки воспаления, белковую недостаточность, анемию с падением уровня гемоглобина, эритроцитов, сывороточного железа, снижение калия и кальция.
Местно — вздутие живота, отечность на пояснице, болезненная пальпация в зоне эпигастрия. Перистальтика кишечника вялая. При фиброгастроскопии обнаруживают эрозии, кровоизлияния, язвы, отек слизистой на задней поверхности желудка. При колоноскопии можно увидеть гнойно-некротические очаги в толстом кишечнике.

При хроническом панкреатите чередуются:
- обострения — активируются воспалительные процессы, резко нарушаются функции поджелудочной железы;
- ремиссии — с помощью лечения удается снять острые явления, симптоматика дает о себе знать только при нарушении диеты, после физического напряжения.
По клиническим особенностям и преобладающим симптомам у пациентов-хроников различают:
- латентную форму (бессимптомную);
- болевую — боли ночные, утренние, приступообразные, опоясывающего типа, локализованы в верхней части живота;
- псевдоопухолевую — выявляются признаки нарушения работы желудка и двенадцатиперстной кишки, застоя желчи;
- диспептическую — тошнота и упорная рвота, понос, повышение газообразования, в тяжелых случаях парез кишечника;
- полисимптомную (включая рецидивирующий панкреатит) — смешанная.
Степени тяжести панкреатита
Течение хронического панкреатита имеет степени тяжести, их также представляют, как последовательные стадии воспаления:
- легкую степень (I стадия) — редкие обострения, отсутствие выраженного болевого синдрома;
- средней тяжести (II стадия) — обострения повторяются по 3–4 раза в год, больной худеет, с калом выделяется непереваренная жировая масса, возможно выявление сахарного диабета;
- тяжелую (III стадия, кахексии или терминальная) — длительные и частые обострения, потеря веса, сужение двенадцатиперстной кишки из-за сдавливания головкой поджелудочной железы, сахарный диабет.
Основные лабораторные показатели тяжести повреждения функции поджелудочной железы — уровень специфических ферментов. Наблюдается значительный рост амилазы (участвует в расщеплении углеводов), липазы (перерабатывает жиры), трипсина и эластазы (действуют на связи аминокислот в белковых соединениях).
Важен анализ на наличие ингибиторов трипсина, он указывает на прогноз болезни: чем меньше показатель, тем хуже исход.
Оценка проводится на основании клинической симптоматики, нарушения функции железы, вовлечения в патологический процесс других органов и систем.

Исходом хронического панкреатита могут быть:
- недостаточность внешнесекреторной и эндокринной деятельности железы, тяжелый инсулиноустойчивый сахарный диабет, необратимые нарушения метаболизма;
- раковое перерождение развивается у 4% больных.
Современные стандарты по ведению пациента с подозрением на острый панкреатит требуют провести оценку его состояния в течение двух суток после госпитализации. На основании заключения выбирается объективная тактика и предполагается исход заболевания.
На первом этапе проводится клиническая диагностика, определяется форма болезни. Ученые установили, что прогноз, основанный только на клинических данных, имеет вероятность 50%.
Второй этап заключается в объективных лабораторных показателях состояния больного, работы внутренних органов. При этом точность прогнозирования осложнений и исхода повышается до 70–80%.
Последний этап заключается в заполнении шкалы из 9 признаков, включая возраст и имеющиеся изменения. Подсчет баллов считается максимально объективной оценкой.
Согласно различным модификациям:
- менее 3 баллов — означает легкое течение, прогноз летальности в таких случаях менее 5%;
- оценка от 3 до 5 баллов — соответствует состоянию средней тяжести, летальный исход предполагается в 15–20%;
- 6–11 баллов — это крайне тяжелое течение, летальность достигает 50%.
Особенности течения заболевания
Поджелудочная железа с 45 лет начинает изменяться. В 55 лет уже имеются нарушения, которые отражаются на течении панкреатита. У пожилых пациентов заболевание развивается на фоне атрофии работающих клеток паренхимы, вызванной атеросклерозом сосудов и нарушением питания железистой ткани.
В паренхиме образуются кисты. Секреторная функция снижается. Болезнь чаще всего становится вторичным поражением в результате камней в желчном пузыре, длительного употребления лекарств, несоблюдения диеты, алкоголизма.

Острый панкреатит у пожилых возникает в форме геморрагического некроза. Рвота и интоксикация выражены сильнее, чем у молодых пациентов. Обычно появляется желтуха, снижение артериального давления, аритмии, температура понижается, беспокоит одышка.
Обострение хронического процесса провоцируют заболевания кишечника, желчного пузыря, атрофия желудка.
Стадии панкреатита
При остром воспалении железы местный процесс имеет фазовое развитие. Начальная патология представлена серозной фазой. Прогрессирование переходит в геморрагический отек, затем в паренхиматозный и жировой некроз. Крайняя степень поражения представлена расплавлением и секвестрацией омертвевших зон паренхимы поджелудочной железы и участков в забрюшинной клетчатке.
Фазы воспаления образуют стадии патологического деструктивного процесса.
Ферментативная
Протекает первые 5 дней. В железе образуется некроз (отмирание клеток), зоны поражения различной распространенности. Выход ферментов в общий кровоток проявляется признаками интоксикации. У части пациентов на этом этапе уже имеется недостаточность внутренних органов (полиорганная), токсический шок.
Обычно панкреанекроз формируется за 36–72 часа. В 95% случаев течение панкреатита нетяжелое. Участки некроза либо не образуются, либо ограничены очагом до 10 мм в диаметре. Преобладает отечность паренхимы.
У 5% пациентов формируется крупноочаговый распространенный панкреанекроз. Соответственно, проявляется тяжелым токсикозом, поражением внутренних органов. Летальный исход достигает 50–60%.
Реактивная
Стадия характеризует реакцию организма на образовавшиеся некротические очаги в поджелудочной железе. Соответствует второй неделе острого течения болезни или обострения хронического. Результатом служит формирование инфильтрата вокруг железы в окружающих тканях (перипанкреатический).
Стадия секвестрации
Расплавление и секвестрация начинаются с третьей недели и способно продолжаться 5–6 месяцев. В поджелудочной железе образуются кистозные полости, свищевые ходы.

Течение процесса происходит по двум вариантам:
- асептический — панкреонекроз стерилен, инфекция отсутствует;
- септический — присоединение инфекции способствует гнойным осложнениям от абсцедирования до сепсиса.
Стадия исхода болезни
Период исходов длится полгода и более. Возможно постепенное обратное развитие нарушений, если лечение начато своевременно. При отсутствии медицинской помощи формируются опасные осложнения:
- околопанкреатический инфильтрат;
- абсцедирование;
- ферментативный перитонит (стерильный или бактериальный);
- флегмона в забрюшинной клетчатке;
- кровотечение из поврежденной стенки сосудов;
- механическая желтуха;
- формирование в поджелудочной железе псевдокисты (стерильной или инфицированной);
- образование внутренних и наружных свищевых ходов.
Методы лечения патологии в зависимости от стадии (кратко)
Наиболее благоприятен прогноз, если пациент получает лечение в начальной (ферментативной) стадии панкреатита в условиях стационара.
Требуется комплексное воздействие на поджелудочную железу:
- на область эпигастрия кладется грелка со льдом;
- на 2–3 дня с целью максимальной разгрузки запрещается питание, производится отсасывание тонким зондом содержимого двенадцатиперстной кишки и желудка, в дальнейшем диета назначается в соответствии со столом № 5п;
- для снятия интоксикации внутривенно вводятся растворы Гемодеза, Полиглюкина, с целью предотвращения ацидоза — бикарбонат натрия;
- чтобы заблокировать выработку собственных ферментов, показаны сильные препараты типа Креона (Панкреатин назначают в стадию выздоровления, при ремиссии хронического процесса, поскольку его состав недостаточен для острой фазы воспаления);
- для снятия отека железы рекомендуются мочегонные средства;
- боли купируются спазмолитиками, наркотическими аналгетиками, паранефральной блокадой.

Лечить реактивную стадию необходимо:
- продолжением подавления синтеза ферментов;
- для борьбы с токсикозом применяется гемо- и лимфосорбция, дренирование и промывание брюшной полости с помощью лапароскопа;
- антибиотиками для предотвращения присоединения и распространения инфекции;
- препаратами, улучшающими проходимость крови по капиллярному руслу, нормализующими свертываемость;
- компенсацией потери электролитов и негативного действия на миокард, расстройств гемодинамики.
В патогенетическую терапию входят средства:
- снимающие кислородное голодание органа;
- нормализующие работу кишечника;
- улучшающие проходимость панкреатического и желчного протоков.
При отсутствии результатов консервативной терапии, подозрении на секвестрацию и осложнения выбирается хирургический способ лечения. Производятся 2 типа операций:
- органосохраняющие — заключаются во вскрытии капсулы с целью снятия отека, тампонаде сальниковой сумки для дренирования и вывода содержимого;
- резекционные — необходимы для удаления участков некроза (если на УЗИ выявлено более 50% некротизации органа), секвестров.
Инфицирование панкреонекроза с последующими осложнениями требует удаления части железы или одновременно двенадцатиперстной кишки и поджелудочной железы.
При вторичном панкреатите, вызванном желчекаменной болезнью, когда состояние пациента стабилизируется, производится удаление желчного пузыря.

При хроническом панкреатите назначают:
- строгую диету;
- ферментативные препараты для поддержки пищеварения;
- при болях — спазмолитики;
- курсы противовоспалительной терапии во время обострений;
- витамины и иммуномодуляторы для поддержки тканей железы, метаболизма.
Учет стадии панкреатита позволяет назначить пациенту оптимальное лечение, вовремя перейти к хирургической тактике, снизить риск смертельного исхода.
Список литературы
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Мед. книга Н. Новгород Изд-во НГМА, 2003 г.
- Кучерявый Ю. А., Маев И. В. Болезни поджелудочной железы. В 2 томах (комплект из 2 книг) Медицина, Шико М. 2008 г.
- Пигаревский В. Е. Исследование эпителия поджелудочной железы (к проблеме метаплазии эпителия). Автореферат диссертации Л., 1950 г.
- Саркисов Д. С, Саввина Т. В. Патологическая анатомия хронического панкреатита. В книге «Хронический панкреатит» под ред. М. И. Кузина, М. В. Данилова, Д. Ф. Благовидова. М. Медицина, 1985 г. стр. 29–46.
Источник
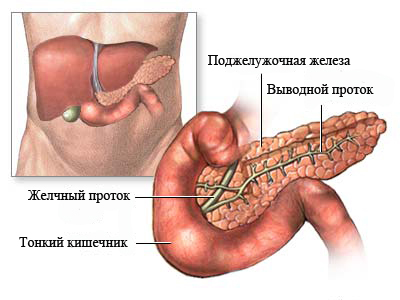
Хронический панкреатит (ХП) – длительное воспалительное заболевание поджелудочной железы, с проявлениями в виде необратимых измененийструктуры органа, которые вызывают боль и/или стойкое снижение его функции.
Поджелудочная железа осуществляет важные функции:
- секрецию большинства пищеварительных ферментов
- выработку инсулина (гормона, при недостаточности которого развивается сахарный диабет)
В мире наблюдается тенденция к увеличению заболеваемости острым и хроническим панкреатитом, за последние 30 лет — более чем в 2 раза.
Причины развития панкреатита
Наиблее часто встречающаяся причина развития хронического панкреатита — употребление алкоголя, причем качество и сырье, из которого сделан напиток, не имеют значения.
Другие причины
- Токсины и факторы метаболизма:
- злоупотребление алкоголем
- курение
- повышенное содержание кальция в крови (развивается у больных с опухолью паращитовидных желез)
- избыточное питание и употребление жирной пищи
- дефицит белков в пище
- действие медикаментов и токсинов
- хроническая почечная недостаточность
- Закупорка протока поджелудочной железы:
- камнями, находящимися в этом протоке
- вследствие нарушения работы сфинктера Одди
- перекрытие протока опухолью, кистами
- посттравматические рубцы панкреатических протоков (осложнение эндоскопических процедур: папиллосфинктеротомии, удаления камней и т.д.)
- Патология желчного пузыря и желчевыводящих путей.
- Патология двенадцатиперстной кишки.
- Последствие острого панкреатита.
- Аутоиммунные механизмы.
- Наследственность (мутации генов, дефицит 1-антитрипсина и т.д.).
- Гельминты.
- Недостаточное поступление в поджелудочную железу кислорода из-за атеросклероза сосудов, питающих кровью этот орган.
- Врожденные аномалии развития поджелудочной железы.
- Идиопатический хронический панкреатит (причину установить не удается).
Симптомы панкреатита
- боль в животе: обычно боль локализуется в эпигастрии и отдает в спину, усиливаясь после приема пищи и уменьшаясь в положении сидя или наклоне вперед
- тошнота, рвота
- диарея, стеаторея (жирный кал), увеличение объема каловых масс
- вздутие, урчание в животе
- потеря массы тела
- слабость, раздражительность, особенно «на голодный желудок», нарушение сна, снижение работоспособности
- симптом «красных капелек» — появление ярко-красных пятнышек на коже груди, спины и живота.
При появлении подобных симптомов рекомендуется пройти обследование для исключения хронического панкреатита.
Осложнения хронического панкреатита
При отстутствии лечения к возможным осложнениям хронического панкреатита относятся:
- сахарный диабет
- недостаточность витаминов (преимущественно А, Е, D)
- повышенная хрупкость костей
- холестаз (с желтухой и без желтухи)
- воспалительные осложнения (воспаление желчных протоков, абсцесс, киста и т.д.)
- подпеченочная портальная гипертензия (накопление жидкости в брюшной полости, увеличение селезенки, расширение вен передней брюшной стенки, пищевода, нарушение работы печени)
- выпотной плеврит (скопление жидкости в оболочках легких)
- сдавление двенадцатиперстной кишки с развитием кишечной непроходимости
- рак поджелудочной железы.
Степени тяжести хронического панкреатита
Различают три степени тяжести хронического панкреатита:
Легкая степень
- обострения редкие (1-2 раза в год), непродолжительные
- боль умеренная
- уменьшения массы тела нет
- нет диареи, жирного стула
- копрологические исследования кала в норме (нет нейтрального жира, жирных кислот, мылов)
При легкой степени тяжести хронического панкреатита обычно не требуется длительных курсов приема лекарственных препаратов, так как изменение образа жизни и отказ от вредных привычек зачастую предотвращают возникновение рецидивов.
Средняя степень
- обострения 3-4 раза в год, протекают с длительным болевым синдромом
- может появляться повышение амилазы, липазы в крови
- периодические послабления стула, жирный кал
- есть изменения в копрограмме
При средней степени тяжести хронического панкреатита, необходима строгая диета, более длительные курсы терапии, постоянное наблюдение лечащего врача.
Тяжелое состояние
- частые и длительные обострения с выраженным, длительным болевым синдромом
- частый жидкий стул, кал жирный
- падение массы тела, вплоть до истощения
- осложнения (сахарный диабет, псевдокисты и т.д.)
При тяжелом течении хронического панкреатита необходима постоянная поддерживающая терапия, более сильные лекарственные препараты и строжайшая диета. Зачастую пациенты нуждаются в тщательном наблюдении не только врача гастроэнтеролога, но и врачей других специальностей (эндокринолога, хирурга, диетолога). Возникающие обострения, а также осложнения заболевания несут угрозу жизни пациента и, как правило, являются показанием для госпитализации в стационар.
Наличие хронического панкреатита, вне зависимости от степени тяжести, требует немедленного обращения к врачу, так как без лечения и изменения образа жизни,
процесс будет неуклонно прогрессировать.
Диагностика панкреатита
В Клинике ЭКСПЕРТ существует алгоритм диагностики хронического панкреатита, который включает:
Лабораторные методы:
- выполняются клинический, биохимический анализ крови (особое значение имеет уровень ферментов поджелудочной железы в крови – амилазы, липазы)
- копрограмма — оценивается наличие в кале определенных веществ (жиры, мыла, жирные кислоты и т.д.). В норме они должны отсутствовать, а при хроническом панкреатите, из-за недостаточной выработки железой ферментов для расщепления этих веществ, остаются непереваренными и определяются в кале
- эластаза кала – фермент поджелудочной железы, уровень которого при недостаточной ее работе, снижается
- в определенных случаях важно определение маркеров рака
- При подозрении на наследственный генез заболевания, проводится генетическое обследование больного.
Инструментальные исследования
- УЗИ брюшной полости. Оцениваются признаки воспаления ткани поджелудочной железы, наличия камней в протоках, кальцинатов, кист, опухолей железы. Дополнительно определяются изменения со стороны других органов желудочно-кишечного тракта для исключения осложнений заболевания, а так же сопутствующей патологии.
- Эластография поджелудочной железы. Позволяет определить есть ли фиброз (уплотнение) поджелудочной железы, что является критерием тяжести структурных изменений органа.
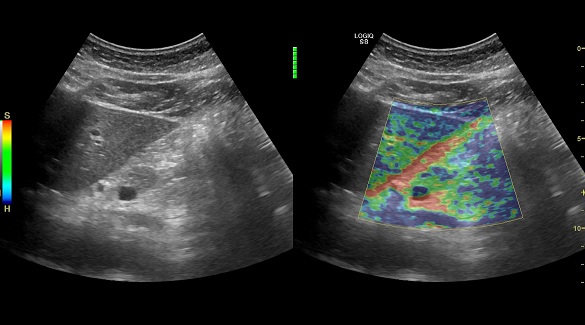
УЗИ с эластографией здоровой поджелудочной железы
- ФГДС. Визуализация двенадцатиперстной кишки необходима для оценки наличия воспаления в ней, а также косвенных признаков панкреатита. Требуется исключить воспаление и патологические образования (опухоль, дивертикул) области большого дуоденального соска (через него в двенадцатиперстную кишку поступает секрет поджелудочной железы, при его закупорке нарушается отток этого секрета, что ведет за собой воспаление тканей железы).
Визуализация желудка и пищевода нужна для исключения эрозий, язв, воспаления в них. Патологические изменения в этих органах часто сочетаются с хроническим панкреатитом, являясь взаимно отягчающими состояниями.
- Дополнительно могут быть назначены КТ и МРТ брюшной полости с холангиографией, РХГП. Необходимы для подтверждения диагноза, а также назначаются при подозрении на наличие патологических образований в поджелудочной железе, закупорке протоков железы камнем, опухолью или кистой.
Лечение панкреатита
Основным лечением хронического панкреатита является диета и отказ от вредных привычек, изменение образа жизни, а также лекарственные препараты:
- средства, снижающие выработку желудком соляной кислоты (ингибиторы протонной помпы)
- ферментные препараты
- спазмолитики
- при наличии боли – анальгетики, НПВС; если боль чрезвычайно сильная и не устраняется этими препаратами, назначаются наркотические анальгетики.
Необходимо выявление в ходе первичного обследования патологии других органов ЖКТ (желчно-каменная болезнь, хронический холецистит, гастрит, дуоденит, язвенная болезнь, гепатит, синдром избыточного бактериального роста, дисбиоз кишечника, болезни почек и др.), так как эти заболевания могут являться причиной и/или усугубляющими факторами хронического воспаления поджелудочной железы. В этом случае необходимо лечение других заболеваний желудочно-кишечного тракта. Решение о срочности и порядке лечение того или иного сопутствующего заболевания принимает лечащий врач.
Если лекарства, принимаемые больным по поводу других заболеваний, могут способствовать развитию болезни, решается вопрос о замене препаратов.
Все виды лекарственной терапии должен назначать и обязательно контролировать врач гастроэнтеролог.
При выявлении какого-либо механического препятствия оттоку желчи больному показано хирургическое лечение.
Прогноз
Хронический панкреатит представляет собой серьезное заболевание. Однако, при следовании рекомендациям врача-куратора по профилактике обострений (соблюдение диетических рекомендация, профилактические курс лечения и пр.) хронический панкреатит протекает «спокойно», без частых обострений и имеет благоприятный прогноз выживаемости.
При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Профилактика и рекомендации
Профилактика основана на устранении факторов риска, провоцирующих болезнь:
- своевременное лечение заболеваний, провоцирующих возникновения панкреатита
- устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма)
- обеспечение рационального питания и режима дня.
Питание при хроническом панкреатите

При панкреатите все блюда делаются из нежирного мяса и рыбы – и то только в отварном варианте. Жареные продукты запрещены. Можно употреблять молочные продукты с минимальным процентом жирности. Из жидкости желательно пить только натуральные соки и компоты и чай.
Полностью исключить следует:
- все виды алкоголя, сладкие (виноградный сок) и газированные напитки, какао, кофе
- жареные блюда
- мясные, рыбные, грибные бульоны
- свинина, баранина, гусь, утка
- копчености, консервы, колбасные изделия
- соленья, маринады, пряности, грибы
- белокочанная капуста, щавель, шпинат, салат, редис, репа, лук, брюква, бобовые, сырые непротертые овощи и фрукты, клюква
- сдобные мучные, черный хлеб
- кондитерские изделия, шоколад, мороженое, варенье, кремы
- сало, кулинарные жиры
- холодные блюда и напитки
Продумать основы питания при хроническом панкреатите, составить диету и учесть пожелания и привычки пациента поможет квалифицированный врач диетолог.
Часто задаваемые вопросы
При хроническом панкреатите поджелудочная железа отмирает?
Хронический панкреатит представляет собой заболевание, характеризующееся воспалением и дистрофией с последующим развитием соединительной ткани в органе и нарушением пищеварительной и эндокринной функции. «Отмирание» железы называется панкреонекрозом и встречается при остром панкреатите, являясь смертельно опасным состоянием
Отчего развивается панкреатит, если я не пью?
Действительно, в большинстве случаев развитие панкреатита обусловлено действием алкоголя, но существуют и другие факторы: желчнокаменная болезнь, заболевания печени, характеризующиеся нарушением образования и оттока желчи, заболевания желудка и 12-перстной кишки, наследственность, сбой в иммунной системе, нарушение кровоснабжения органа, фоновые заболевания: вирусные гепатиты, гемохроматоз, муковисцидоз и пр.
Можно ли вылечить панкреатит?
Хронический панкреатит потому и называется хроническим, что полностью не вылечивается, но правильная врачебная тактика позволяет достичь многолетней ремиссии.
Может ли панкреатит привести к развитию сахарного диабета?
Да, длительное течение панкреатита может привести к развитию не только нарушению пищеварительной функции поджелудочной железы, но и изменению эндокринной с развитием сахарного диабета, особенно при наличии наследственной предрасположенности к сахарному диабету.
Важно ли соблюдать диету при панкреатите?
Соблюдение диеты является основополагающим фактором для достижения ремиссии.
Истории лечения
История №1
Пациентка Х., 52 года, обратилась в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после употребления жирной пищи и небольшого количества алкоголя, тошноту, послабление стула.
Из анамнеза известно, что дискомфорт в области над пупком с послаблением стула наблюдался в течение нескольких лет при пищевых погрешностях, но после соблюдения строгой диеты проходили бесследно. По этому поводу женщина не обследовалась. Настоящие жалобы возникли впервые. Кроме того, 20 лет назад в период беременности пациентке говорили о наличии густой желчи при УЗИ. В дальнейшем пациентка не обследовалась, так как ее ничего не беспокоило.
При проведении лабораторно-инструментального обследования были выявлены изменения в анализах крови: повышение СОЭ, активности панкреатической амилазы, а при УЗИ – множественные камни в желчном пузыре.
После купирования болевого синдрома пациентка была направлена на плановое оперативное лечение – удаление желчного пузыря. После успешно проведенной операции, пациентка продолжает наблюдение у гастроэнтеролога, соблюдает диетические рекомендации, жалоб не предъявляет, показатели нормализовались.
История №2
Пациент Б., 56 лет, обратился в Клинику ЭКСПЕРТ с жалобами на периодический интенсивный болевой синдром опоясывающего характера без видимых причин, сопровождающийся тошнотой и поносом. На предыдущем этапе обследования были выявлены диффузные изменения структуры поджелудочной железы, что было расценено как хронический панкреатит. Пациент при этом вел здоровый образ жизни, не употреблял алкоголь и жирную пищу. Назначенное лечение ферментными препаратами существенного эффекта не оказывало.
При попытке выяснить причину развития панкреатита врач гастроэнтеролог Клиники ЭКСПЕРТ исключил ряд заболеваний, способных привести к развитию хронического панкреатита (ЖКБ, язвенную болезнь, нарушение обмена железа и пр.) и обратил внимание на иммунологический сдвиг в лабораторных анализах. Это послужило основанием проведения углубленного иммунологического обследования, позволившего установить, что причиной поражения поджелудочной железы был сбой в работе иммунной системы – аутоиммунный панкреатит.
Было назначено патогенетическое лечение, влияющее на механизм развития заболевания – глюкокортикостероиды по схеме, на фоне которого при контрольном обследовании признаки иммунного воспаления были устранены. В настоящее время пациент получает длительную поддерживающую терапию под наблюдением врача-куратора, жалоб не предъявляет. При контрольном УЗИ органов брюшной полости признаки отека поджелудочной железы не определялись.
Источник


