Острый панкреатит симптомы видео
Острый панкреатит – основные симптомы:
- Головная боль
- Слабость
- Головокружение
- Повышенная температура
- Тошнота
- Учащенное сердцебиение
- Потеря аппетита
- Вздутие живота
- Озноб
- Быстрая утомляемость
- Боль в левом подреберье
- Учащенный пульс
- Жидкий стул
- Бледность кожи
- Ломота в теле
- Учащенное дыхание
- Дрожание конечностей
- Рвота без облегчения
- Холодная кожа
- Чувство распирания в животе
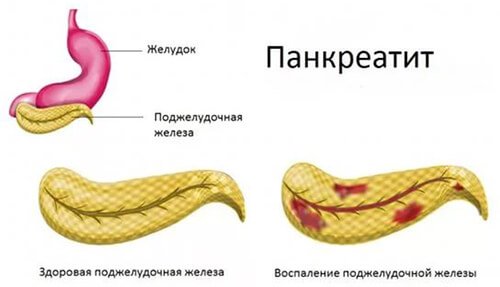
Что такое острый панкреатит
Острый панкреатит (син. воспаление поджелудочной железы) — воспалительный процесс в поджелудочной железе. Вызвать подобное расстройство может большое количество разнообразных причин, однако в основе лежит агрессивное влияние активных ферментов на орган, что приводит к возникновению специфических признаков, в том числе нестерпимой боли в области живота.
Главными предрасполагающими факторами, ведущими к возникновению заболевания, принято считать передозировку лекарственными препаратами, тяжелое отравление химическими веществами и травмирование передней стенки брюшной полости.
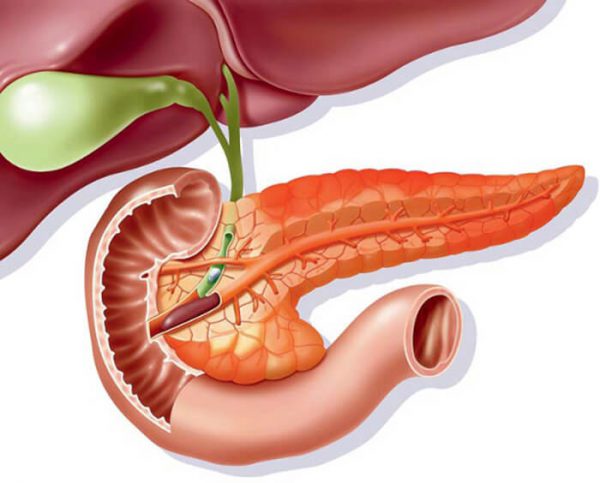
Симптомы острого панкреатита — возникновение нестерпимой боли в области левого или правого подреберья. Основное проявление дополняют отсутствие аппетита, тошнота и рвота, частый жидкий стул и признаки интоксикации организма.
Диагностика основана на проведении ряда лабораторных и инструментальных обследований. Очень важен тщательный физикальный осмотр.
В лечении острого панкреатита ограничиваются применением консервативных методов — соблюдением щадящего рациона и пероральным приемом лекарственных веществ. Вопрос о хирургическом вмешательстве решается в индивидуальном порядке.
Согласно общему классификатору заболеваний десятого пересмотра, на острый панкреатит отведен собственный шифр. Острый панкреатит имеет код по МКБ-10 — К85.
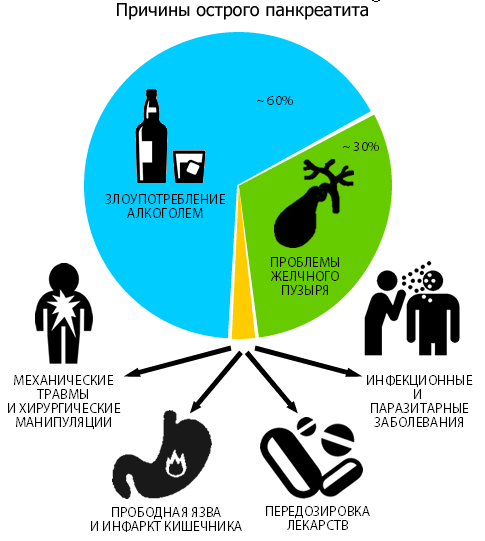
Причины острого панкреатита
Механизм развития или патогенез острого панкреатита подразумевает, что в норме поджелудочная железа образует неактивные ферменты, которые в дальнейшем мигрируют в кишечник, где активируются, что дает возможность желудку переваривать белки, жиры и углеводы. При развитии острого воспалительного процесса ферменты активируются раньше, т. е. в самой поджелудочной железе. Включается механизм переваривания собственной ткани с последующим увеличением размеров железы, формированием участков отечности и некроза.
В поджелудочной железе происходят такие изменения:
- усиление тонуса сфинктера;
- нарушение процесса оттока секрета;
- возрастание давления в мелких протоках;
- активация секреции поджелудочного сока и продуктов соляной кислоты;
- стимуляция продукции секретина;
- формирование и отложение конкрементов в железе;
- повышение активности паращитовидной железы.
Панкреатит развивается на фоне таких провокаторов:
- бесконтрольное применение медикаментов — антибиотики, сульфаниламиды, вещества тетрациклинового ряда и цитостатики, кортикостероиды и диуретики;
- тяжелое отравление организма красками, тяжелыми металлами, растворителями и иными токсическими веществами;
- протекание атеросклероза;
- развитие аневризмы аорты и тромбоза артерий;
- инфекционное или вирусное поражение тканей поджелудочной железы;
- неправильное введение эндоскопа в диагностических целях — происходит травмирование полости живота;
- патологии эндокринной системы, которые способствуют повышению концентрации кальция в крови и отложению его солей;
- желчнокаменная болезнь;
- нерациональное питание (длительное голодание с последующим потреблением большого количества жирной, копченой и острой пищи) — из-за влияния этого фактора не последнее место в терапии занимает диета при остром панкреатите;
- многолетнее распитие спиртных напитков и пристрастие к иным вредным привычкам;
- перенесенные ранее операции на поджелудочной;
- холецистит, гепатит и другие болезни гепатобилиарной системы;
- язвенная болезнь ДПК или желудка;
- гастриты любой этиологии;
- злокачественные или доброкачественные новообразования в ЖКТ;
- присутствие в истории болезни муковисцидоза или микоплазмоза;
- избыточная масса тела;
- тяжелая пищевая аллергия;
- паротит или ОРВИ;
- гемолитико-уремический синдром;
- гастродуоденит.
Провокаторами могут выступать врожденные аномалии развития поджелудочной железы и генетическая предрасположенность.
Основную группу риска составляют представители мужского пола и лица в возрастной категории от 30 до 50 лет.
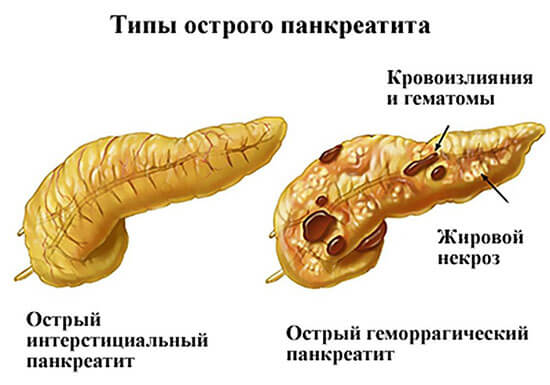
Классификация
В зависимости от формы протекания болезни специалисты из области гастроэнтерологии выделяют:
- острый отечный панкреатит — наблюдаются отечность и уплотнение тканей больного органа;
- острый геморрагический панкреатит — отличается наличием кровоизлияний и увеличением объемов поджелудочной железы;
- острый серозный панкреатит — деструкция или некроз некоторых участков органа;
- острый гнойный панкреатит — наиболее тяжелый вариант протекания болезни, поскольку происходит формирование гнойных очагов, заполненных экссудатом, что приводит к расплавлению тканей, нередко развиваются осложнения острого панкреатита, приводящие к летальному исходу.
Панкреонекроз или деструктивный панкреатит бывает:
- мелкоочаговый — очаги некроза небольших размеров:
- крупноочаговый — области деструкции обладают большими объемами;
- субтотальный — большая часть поджелудочной железы погибла;
- тотальный — подразумевает разрушение всего органа.
Классификация острого панкреатита по степени тяжести протекания:
- легкий — поражение органа минимально, а при своевременно начатом лечении прогноз имеет благоприятный характер;
- тяжелый — неизбежно приводит к формированию сложных последствий и хронизации патологического процесса.
Острый панкреатит симптомы
Главное клиническое проявление панкреатита — болевой синдром с локализацией в области левого, реже правого подреберья. Не исключается иррадиация болевых ощущений в такие области:
- лопатки;
- ключица;
- задние отделы нижних ребер.
Примерно через 4 суток острые болевые ощущения идут на спад, однако болезненность тупого характера может сохраняться на протяжении 2 недель.
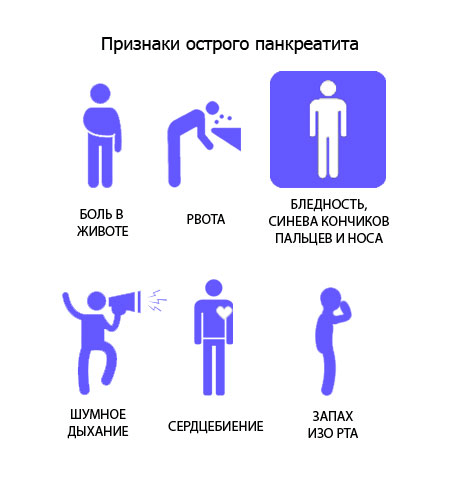
Дополнительные проявления:
- возрастание температурных показателей до 38 градусов и выше;
- вздутие верхней части передней стенки брюшной полости;
- чувство распирания кишечника;
- сильное похолодание кожных покровов;
- учащение сердечного ритма, пульса и дыхания;
- головные боли и головокружения;
- сильная слабость и быстрая утомляемость;
- ломота в теле;
- нарушение акта дефекации — жалобы на частый жидкий стул;
- бледность или, наоборот, потемнение кожи;
- тошнота с упорной рвотой, не приносящей облегчения — в рвотных массах могут присутствовать примеси желчи;
- снижение аппетита и чувство отвращения к пище;
- приступы тахикардии;
- сильнейший озноб;
- нарушение процесса отхождения газов;
- дрожь в конечностях;
- умеренно выраженная желтушность склер — крайне редко желтеет кожный покров.
Нередко отмечается присутствие специфических признаков. Это следующие симптомы острого панкреатита у взрослых или детей:
- ярко выраженная пульсация брюшной аорты;
- дыхательная недостаточность;
- нарушение функционирования печени, почек, легких и других жизненно важных внутренних органов;
- повышенная психическая возбудимость;
- эмоциональная нестабильность;
- спутанность сознания;
- кровоизлияния в области пупка;
- появление синюшных пятен на теле;
- напряжение брюшной стенки;
- функциональная кишечная непроходимость.
В случаях возникновения симптомов острого панкреатита необходима первая помощь:
- вызов бригады «Скорой помощи»;
- полный покой;
- положение сидя, нижние конечности должны быть прижаты к груди;
- строгий отказ от еды;
- прием внутрь четверти стакана жидкости примерно каждые 30 минут;
- приложить холод на проекцию поджелудочной железы со стороны спины.
Категорически запрещено давать любые лекарственные препараты, так как это вызовет трудности с установкой правильного диагноза.
Диагностика
Как осуществить грамотную диагностику, как лечить панкреатит и какие выписать препараты, знает врач-гастроэнтеролог. Основу диагностирования составляют инструментально-лабораторные исследования, которые обязательно должны дополняться манипуляциями, выполняемыми лично клиницистом.
Первый этап в установке окончательного диагноза:
- изучение истории болезни как пациента, так и его близких родственников — для поиска патологического предрасполагающего фактора или для подтверждения влияния отягощенной наследственности;
- сбор и анализ жизненного анамнеза;
- глубокая пальпация передней стенки брюшной полости — врач обращает внимание на реакцию пациента во время обследования левого или правого подреберья;
- оценка состояния кожи и склер;
- измерение температуры, пульса и сердечного ритма;
- детальный опрос — для установки первого времени возникновения и степени выраженности клинических признаков острого панкреатита у женщин и мужчин.

Лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови и урины;
- оценка активности панкреатических ферментов;
- ионограмма.
Наиболее информативные инструментальные процедуры:
- ультрасонография поджелудочной;
- рентгенография живота и нижних отделов грудной клетки;
- диагностическая лапароскопия;
- КТ;
- МРТ;
- ЭРХПГ;
- ЭКГ и ЭхоКГ — для исключения патологий сердца.
Острый панкреатит у детей и взрослых необходимо дифференцировать от следующих заболеваний:
- острое протекание аппендицита или холецистита;
- прободение язвы желудка или 12-перстной кишки;
- острая кишечная непроходимость;
- внутреннее кровотечение в ЖКТ;
- острый ишемический абдоминальный синдром.
Может потребоваться консультация кардиолога, эндокринолога, хирурга и педиатра.
Острый панкреатит лечение
В случае подтверждения диагноза необходима госпитализация и обеспечение пациенту полного покоя. Главные цели консервативной терапии:
- купирование болевых ощущений;
- снижение нагрузки на больной орган;
- активация механизмов самовосстановления поджелудочной железы.
Пациентам назначают такие препараты:
- спазмолитики;
- ингибиторы протеолиза;
- дезинтоксикационные вещества;
- антибактериальные препараты;
- ферменты и антиоксиданты;
- витамины и минеральные комплексы.
Лечение острого панкреатита медикаментами включает:
- новокаиновые блокады;
- инфузии солевых и белковых растворов;
- антациды;
- ингибиторы протонного насоса.
Больным показаны холодные компрессы на область проекции поджелудочной железы.

Не последнее место в терапии занимает питание при остром панкреатите. Надо соблюдать такие правила:
- первые 3–5 суток с момента начала приступа необходимо лечебное голодание;
- со 2 дня разрешено потребление щелочных вод без газа в объемах до 2 литров в сутки;
- с 5 дня разрешены жидкие каши (за исключением пшеничной) на водной основе;
- на 6 сутки в рацион включают овощные первые блюда, обезжиренную кисломолочную продукцию, чай и диетические сорта рыбы;
- вся пища должна быть теплой и полужидкой консистенции.
Полный перечень того, что можно есть, примерное меню и рекомендации касательно приготовления блюд предоставляет только лечащий врач.
Если терапия медикаментами не дала результатов, обращаются к хирургическому вмешательству. Показания к операции:
- формирование конкрементов в желчных протоках;
- скопление большого количества жидкости в поджелудочной железе или в окружающих орган тканях;
- обнаружение во время диагностики участков некроза, кист и абсцессов.
Лечение острого панкреатита хирургическим путем возможно такими методами:
- эндоскопическое дренирование;
- марсупиализация кисты;
- цитостогастростомия;
- некрэктомия;
- резекция поджелудочной железы.
Послеоперационная терапия включает прием лекарственных препаратов и соблюдение правил, которые содержит диета при остром панкреатите.
Возможные осложнения
Особенность заболевания в том, что панкреатит имеет ранние и поздние последствия. Первая категория включает такие состояния:
- гиповолемический шок;
- плеврит;
- дыхательная недостаточность;
- ателектаз легкого;
- печеночная и почечная недостаточность;
- нарушение работы сердечно-сосудистой системы;
- внутренние кровоизлияния;
- перитонит;
- психозы;
- формирование тромбов.
Поздние осложнения острого панкреатита развиваются спустя примерно 7–14 суток с момента развития болезни:
- сепсис;
- абсцессы;
- парапанкреатит;
- некроз поджелудочной железы;
- образование свищей и псевдокист;
- злокачественные опухоли.
Профилактика и прогноз
Чтобы не возникли признаки острого панкреатита, людям необходимо лишь придерживаться нескольких несложных профилактических рекомендаций:
- здоровый образ жизни;
- правильное и сбалансированное питание — соблюдение диеты при остром панкреатите выступает основой профилактики заболевания;
- рациональное применение медикаментов — разрешено пить только те препараты, которые выпишет лечащий врач;
- контроль над массой тела;
- своевременное выявление и лечение любых патологий, которые могут привести к воспалительному поражению поджелудочной железы;
- регулярное обследование в медицинском учреждении.
Симптомы и лечение у взрослых или детей — основные факторы, диктующие прогноз заболевания. Легкая форма болезни часто заканчивается благоприятно, а при тяжелом течении высока вероятность формирования последствий, нередко приводящих к смертельному исходу.
После лечения острого панкреатита, проведенного не в полной мере, могут возникать частые рецидивы болезни или переход заболевания в хроническую форму.
Если Вы считаете, что у вас Острый панкреатит и характерные для этого заболевания симптомы, то вам могут помочь врачи: гастроэнтеролог, терапевт, педиатр.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях:
Присоединяйтесь к нам ВКонтакте, будьте здоровы!
Источник
Но, прежде чем начать, ставим лайки и подписываемся на канал. Спасибо!
Хронический панкреатит код по МКБ 10 определяется как К 86. Это международная квалификация болезни, которая относится к нормативным документам и прописывается пациентам с хроническим панкреатитом. Цифра 10 указывает на то, что Всемирная организация здравоохранения пересматривала эту квалификацию 10 раз.
Коды заболевания указывают на этиологию их развития. Если болезнь спровоцировал алкоголизм, заболевание относится к подразделу К 86.0. Хроническое течение с постоянным воспалением поджелудочной железы, который спровоцировали другие факторы и не системное употребление алкоголя имеет определение К 86.1.
Механизм развития и особенности
Поджелудочная железа вырабатывает инсулин и пищевые ферменты. Они начинают активно расщеплять пищу при попадании в двенадцатиперстную кишку.
Если происходит нарушение оттока ферментов из поджелудочной железы и они не попадают в кишку, они начинают переваривать ткани железы, приводя орган к разрушению. При расщеплении происходит выделение токсинов, которые через кровоток попадают в организм и начинают негативно воздействовать на другие органы.
Опасность заболевания в том, в очагах повреждения начинается образование рубцовой или жировой ткани. Происходит нарушение работы железы, выработка ферментов и инсулина в необходимом количестве прекращается. Начинаются воспалительные процессы в поджелудочной железе, которые вызывают осложнения и провоцируют развитие у человека сахарного диабета или рака. Из-за разрастания в органе рубцовой ткани появляется панкреонекроз, который может распространяться практически по всей площади органа.
Если у пациента хронический панкреатит, ему выставляют диагноз К 86.
Причины возникновения панкреатита
Хронический панкреатит чаще встречается у людей среднего и пожилого возраста. Заболеванию больше подвержены женщины. Болезнь может иметь первичный или вторичный характер, а также развиться на фоне заболеваний, связанных с пищеварительной системой. Спровоцировать развитие хронического панкреатита могут:
- холецистит;
- энтерит;
- язва желудка;
- атеросклероз сосудов поджелудочной железы;
- вирусный гепатит;
- брюшной тиф;
- инфекционный паротит;
- гастрит.
Часто в хроническую форму переходит острый панкреатит.
Панкреатит может быть медикаментозным, алкогольным, гнойным, геморрагическим.
Важно выяснить причину появления заболевания, чтобы врач назначил качественное лечение.
Спровоцировать болезнь могут следующие факторы:
- нарушения в режиме питания;
- злоупотребление острой и жирной пищей;
- злоупотребление алкоголем;
- авитаминоз;
- интоксикация организма;
- грибковые заболевания;
- нарушения обмена веществ;
- осложнения после хирургических операций.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Классификация заболевания — панкреатит
Разработана классификация хронического панкреатита для точной постановки диагноза, выявления причин заболевания и более эффективного подбора лекарственных препаратов.
Реактивный
Самой легкой формой заболевания является реактивный панкреатит. Он возникает при регулярном переедании, если пациент злоупотребляет жирной пищей или часто принимает алкогольные напитки. Часто болезнь провоцируют проблемы с ЖКТ. Для реактивного панкреатита характерны следующие симптомы:
- острая боль с левой стороны в области ребер;
- тошнота;
- приступы икоты;
- желудочные спазмы;
- озноб;
- во время приступов липкий пот;
- вздутие живота;
- сухость во рту;
- белый налет на языке;
- гипертермия;
- метеоризм;
- появление одышки.
Алкогольный
На начальной стадии заболевания алкогольный панкреатит практически не имеет симптомов. Поэтому часто пациенты обращаются за врачебной помощью, когда начинаются серьезные осложнения заболевания. В поджелудочной железе появляются пробки, которые провоцируют развитие отека и воспалительных процессов. Белковые пробки вызывают застой жидкости, которая выпадает в осадок в виде солей кальция. Со временем они превращаются в камни.
Разрастаясь, камни нарушают отток ферментов, вызывая в железе очаги воспаления. Происходит рост фиброзной ткани, которая вызывает сильные боли и нарушает правильное функционирование органа. Это вызывает язву желудка и двенадцатиперстной кишки, колит, воспалительные процессы в желчных протоках, появление сахарного диабета.
Органы разрушаются медленно и незаметно. Только по истечении длительного времени происходят патологические изменения, которые только прогрессируют.
Псевдотуморозный
Псевдотуморозный, или предопухолевый панкреатит связан с неравномерной гипертрофией поджелудочной железы. Появляется злокачественная опухоль, которая удаляется только хирургическим путем. Для данного вида заболевания характерны следующие симптомы:
- сильная потеря веса и истощение;
- желтуха;
- пониженная эхогенность органа;
- нарушения в работе ЖКТ;
- проблемы с эндокринной системой;
- сильные боли, которые характерны для хронического панкреатита.
В железе активируются трипсин, фосфолипаза и другие ферменты, которые начинают разъедать ткань, приводя к гибели клетки органа и вызывая появление некрозов. Железа, чтобы избежать распада, уменьшает выработку ферментов, ограждая омертвевшие зоны соединительной тканью. Появляются кисты, которые активно растут при обострении заболевания. Железа воспаляется и отекает. Через 10-15 лет в органе наблюдается большое количество уплотнений, которые увеличивают поджелудочную в размерах.
Для псевдотуморозной формы характерны следующие симптомы:
- наблюдается обострение в виде интенсивных болей;
- появление механической желтухи;
- рвота и тошнота;
- при пальпации наблюдается увеличение железы;
- форма органа неоднородная;
- больной быстро теряет вес;
- в стуле наблюдается не переваренная клетчатка и мышечные волокна.
Панкреопатия
Панкреопатия развивается из-за недостаточной выработки ферментов в поджелудочной железе. Заболевание чаще всего наблюдается у детей. У взрослых его спровоцировать может избыточное или необычное питание. У людей пожилого возраста болезнь носит сосудистый характер. Проявляется панкреопатия следующими симптомами:
- боли в области левого подреберья;
- боли в области пупа;
- частая диарея;
- понижение аппетита.
При проведении УЗИ изменений чаще всего не выявляется. В анализах крови и мочи уровень ферментов снижен. В кале наблюдается не переваренный жир.
Диспанкреатизм
Диспанкреатизм характерен для детей. При нарушениях не выявляется морфологических изменений железы. Причинами заболевания могут быть стрессы, психические проблемы, инфекционные заболевания, нарушения в работе пищеварительной системы. Эта стадия заболевания предшествует развитию панкреатита при несвоевременном лечении.
Для заболевания характерны следующие симптомы:
- снижение аппетита или полное его отсутствие;
- тошнота даже при виде еды;
- рвота после еды;
- ноющая или тянущая боль в верхней части живота;
- жидкий стул со зловонным запахом и не переваренными жировыми компонентами.
Заболевание лечиться также, как и хронический панкреатит.
Лечение хронического панкреатита
Если у пациента выявлено заболевание поджелудочной железы, лечение назначает только врач, так как необходимо правильно подобрать комплекс лекарственных препаратов. Во время приступов больной должен соблюдать три правила: голод, холод и покой. В течение 3 суток при приступе необходимо полностью отказаться от пищи. Можно пить только чистую воду в неограниченном количестве. К области поджелудочной железы следует прикладывать грелку со льдом. Соблюдать постельный режим. Боль купировать обезболивающими препаратами. После приступа можно есть часто, но небольшими порциями.
При хроническом панкреатите показаны желчегонные и ферментные препараты:
- Фестал;
- Мезим Форте;
- Панкреатин;
- Вигератин;
- Дигестал;
- Креон.
Обезболивающие средства
Если сильный болевой синдром, для купирования боли врач может назначить следующие препараты:
- Метапин;
- Хлорозил;
- Фамотидин;
- Ранитидин;
- Нош-па;
- Баралгин;
- Папаверин.
Врач назначает антациды, которые необходимо принимать до 5 раз в сутки:
- Гастал;
- Алмагель;
- Фосфалюгель.
Возможно назначение анаболических стероидов:
- Нероболида;
- Ретаболида.
Одновременно с приемом препаратов больной должен придерживаться строгой диеты.
Видео — Хронический панкреатит
Профилактика панкреатита
Чтобы не спровоцировать заболевание, важно соблюдать следующие рекомендации:
- отказаться от алкоголя и курения;
- придерживаться специальной диеты;
- следить за весом. Ожирение может спровоцировать панкреатит;
- включить умеренные физические нагрузки;
- в рацион питания должны входить углеводы;
- продукты тушить, варить или запекать;
- кушать не менее 5 раз в день мелкими порциями;
- исключить острую и жирную пищу.
Здоровье поджелудочной железы напрямую связано с образом жизни человека. Люди, которые ведут активный образ жизни, правильно питаются, не злоупотребляют алкоголем в редких случаях могут заболеть панкреатитом.
Видео — Что можно при панкреатите: Диета и питание.
Источник


