Острый панкреатит и беременность
БЕРЕМЕННОСТЬ И ОСТРЫЙ ПАНКРЕАТИТ
Острый панкреатит — сложное полиэтиологическое заболевание, характеризующееся воспалительно- деструктивными изменениями поджелудочной железы.
КОД ПО МКБ-10
К85. Острый панкреатит.
К86. Другие болезни поджелудочной железы.
ЭПИДЕМИОЛОГИЯ
Среди острых заболеваний органов брюшной полости у беременных, острый панкреатит развивается относительно редко (один случай на 4000 родов). Острый панкреатит может развиться на любых сроках беременности, но чаще его наблюдают во второй половине (преимущественно у женщин, страдающих хроническим холециститом и имеющих избыточную массу тела). Заболевание протекает тяжело. МС от острого панкреатита возрастает с увеличением срока беременности. ПС составляет 38%.
КЛАССИФИКАЦИЯ
Выделяют:
· острый панкреатит;
· хронический панкреатит.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причина острого панкреатита у беременных — нарушение проходимости протока поджелудочной железы, вследствие чего происходит разрыв стенки протока и железы с последующим развитием патологического процесса в тканях.
Повреждение проходимости находится в прямой зависимости от степени нарушения функции жёлчных путей (закупорка камнем протока в области фатерова соска, дискинезия жёлчных путей, спазм или структура области сфинктера Одди, другие патологические состояния, вызывающие деформацию и сужение устья общего жёлчного и панкреатического протоков).
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) ОСТРОГО ПАНКРЕАТИТА ПРИ БЕРЕМЕННОСТИ
Диагностика острого панкреатита у беременных сложна. Клиническое течение болезни напрямую зависит от степени патологических изменений в поджелудочной железе. При остром отёке железы течение обычно более лёгкое, в случае геморрагического панкреонекроза — состояние больных крайне тяжёлое. Во время беременности чаще, чем вне её, возникают безболевые формы панкреатита, для которых характерны шок и симптомы поражения ЦНС. В большинстве случаев заболевание начинается остро, с внезапного появления опоясывающих болей в верхней части живота или в области подреберья. Боли могут быть постоянными или схваткообразными, прогрессирующими. Нередко они настолько сильные, что вызывают болевой шок или сосудистый коллапс. Возникновение болей связано с отёком или вовлечением в воспалительный процесс тканей самой железы, воспалением или отёком брыжейки и сальника, а также с надавливанием поджелудочной железой на солнечное сплетение. Приступы болей могут сопровождаться тошнотой, рвотой, повышением температуры, симптомом раздражения брюшины, а также вздутием, болезненностью и напряжением живота. У 40% больных возникает желтушность кожных покровов и склер. В ряде случаев заболевание сопровождается неврологическими симптомами, головной болью, спутанностью сознания.
ДИАГНОСТИКА ОСТРОГО ПАНКРЕАТИТА У БЕРЕМЕННЫХ
В клиническом анализе крови у больных острым панкреатитом определяют высокий лейкоцитоз со сдвигом формулы влево, отмечают повышение Ht. В биохимическом анализе крови отмечают развитие гипергликемии и гипокальциемии.
Ведущая роль в диагностике этого заболевания принадлежит определению ферментов поджелудочной железы. Так, через 8 ч после начала заболевания, уровень амилазы в крови значительно повышается и достигает максимальных значений через 24–36 ч (следует отметить, что повышение содержания амилазы в крови наблюдают не только при панкреатите, но и при нормально протекающей беременности, почечной недостаточности, паротите и заболеваниях желчевыводящих путей). Содержание липазы возрастает несколько позже и остаётся повышенным дольше, чем уровень амилазы. Снижение содержания кальция в сыворотке крови при динамическом исследовании свидетельствует о прогрессировании процесса.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
УЗИ. При остром панкреатите поджелудочная железа обычно увеличена в размерах, чаще пропорционально степени выраженности отёка. Эхогенность железы в фазе отёка снижается. При диффузном поражении неоднородность структуры железы выявляют во всех отделах. Расширение панкреатического протока чаще всего возникает при значительном отёке головки, приводящему к сдавлению его выводной части.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Острый панкреатит у беременной следует дифференцировать от острого холецистита, мочекаменной болезни, ПОНРП.
ЛЕЧЕНИЕ ОСТРОГО ПАНКРЕАТИТА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Лечение обострения хронического панкреатита складывается из тех же принципов, что и при остром панкреатите: обезболивание, рациональная диетотерапия, коррекция функции поджелудочной железы, устранение этиологических факторов — купирование воспаления в жёлчных путях.
ЦЕЛИ ЛЕЧЕНИЯ
Основные лечебные мероприятия у больных острым панкреатитом. · Предотвращение и лечение шока. · Адекватное обезболивание. · Профилактика и лечение инфекции. · Подавление панкреатической секреции.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Комплексную терапию при средней степени тяжести заболевания продолжают 7–10 дней, при тяжёлом течении — не менее 3 нед. Лечение беременных с острым панкреатитом проводят только в условиях хирургического стационара.
Рациональная терапия эффективна у 85% больных. При отсутствии эффекта от комплексной консервативной терапии, при наличии острой закупорки общего жёлчного протока камнем и развитии желтухи показано хирургическое вмешательство. Операцию проводят независимо от срока беременности, по возможности с её сохранением.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Для борьбы с интоксикацией применяют гемосорбцию и плазмаферез. Коррекцию кислородных нарушений проводят с помощью гипербарической оксигенации, по показаниям — ИВЛ.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ ОСТРОГО ПАНКРЕАТИТА У БЕРЕМЕННЫХ
При шоке в необходимом объёме проводят противошоковую терапию, вводят кортикостероидные гормоны.
Применяют спазмолитические препараты и болеутоляющие средства: дротаверин, платифиллин, эуфиллин© (аминофиллин). Также применяют эпидуральную анестезию. В целях предотвращения нагноения больным с панкреонекрозом назначают антибиотики.
Подавление функций железы достигают назогастральным отсасыванием желудочного содержимого каждые 4–6 часов.
С этой же целью назначают мексидол© (этилметилгидроксипиридина сукцинат), сантестатин, соматостатин; исключают приём препаратов и пищевых продуктов (режим голода и жажды) на срок не менее 7 сут. Для снижения гипертензии в протоках поджелудочной железы и устранения их дискинезии вводят метоклопрамид. Для уменьшения кислотности желудочного содержимого назначают антациды: алмагель© (Алгелдрат+-Магния гидроксид), фосфалюгель© (алюминия фосфат), магния карбонат, магния оксид). Для нормализации функции поджелудочной железы — пищевые добавки (панкрамин), гомеопатические средства (мамордика композитум), для воздействия на микрофлору кишечника — пробифор© (бифидобактерии бифидум).
СРОКИ И МЕТОДЫ РОДОРАЗРЕШЕНИЯ
Родоразрешение при доношенной или недоношенной беременности проводят через естественные родовые пути с использованием адекватного обезболивания (перидуральная анестезия). Кесарево сечение проводят в исключительных случаях и по абсолютным акушерским показаниям, в связи с высоким риском развития инфекционных осложнений.
Источник
Воспаление поджелудочной железы, которое называют панкреатитом, можно охарактеризовать как одно из самых грозных заболеваний ЖКТ. Лечение заболевания сложное и длительное. Оно заключается в приеме препаратов и строжайшей диете, иногда возникает потребность в хирургическом вмешательстве. Панкреатит может сильно осложнить течение беременности в первом триместре, а если у женщины будет диагностирована острая форма, то процесс вынашивания малыша может и вовсе прерваться. Чем грозит диагноз «панкреатит» женщине в особом положении, можно ли лечить панкреатит при беременности традиционными препаратами, какие могут быть осложнения?
Период беременности и панкреатит
Начнем с того, что же такое панкреатит. С медицинской точки зрения, под термином «панкреатит» подразумевается группа нарушений и симптомов, которые развиваются на фоне дисфункции поджелудочной железы воспалительной природы.
Механизм поражения органа заключается в следующем: поджелудочная железа все время синтезирует огромное количество пищеварительных ферментов, которые в норме направляются в двенадцатиперстную кишку и отвечают за переваривание пищи. Если в работе органа происходит сбой, ферменты вместо того, чтобы выполнять свои функции, остаются в железе и начинают ее разрушать (орган переваривает сам себя).
Однако кроме разрушения поджелудочной железы, происходит отравление всего организма токсинами, которые образуются в процессе неправильной деятельности ферментов. В итоге, полностью нарушается процесс пищеварения, происходит системное отравление мозга, печени, легких и почек. Поэтому очевидно, что панкреатит на ранних сроках гестации является крайне нежелательным и опасным процессом, который может привести к прерыванию беременности.
Также воспаление поджелудочной железы можно назвать развитие у женщины и малыша дефицита полезных веществ в результате неполноценного усвоения пищи и рвоты. Это приводит к замедлению внутриутробного развития, а в худшем случае — к внутриутробной гибели плода.
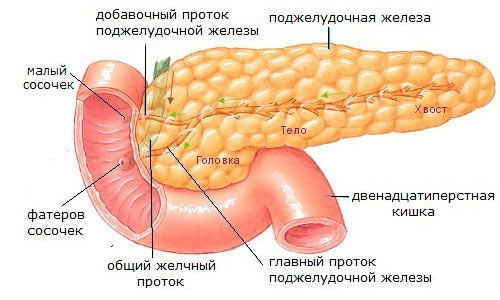
Формы панкреатита у беременных
Отдельное внимание следует уделить форме панкреатита. Если болезнь протекает остро, риски, связанные с панкреатитом значительно выше. Как правило, острое воспаление поджелудочной железы несовместимо с первыми неделями беременности. Что касается хронического панкреатита, то прогноз более благоприятный, поскольку существенного негативного влияния на малыша панкреатит не оказывает.
Острый панкреатит при беременности
Острое воспаление поджелудочной железы — редкое явление в гестационном периоде. Но при этом данное состояние крайне опасное и может значительно осложнить течение беременности.
Острая форма болезни заключается в нарушении проходимости протока органа с последующим разрывом стенок протока и стремительном разрушении клеток органа. На фоне таких процессов наблюдается полное нарушение пищеварения и дисфункция большинства систем организма.
Лидирующая причина такого состояния беременной женщины — патологии желчного пузыря. Ситуацию усугубляет резкое ухудшение самочувствия женщины и плода (в результате панкреатита ухудшается обеспечение плода полезными веществами).
Острый приступ панкреатита при беременности отличается стремительным развитием, поэтому трудностей с диагностикой не возникает. У женщины внезапно развивается сильный болевой синдром, локализирующийся в левом подреберье. Боль может растекаться по всему животу и спине. Кроме того, у женщины повышается температура тела и возникают диспепсические явления — рвота, понос, тошнота.
Тем не менее, неспецифичность симптомов может вводить в заблуждение, поэтому нередки случаи проведения лечения кишечной инфекции и других расстройств пищеварения вместо панкреатита. По этой причине тошнота и боли в животе должны побуждать женщину к обращению за медицинской помощью. Врачи на основании биохимических анализов смогут точно поставить диагноз и предотвратить осложнения.
Важно! Лечение острого панкреатита на ранних сроках беременности проводят только в хирургическом стационаре. Длительность лечения зависит от степени панкреатита и может составлять от 7 дней до трех недель.

Хронический панкреатит и беременность
Нередки случаи, когда острый панкреатит не был полноценно вылечен и перешел в хроническую форму. Порой больные даже не догадываются об этом.
Если у женщины на момент беременности протекает хронический панкреатит в скрытой форме, его обострение может вызвать множество факторов. Как правило, обострение панкреатита при беременности проявляется в первом триместре, но симптомы патологии часто воспринимают как признаки беременности. Это утренняя тошнота, отвращение к еде, дискомфорт в животе. Часто симптомы могут вовсе отсутствовать.
Тем временем панкреатит вызывает проблемы с усвоением витаминов, белков и жиров. У женщины вначале нарушается стул, снижается вес, учащаются приступы рвоты. Далее развивается дисбактериоз, гиповитаминоз, пищевая аллергия. Могут быть тупые боли опоясывающей локализации.
Особенно тяжело протекает беременность при панкреатите и холецистите (воспаление желчного пузыря). Если состояние обременено еще и наличием камней в желчном, состояние женщины постоянно ухудшается. В случае закупорки желчного протока может потребоваться экстренная операция. Без лечения и коррекции диеты женщина ослабевает, у нее снижается гемоглобин, появляются сонливость и апатия. Негативно сказывается панкреатит и на малыше: в условиях дефицита полезных веществ малыш начинает отставать в развитии и росте.

Почему развивается панкреатит во время беременности
Манифестирует панкреатит всегда в острой форме. Спровоцировать такой патологический процесс могут многие факторы, а именно:
- холецистит (основная причина);
- кишечная инфекция;
- медикаментозная интоксикация;
- длительное употребление алкоголя;
- оперативное вмешательство на внутренние органы в анамнезе.
К счастью, острый панкреатит при беременности встречается редко. Значительно чаще наблюдается панкреатит в хронической форме, который склонен к обострению. Стать причиной ухудшения состояния поджелудочной железы с хроническим панкреатитом при беременности может:
- несоблюдение рационального питания (много жирной пищи в меню, переедание или длительные голодовки);
- нехватка белковой пищи;
- дефицит витаминов;
- аллергические реакции;
- патологии ЖКТ;
- бактериально-вирусные заболевания:
- проблемы с обменом веществ.
Важно! Обострению хронического панкреатита при беременности способствует давление матки с плодом на внутренние органы и последующее нарушение пищеварения.
Панкреатит при беременности — симптомы
Панкреатит имеет определенные симптомы при беременности:
- Нарастающие приступы тошноты и рвоты, которые часто принимают за проявления токсикоза.
- Беспричинное повышение температуры до отметки 37,5⁰С.
- Тяжесть в верхнем сегменте живота и левом подреберье. Ноющая боль постепенно становится острой и пульсирующей.
- Учащение дефекации, стул чаще жидкий и блестящий за счет большого количества непереваренных жиров.
- В животе постоянно слышно урчание и бульканье.
- Присутствует отвращение к пище.
- Часто возникают проблемы со сном.

Методы диагностики панкреатита у беременных
Диагностикой панкреатита у беременных женщин занимается гастроэнтеролог. При первичном осмотре проводится пальпации внутренних органов, а потом врач составляет список необходимых лабораторных исследований. Это могут быть следующие анализы:
- Биохимия крови.
- ОАК, ОАМ.
- Копрологическое исследование.
Вспомогательный диагностический метод — УЗИ. Специалист визуально оценивает состояние тканей поджелудочной железы, желчного пузыря и печени. Проводят исследование натощак.
Панкреатит при беременности — лечение
Острый или хронический панкреатит в стадии обострения лечат в стационаре. Первые трое суток женщине показан голод. Далее, в тяжелых случаях, когда женщина не может самостоятельно принимать пищу, проводят парентеральное питание. После стабилизации состояния и улучшения аппетита, женщину переводят на диетическое пероральное питание. В дальнейшем тактику лечения выстраивают с учетом тяжести процесса.
Лечение панкреатита таблетками при беременности зависит от формы панкреатита и сопутствующих патологий.
Медикаментозная терапия:
- спазмолотики — Дротаверин, Новокаин; Папаверин;
- ингибиторы протонной помпы — Омез, Рабимак;
- антиферметные лекарства — Гордокс, Пантрипин.
- ферменты (назначают вне обострения) — Мезим, Панкреатин.
Важно! Режим дозирования и длительность приема любых препаратов от панкреатина подбирает только врач.
При образовании кист в поджелудочной проводят их хирургическое удаление. В период беременности операцию не проводят и откладывают вмешательство на послеродовой период.
Особых показаний к кесареву сечению при панкреатите у беременных женщин нет. Удовлетворительное состояние будущей роженицы позволяет малышу появится на свет естественным путем.
Панкреатит у беременных: диета
Рацион расширяют постепенно, добавляя легкие блюда с преобладанием белков и углеводов. При беременность диета при панкреатите предполагает:
- Шестиразовое питание маленькими порциями.
- Отказ от жирных и острых блюд.
- Увеличение продуктов с повышенным содержанием белков.
- Дополнительный прием поливитаминов.
- Ограничение сладких блюд.
- Употребление пищи и жидкости только в теплом виде.
- Приготовление продуктов щадящим методом (варка, запекание, тушение).
Питание при панкреатите проходит по диете №5.
Список разрешенных продуктов:
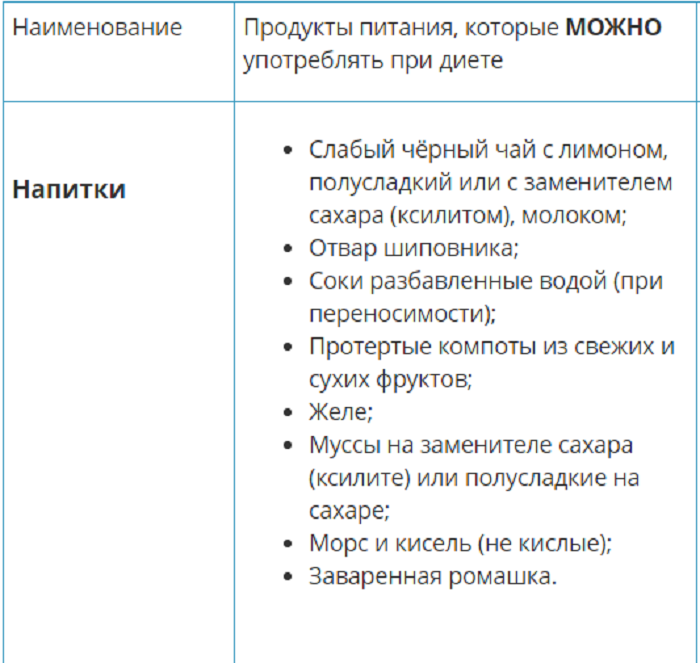








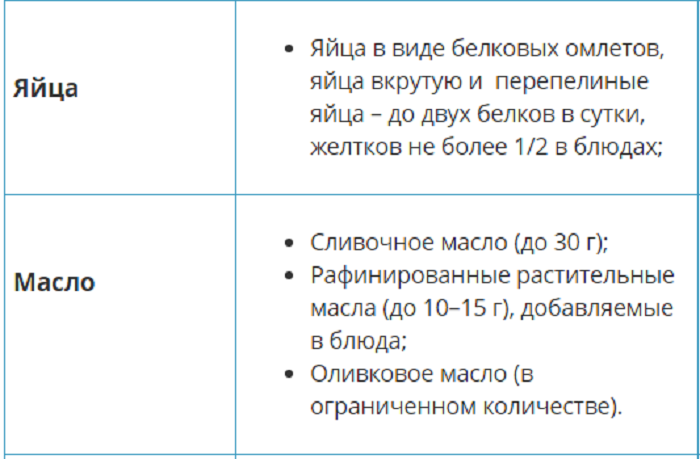



Панкреатит при беременности — осложнения
Панкреатит без лечения может вызывать необратимые изменения в поджелудочной железе и негативно влиять на общее здоровье женщины.
К числу вероятных осложнений относятся:
- Запоры, сменяющиеся диареей.
- Отвращение к пище.
- Тромбоз селезеночной вены.
- Сахарный диабет.
- Гепатоз.
- Кистозные новообразования в органе.
- Абсцесс поджелудочной железы.
- Усугубление токсикоза.
- Стремительное похудение до 7 кг в месяц.
На заметку! Во втором триместре панкреатит не оказывает никакого влияния на развитие малыша, поэтому не так опасен, как в 1 триместре.
Панкреатит при беременности — отзывы
Анна: «У меня панкреатит появился еще до беременности в результате камня в желчном пузыре. Врач сразу настроил на строгое соблюдение диеты во время беременности. Поначалу досаждала сильная тошнота, но может это и сама беременность вызвала. Если не нарушала диету, болей и рвоты не было. Правда, пару раз не удержалась и наелась жареной картошки, врач долго ругал. В общем, особых осложнений не было, родила вполне здорового малыша. Зря только страшилок в интернете начиталась и переживала всю беременность.»
Наталья: «Где-то на 14 неделе беременности попала в больницу с пищевым отравлением, но в итоге поставили панкреатит. Меня жутко тошнило и сильно болел желудок, чуть в обморок не падала. Две недели капельниц и строжайшей диеты. Сейчас чувствую себя хорошо, аппетит восстановился. Приходится пить ферменты и следить за режимом питания. Болезнь, конечно же, неприятная и омрачает беременность, но жить можно. Теперь пью витамины и стараюсь не нарушать диету.»
Видео: Панкреатит при беременности: что делать?
Источник
Беременность для женщины является нормальным физиологическим процессом, но рост и развитие плода повышает нагрузку на весь организм. Панкреатит при беременности сложно диагностируется, поскольку симптоматика имеет большую схожесть на проявление токсикоза беременных.
Это заболевание характеризуется воспалительным процессом в поджелудочной железе. Нарушение работы в органе приводит к неправильной выработке ферментов для переваривания еды, а также к сбоям синтеза гормона инсулина, который является крайне важным компонентом для регулирования уровня глюкозы в организме беременной женщины.
Панкреатит проявляется в нескольких режимах:
- Острый вид сопровождается выраженными болями в области поврежденного участка железы, тошнота, возможна рвота. Температура тела повышается, иногда проявляется слабая желтушность глазного белка. Пациент также может ощущать симптоматику диспепсического характера.
- Хронический вид сопровождается периодами обострения и купирования недуга. Медленно формируется недостаточность органа, поскольку поврежденные участки железы замещаются тканью соединительной природы. Поэтому полноценный ферментный синтез восстановить невозможно, что приводит к нарушению общей работы пищеварительного тракта.
Лечебная терапия данного заболевания основана на применении диеты с медикаментозными препаратами.
Важно! Появление этого недуга у женщины в положении осложняет протекание беременности и требует постоянного наблюдения медиков, поскольку недостаток полезных микроэлементов может стать причиной развития патологии у будущего ребенка.
Можно ли беременеть при панкреатите?
 Любые нарушения в работе поджелудочной железы никак не сказывается на возможности женщины забеременеть.
Любые нарушения в работе поджелудочной железы никак не сказывается на возможности женщины забеременеть.
Исключением могут стать только очень тяжелые формы этого заболевания, когда наблюдается сильная истощенность всего женского организма. Поэтому ответ на вопрос можно ли беременеть при панкреатите – однозначен, заболевание не может считаться причиной бесплодия.
Женщине следует обязательно обследоваться до беременности и пройти необходимую терапию для достижения стойкой ремиссии панкреатита.
Требование стойкой ремиссии для зачатия младенца обусловлено несколькими причинами:
- в период вынашивания плода организм женщины подвергается увеличенной нагрузке, поэтому вероятность активизации всех хронических заболеваний значительно увеличивается;
- лечение панкреатита при беременности обуславливается приемом достаточно большого количества медикаментов, которые могут оказывать негативное влияние на развивающийся плод или попросту запрещены к приему беременным женщинам.
Справка! При планировании малыша женщинам с заболеваниями поджелудочной железы следует проконсультироваться с гинекологом, при необходимости пройти обследование и терапевтический курс лечения.
 Если будущая мама имеет заболевания, как панкреатит или ферментная недостаточность – ее обязательно ставят на учет к специалисту и весь период вынашивания плода внимательно наблюдают за состоянием, как мамы, так и младенца.
Если будущая мама имеет заболевания, как панкреатит или ферментная недостаточность – ее обязательно ставят на учет к специалисту и весь период вынашивания плода внимательно наблюдают за состоянием, как мамы, так и младенца.
Поскольку правильное поступление всех необходимых веществ напрямую влияет на полноценное формирование эмбриона, женщине необходимо регулярный приток всех микроэлементов и компонентов из питания.
Но острый панкреатит при беременности требует соблюдения очень строгой диеты, в этот период также запрещен прием витаминных комплексов. Поэтому при планировании беременности очень важным моментом становится полноценное купирование недуга.
Важно! Беременной женщине с хронической формой панкреатита следует придерживаться щадящего типа питания, которое будет максимально легким и полезным. Это благоприятно скажется на здоровье малыша и мамы, поскольку маложирные виды мяса, рыбы, множество овощей и сложных углеводов, а также отсутствие синтетической и жирной пищи — является основой правильного питания для человека.
Симптомы панкреатита при беременности
Симптомы панкреатита при беременности зависят от формы заболевания. Острое воспаление характеризуется возникновением резких болей в области желудка, возможны прострелы в районе сердца по типу стенокардии. Болевой синдром чаще всего проявляется с опоясывающим эффектом – с переходом на поясницу. Болевой припадок может проявляться с различной силой и зависит от области поражения железы.

Хроническая форма воспаления характеризуется несколькими видами развития панкреатита:
- Бессимптомное течение. Этот период выделяется отсутствием клинических признаков, поэтому распознавание и лечение заболевания осложнено.
- Диспепсический вид болезни проявляется сбоями в работе пищеварительного тракта, тошноты (со рвотой, или без нее), нарушения работы перистальтики кишечника, вздутия живота, а также потеря аппетита с похудением.
Иногда встречается сочетание двух типов панкреатита заболевания.В периоды, когда происходит обострение недуга, женщина в положении может отметить такие признаки развития панкреатита:
- тошнота, которая на фоне токсикоза первого триместра беременности не вызывает подозрений;
- возможно небольшое повышение температуры тела до 37,5С;
- ощущение тяжести в левом боку и в области желудка. С развитием болезни боль усиливается;
- появляются диспепсические нарушения в виде диареи, метеоризма, а также потери аппетита.
Справка! Во время панкреатита общее самочувствие беременной женщины плохое, сопровождается потерей аппетита и веса. Поэтому следует применять лечебные мероприятия для снижения выраженности симптомов и лечения заболевания.
Что делать при воспалении поджелудочной железы будущей маме?
Появление острых симптомов заболевания требует немедленного осмотра специалиста. Если будущая мама раньше не страдала панкреатитом, а проявления имеют резкий характер, в редких случаях может потребоваться инвазивное вмешательство. В качестве лекарственной терапии используют внутривенные вливания, которые снижают концентрацию ферментов и снимают воспалительные процессы.
Справка! Хроническое течение панкреатита негативно сказывается на выведении желчи, поэтому доктор назначает прием препаратов для нейтрализации желчного застоя.
 Если беременная женщина не в первый раз страдает панкреатитом, а проявления недуга незначительны – будущая мама зачастую знает, что делать, поэтому может провести необходимые меры для улучшения состояния.
Если беременная женщина не в первый раз страдает панкреатитом, а проявления недуга незначительны – будущая мама зачастую знает, что делать, поэтому может провести необходимые меры для улучшения состояния.
Но любой лекарственный препарат должен обязательно быть одобрен лечащим врачом, поскольку достаточно большое количество лекарственных препаратов не используется в терапии беременных женщин.
Специалист проинформирует, как лечить панкреатит при беременности, назначит лекарственную терапию, исходя из проявления симптомов и индивидуальных особенностей организма женщины.
Терапия включает в себя:
- препараты для снятия болевого синдрома;
- спазмолитики;
- антибиотики на основе пенициллина (для тяжелых форм заболевания).
При соблюдении всех лечебных рекомендаций будущая мама сможет наладить правильную работу желудочно-кишечного тракта. Можно ли беременным использование народных методов лечения? Такая терапия не практикуется в связи с отсутствием исследований влияния лечения на плод.
Диета
Очень важным пунктом лечения панкреатита у беременных является строгая диета, чаще всего она составляется лечащим врачом.

Основные принципы питания заключаются в здоровом и щадящем меню.
- Достаточное количество белка в виде мяса или рыбы, яиц, кефира и творога. Все продукты должны иметь низкий процент жира!
- Свежий хлеб не используется, только «вчерашний» или сухарики.
- Полностью запрещается употребление острой и жирной еды, сильно ограничивается соль. Из рациона убираются некоторые сырые овощи, из фруктов разрешены сладкие груши и яблоки. Также не используется консервация, различные копчености и кислые продукты.
- Приготовление еды происходит с помощью варки, запекания или паровым способом.
- Многоразовое питание небольшими порциями.
- Иногда необходимо принимать пищу в перетертом виде.
При правильном подходе хронический панкреатит у беременных не влияет на развитие плода.
Хирургические методы лечения
 Инвазивное вмешательство происходит только в том случае, если болезнь перешла в стадию острого продуцирования гноя – абсцесс и флегмона поджелудочной железы.
Инвазивное вмешательство происходит только в том случае, если болезнь перешла в стадию острого продуцирования гноя – абсцесс и флегмона поджелудочной железы.
Оперативное вмешательство нуждается в прерывании беременности, поэтому в 1 триместре производится аборт, а после 35 недели вынашивания младенца предлагают досрочные роды.
Такой вариант лечения панкреатита определяет врач, исходя из клинической картины развития болезни и прямой угрозы жизни будущей мамы.
Могут ли быть последствия для ребенка?
Панкреатит во время беременности в тяжелой форме может послужить причиной обезвоживания, а также недостатка необходимых питательных веществ и минеральных компонентов. Постоянные рвотные позывы истощают запасы электролитов и витаминов, которые необходимы для правильного развития малыша.
В крайних случаях тяжелые формы панкреатита могут привести к таким последствиям:
- выкидыш;
- патология плаценты (отслойка);
- кровотечения маточной природы;
- роды раньше положенного срока;
- гибель плода;
- осложнения инфекционной природы.
Справка! Беременность настроена таким образом, что младенец питается материнскими запасами, поэтому истощение начнется в первую очередь у женщины. Сильная слабость матери может навредить развитию малыша.
Хроническая форма заболевания имеет высокие шансы не проявлять себя весь период беременности, поскольку будущая мама стремится наладить правильное питание и режим дня. Но женщине необходимо отслеживать состояние своего здоровья с помощью сдачи анализов, поскольку бессимптомная форма панкреатита может продолжать пагубно влиять на организм.
Например, нарушение синтеза инсулина негативно скажется на развитии будущего малыша, поэтому следует уведомлять гинеколога обо всех симптомах, а при возникновении любой патологии – вовремя пройти необходимую диагностику.
Полезное видео
Источник


