Острый деструктивный панкреатит симптомы
Панкреатит – серьёзное заболевание поджелудочной железы. Развитие боязни носит стремительный характер, что часто, особенно в случае промедления с лечением, чревато серьёзнейшими осложнениями. Острый деструктивный панкреатит или «панкреонекроз» – это осложнение острого панкреатита, возникающее вследствие развития воспалительного процесса в тканях поджелудочной железы, которое приводит к нарушению обменных процессов и отмиранию клеток этого органа.
Деструктивный панкреатит – тяжёлое и опасное заболевание, которое нередко приводит к летальному исходу.
Причины возникновения и развития болезни
Поджелудочная железа – важный и незаменимый орган, участвующий в пищеварительных процессах. Она производит три основных фермента:
- Липазу – отвечает за переваривание жиров, поступающих с пищей;
- Трипсин – отвечает за переваривание белков;
- Амилазу – отвечает за переработку углеводов.
Кроме того, орган производит гормоны, отвечающие за уровень сахара в крови человека.
Поджелудочная железа
Воспаление тканей поджелудочной железы, сужение либо закупорка панкреатических протоков приводит к тому, что пищеварительные ферменты не подпадают, как положено – в кишечник, а начинают свою пищеварительную активность в поджелудочной железе. В результате этого начинается процесс переваривания собственных тканей. Кроме того, этот «пищеварительный» процесс выходит за пределы самой поджелудочной железы и затрагивает окружающие ткани и органы. Эти же ферменты попадают и в кровоток, в результате чего происходит поражение сердца, печени, почек, головного мозга, лёгких.
Формы и стадии развития
Под воздействием повреждающих факторов происходит отмирание клеток и тканей или, иначе говоря, некроз. По характеру и локализации повреждений железы деструктивный панкреатит бывает:
- Мелкоочаговым;
- Среднеочаговым;
- Крупноочаговым;
- Тотально-субтотальным – поражены все отделы поджелудочной железы (головка, тело, хвост).
Далее, если вовремя не обратиться за помощью, происходит возникновение гнойных образований под действием бактериальных токсинов и развитие абсцесса, как самой железы, так и окружающих тканей, и внутренних органов.
Болезнь характеризуется тяжёлым течением и при неблагоприятных обстоятельствах может наступить смерть пациента. Это может произойти как в первые дни после начала приступа в результате отказа жизненно важных органов и систем организма («ранняя смерть»), либо на третьей-четвёртой неделе («поздняя смерть») – в результате возникновения гнойно-септических осложнений.
Развитие панкреатита
Болезнь имеет три стадии развития.
Первая – ферментативная
На этом этапе начинается некротическое изменение ткани поджелудочной железы. Этот процесс происходит в течение трёх суток и носит название ферментативной фазы заболевания. Панкреатические ферменты выходят из ацинарных клеток и под действием фермента фосфолипазы А происходит разрушение клеточных мембран с последующим проникновением внутрь клеток железы фермента липазы.
Вторая стадия – реактивная
Эта фаза длится со второй по третью неделю с момента начала заболевания. Дальнейшее развитие болезни зависит от реакции организма на очаги некротического поражения. На таком этапе исход зависит от того, происходит ли рассасывание перипанкреатического инфильтрата, либо происходит образование кист и дальнейшее нагноение.
Третья стадия – секвестрационная
Начинается эта фаза с третьей недели с момента возникновения приступа и длится до нескольких месяцев. На этом этапе происходит образование свищей и кист без дальнейших осложнений (стерильный панкреонекроз), либо происходит дальнейшее усугубление ситуации, то есть развивается инфицированная форма панкреонекроза.
Это чрезвычайно опасная ситуация, когда возникают абсцессы, желудочно-кишечные кровотечения, перитонит и сепсис. На этой стадии очень велика вероятность летального исхода.
Секвестрационная стадия панкреатита
Причины возникновения болезни
Возникновение и развитие этой смертельно опасной болезни обусловлено рядом причин, основными из которых являются чрезмерное увлечение крепкими алкогольными напитками и патологии жёлчного пузыря.
- Злоупотребление алкоголем. Это наиболее частая причина возникновения острого панкреатита. Как правило, возникает у людей, имеющих алкогольный стаж 5-15 лет, но не исключены случаи возникновения приступа после единичного случая употребления алкогольных напитков, в особенности в сочетании с жирной жареной пищей.
- Желчнокаменная болезнь. В этом случае панкреатит развивается по причине закупорки жёлчным камнем сфинктера Одди, в результате чего желчь попадает через панкреатические протоки в поджелудочную железу. Либо имеет место закупорка желчным камнем панкреатических протоков и ферменты поджелудочной железы, не имея возможности попасть в кишечник, активируются в самой железе.
Кроме этого, известен и ряд других причин возникновения деструктивного панкреатита.
- Неконтролируемый приём лекарственных средств;
- Инфекционные и вирусные заболевания;
- Врождённые дефекты поджелудочной железы;
- Травмы поджелудочной железы;
- Неудачно проведенные операции и послеоперационные осложнения;
- Наличие паразитов в организме;
- Отравление химическими веществами и укусы ядовитых насекомых.
Симптоматика
Симптомы острого деструктивного панкреатита появляются в скором времени после обильного застолья с большим количеством алкоголя и жирной жареной мясной пищей либо в ночное время.
Возникновение приступа острого панкреатита характеризуется:
- Появлением острой и нестерпимой боли вверху живота. Она может локализоваться в правой части живота – если поражена головка поджелудочной железы, в левой – если хвост, и в центре – если поражение затронуло тело поджелудочной железы. При тотально-субтотальном повреждении боли носят опоясывающий характер. Болевые ощущения не снимаются обезболивающими препаратами.
- Возникновением тошноты и рвоты. Приступы рвоты носят затяжной и мучительный характер. Сначала – это съеденная ранее пища, затем – желчь. После приступа рвоты облегчение не наступает.
- Наличием признаков метеоризма и появлением диареи, что обусловлено недостатком ферментов, которые не попадают в кишечник для обеспечения процессов пищеварения.
В результате интоксикации происходит обезвоживание организма. Пациент ощущает сухость во рту. Далее с развитием болезни может наблюдаться:
- Покраснение лица;
- Повышение температуры;
- Учащение пульса;
- Одышка;
- Появление синюшных пятен на животе и ягодицах в результате повреждения сосудов;
- Пожелтение склер глаз и желтушный цвет лица в результате нарушения оттока жёлчи;
- Возникновение чувства страха;
- Потеря сознания.
Диагностика
Острый деструктивный панкреатит не имеет чёткой клинической картины, его симптомы схожи с симптомами других форм. Вследствие этого необходимо проведение тщательного исследования и диагностики. При подозрении на острый панкреатит больного доставляют в стационар для проведения обследования и оказания экстренной помощи.
Целью диагностики является:
- Определение фазы заболевания и степени поражения организма;
- Своевременное обнаружение осложнений;
- Выявление причин заболевания.
С этой целью проводятся:
- Лабораторные исследования крови и мочи;
- УЗИ – для определения размеров поджелудочной железы, исследования её формы и контуров, выявление наличия жидкости в забрюшинном пространстве;
- Рентгенологическое исследование – выявляет степень вздутия кишечника;
- Диагностическая лапароскопия – для определения наличия кровяных скоплений в полости и кровоизлияний по бокам брюшины;
- Компьютерная томография и магнитно-резонансная томография – помогают выявить участки некроза, определить состояние других внутренних органов.
Лечение
Лечение проводится в условиях стационара и направлено на следующие цели:
- Ликвидация болевых ощущений;
- Снятие спазмов протоков поджелудочной железы и воспаления;
- Обеспечение стабильной работы сердца;
- Снятие последствий интоксикации;
- Профилактика воспалительных процессов.
Хирургическое вмешательство предпринимается в случае отсутствии эффекта от консервативного лечения.
Деструктивный панкреатит – тяжёлое заболевание. Оно характеризуется высоким процентом смертности и инвалидности. Во избежание неприятностей необходимо пересмотреть отношение к алкоголю, а также вовремя проходить обследование на предмет других заболеваний внутренних органов, которые могут спровоцировать приступ острого панкреатита.
Источник
 Острый деструктивный панкреатит
Острый деструктивный панкреатитОстрый деструктивный панкреатит представляет собой один из тяжелейших недугов, которые встречаются у человека при расстройствах функционирования поджелудочной.
Панкреатиты представляют собой комплекс недугов, при которых фиксируется появление и развитие острого воспаления в тканях органа, сопровождающееся возникновением деструктивных процессов, связанных с патразрушением структуры и целостности клеток железы. В процессе прогрессирования острого деструктивного панкреатита клеточной мембраны наблюдается заполнение свободного межклеточного пространства ферментами, синтезируемыми клетками поджелудочной, что вызывает самопереваривание тканей.
Общая характеристика и фазы прогрессирования острой деструктивной формы панкреатита
В случае прогрессирования в 15-20% случаев болезнь приобретает деструктивные формы острого панкреатита. При развитии острой формы деструктивного панкреатита смертность составляет до 30% случаев. В случае развития тяжелой формы недуга летальность может достигать 100%.
При остром деструктивном панкреатите максимальная летальность наблюдается в первую, третью и четвертую недели с момента начала развития заболевания в организме. Смерть пациента при остром деструктивном панкреатите на второй неделе прогрессирования недуга фиксируется реже всего. Летальный исход на этой стадии характерен для людей в пожилом возрасте. Неблагоприятный исход на второй неделе течения заболевания может наступить в случае развития недуга у человека с ослабленным организмом.
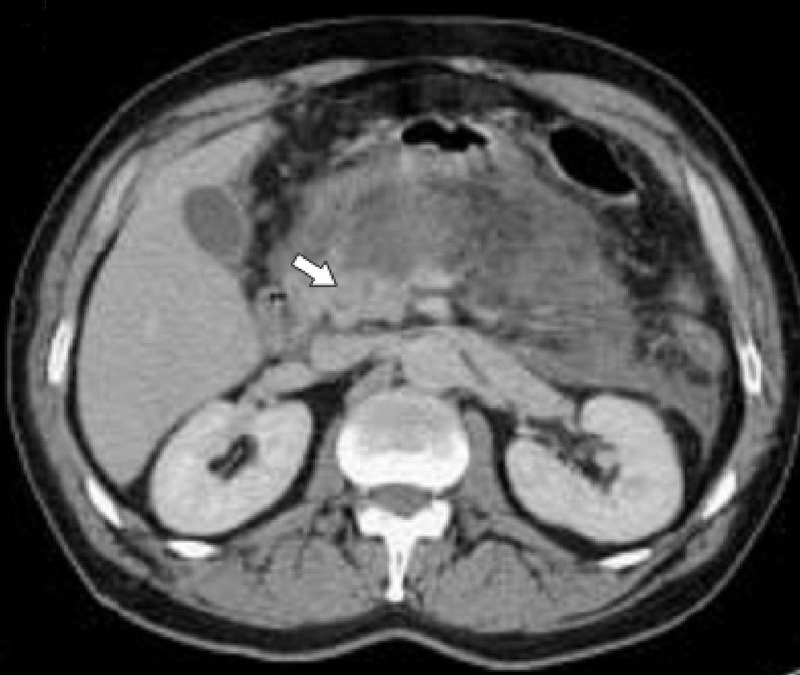 Компьютерная томография деструктивного панкреатита
Компьютерная томография деструктивного панкреатита
При прогрессировании острой формы деструктивного панкреатита выделяются несколько фаз, для которых характерно проявление определенных изменений в тканях поджелудочной и тканях, окружающих орган.
Фазы заболевания:
- Первая фаза острого деструктивного панкреатита носит название ферментативной. Длительность этой фазы составляет до 3 суток с момента начала развития болезни, при этом наблюдается формирование участков некроза тканей поджелудочной. В конце ферментативной фазы наблюдается светлый промежуток, при котором происходит снижение проявлений симптомов болезни и переход ферментативной фазы в реактивную.
- Вторая фаза острой формы деструктивного панкреатита носит название реактивной, как правило, эта фаза недуга регистрируется со второй недели развития нарушения. Реактивная фаза является промежуточной и носит название фазы перипанкреатического инфильтрата.
- Третья фаза острого деструктивного панкреатита носит название стадии секвестрации. Эта фаза развивается с третьей недели течения болезни.
Третья фаза острого деструктивного панкреатита в своем прогрессировании может иметь 3 типа развития событий.
Первое направление характеризуется процессом рассасывания перипанкреатического инфильтрата и наступлением выздоровления пациента, такое течение недуга наблюдается в 35% случаев выявления болезни.
У 1/3 пациентов, заболевших острым деструктивным панкреатитом, наблюдается прогрессирование асептической секвестрации, которая заключается в осуществлении процесса отторжения некротизированного участка от тканей органа, сохранивших свою жизнеспособность. В случае развития недуга в этом направлении происходит формирование парапанкреатической кисты без нагноений.
У 30-35% пациентов наблюдается прогрессирование септической секвестрации, при которой происходит формирование гнойных и септических осложнений. Этот вариант третьей фазы является наиболее опасным для здоровья и жизни человека.
Причины и симптоматика развития острой формы деструктивного панкреатита
В соответствии с данными, полученными в результате научных исследований, которые проведены в последнее время, основными факторами острого деструктивного панкреатита являются:
- алкогольсодержащие напитки;
- недуги, связанные с нарушениями в работе желчевыводящих путей;
- заражение глистами;
- травмы брюшины;
- интоксикации различного генеза.
 При первых подозрениях на панкреатит пациента следует немедленно госпитализировать
При первых подозрениях на панкреатит пациента следует немедленно госпитализировать
При наличии соответствующего опыта любой медик без особых трудностей способен выявить у пациента прогрессирование острого деструктивного панкреатита. Заболевание легко определяется по наличию триады признаков:
- Сильные боли в области эпигастрия.
- Возникновение регулярных рвотных позывов.
- Сильный метеоризм.
Болевые ощущения чаще всего возникают внезапно и имеют высокую интенсивность и силу, очень часто наблюдаются при употреблении жирной пищи или алкоголя при остром деструктивном панкреатите. Болевые ощущения могут сопровождаться шоком, потерей сознания и частыми рвотными позывами. Частая и изнуряющая рвота ведет к прогрессированию обезвоживания.
Помимо указанных признаков у человека наблюдаются симптоматика, характерная для общей интоксикации – это повышение температуры тела, возникновение озноба, тахикардии, одышки и цианоза слизистых оболочек организма больного.
Особенности ощущаемых болей находятся в полной зависимости от формы недуга и причин его возникновения. Основными особенностями проявлениями болей считаются следующие:
- возникновение дискомфортных ощущений;
- впадение пациента в состояние коллапса;
- развитие острых болей в области эпигастрия;
- появление нестерпимых болевых ощущений.
Возникающая в процессе прогрессирования болезни рвота не приносит облегчения пациенту. Кожные покровы лица при этом приобретают красный оттенок, а при впадении человека в коллапс наблюдается побледнение кожного покрова.
Прогрессирующее заболевание приводит к повышению концентрации эластазы, которая провоцирует запуск процесса разрушения сосудов кровеносной системы, что приводит к возникновению кровотечений в органах, входящих в систему пищеварения.
Методики диагностирования острого деструктивного панкреатита у пациента
Важно! Для того чтобы лечение было максимально эффективным, необходимо оперативно и точно поставить диагноз.
При проведении диагностики заболевания особое внимание следует обращать на пациентов, которые имеют функциональные нарушения в работе поджелудочной.
При первых подозрениях на панкреатит пациента следует немедленно госпитализировать.
Внимание! Сложность заболевания заключается в том, что нарушения, возникающие в организме, способны очень быстро спровоцировать развитие коматозного состояния и других опасных для организма состояний.
Для выявления патологических изменений применяется ультразвуковое обследование пациента, которое позволяет выявить:
- наличие отека поджелудочной;
- прогрессирование некротических процессов;
- неравномерность структуры тканей органа.
 УЗИ брюшной полости позволяет выявить изменения в тканях поджелудочной
УЗИ брюшной полости позволяет выявить изменения в тканях поджелудочной
Помимо УЗИ применяются компьютерная томография и цилиакография.
Наиболее информативным методом обследования является лапароскопия. Применение этого метода позволяет провести дифференциацию диагноза, отличить панкреонекроз от холецистита, прободной язвы и некоторых других острых состояний организма, связанных с нарушениями в работе органов брюшной полости.
Современные методы проведения лечения
Чаще всего пациента госпитализируют с недугом, находящимся на стадии токсемии. Первичный диагноз лечащий врач устанавливает по характерным признакам. В дальнейшем диагноз требуется подтвердить или опровергнуть путем проведения инструментальной диагностики и лабораторных анализов.
Так как недуг способен развиваться непредсказуемо, то врач, занимающийся лечением, должен быть готов к развитию заболевания по любому сценарию. Лечебные мероприятия должны быть направлены на инактивирование ферментов, которые продуцируются поджелудочной. В процессе проведения лечебных мероприятий большое внимание следует уделить нормализации оттока секрета поджелудочной и очистке ее от образующихся токсичных соединений. Большое внимание в процессе лечения следует уделить купированию болевых ощущений.
Важно! Для пациента следует обеспечить голодание и полный эмоциональный покой.
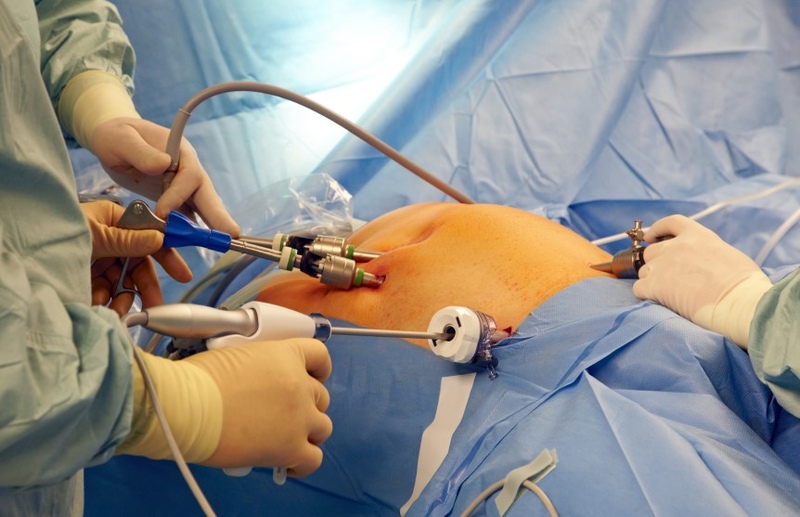 Наиболее информативным методом обследования является лапароскопия
Наиболее информативным методом обследования является лапароскопия
В процессе проведения лечебных процедур осуществляется промывание желудка при помощи холодной воды. Для этой цели используется зонд.
При осуществлении лечения проводится детоксикация. Это состояние достигается путем введения в организм мочегонных препаратов.
При правильном проведении лечебных процедур фаза токсемии завершается выздоровлением больного. В редких случаях она способна перерасти в фазу гнойных осложнений. При таком варианте течения болезни проводится хирургическое вмешательство, которое предполагает удаление пораженных участков органа.
Источник
Острым деструктивным панкреатитом называется заболевание поджелудочной железы, характеризующееся разрушением тканей, некрозом и проявляющееся диспепсическими расстройствами. Данная патология иначе называется панкреонекрозом. При отсутствии должной помощи она приводит к полиорганной недостаточности и другим опасным осложнениям вплоть до летального исхода. На долю деструктивного панкреатита приходится до 20% случаев воспаления поджелудочной железы.

Операция нужна в том случае, если поджелудочная железа кровоточит.
Фазы заболевания
Выделяют следующие фазы развития заболевания:
- ферментативную;
- реактивную;
- секвестрации.
Для каждой из них характерны специфические изменения в тканях и клинические симптомы.
Первая
В 1 фазе деструктивного панкреатита на фоне воздействия неблагоприятного фактора нарушаются местные защитные механизмы. Усиливается выработка панкреатических ферментов, и одновременно нарушается отток секрета поджелудочной железы. Ферменты начинаются переваривать железу изнутри, вызывая воспаление. При отсутствии лечения появляются зоны некроза (омертвения тканей).
При активации липазы наблюдается некроз жировых клеток, а при усиленной выработке эластазы поражаются сосуды. Эта фаза панкреатита длится около 3 дней, после чего наступает светлый промежуток. Ферментативная стадия переходит в реактивную.

В 1 фазе деструктивного панкреатита усиливается выработка панкреатических ферментов, и одновременно нарушается отток секрета поджелудочной железы.
Вторая
Эта фаза (промежуточная) характеризуется поступлением в кровоток ферментов и продуктов распада клеток, признаками поражения других органов и образованием инфильтрата вокруг поджелудочной железы. Реактивная фаза начинается со 2 недели развития острого панкреатита.
Контрикал — инструкция по применению при панкреатите.
Третья
На 3 стадии некроза происходит секвестрация. Это отторжение омертвевшего участка поджелудочной железы. У таких людей часто образуется киста. Реже происходит рассасывание, что приводит к выздоровлению человека. 3 фаза деструктивного панкреатита начинается с 3 недели заболевания.
Причины
Нарушению функционирования поджелудочной железы и ее некрозу способствуют следующие факторы:
- употребление в большом количестве алкогольных напитков и суррогатов алкоголя;
- гельминтозы (описторхоз, фасциолез);
- отравление;
- пристрастие к жирной пище (свинине, чипсам, салу, колбасе);
- избыток в меню острой пищи;
- желчнокаменная болезнь;
- муковисцидоз (заболевание, поражающее экзокринные железы);
- травмы живота;
- интоксикация лекарствами (диуретиками, цитостатиками, эстрогенами);
- острый холецистит;
- воспаление тканей печени;
- гастродуоденит;
- нарушение кровоснабжения органа.
Предрасполагающими факторами развития деструктивной формы панкреатита являются отягощенная наследственность и врожденные аномалии развития поджелудочной железы.
Симптомы
Для панкреатита характерны:
- постоянная опоясывающая боль, выраженность которой зависит от степени деструкции тканей, отдает в левую часть живота, плечо и поясницу (при разрушении нервных волокон болевой симптом может уменьшаться, что является плохим признаком);
- неукротимая и многократная, не облегчающая самочувствие человека рвота (в рвотных массах присутствуют пища, желчь и сгустки крови);
- сухость кожи и слизистых оболочек является признаком обезвоживания организма на фоне потери жидкости во время рвоты.
- тошнота, белый налет на языке, привкус горечи во рту;
- нарушения работы ЖКТ: задержка стула и газов, уменьшение перистальтики (сократимости) кишечника плоть до пареза, метеоризм, ощущение вздутия живота;
- подкожные кровоизлияния и гематомы в области живота;
- серый с желтушным оттенком цвет кожи;
- частое сердцебиение, падение артериального давления, возможно состояние коллапса, лихорадка;
- частое дыхание, что свидетельствует о выраженной интоксикации;
- спутанность сознания в виде возбудимости, сонливости или комы по причине поражения головного мозга (энцефалопатия) на фоне колебания уровня глюкозы и токсинемии (попадания токсинов в кровь);
- наличие уплотнения в полости брюшины, что определяется при пальпации или визуально спустя 5 дней с начала панкреатита (указывает на наличие инфильтрата, т.е. участка уплотнения тканей).

Для панкреатита характерно частое сердцебиение, а также падение артериального давления.
Данные симптомы деструктивного панкреатита обусловлены нарушением пищеварения, интоксикацией организма и некрозом тканей.
Диагностика
Диагноз ставится врачом (гастроэнтерологом). При необходимости требуется консультация инфекциониста, хирурга и реаниматолога. Перед лечением больных понадобятся:
- опрос пациента;
- внешний осмотр;
- пальпация;
- аускультация (выслушивание);
- измерение температуры тела, артериального давления, подсчет частоты дыхания и сердцебиения;
- УЗИ брюшной полости;
- визуальный осмотр органов посредством лапароскопии;
- общий и биохимический анализы крови и мочи;
- определение уровня ферментов поджелудочной;
- КТ или МРТ;
- бактериологический посев крови.

Диагноз ставится врачом (гастроэнтерологом), который обязательно проводит опрос пациента.
Деструктивный панкреатит нужно уметь отличать от аппендицита, желчной колики, острой кишечной непроходимости, тромбоза сосудов, аневризмы и атипичной формы инфаркта миокарда.
Анализы
При исследовании крови выявляются следующие нарушения:
- ускорение СОЭ;
- высокий уровень лейкоцитов;
- повышение активности ферментов поджелудочной железы в крови;
- высокий уровень амилазы и липазы.
Возможно повышение билирубина и печеночных ферментов, что указывает на дисфункцию печени и желчного пузыря.
Лапароскопия
Лапароскопия — это инвазивный (травматичный) метод обследования больных, с помощью которого проводится осмотр органов брюшной полости. Делается небольшой (1-1,5 см) прокол в брюшной стенке, через который вводится лапароскоп (трубка с видеокамерой).

Лапароскопия — это инвазивный метод обследования больных, с помощью которого проводится осмотр органов брюшной полости.
При помощи лапароскопии можно оценить состояние поджелудочной и окружающих тканей.
Лечение
Лечение деструктивного панкреатита сочетает в себе применение медикаментов и проведение операции. Главными аспектами терапии являются:
- обезболивание;
- устранение провоцирующих факторов;
- снижение секреторной активности органа;
- очищение крови;
- восстановление ОЦК (объема циркулирующей крови), кислотно-щелочного и электролитного состояния;
- дезинтоксикация организма;
- удаление очага деструкции тканей.
При приступе острого панкреатита может потребоваться оказать человеку первую помощь. Она включает в себя вызов скорой помощи, обеспечение покоя, придание человеку позы сидя с наклоном туловища вперед, отказ от пищи и алкоголя и применение обезболивающих.

При приступе острого панкреатита больной должен полностью отказаться от пищи.
Прием медикаментов
При деструктивных процессах на фоне панкреатита назначаются следующие лекарства:
- ингибиторы протеиназ (Апротекс);
- антибиотики (карбапенемы, цефалоспорины);
- наркотические и ненаркотические обезболивающие (Баралгин, Анальгин, Трамадол);
- спазмолитические средства (Но-Шпа, Спазмалгон, Дротаверин, Папаверина Гидрохлорид МС, Спарекс, Дюспаталин);
- антигистаминные (Димедрол-Виал);
- противорвотные (Церукал, Перинорм);
- дезинтоксикационные, белковые и солевые растворы.
Дополнительно могут использоваться симптоматические препараты (жаропонижающие, транквилизаторы, блокаторы дофаминовых рецепторов), гепатопротекторы и желчегонные.

При остром панкреатите противопоказано принимать препарат Креон.
При остром панкреатите противопоказаны любые ферменты (Панзинорм, Креон, Пангрол) ввиду риска опаснейшего патологического процесса.
Хирургическое вмешательство
В большинстве случаев при данной патологии требуется операция. Она помогает восстановить отток панкреатического сока и ликвидировать некротический участок органа. Наиболее эффективно пункционно-дренирующее лечение.
Операция показана и в случае выявления камней, абсцессов или кист.
Больному устанавливается дренаж, проводится некрэктомия (удаление омертвевших тканей). Реже требуется резекция. Методика выполнения операции может быть пункционной, лапаротомической (со вскрытием брюшной полости) и лапароскопической (посредством прокола). Хирургическое вмешательство проводится не ранее 5 дня с начала развития панкреатита.
Диета
При деструктивном панкреатите в первые сутки назначается стол №0. Он предполагает временный отказ от пищи.

При деструктивном панкреатите в первые сутки больной должен пить чистую воду.
Рекомендуется питье чистой воды, морсов, негазированной минеральной воды и отвара шиповника. Через 3-5 дней в меню включают каши на воде и супы. Постепенно рацион расширяется. Больным с острым панкреатитом показан стол №5.
Диета предполагает:
- отказ от запрещенных продуктов (жирных рыбы и мяса, желтков яиц, сала, чипсов, специй, солений, колбасы, сливок, кофе, шоколада, газированной воды, бобовых, грибов, выпечки и сладостей);
- дробное питание 4-6 раз в день с соблюдением интервалов в 3-3,5 часа;
- правильный способ приготовления блюд (тушение, запекание, отваривание).
Диетическое питание при деструктивном панкреатите разрешает употребление:
- блюд из овощей (после их предварительного отваривания);
- сладких фруктов и ягод;
- пюре;
- вегетарианских супов;
- нежирных кисломолочных продуктов;
- постной рыбы (трески, щуки);
- киселей, сладкого сока, чая;
- круп.

Диетическое питание при деструктивном панкреатите разрешает употребление вегетарианских супов.
Осложнения деструктивного панкреатита
Несвоевременная терапия и самолечение приводят к тяжелым последствиям. Осложнениями деструктивного панкреатита являются:
- внутрибрюшное кровотечение;
- переход заболевания в хроническую формы с ферментативной недостаточностью;
- шок;
- гиповолемия (снижение объема крови);
- перитонит (воспаление брюшины);
- анемия;
- образование полости с капсулой;
- абсцесс (полость с гноем);
- фиброз (разрастание соединительной ткани);
- флегмона (разлитое гнойное воспаление тканей);
- закупорка сосудов (воротной вены) тромбом;
- образование стрессовой язвы;
- сепсис (заражение крови).

Несвоевременная терапия и самолечение приводят к тяжелым последствиям. Осложнением деструктивного панкреатита является анемия.
Наиболее часто встречаются гнойные осложнения. Они могут развиваться параллельно с некрозом тканей или через 1-2 недели.
Панкреонекроз 2 степени
При некрозе 2 (средней) степени наблюдаются выраженные симптомы интоксикации в сочетании с местными осложнениями. Системные расстройства при панкреатите выражены слабо или отсутствуют. Адекватное лечение позволяет добиться выздоровления.
Прогноз жизни
На исход деструктивного панкреатита влияют следующие факторы:
- степень разрушительного действия на ткани ферментов;
- величина очага некроза;
- наличие местных и системных осложнений;
- возраст больных;
- наличие сопутствующей патологии;
- своевременность операции.
Панкреатит
УЗИ органов брюшной полости
Диета №5 по Певзнеру
Наиболее плохой прогноз наблюдается при таких факторах:
- человек старше 50 лет;
- повышение уровня лейкоцитов в крови более 16*109/л;
- высокая концентрация мочевины;
- повышение активности печеночных ферментов;
- гипергликемия (развитие сахарного диабета);
- обезвоживание.
В тяжелых случаях вероятность летального исхода превышает 50%. Раннее лечение позволяет снизить риск и улучшить прогноз.
Источник


