Осложнения после лечения панкреатита
При развитии воспалительного процесса в поджелудочной железе ее сок, содержащий большое количество ферментов, попадает в кровеносные сосуды, разрушает ткани органа. В результате возникают могут возникнуть те или иные осложнения панкреатита. Чаще всего это острые состояния, которые значительно ухудшают общее самочувствие больного. Но также возможно присоединение хронической патологии, из-за которой пациент вынужден пожизненно принимать лекарственные средства.
Последствия различных форм панкреатита
 Характер осложнений и выраженность их проявлений зависит от формы панкреатита. Наибольшую опасность для пациента представляют последствия острого воспаления поджелудочной железы. Их проявления многообразны, нередко они требуют применения хирургических методов лечения.
Характер осложнений и выраженность их проявлений зависит от формы панкреатита. Наибольшую опасность для пациента представляют последствия острого воспаления поджелудочной железы. Их проявления многообразны, нередко они требуют применения хирургических методов лечения.
Классификация осложнений включает в себя подразделение этих состояний и на ранние и поздние. Первые обычно развиваются в первые сутки от начала болезни. Они имеют наиболее яркое клиническое течение, нередко представляют опасность для жизни пациента. Отдаленные последствия после панкреатита диагностируются через 2-3 недели после обострения. Они могут никак себя не проявлять, но при определенных условиях также становятся причиной значительного ухудшения состояния больного.
Острый
При обострении панкреатита, когда воспалительный процесс наиболее активен, вероятность развития осложнений очень высока. Из-за патологических изменений в органе происходит нарушение выведения ферментов. В результате эти вещества начинают разрушать клетки органа, что приводит к развитию некроза и возникновению выраженного болевого синдрома.
Если больной не получит своевременную медицинскую помощь, присоединяются такие осложнения острого панкреатита, как болевой шок, интоксикация организма. На ранних стадиях также характерно развитие перитонита (воспаления брюшины). Этот процесс носит асептический характер, то есть не связан с какой-либо инфекцией.
Попадание продуктов распада клеток органа в кровоток – причина развития интоксикационного синдрома. Возрастает нагрузка на почки, и в тяжелых случаях может возникнуть их острая недостаточность. Кроме того, токсичные вещества могут спровоцировать печеночную недостаточность, желтуху, нарушения деятельности нервной системы, возникновение мелких язв слизистой оболочки пищеварительного тракта.

Отдаленные осложнения
В отдельную группу выделяют поздние последствия острого панкреатита. Причину их возникновения связывают с присоединением бактериальной инфекции. Обычно они развиваются через 14-21 день после начала болезни на фоне стабилизации состояния.
В данную группу осложнений входят следующие состояния:
- гнойное воспаление поджелудочной железы или окружающей ее клетчатки;
- флегмона забрюшинной жировой клетчатки;
- абсцессы (гнойники) в брюшной полости;
- расплавление тканей железы, образование свищей.
Важно! В тяжелых случаях развивается сепсис. Это тяжелое состояние, которое связано с генерализацией бактериального инфекционного процесса. Оно требует неотложной медицинской помощи, применение антибиотиков в больших дозах. При недостаточном лечении сепсис может стать причиной летального исхода.
Более редкие осложнения
 Если воспалительный процесс привел к закупорке выводных протоков в поджелудочной железе, со временем в органе возникают кисты.
Если воспалительный процесс привел к закупорке выводных протоков в поджелудочной железе, со временем в органе возникают кисты.
Они представляют собой полости, в которых скапливается сок, содержащий ферменты. Нередко они достигают значительных размеров и могут разорваться, что опасно попаданием содержимого в брюшную полость и развитием перитонита.
Воздействие ферментов, продуцируемых поджелудочной железой, может также привести к нарушению целостности расположенных в органе или рядом с ним сосудов. Развивается аррозивное кровотечение, которое также способствует дальнейшему распространению некротических процессов в тканях.
Последствия панкреатита у мужчин и женщин включают и такие явления, как пилефлебит. Это патологическое состояние, связанное с воспалением воротной вены, в результате которого происходит тромбоз этого сосуда. Данное осложнение проявляется резкими болями в животе, значительным повышением температуры тела. Прогноз при несвоевременной диагностике неблагоприятный, велика вероятность летального исхода.
Хронический
Последствия хронического панкреатита довольно многообразны и связаны с поражением как самой поджелудочной железы, так и других органов пищеварительной системы. Осложнения болезни могут спровоцировать возникновение следующих состояний:
- реактивного гепатита;
- холестаза – застоя желчи, который сопровождается желтухой и нарушением пищеварения;
- различных воспалительных процессов желчных протоков, например, холангита или холецистита.
 Раздражение окружающих поджелудочную железу тканей нередко приводит к развитию воспаления в расположенных рядом органах. Так, хронический панкреатит у некоторых пациентов сопровождается реактивной пневмонией, плевритом.
Раздражение окружающих поджелудочную железу тканей нередко приводит к развитию воспаления в расположенных рядом органах. Так, хронический панкреатит у некоторых пациентов сопровождается реактивной пневмонией, плевритом.
Так как длительно присутствующие воспалительные изменения способствуют нарушению структуры ткани поджелудочной железы, в ней нарушается отток панкреатического сока. Поэтому со временем в органе появляется множество кистозных образований. Среди них наибольшее значение имеют псевдокисты, доля которых достигает 80%. Гораздо реже отмечается появление истинных кист, изнутри выстланных эпителием.
Важно! Установлено, что хронический панкреатит существенно повышает риск развития рака поджелудочной железы. По статистике примерно у 4-8% таких пациентов диагностируется это заболевание.
В отличие от острой формы хронический панкреатит довольно редко приводит к развитию сахарного диабета второго типа. Однако в тех случаях, когда заболевание возникло на фоне злоупотребления алкоголем, вероятность уменьшения количества продуцируемого инсулина значительно возрастает. Скорее всего это связано с несоблюдением пациентами рекомендаций врача, отсутствием должного лечения.
Поражение ЖКТ
 Осложнения хронического панкреатита, связанные с поражением желудка и пищевода, встречаются нечасто. Обычно они проявляются мелкими эрозиями и язвами слизистой оболочки, кровотечением. Хроническая кровопотеря приводит к возникновению железодефицитной анемии, которая проявляется повышенной утомляемостью, побледнением кожи.
Осложнения хронического панкреатита, связанные с поражением желудка и пищевода, встречаются нечасто. Обычно они проявляются мелкими эрозиями и язвами слизистой оболочки, кровотечением. Хроническая кровопотеря приводит к возникновению железодефицитной анемии, которая проявляется повышенной утомляемостью, побледнением кожи.
Нарушение целостности слизистой пищеварительного тракта также может стать причиной ее воспаления, так как через мелкие язвы возбудители легко проникают в толщу стенки пищевода, желудка или кишки. Воспалительные изменения способствуют нарушению всасывания в кишечнике, из-за чего усугубляется выраженность проявлений железодефицитной анемии, появляются признаки недостаточности других необходимых организму веществ: сухость кожи, снижение иммунитета и т.д.
Внимание! Примерно через 10 лет у большинства пациентов с нарушенной функцией пищеварительной системы появляется гастроэзофагеальная рефлюксная болезнь. Она связана с забросом желудочного содержимого в пищевод и ротоглотку, что проявляется чувством жжения за грудиной, постоянным покашливанием.
Панкреатит и беременность: последствия для ребенка
Воспаление поджелудочной железы в первом триместре периода вынашивания ребенка отрицательно сказывается на течении беременности. Возрастает риск развития преэклампсии – острого состояния, которое может привести к самопроизвольному аборту. Кроме того, женщину может беспокоить сильная много кратная рвота, приводящая к обезвоживанию организма.
Важно! Перечисленные выше состояния отрицательно сказываются на здоровье плода. Если вовремя не принять меры, он не получит необходимые питательные вещества, возможно развитие гипоксии и обезвоживания.

Влияние приема алкоголя
Прием алкоголя при панкреатите противопоказан как при в период обострения, так и при хронической форме заболевания. Это связано с тем, что спиртосодержащие напитки оказывают негативное влияние на поджелудочную железу.
Наиболее частые последствия приема алкоголя при панкреатите:
- рецидив, обострение заболевания, при котором самочувствие больного значительно ухудшается, возникают ярко выраженные симптомы болезни. Это состояние требует неотложной медицинской помощи, так как велик риск развития осложнений;
- обострение заболеваний других органов – нередко при обострении панкреатита проявляют себя другие болезни пищеварительной, сердечно-сосудистой и других систем;
- панкреонекроз, вероятность развития которого велика при несвоевременной медицинской помощи. Из-за этого патологического процесса в органе погибают клетки и замещаются соединительной тканью.
Если обострение протекает легко, функциональные способности железы со временем снижаются. При отмирании большей части клеток органа возникает сахарный диабет второго типа. В тяжелых случаях велика вероятность развития шока, который может привести к летальному исходу.
Хирургическое лечение осложнений
 При развитии гнойного воспаления показано хирургическое лечение осложнений острого панкреатита. Его задача заключается в обработке пораженной забрюшинной клетчатки а также в удалении отмерших участков поджелудочной железы.
При развитии гнойного воспаления показано хирургическое лечение осложнений острого панкреатита. Его задача заключается в обработке пораженной забрюшинной клетчатки а также в удалении отмерших участков поджелудочной железы.
При развитии гнойно-некротического парапанкреатита или панкреонекрозе показано проведение операции, которая включает в себя следующие этапы:
- вскрытие;
- оценка состояния пораженных тканей;
- санация очага инфекции;
- постановка наружного дренажа клетчатки.
В большинстве случаев проводится одномоментная операция, но в некоторых случаях необходимо проведение вмешательства в несколько этапов. Операционный разрез при этом должен быть широким, благодаря чему хирург может оценить состояние пораженных тканей железы и вокруг органа.
Важно! Микроинвазивная хирургия возможна только при небольших размерах очага, при отсутствии изменений в клетчатке.
После иссечения некротизированных тканей врач оставляет в желчевыводящих путях дренаж для обеспечения оттока сока поджелудочной железы. В тех случаях, когда произошла некротизация тканей на широком протяжении, выполняют резекцию органа.
Последствия после операции
 Операция на поджелудочной железе при панкреатите позволяет стабилизировать состояние больного, остановить дальнейшее разрушение клеток органа. Если она проведена своевременно, вероятность нежелательных результатов минимальна. После ее проведения пациент должен получать медикаментозную терапию, соблюдать диету.
Операция на поджелудочной железе при панкреатите позволяет стабилизировать состояние больного, остановить дальнейшее разрушение клеток органа. Если она проведена своевременно, вероятность нежелательных результатов минимальна. После ее проведения пациент должен получать медикаментозную терапию, соблюдать диету.
В тех случаях, когда болезнь привела к отмиранию значительной доли функционально активных клеток железы, после проведения резекции может развиться сахарный диабет второго типа и недостаточность пищеварительных ферментов. Эти последствия операции требуют дополнительного медикаментозного лечения, которое включает в себя сахароснижающие препараты и лекарства на основе ферментов.
При возникновении панкреатита всегда следует помнить о возможных осложнениях этого заболевания. Гораздо легче их предотвратить, чем бороться с последствиями. Для этого нужно как можно скорее начать медикаментозное лечение в стационаре, не следует заниматься самолечением. Только своевременная медицинская помощь может существенно снизить риск развития нежелательных последствий болезни и ускорить процесс выздоровления.
Полезное видео
Источник

Панкреатит – серьезное воспалительное заболевание поджелудочной железы. Проявляется эта болезнь тяжелой симптоматикой. При отсутствии своевременного эффективного лечения нередко развиваются серьезные последствия панкреатита. Многие из этих осложнений существенно ухудшают качество жизни пациента, приводят к инвалидности, некоторые даже опасны для жизни.
Чем опасен острый панкреатит?
Острое воспаление поджелудочной железы может быть диагностировано и у взрослого, и у ребенка. Развивается патология по многим причинам, чаще всего – на фоне злоупотребления алкоголем (чаще у мужчин, чем у женщин), вредной жирной пищей. Под воздействием этих патогенных факторов развивается воспаление, отечность, гиперемия тканей железы. Проявляется приступ опоясывающей болью в животе, профузной рвотой, не приносящей облегчения пациенту, и расстройством работы кишечника (диареей). Просвет панкреатических протоков сужается из-за отечности, и отток секрета поджелудочной железы в двенадцатиперстную кишку (ДПК) затрудняется. Вследствие этого развивается застой сока железы внутри самого органа, и пищеварительные ферменты начинают переваривать железистую, паренхиматозную ткань поджелудочной. Так происходит разрушение железы, нарушение его функций – экзокринной и эндокринной.
Осложнения острого панкреатита

Поджелудочная железа анатомически и функционально связана со многими структурами брюшной полости. В непосредственной близости от железы расположены многие внутренние органы: желудок, печень, желчный пузырь, двенадцатиперстная кишка, крупные кровеносные сосуды, а также сальниковая сумка (часть брюшной полости, образованная этими органами, связками между ними, а также структурами брюшины). Острое воспаление поджелудочной железы неминуемо отражается и на состоянии этих органов, вызывая следующие патологические состояния:
- абсцесс сальниковой сумки;
- сдавление холедоха (общего желчного протока), что вызывает механическую желтуху;
- появление кист, гнойников, свищей на внутренних органах;
- разрушение стенок сосудов и развитие внутреннего кровотечения;
- тромбозы вен (воротной, селезеночной, мезентериальной, портальной и других);
- перитонит (воспаление брюшины при распространении воспалительного процесса в брюшную полость, разрыве абсцессов, гнойников);
- при попадании продуктов распада и микроорганизмов в кровяное русло может развиться токсемия, сепсис (заражение крови);
- токсическая энцефалопатия – поражение головного мозга из-за влияния на него токсинов, особенно – при остром алкогольном панкреатите;
- шоковое состояние (по патогенезу шок бывает разным в зависимости от его причины: из-за сепсиса развивается инфекционно-токсический шок, вследствие интенсивного болевого синдрома – болевой шок, а после сильного кровотечения проявляется гиповолемический шок).
Вероятность летального исхода
Некоторые осложнения острого панкреатита очень опасны и могут привести к летальному исходу. Такие тяжелые последствия болезни, как шок, сепсис, внутреннее кровотечение, требуют немедленной госпитализации в клинику – в отделение хирургии или реанимации, так как они приводят к полиорганной недостаточности (печеночной, почечной), развитию комы. Для лечения абсцессов, перитонита, кровотечения из крупного сосуда необходимо хирургическое вмешательство, а затем – интенсивная терапия в условиях реанимационного отделения.

При недооценке тяжести состояния пациента, несвоевременной диагностике, отсутствии эффективной медицинской помощи вероятность летального исхода от осложнений острого панкреатита очень высока.
В чем опасность хронического панкреатита?
Острый панкреатит даже при правильном лечении может перейти в хронический воспалительный процесс. Хронический панкреатит протекает с периодами ремиссии и обострений. При каждом обострении патологического процесса погибают новые участки поджелудочной железы, и ее функции все больше и больше нарушаются, что постепенно приводит к развитию серьезных осложнений.
Необратимые изменения ЖКТ
Под влиянием постоянных обострений воспалительного процесса и разрушения клеток поджелудочной железы происходит замещение погибших участков органа соединительной тканью (рубцевание, фиброз или склероз поджелудочной железы) – это необратимое изменение анатомии и физиологии железы. Такие участки уже бесполезны в плане выполнения экзокринной или эндокринной функции.
Постепенно развиваются патологические изменения и в других органах пищеварительного тракта. Воспалительным изменениям подвергаются слизистые оболочки желудка, ДПК, желчного пузыря, желчных протоков, пищевода. В желудке, пищеводе появляются эрозии на стенках и, как следствие, склероз стенок, стриктуры (сужение просвета) полого органа. Воспаление желчного пузыря (холецистит) способствует застою желчи, формированию камней в пузыре. Поражение клеток печени вызывает ее липоматоз (замещение погибших гепатоцитов жировой тканью). Воспалительный процесс в стенках тонкого кишечника опасен формированием кишечной непроходимости.
Все эти патологические процессы усугубляют состояние больного, ухудшают прогноз для выздоровления.
Влияние на сердечно-сосудистую систему
При реактивном панкреатите патологическим изменениям подвергаются не только органы желудочно-кишечного тракта. Проблемы появляются также со стороны сердца, сосудов, системы кроветворения. Объясняется это тем, что организм человека организован очень сложно, все элементы этой саморегулирующейся системы взаимосвязаны, и патология какого-то одного компонента чаще всего бывает не автономной. Поэтому и лечить пациента нужно комплексно, используя индивидуальный подход.

Из-за нехватки железа при железодефицитной анемии вследствие внутренних кровотечений, интоксикационного синдрома, недостатка определенных витаминов и микроэлементов, нарушения работы печени, продуцирующей факторы свертывания крови, развиваются следующие симптомы:
- тахикардия (учащение частоты сердечных сокращений);
- нарушение сердечного ритма (мерцательная аритмия);
- понижение артериального давления;
- спазмы сосудов, приводящие к нарушению кровоснабжения всех органов и тканей;
- гипокоагуляция (склонность к спонтанным кровотечениям любой локализации).
Осложнения панкреатита
Воспаление в тканях поджелудочной железы вызывает серьезные осложнения. Такие болезни, как сахарный диабет, рак поджелудочной железы, диагностируются у пациентов с хроническим панкреатитом довольно часто.
Диабет
Сахарный диабет панкреатогенного характера развивается в результате гибели клеток эндокринного отдела поджелудочной железы – островков Лангерганса, продуцирующих гормон инсулин. При его нехватке сахар, поступающий с пищей, не утилизируется клетками печени или мышц, а остается циркулировать в крови больного. Это состояние называется гипергликемия. Высокий уровень глюкозы в крови может привести к нарушению сознания, гипергликемической коме. Постоянно повышенное содержание сахара вызывает характерные диабетические осложнения – поражение сетчатки глаз, почек, всех сосудов организма (диабетическая ангиопатия).

Для предупреждения развития этих опасных последствий больному с диагностированным диабетом постоянно нужно контролировать уровень гликемии, получать заместительную инсулинотерапию, наблюдаться у врача-эндокринолога.
Панкреонекроз
Разрушение тканей поджелудочной железы, или панкреонекроз, происходит из-за деструктивного воздействия на орган собственных ферментов. Задерживаясь в железе из-за нарушения оттока панкреатического сока в просвет ДПК, протеолитические ферменты начинают повреждать все окружающие ткани: поджелудочной железы, желчного пузыря, желудка, брюшины, вызывая опасные для жизни осложнения (перитонит, абсцессы, гнойники).
При подозрении на панкреонекроз необходима срочная консультация хирурга и проведение операции – резекции части поджелудочной железы или всего органа в зависимости от поражения.
Онкология
Злокачественные новообразования развиваются часто в тканях, подвергающихся длительному воспалению. Клетки поджелудочной при панкреатите изменяют свое строение, мутируют, становятся уязвимыми для влияния свободных радикалов и других онкогенов. В результате они переходят в злокачественную форму, начинают бесконтрольно размножаться: так образуется карцинома (злокачественная опухоль). Чаще всего диагностируется рак поджелудочной железы – это опухоль из клеток эпителия органа. Особенно опасен в плане онкологии калькулезный панкреатит с формированием камней в выводящих протоках железы.
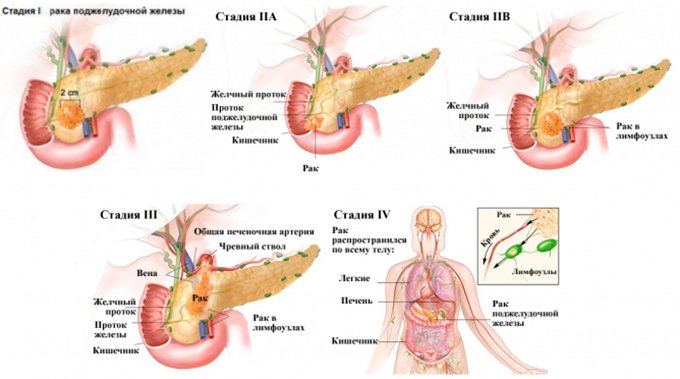
Рак поджелудочной трудно поддается лечению, имеет неблагоприятный для жизни прогноз.
Вероятность благоприятного исхода после лечения заболевания
Чем раньше диагностирован панкреатит и приняты все меры по излечению от него (медикаментозное лечение, хирургические методы, строгая диетотерапия), тем лучше прогноз для выздоровления и дальнейшей жизни. Нельзя допускать перехода воспаления в хроническую форму, а если уж это произошло, то необходимо постараться минимизировать риск обострений. Для этого нужно следовать всем рекомендациям лечащего врача по поводу приема препаратов, лечебного питания и образа жизни.
Воспалительная патология поджелудочной железы – очень опасный патологический процесс, который часто приводит к опасным для жизни осложнениям, требующим длительного серьезного лечения. При подозрении на развитие подобных состояний главное – немедленная консультация специалиста (гастроэнтеролога, хирурга, эндокринолога) и следование всем рекомендациям врача.
Список литературы
- Маев. В. Хронический панкреатит. 2012 г.
- Ямлиханова А.Ю. Основные факторы риска и качество жизни у больных острым и хроническим панкреатитом. Автореферат диссертации. Новосибирск. 2010 г.
- Григорьева И.Н., Веревкин Е.Г., Брагина О.М., Ямлиханова А.Ю. Питание и качество жизни у больных хроническим панкреатитом. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2010 г. стр. 88.
- Григорьева И.Н., Никитенко Т.И., Ямлиханова А.Ю. Острый и хронический панкреатит алкогольной этиологии. Материалы 7-ой Восточно-Сибирской гастроэнтерологической конференции. Красноярск 2007 г. стр.191–198.
Источник


