Осложнения язвы желудка и двенадцатиперстной кишки пенетрация
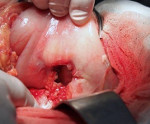
Пенетрация язвы — это осложнение язвенной болезни с вовлечением в деструктивный процесс смежного органа, ткани которого формируют дно дефекта. Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
Общие сведения
Пенетрация язвы — одно из частых последствий язвенной болезни, выявляемое у 30-40% пациентов с осложненным течением заболевания. У мужчин встречается в 13 раз чаще. Более 2/3 заболевших – лица трудоспособного возраста. До 90% пенетрирующих язв локализованы в пилоантральной части желудка и начальных отделах двенадцатиперстной кишки. Пенетрация в поджелудочную железу наблюдается у 67,8% больных, в печень, малый сальник и гепато-дуоденальную связку — у 30,3% (с приблизительно одинаковым распределением между органами). У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.
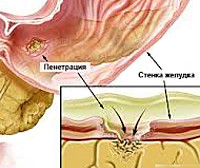
Пенетрация язвы
Причины
Пенетрации гастродуоденальной язвы в другие органы брюшной полости способствует длительное течение язвенной болезни, резистентной к проводимому лечению. Существует ряд анатомо-топографических и клинических предпосылок, при которых повышается вероятность данной патологии. По мнению специалистов в сфере клинической гастроэнтерологии, причинами формированию пенетрирующей язвы могут стать:
- Неподвижное положение смежного органа. При плотном прилегании желудочной или дуоденальной стенки к паренхиматозному или полому органу, межорганной связке создаются условия для образования перитонеальных сращений. Именно поэтому чаще пенетрируют язвы задней стенки желудки и двенадцатиперстной кишки, которая меньше смещается при дыхании и наполнении химусом.
- Неэффективность проводимого лечения. Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Патогенез
Механизм развития заболевания представлен тремя последовательными стадиями морфологических изменений. На первом этапе пенетрации язвы под действием агрессивных гастроинтестинальных факторов язвенно-деструктивный процесс распространяется не только на слизистую оболочку, но и на мышечный и серозный слои желудочной либо дуоденальной стенки. Далее в проекции язвенного дефекта формируются фиброзные сращения между желудком или двенадцатиперстной кишкой и смежным органом. На стадии завершенной перфорации происходит язвенная деструкция тканей подлежащего органа.
Желудочные язвы чаще прорастают в тело панкреатической железы и малый сальник. Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Симптомы пенетрации язвы
Клиническая картина зависит от давности заболевания и органа, в который произошло прорастание. Основным симптомом пенетрации язвы является изменение характера и суточного ритма боли. Болевой синдром усиливается, перестает быть связанным с режимом питания. Локализация болевых ощущений изменяется в зависимости от вовлеченного в процесс органа. При пенетрации в ткани поджелудочной железы боли опоясывающие, отдают в спину и позвоночник; при поражении сальника наибольшая интенсивность боли отмечается в области правого подреберья.
Характерный признак пенетрации — отсутствие эффекта от спазмолитиков и антацидных препаратов, с помощью которых пациенты пытаются уменьшить боль. Могут возникать неспецифические диспепсические симптомы: тошнота, рвота, нарушения частоты и характера стула. В большинстве случаев наблюдается ухудшение общего состояния: повышение температуры тела до субфебрильных цифр, снижение работоспособности, ухудшение аппетита вплоть до полного отказа от пищи.
Осложнения
Прорастание язвы сопровождается попаданием агрессивного или инфицированного содержимого в вовлеченные органы, что в 50% случаев приводит к их воспалению. При поражении желчного пузыря может возникать острый холецистит, который проявляется многократной рвотой с желчью, интенсивными болями в правом подреберье, желтушным окрашиванием кожи и склер. При пенетрации язвы в паренхиму поджелудочной железы снижается экзокринная функция органа, нарушается переваривание пищи. У пациентов возникает стеаторея, лиенторея, потеря массы тела.
В редких случаях пенетрация осложняется перивисцеритом. У иммунокомпрометированных больных заболевание может приводить к генерализации воспалительного процесса, попаданию в кровоток токсинов и патогенных микроорганизмов из пищеварительной системы, что сопровождается развитием сепсиса. При пенетрации, сочетающейся с прободением, из-за попадания кишечного или желудочного содержимого в свободную брюшную полость возникает разлитой или ограниченный перитонит. Преобладающими формами поражения печени являются инфильтративный гепатит и жировая дистрофия.
Диагностика
Постановка диагноза может быть затруднена, поскольку в период разгара перфорацию и другие осложнения сложно отличить от пенетрации язвы. Заподозрить заболевание можно при обнаружении локальной болезненности и инфильтрата в брюшной полости. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование пациента. Наибольшей информативностью обладают:
- Микроскопический анализ кала. Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
- Эндоскопические методы. ЭГДС — информативный метод, который используется для визуализации слизистой оболочки начальных отделов ЖКТ. В случае пенетрации выявляют глубокую нишу округлой формы с четкими контурами, ткань вокруг язвы без признаков инфильтрации. Дополнительно осуществляют эндоскопическую биопсию.
- Рентгенологическое исследование. Выполнение рентгеновских снимков после перорального введения контраста позволяет визуализировать основные признаки пенетрации. Характерно затекание контрастного вещества за пределы органа, появление на рентгенограммах трехслойной тени, деформация контуров желудка и 12-перстной кишки.
- Гистологический анализ. Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
В общем анализе крови при пенетрации определяют лейкоцитоз, повышение значения СОЭ. В биохимическом анализе может выявляться гипопротеинемия, гипергаммаглобулинемия, увеличение концентрации острофазовых показателей. Для экспресс-оценки состояния пищеварительного тракта производят УЗИ — неинвазивный метод, который позволяет исключить или подтвердить вовлечение в процесс других органов.
Прорастание язвы, прежде всего, необходимо дифференцировать с острым панкреатитом. Основными диагностическими критериями пенетрации являются длительный язвенный анамнез у пациента, отсутствие ультразвуковых признаков деструкции поджелудочной железы. Также проводят дифференциальную диагностику с раком-язвой желудка – в этом случае правильный диагноз помогают поставить данные гистологического анализа биоптатов. Помимо врача-гастроэнтеролога для обследования больного с пенетрацией привлекают хирурга, онколога.
Лечение пенетрации язвы
Эффективных консервативных методов лечения пенетрирующих желудочных и дуоденальных язв не предложено. Назначение антисекреторных, обволакивающих и антибактериальных препаратов обеспечивает временный эффект, но не останавливает прогрессирование пенетрации. Оперативное лечение, как правило, проводится в плановом порядке. При сочетании пенетрации с другими осложнениями язвенной болезни (кровотечением, прободением) операция выполняется ургентно. Объем хирургического вмешательства зависит от расположения язвы, размеров и других особенностей язвенного дефекта:
- При пенетрации желудочной язвы: обычно производится дистальная резекция желудка с удалением 1/2 или 2/3 и антисептической обработкой или тампонированием поврежденного участка смежного органа сальником. На 1-2 стадиях прорастания при небольшом язвенном дефекте возможна клиновидная резекция.
- При пенетрирующей дуоденальной язве: при ограниченном повреждении рекомендована дуоденопластика и селективная проксимальная ваготомия. Пациентам с прорастанием больших пилородуоденальных язв обычно осуществляется антрумэктомия в сочетании с стволовой ваготомией. Возможно оставление дна язвы в вовлеченном органе.
В послеоперационном периоде больным назначается противовоспалительная терапия, ускоряющая рубцевание дефекта, возникшего в пострадавшем органе. При осложненной пенетрации язвы с наличием внутренних фистул для устранения свищевого хода выполняются сложные одномоментные операции на желудке, дуоденальной кишке, желчевыводящих путях, толстой кишке и других органах.
Прогноз и профилактика
Исход заболевания определяется стадией прорастания и своевременностью начатого лечения. Прогноз относительно благоприятный у пациентов с первой стадией пенетрации, при второй и третьей стадиях могут возникать серьезные осложнения. Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Источник
Пенетрация
— это распространение язвы за пределы
стенки желудка или двенадцатиперстной
кишки в окружающие ткани и органы.
Данные, касающиеся частоты возникновения
пенетрации, противоречивы. Это связано,
во-первых, с тем, что это осложнение
часто не распознается, а во-вторых, часто
сочетается с другими осложнениями
язвенной болезни (Широкова К.И., 1981; Богер
М.М., 1986).
Различают
три стадии пенетрации:
1)
стадию проникновения язвы (некроза)
через все слои стенки желудка или
двенадцатиперстной кишки;
2)
стадию фиброзного сращения с прилежащим
органом;
3)
стадию завершенной перфорации и
проникновения в ткань подлежащего
органа.
Язвы
задней и боковой стенок луковицы
двенадцатиперстной кишки и постбульбарные
язвы чаще пенетрируют в головку
поджелудочной железы, в желчные пути,
печень, печеночно-желудочную или
дуоденальную связку, в толстую кишку и
ее брыжейку, язвы желудка — в малый
сальник и в тело поджелудочной железы.
Клиническая
картина пенетрации зависит от глубины
проникновения и органа, вовлеченного
в процесс. Пенетрация, как правило,
сопровождается развитием воспалительного
процесса и образованием фиброзных
спаек, иногда довольно обширных. Течение
болезни становится тяжелым, клиническая
картина — полиморфной, появляются
симптомы, свойственные заболеваниям
смежных органов, вовлеченных в пенетрацию
(клиника панкреатита, холецистита,
холедохита, перигастрита, перидуоденита).
Тяжесть
клинической картины обусловлена
выраженным болевым синдромом; боль
становится почти постоянной, интенсивной,
теряется связь с приемом пищи, боль не
уменьшается от приема антацидных
препаратов; появляются тошнота, рвота,
признаки перивисцерита, воспалительной
инфильтрации в зоне пенетрации
(субфебрильная температура, лейкоцитоз
со сдвигом лейкоформулы влево, увеличение
СОЭ).
При
пальпации эпигастральной области
определяется резкая болезненность,
иногда удается прощупать воспалительный
инфильтрат. Если язва достигает серозной
оболочки желудка или двенадцатиперстной
кишки, то не контактирует с другими
органами, клиническая картина мало
отличается от неосложненной формы
язвенной болезни. При пенетрации в
поджелудочную железу больные чаще
жалуются на постоянную упорную боль в
спине, усиливающуюся после еды и в ночное
время, не купирующуюся антацидами и
спазмолитиками. Боль при этом
висцерально-соматическая: из эпигастрия
иррадиирует в спину к остистым отросткам
позвонков, которые нередко становятся
чувствительными при пальпации, иногда
распространяется также влево, реже
вправо и даже может быть опоясывающей.
При проникновении язвы в малый сальник
(чаще при язве малой кривизны желудка)
боль из эпигастрия чаще распространяется
под правую реберную дугу: при проникновении
в направлении диафрагмы (язвы верхних
отделов желудка) боль иррадиирует из
эпигастрия в загрудинное пространство,
шею, плечелопаточную область, нередко
имитируя коронарную болезнь. При
распространении язвы в брыжейку тонкой
или толстой кишки (чаще при постбульбарных
язвах и язвах анастомоза) боль
распространяется вниз к пупку или даже
к гипогастрию (Григорьев П.Я., 1987).
Пенетрация
чаще возникает у больных с длительным
язвенным анамнезом и рецидивирующим
течением. Пенетрация нередко сочетается
другими осложнениями, одним из которых
является перфорация.
Соседние файлы в предмете Хирургические болезни
- #
- #
- #
- #
- #
- #
- #
Источник
 Осложнения язвенной болезни. Кровотечение. Пенетрация. Перфорация. Стеноз привратника.
Осложнения язвенной болезни. Кровотечение. Пенетрация. Перфорация. Стеноз привратника.
Осложнения язвенной болезни:
- Кровотечение,
- Пенетрация,
- Перфорация,
- Стеноз привратника.
Язвенное кровотечение.
Язвенное кровотечение — это одно из частых и опасных осложнений язвенной болезни (ЯБ).
Симптомы.
Скрытое (оккультное) кровотечение почти всегда сопутствует ЯБ, хотя, как правило, остается незамеченным и не считается ее осложнением. Диагностируются лишь массивные (профузные) кровотечения с кровавой рвотой и меленой.
Рвота кровью бывает тогда, когда источник кровотечения находится выше связки Трейдца (пищевод, Ж, ДПК).
Контакт крови с HCI изменяет цвет крови до кофейного.
Стул при кровотечении будет кашицеообразным, липким, с угольным блеском, как деготь (мелена).
Важно помнить, что при приеме препаратов висмута, железа, черники, черемухи, ежевики стул тоже темного цвета, но нормальной консистенции и формы.
Гемоглобин и гематокрит снижается. Если в течение 3-х суток нет положительной динамики гемаглобина, значит кровотечение продолжается.
Лечение.
- В домашних условиях — промывание желудка ледяной водой, накладывание льда на область желудка.
- Внутрь и парентерально до 200-400 мг Циметидина или др. Н2-блокаторы,
- Орошение введением зонда и введением 5% Аминокапроновой кислоты,
- Через зонд 5% Новокаин и Адреналин, Антигемофильной Плазмы 100-150 мл,
- Фибриноген 1-2 г на физ. растворе,
- Секретин 100мг на 50 мл 0,001% NaCI.
- При падении АД 100-150 мл Полиглюкин, а затем Реополиглюкин, Альбумин, свежезамороженная Плазма.
- Проводят диатермо- и лазерная коагуляция.
Перфорация язвы.
Перфорация язвы в брюшную полость – грозное осложнение язвенной болезни (ЯБ) и симптоматических язв.
Симптомы.
Резкая «кинжальная» боль в подложечной области, доскообразное напряжение мышц передней стенки живота, особенно эпигастрия, положительный симптом Щеткина-Блюмберга, исчезновение печеночной тупости, брадикардия, бледность кожных покровов.
Через 6-8 часов после перфорации развивается
перитонит, характеризующийся резким ухудшением состояния больного:
частый нитевидный пульс, артериальная гипотония, лихорадка, явления динамической кишечной непроходимости, лейкоцитоз с нейтрофильным сдвигом. В первые часы возможны стул и отхождение газов, но затем нарастает метеоризм, происходит задержка стула, газов и даже мочи.
Рвота бывает редко.
Рентгенологически в брюшной полости обнаруживается газ.
При атипичной клинике при прободной язве Ж и ДПК (прикрытое прободение, прободение в малый сальник в полый орган), при сочетании прободной язвы с другими атипично протекающими заболеваниами показана срочная лапараскопия.
Пенетрация язвы.
Под пенетрацией понимают распространение язвы за пределы стенки Ж (желудка) и ДПК (двенадцатиперстной кишки) в окружающие ткани и органы.
Различают:
1) стадию проникновения язвы (некроза) через все слои стенки Ж или ДПК.
2) стадию фиброзного сращения с прилегающим органом.
3) стадия завершенной перфорации и проникновения в ткань прилежащего органа.
Язвы задней и боковой стенок луковицы и постбульбарные язвы ДПК чаще пенетрируют в головку поджелудочной железы, желчные пути, печень, печеночно-желудочную или дуоденальную связку, в толстую кишку и в ее брыжейку, а язвы Желудка — в малый сальник и тело поджелудочной железы. Пенетрация сопровождается развитием воспалительного процесса и образованием фиброзных спаек, иногда довольно обширных.
Симптомы.
Боль при этом становится почти постоянной, весьма интенсивной, теряет закономерную связь с приемом пищи, не уменьшается от приема антацидов. Усиливается тошнота, рвота.
Повляются признаки воспаления — субфебрильная температура, лейкоцитоз, повышается СОЭ.
В области очага нередко определяется выраженная пальпаторная болезненность и удается прощупать воспалительный инфильтрат.
Диагноз подтверждается рентгенологическим (глубокая «ниша», малая подвижность язвенной зоны) и эндоскопическим (язва глубокая, кратер обрывистый, края обычно высокие, в виде вала) исследованиями.
Лечение обычно оперативное.
Стеноз привратника.
Стеноз привратника — осложнение язвенной болезни (Я Б), чаще возникает при локализации рецидивирующей язвы в пилорическом канале и начальной части луковицы ДПК.
Нарушение проходимости привратника при обострении ЯБ усугубляется периульцерозным воспалительным отеком и его спазмом.
Симптомы.
Обострение ЯБ с формирующимся стенозом привратника сопровождается ощущением давления и полноты в подложечной области, возникающих сразу же после еды, тошнотой и рвотой, приносящей облегчение.
При рецидивирующем язвенном процессе стенозирование привратника быстро прогрессирует и переходит в органическую, декомпенсированную стадию. Рвота становится постоянной, появляется шум плеска.
Натощак в желудке определяется большое количество содержимого.
Больной прогрессивно худеет и присоединяется гуморальный синдром (гипохлоремия, гипокалиемия, азотемия, алкалоз).
При рентгенологическом исследовании в этой стадии Желудок приобретает форму «растянутого мешка» со слабой перистальтикой, его опорожнение замедленно до 24 часов и более.
Диагноз
основан на эндоскопической картине и результатах гистологического исследования биопсийного материала.
Лечение хирургическое.
- Перед хирургическим лечением необходимо откачивание желудочного содержимого через назогастральный зонд,
- В/в введение изотонического раствора Хлорида Натрия ( 2-3 л/сут ), раствора Глюкозы ( 1-2 л/сут), Витаминов (аскорбиновая кислота, никотинамид, кокарбоксилаза, витаминов В6, В12 и др.)
- Нередко требуется переливание Полиглюкина, Реополиглюкина, Альбумина, Эритроцитарной массы, Хлорида Калия.
- Независимо от способа оперативного лечения больным в предоперативном периоде желательно проведение полноценного курса противоязвенной терапии (см лечение язвенной болезни).
КАТЕГОРИЯ:
Источник

