Ощущение голода при панкреатите
04 апреля 2011 г.
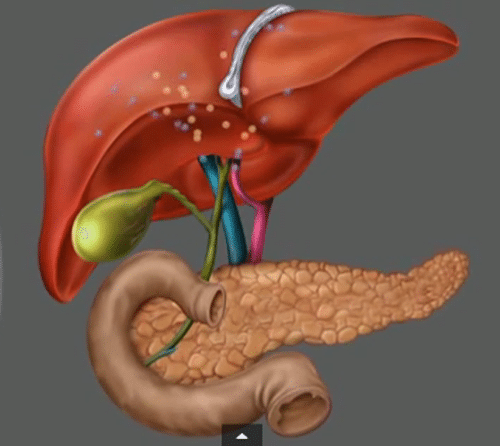
Хронический панкреатит – это прогрессирующее заболевание поджелудочной железы, которое во время обострения сопровождается признаками острого воспалительного процесса, развитием боли и диспепсией.
В результате заболевания часть клеток поджелудочной железы погибает и замещается соединительной тканью. Нарушения выработки пищеварительных ферментов поджелудочной железой ведут к плохому усвоению пищи, нарушается обмен веществ, вплоть до развития сахарного диабета.
Изменения, которые развиваются в поджелудочной железе, сохраняются и после обострения заболевания. За последние 30 лет в мире отмечен двукратный рост числа больных острым и хроническим панкреатитом.
Причины возникновения хронического панкреатита
- Поражения органов желудочно-кишечного тракта – билиарный тракт (желчные ходы и желчный пузырь), ЖКБ (желчнокаменная болезнь).
- Травмы поджелудочной железы, в том числе оперативные вмешательства.
- Поражение желудка и 12-перстной кишки.
- Сахарный диабет.
- Заболевания чревного ствола и его ветвей, питающих поджелудочную железу.
- Алкоголизм.
- Курение.
- Диета с повышенным содержанием жиров.
- Недоедание.
- Стойкое повышение содержания ионов кальция в крови.
- Муковисцидоз.
- Гипертриглицеридемия (повышенное содержание триглицеридов в плазме крови).
- Вирусные инфекции (паротит, гепатит В).
- Эндокринные заболевания (гиперпаратиреоз).
- Воздействие лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн, цитостатики, тетрациклины, сульфаниламиды и др.).
Симптомы хронического панкреатита
- Боль в области живота (чаще в левом подреберье, реже – в правом, иногда с отдачей в спину, за грудину, лопатку), обычно возникает или усиливается через 40-60 минут после еды (особенно после обильной, острой, жирной, жареной), может усиливаться в положении лежа и ослабевать в положении сидя, при небольшом наклоне вперед.
- Ухудшение аппетита.
- Потеря веса.
- Отрыжка.
- Тошнота.
- Рвота.
- Вздутие и урчание живота.
- Диарея.
- Метеоризм.
Этапы заболевания хроническим панкреатитом
Хронический панкреатит отличается медленным течением. Начальный этап заболевания может составлять до 10 лет (в среднем 1-5 лет). В это время наиболее специфичным признаком хронического панкреатита является боль различной степени интенсивности в верхней части правой стороны живота, в эпигастральной области, в левом подреберье, гораздо реже – боли опоясывающего характера.
На среднем этапе развития хронического панкреатита (в среднем 5-10 лет) наблюдается не только боль, но и признаки внешнесекреторной недостаточности:
- Плохая переносимость жирной пищи, особенно жареной и копченой.
- Панкреатическая стеаторея (выделение с калом жира).
- Вздутие живота, коликообразная боль.
- Боли в костях, повышенная ломкость костей.
- Судорожные сокращения мышц (гиповитаминоз D).
- Нарушения в системе свертывания крови в виде кровоточивости (гиповитаминоз К).
- Повышение сухости кожи (гиповитаминоз А).
- Склонность к инфекциям.
- Снижение либидо, потенции (гиповитаминоз Е).
- Бледность кожных покровов.
- Одышка.
- Учащенное сердцебиение.
- Быстрая утомляемость, снижение работоспособности.
- Снижение массы тела.
Осложнения хронического панкреатита
В отсутствие лечения через 7-15 лет после начала заболевания активный патологический процесс стихает, наблюдается адаптация больного (в 2/3 случаев), у 1/3 больных могут развиться следующие осложнения:
- Панкреатическая протоковая гипертензия (повышение давления в просвете главного панкреатического протока).
- Кисты и псевдокисты поджелудочной железы.
- Холестаз (застой желчи).
- Инфекционные осложнения (воспалительные инфильтраты, гнойные холангиты, перитониты, септические состояния).
- Обструкция 12-перстной кишки.
- Тромбоз портальной и селезеночной вен.
- Подпеченочная портальная гипертензия.
- Кровотечения (эрозивный эзофагит, синдром Мэллори-Вейса, гастродуоденальные язвы).
- Выпотной плеврит.
- Панкреатический асцит.
- Гипогликемические кризы.
- Абдоминальный ишемический синдром.
Диагностика хронического панкреатита
- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови с определением амилазы, липазы, эластазы в сыворотке крови.
- Копрограмма.
- Анализ крови на сахар или определение глюкозы в биохимическом анализе крови.
- УЗИ органов брюшной полости.
- МРТ или КТ поджелудочной железы.
- Ангиография.
- ФГДС.
Диета при хроническом панкреатите
В первые дни обострения назначают голод и минеральную воду, без газа. Далее больного переводят на щадящую диету. Прием пищи должен быть дробным – 4-5 раз в день. Ограничивается прием продуктов, способных стимулировать секрецию – жирных, кислых, молочных продуктов.
Запрещается употребление алкоголя, консервов, острой пищи, газированных напитков, кислых фруктов и ягод, соков. Из медикаментозной терапии используются препараты, снижающие панкреатическую секрецию и нормализующие моторику желудочно-кишечного тракта. Заместительная терапия (ферментативная) может назначаться пожизненно, в зависимости от степени тяжести воспаления поджелудочной железы.
Прогноз хронического панкреатита благоприятен при строгом соблюдении диеты, отказе от употребления алкоголя, адекватности терапии. Все это снижает частоту и выраженность обострений.
Лечение хронического панкреатита в ГУТА КЛИНИК
Осложнения хронического панкреатита очень серьезны, в связи с чем лечение хронического панкреатита рекомендовано проводить только в специализированных стационарах под наблюдением врача.
Лечение хронического панкреатита в ГУТА КЛИНИК основано на нескольких принципах: индивидуальная лечебная диета, купирование болевых синдромов, стабилизация функции поджелудочной железы. При необходимости применяются медикаментозные средства.
При тяжелых формах хронического панкреатита, рубцово-воспалительном стенозировании общего желчного и панкреатического протоков, абсцессе или кисте поджелудочной железы рекомендовано хирургическое лечение.
Гастроэнтерологи ГУТА КЛИНИК имеют большой опыт лечения хронических панкреатитов различных стадий и степеней сложности, являются членами профессиональных врачебных сообществ, используют самые передовые лечебные методики лечения хронического панкреатита, позволяющие нормализовать функцию поджелудочной железы и избавить пациента от приступов за сравнительно небольшой промежуток времени.
При условии строгого соблюдения рекомендаций лечащего врача мы гарантируем успешный прогноз лечения заболевания.
Гастроэнтерологи утверждают: лечение хронического панкреатита – в руках самого больного хроническим панкреатитом. Отказ от употребления алкоголя, желание скорректировать свой образ жизни и действительно избавиться от заболевания – залог выздоровления
Источник
Можно ли голодать при панкреатите? Да, и даже нужно, заверяют врачи. Однако к этому процессу нужно подходить с головой, зная принципы и правила спасительного голода. При острой форме заболевания поджелудочной контроль за пациентом осуществляют в рамках стационара. Для больных хроническим панкреатитом нужно уметь проводить манипуляции голода самостоятельно, так как рецидивы и обострения можно преодолевать в домашних условиях. Не менее важен выход из голодания. О всех нюансах облегчения состояния поджелудочной железы голодом мы расскажем в нашей статье.
Лечебное голодание при панкреатите
Для того чтобы осознать,чем так значим голод при панкреатите, нужно разобраться в механизмах функционирования органа.
Поджелудочная синтезирует ферменты, которые необходимы для успешного пищеварения. Их конечная цель – двенадцатиперстная кишка, куда они направляются через проток железы. Именно в ней происходит их деятельность по расщеплению и перевариванию поступившей еды. Чрезмерное увлечение алкоголем, плохая наследственность, заболевания органов пищеварительной системы, пристрастие к острым и жирным блюдам и другие негативные факторы могут стать виной нарушения данного процесса.
В случае, если ферменты под давлением тех или иных обстоятельств начинают продуцироваться в большем, чем нужно, количестве, на фоне замедленного оттока ферментов в кишку, их активность сосредотачивается в поджелудочной и приводит к воспалительному процессу.
В такой период единственное в чем нуждается железа – это голод, холод и покой. При панкреатите каждая из этих трех составляющих обязательна и неотъемлема. Лечение воспаления начинается именно со спасительного голодания, благодаря которому удается дать передохнуть железе и накопить силы для длительного восстановления функции.
Холод, голод и покой при панкреатите остром
Острый воспалительный процесс сопровождается множеством неприятных симптомов, среди которых наиболее распространены расстройства желудочно-кишечного тракта и сильные болевые ощущения. Они могут отдавать в область спины, поясницы или подреберья.
Если у вас острый панкреатит, голодание на протяжении нескольких дней предвещает дальнейшую строгую диету. В условиях стационара за больным осуществляют контроль, а лечащий врач решает, как долго будет длиться полнейший отказ от еды. Как правило, оно составляет двое или трое суток.
Несмотря на то, что пища не поступает в организм в привычном виде, голодание способствует облегчению самочувствия поджелудочной железы. Разрешается пить, например, отвар из плодов шиповника или лечебную воду с минералами без газа. Обязательно перед употреблением надо подогреть жидкость до 35-36 градусов. Горячее или, наоборот, холодное негативно скажется на состоянии воспаленного органа.
Пока железа отдыхает от приемов пищи, внутри нее производятся работы по регуляции механизмов. Бывает и так, что последующее лечение медикаментами вовсе может не понадобиться, и функция восстановится самостоятельно. Некоторым пациентам, на усмотрение врача, могут в период голодания ставить питательные капельницы.
Под холодом понимают грелку со льдом, которую рекомендуют прикладывать на живот до приезда скорой помощи. Покой заключается в постельном режиме.
Голодание при хроническом панкреатите
Хронический панкреатит имеет менее выраженную симптоматику. Периоды обострения могут проявиться легкими недомоганиями со стороны пищеварительной системы. Диетолог составляет индивидуальный рацион для пациентов с диагнозом хронический панкреатит, придерживаться которого требуется неукоснительно. Именно послабления в диете приводят к рецидивам заболевания и могут стать причиной новых воспалительных процессов в поджелудочной железе.
Лечение панкреатита голоданием практикуется и при хроническом течении болезни. Однако делать это советуют исключительно с согласования и одобрения врача, а также без фанатизма.
При рвоте, тошноте, болевом синдроме, первое, что нужно сделать, это отказаться от еды и даже воды. Проанализируйте, что стало спусковым механизмом воспаления, например, вы съели что-то из запрещенных продуктов. Дайте железе отдохнуть день-два, а после, как и при остром панкреатите, начинайте постепенный ввод продуктов питания. В отличие от острой фазы, хроническое воспаление можно лечить в домашних условиях.
Панкреатит после голодания правила питания
Сбалансированный рацион для больных панкреатитом после лечебного голодания будет более эффективен. Принципы диеты просты и понятны:
- Дробное питание через равные временной интервал. В течение суток пять-шесть приемов пищи. Размер порции около 230 гр.
- Снизить раздражающее воздействие на слизистую поможет тщательное измельчение еды. Ее можно протирать через сито или воспользоваться блендером.
- Уменьшение углеводов и жиров улучшит процесс усвояемости пищи и выздоровления, в целом.
- Продукты тушатся, варятся, парятся, запекаются, но ни в коем случае не жарятся.
- Подают блюда теплыми. Оптимальной является температура в 36 градусов. А вот горячее или холодное приведет к раздражению железы.
- Налегать в восстановительный период следует на белки, высокое содержание которых наблюдается в твороге и мясе.
- Рекомендовано употребление минеральной воды без газа, например, Ессентуки-4 или Боржоми.
- Строгое табу накладывается на алкогольные и газированные напитки. Желательно отказаться и от курения.
Перечень запрещенных продуктов включает такие овощи как капуста, лук, редька, баклажаны, чеснок и редис. Исключаются кислые и сладкие ягоды и фрукты. Обязателен отказ от кофе и крепких чаев, варенья, сдобы, икры, копченостей, маринадов и солений. Наибольшую опасность представляют острые, пряные и жареные блюда. Плохо усваиваются бульоны из мяса и рыбы, субпродукты, щавель, грибы, горчица и шпинат.
Благоприятно отражаются на поджелудочной кисломолочные продукты с минимальным процентом жирности (кефир, простокваша, молоко, творог), рыба, птица и мясо нежирных сортов, вегетарианские бульоны и овощные супы. Разрешен подсушенный хлеб, например, вчерашний. Еду готовить предпочтительно на пару. Каши варят на молоке и воде в пропорции 1:1 из риса, гречки и геркулеса. Фрукты и овощи желательно запекать, а не съедать свежими. Из овощей наибольшую пользу представляют свекла, тыква, картофель, морковь и кабачки. Среди жидкостей допустимы слабо заваренные чаи, домашние морсы, кисели и компоты, травяные отвары и настои.
Источник
Панкреатит – то заболевание, которое ни в коем случае нельзя оставлять без внимания. Лечение патологии должно быть систематическим и правильным. Его может порекомендовать только медицинский специалист. Так лекарственные препараты при данном заболевании, как ни странно, имеют второстепенное значение. На первое место выходит специализированная диета, цель которой – восстановить правильную работу поджелудочной железы. Также в определенных случаях врачи рекомендуют лечебное голодание при панкреатите. Насколько оно эффективно и как правильно ввести его в свою жизнь? Постараемся разобраться и ответить на эти и другие вопросы.
О панкреатите
Панкреатит – вид заболевания поджелудочной железы, который связан с развитием воспалительных процессов в тканях железы на фоне выделения слишком большого количества пищеварительных ферментов. Поджелудочная – это очень важный орган, который обеспечивает поставки активных веществ в кишечник – ферментов, отвечающих за то, чтобы белки, жиры и углеводы, поступающие в организм человека с любой пищей, могли расщепиться, а потом всосаться в кишечник и использоваться организмом на собственные нужды.
При неправильном функционировании железы отмечается нарушение работы пищеварительной системы в целом. Например, при наличии проблем, связанных с воспалением тканей, железа начинает активно вырабатывать ферменты для пищеварения, которые не используются по прямому назначению из-за их избытка. Таким образом, активизируются они сразу внутри органа и начинают его переваривать. Также могут отмечаться проблемы с проходимостью протока для ферментов, а значит, последние не могут нормально поступать в кишечник и снова негативно действуют на стенки самого органа.
На заметку! У поджелудочной есть еще одна функция – выработка гормонов (например, инсулина), управляющих рядом процессов в организме. При наличии проблем с работой органа можно заработать сахарный диабет, если не заниматься лечением заболеваний.
Причинами развития панкреатита становится, в первую очередь, неправильное питание, то есть употребление большого количества жирной и содержащей углеводы пищи, а также переедание. Сказывается негативно на состоянии поджелудочной и употребление большого количества алкоголя, а также его регулярное распитие. Медики даже выделяют отдельную форму панкреатита – алкогольную. Спровоцировать начало заболевания могут также хирургическое вмешательство, прием ряда лекарственных средств, ожирение и т.д.
Основные признаки и виды заболевания
К основным признакам панкреатита относятся:
- жгучие и сильные боли в подреберье с левой стороны. Боли приступообразные и могут иметь опоясывающий характер. Возникают они внезапно, но обычно после еды в течение 20-30 минут или после алкогольных возлияний;
- тошнота, а затем и рвота, которая не дает человеку облегчение и не улучшает его состояние;
- метеоризм и вздутие живота;
- потеря или ухудшение аппетита в целом;
- диарея, а в ряде случаев запоры;
- при сильном воспалительном процессе может повыситься температура.
На заметку! Отметим, что все эти признаки в полной мере проявляются только при обострении панкреатита, то есть в его острой форме (так называемый приступ панкреатита). При хроническом течении патологии признаки не явные и малозаметные. Человек, в основном, ощущает небольшой дискомфорт, иногда сталкивается с диареей, общим ухудшением состояния и т.д.
Медики условно делят людей, страдающих острым панкреатитом, на 4 категории. Ознакомиться с ними можно в таблице.
Таблица. Классификация острого панкреатита в зависимости от клинической симптоматики
Легкая форма: У пациентов с такой формой отмечаются незначительные легкие боли под ребрами, может присутствовать тошнота. Рвота отмечается редко, и она не мучительная, сопровождающаяся некоторым облегчением. Со стороны состояния других органов особых изменений нет. Температура поднимается крайне редко и, как правило, не выше 37 градусов. Лечение консервативное и помогает быстро улучшить состояние больного.
Средняя тяжесть: У пациентов на этой стадии заболевания отмечается сильный болевой синдром, тошнота, сопровождающаяся многократной рвотой, которая не приносит облегчения. Наблюдается вздутие живота. На этом этапе уже отмечаются изменения состояния крови (увеличивается количество лейкоцитов, тогда как количество лимфоцитом становится меньше). В моче медики могут обнаружить белок и даже эритроциты.
Тяжелое состояние: Люди с тяжелой формой острого панкреатита поступают в больницы в тяжелом состоянии с очень сильными и резкими болями в животе. У них отмечаются проблемы кровообращения, интоксикация, бледность кожи. Имеет место быть явное вздутие живота, отсутствует перистальтика кишечника. Рекомендуется незамедлительно начать терапию консервативного типа, так как начинается активное разрушение поджелудочной железы.
Тяжелые деструктивные формы заболевания: Больные с такой формой поступают в клиники в тяжелейшем состоянии, у них в наличии – выраженная интоксикация, проблемы с сердечно-сосудистой системой, перитонит. Таких пациентов необходимо оперировать, так как консервативное лечение в большинстве случаев бесполезно. Важно понимать, что при отсутствии помощи возможен летальный исход в ближайшее время.
Точный диагноз поставить при наличии панкреатита не просто, так как симптоматика заболевания имеет большой процент схожести с симптомами, наблюдающимися при других заболеваниях ЖКТ. Именно поэтому важно не заниматься самолечением, а обратиться в клинику. Врач после первичного осмотра пациента и сбора анамнеза назначит ему ряд обследований и анализов, после которых сможет подтвердить диагноз и назначить подходящее лечение. Притом терапия может отличаться в зависимости от общего состояния человека, индивидуальных особенностей и т.д.
Лечение заболевания
Тактик лечения панкреатита не так уж много. Но начинается терапия, как правило, с приема определенных препаратов, выписанных врачом, а также диеты. В любом случае сразу же медики никого не отправляют на операцию, за исключением особых случаев. К оперативному вмешательству прибегают крайне редко.
На заметку! В первый день обращения врачи не всегда могут сразу определить стадию заболевания. Но, тем не менее, лечение начинается сразу же. И велики шансы, что оно будет эффективным.
Задача медиков – устранить болевой синдром и запустить правильную работу железы. В этом им помогают лечебное голодание, особая диета, дезинтоксикационная терапия, прием специальных препаратов.
Лечебное голодание как вид терапии при панкреатите
Многие врачи согласны с тем, что роль голодания при лечении такого заболевания очень велика. Также оно эффективно применяется и при лечении других патологий – например, холецистита. Причина панкреатита, как уже отмечалось выше, в основном заключается в неправильном питании.
Голодание при панкреатите помогает ввести поджелудочную в состояние покоя и прекратить активную выработку пищеварительных ферментов этим органом. То есть железа практически не участвует в работе системы пищеварения, так как делать ей просто нечего, ведь пища не попадает в пищеварительный тракт.
На заметку! Голодание также затормаживает выработку желудочного сока и желчи. Не только железа, но и все другие органы системы пищеварения переключаются в «спящий» режим. Вся энергия, затрачиваемая на переваривание еды, направляется на восстановление пораженных органов.
Врачи рекомендуют голодание на любой стадии панкреатита, особенно – в период обострения заболевания, когда воспалительный процесс идет активно. В любом случае, контроль за процессом голодания берет на себя лечащий врач-гастроэнтеролог. Самостоятельно объявлять голодовку нельзя. Можно навредить здоровью, так как в некоторых случаях она может дать обратный эффект.
Противопоказания
Но соблюдать голодание можно далеко не всем. Некоторые категории пациентов не могут прибегать к такой методике лечения панкреатита. К ним относятся:
- люди с гипотонией;
- имеющие малокровие пациенты;
- беременные;
- страдающие подагрой;
- люди, у которых уровень сахара в крови понижен.
С осторожностью нужно прибегать к голоданию при наличии гастрита. Здесь мнение о пользе голодовки разнятся. Большая часть медиков считает, что наиболее эффективным методом будет использование системы дробного питания, а вот полное голодание не рекомендуется.
Если у человека диабет, то голодание нужно обязательно обсудить со специалистом. Многие медики считают, что оно может быть опасным при наличии такого заболевания.
Беременным голодать запрещено, максимум можно не принимать пищу около 1-2 дней. Но при наличии панкреатита нельзя допускать, чтобы беременная голодала. Так что в этом случае такая терапия не подойдет.
Рекомендации по применению голодания
Обычно для лечения панкреатита применяется лечебная диета. Она подразумевает полный отказ от употребления жирной, острой пищи. Еду нельзя жарить, разрешается готовить ее на пару, варить, иногда запекать. По большей части в меню больного будут включены белковые продукты. Также важно тщательно измельчать, перетирать пищу и хорошо ее жевать во время употребления. Есть рекомендуется около 5-6 раз в день совсем небольшими порциями.
Важно! При лечении панкреатита рекомендовано пить как можно больше чистой воды – около 2 литров день.
Предпочтение отдается рыбе, мясу нежирных сортов, птице. Можно употреблять кисломолочные продукты, подвергшиеся тепловой обработке овощи, фрукты рекомендуется запекать, а хлеб – подсушивать. Что касается напитков, то пить можно те, что приготовлены на основе растений, фруктов, но только натуральные. Газированные напитки исключаются полностью, также как и алкоголь.
Лечебное голодание при панкреатите обычно длится недолго, но в зависимости от формы заболевания принципы его будут отличаться. Например, при обострении рекомендуется голодать только в условиях стационара. Первые 2-3 дня пациент может принимать только теплую минеральную негазированную воду, отвар шиповника, от пищи нужно отказаться полностью. Такие меры помогут успокоить поджелудочную и запустить нормальные процессы ее работы, а также процессы восстановления ее тканей.
При наличии хронической формы панкреатита, когда симптомы слабо выражены, врачи рекомендуют для профилактики отказываться от пищи не чаще, чем 1 раз в 7 дней. Такой разгрузочный день переносится обычно очень легко. На второй день рекомендуется пить воду и овощные бульоны. Можно есть овощные супы.
Важно! В период лечебного голодания важно соблюдать постельный режим.
Есть еще так называемое сухое голодание. Оно применяется при острой форме панкреатита. В этом случае больному нельзя пить даже воду в течение пары дней. Потом постепенно можно переходить к диетическому питанию.
Сроки
Сроки голодовки врачи могут рекомендовать самые разные. Некоторые и вовсе рекомендуют голодать только при наличии рвоты до момента ее прекращения. Кто-то советует поддерживать режим голода в течение пары суток. Кто-то рекомендует держаться около 3-4 дней. В случае длительного голодания в организм пациента требуется вводить специальные вещества, которые снизят секрецию поджелудочной.
На заметку! Как показывает практика, при лечении панкреатита голодание переносится пациентами достаточно легко.
Сроки голодания в целом будут зависеть от стадии заболевания, тяжести состояния и индивидуальных особенностей организма человека. Иногда врачи могут порекомендовать даже 15-тидневный отказ от пищи. Но он проводится только под контролем врача в стационаре.
Вход и выход из голодания
Резкое начало голодания – большой стресс для организма. Оно показано только в случае наступления приступа панкреатита. В период ремиссии перед голоданием нужно постепенно уменьшать количество съедаемой пищи, сводя его на нет и увеличивая частоту питания. Все съедаемые продукты должны тщательно измельчаться.
Выходить из голодания нужно строго по правилам, чтобы не ухудшить состояние организма. Завершение должно быть постепенным. Сначала в меню появляются бульоны, постепенно – овощные пюре. Важно начинать питаться сосем небольшими порциями, иначе организму будет сложно переварить пищу. Медленно, но верно больной вернется на привычную ему диету. Важно в процессе выхода из голодания не переедать.
Стоит понимать, что, даже закончив голодовку и улучшив свое состояние диетой, при панкреатите придется все равно отказаться от употребления многих продуктов. Нельзя возвращать в свое меню алкоголь, много жирной, соленой, острой пищи, не стоит есть и много сладостей. Некоторых принципов диеты придется придерживаться даже в том случае, если больной не будет ощущать явных признаков заболевания и в целом чувствовать себя хорошо.
Видео – Лечебное голодание при панкреатите
Как мы видим, голодание для лечения панкреатита не только не запрещено, а даже рекомендовано специалистами. Причем оно может длиться достаточно большой срок, но под контролем врача. Самостоятельно принимать решение о начале голодания не рекомендуется, так как оно может спровоцировать ухудшение состояния. Прекращать голодовку в период обострения можно только после того, как рвота и тошнота отступят.
Источник