Оперативные доступы при панкреатите
Поджелудочная железа – орган, обладающий экскреторной и инкреторной функциями. В железе различают головку, тело и хвост. От нижнего края головки иногда отходит крючковидный отросток.
Головка окружена сверху, справа и снизу, соответственно, верхней, нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Она имеет:
1. переднюю поверхность, к которой выше брыжейки поперечной ободочной кишки прилегает антральная часть желудка, а ниже – петли тонкой кишки;
2. заднюю поверхность, к которой прилегают правая почечная артерия и вена, общий жёлчный проток и нижняя полая вена;
3. верхний и нижний края.
Тело имеет:
1. переднюю поверхность, к которой прилегает задняя стенка желудка;
2. заднюю поверхность, к которой прилегают аорта, селезёночная и верхняя брыжеечная вены;
3. нижнюю поверхность, к которой снизу прилегает двенадцатиперстнотощекишечный изгиб;
4. верхний, нижний и передний края
Хвост имеет:
1. переднюю поверхность, к которой прилегает дно желудка;
2. заднюю поверхность, прилежащую к левой почке, её сосудам и надпочечнику. Через всю железу от хвоста к головке проходит проток поджелудочной железы, который, соединяясь с жёлчным протоком или отдельно от него, открывается в нисходящую часть двенадцатиперстной кишки на большом дуоденальном сосочке. Иногда на малом дуоденальном сосочке, расположенном приблизительно на 2 см выше большого, открывается добавочный панкреатический проток.
Связки:
1. желудочно-поджелудочная – переход брюшины с верхнего края железы на заднюю поверхность тела, кардии и дна желудка (по ее краю проходит левая желудочная артерия);
2. привратниково-желудочная – переход брюшины с верхнего края тела железы на антральную часть желудка. Голотопия: В собственно надчревной области и левом подреберье. Проецируется по горизонтальной линии через середину расстояния между мечевидным отростком и пупком.
Скелетотопия:
1. головка — L1
2. тело — Th12
3. хвост – Th11.
Орган находится в косом положении, и его продольная ось направлена справа налево и снизу вверх. Иногда железа занимает поперечное положение, при котором все ее отделы расположены на одном уровне, а также нисходящее, когда хвост загнут книзу.
Отношение к брюшине: ретроперитонеальный орган.
Кровоснабжение осуществляется из бассейнов общей печеночной, селезеночной и верхней брыжеечной артерий.
Головка кровоснабжается верхними и нижними поджелудочно-двенадцатиперстными артериями (от желудочно- двенадцатиперстной и верхней брыжеечной артерий, соответственно).
Тело и хвост поджелудочной железы получают кровь из селезеночной артерии, которая отдает от 2 до 9 панкреатических ветвей, среди которых самой крупной является a. pancreatica magna.
Венозный отток осуществляется в систему воротной вены через поджелудочно-двенадцатиперстные и селезеночную вены.
Иннервацию поджелудочной железы осуществляют чревное, верхнее брыжеечное, селезеночное, печеночное и левое почечное нервные сплетения.
Лимфоотток происходит в регионарные узлы первого порядка (верхние и нижние поджелудочно-двенадцатиперстные, верхние и нижние панкреатические, селезеночные, позадипилорические), а также в узлы второго порядка, которыми являются чревные узлы.
Оперативные доступы к поджелудочной железе
1. Лапаротомия:
* срединная лапаротомия;
* угловой разрез – к срединной лапаротомии добавляют косой разрез по направлению к левой реберной дуге;
* комбинированный доступ – срединная лапаротомия с добавлением левого косого разреза с переходом на грудную стенку по восьмому межреберью.
2. Непосредственный подход к поджелудочной железе:
* через малый сальник (путем рассечения печеночно-желудочной связки);
* через желудочно-ободочную связку (применяется наиболее часто);
* через брыжейку поперечной ободочной кишки (имеется опасность инфицирования нижнего этажа брюшной полости).
Возможен внебрюшинный поясничный доступ, который применяется в случае образования обширных гнойников в ретропанкреатической клетчатке.
Виды оперативных вмешательств на поджелудочной железе:
1. Паллиативные: обходные билиодигестивные анастомозы при неоперабельных опухолях железы; наложение внутреннего дренажа; рассечение капсулы и дренирование сальниковой сумки при острых панкреатитах.
2. Радикальные: панкреатодуоденальная резекция; резекция тела и хвоста железы по поводу опухолей и травматических разрывов; удаление кист и аденом островков Лангерганса.
Панкреатодуоденальная резекция
Показания: операбельные опухоли головки поджелудочной железы и большого сосочка двенадцатиперстной кишки.
Этапы операции:
1. мобилизация двенадцатиперстной кишки и головки поджелудочной железы по Кохеру, привратниковой части желудка и тела железы до границ резекции;
2. удаление в одном блоке головки и части тела поджелудочной железы, двенадцатиперстной кишки, ретродуоденаль- ной части общего желчного протока, привратниковой части желудка;
3. наложение анастомозов между общим желчным протоком и тощей кишкой, культей железы и тощей кишкой, оставшейся частью желудка и тощей кишкой;
4. наложение межкишечного анастомоза.
Пересадка поджелудочной железы
Доказано, что трансплантация островков Лангерганса, продуцирующих инсулин (путем инфузии в воротную вену), достаточна для обеспечения нормального обмена глюкозы. Клиническое применение метода ограничивается нарастанием чувствительности к антигенам островков с развитием реакции отторжения трансплантата. Длительное выживание трансплантата труд но достижимо, даже при применении иммуносупрессии.
Успешная пересадка целой поджелудочной железы нормализует уровень инсулина и глюкозы в крови реакцией отторжения трансплантата так же трудно бор как и диагностировать ее. К моменту, когда уровень глюкозы становится ненормальным, отторжение обычно оказывается далеко зашедшим и необратимым. Активность ферментов в сыворотке крови не повышается, поэтому не может быть использована для диагностики начинающегося отторжения. Выживаемость трансплантата неуклонно повышается (более 60% трансплантатов функционировали на протяжении 3 лет).
Хирургическая анатомия селезенки, (скелетотопия, синтопия, голотопия). Связки селезенки. Оперативные доступы к селезенке. Методы ушивания ран селезенки. Спленэктомия. Понятие о реимплантации селезенки.
Селезенка – непарный лимфоидный орган, в котором различают диафрагмальную и висцеральную поверхности, передний и задний концы (полюса), ворота.
Связки:
1. желудочно-селезеночная – от большой кривизны желудка до ворот селезенки (содержит левые желудочно-сальниковые сосуды и короткие желудочные артерии и вены);
2. селезеночно-почечная – от поясничной части диафрагмы и левой почки до ворот селезенки (содержит селезеночные сосуды).
Голотопия: левое подреберье.
Скелетотопия: между IX и XI ребрами от паравертебральной до средней подмышечной линии.
Отношение к брюшине: интраперитонеальный орган.
Иннервацию осуществляют чревное, левое диафрагмальное, левое надпочечное нервные сплетения. Возникающие из этих источников веточки образуют селезеночное сплетение во-круг одноименной артерии.
Лимфоотток происходит в регионарные лимфатические узлы первого порядка, расположенные в воротах селезенки. Узлами второго порядка являются чревные лимфатические узлы.
Операции на селезенке
Спленэктомия
Показания: разрыв селезёнки, злокачественные опухоли, туберкулёз, эхинококкоз, абсцессы, гемолитическая желтуха, болезнь Верльгофа, спленомегалия при портальной гипертензии.
Доступ: лапаротомный косой разрез в левом подреберье параллельно левой реберной дуге или верхняя срединная лапаротомия.
Этапы операции:
1. Мобилизация селезёнки
2. пересечение и перевязка диафрагмально- селезеночной связки с находящимися в ней сосудами;
3. поэтапное лигирование и пересечение в желудочно- селезеночной связке элементов сосудистой ножки селезёнки (зажимы накладывают ближе к воротам селезёнки во избежание повреждения хвоста поджелудочной железы и нарушения кровоснабжения желудка) – сначала перевязывают селезёночную артерию, а затем вену для уменьшения кровенаполнения органа;
4. удаление селезёнки;
5. перитонизация проксимальной культи селезёночной ножки;
6. контроль на гемостаз.
С целью профилактики снижения иммунитета необходимо производить гетеротопическую аутотрансплантацию селезеночной ткани, например, в карман большого сальника.
При небольших резаных ранах и ограниченных повреждениях селезенки возможны органосохраняющие операции: наложение гемостатических швов – спленорафия и резекция селезенки. Но из-за опасности вторичного кровотечения эти операций выполняются сравнительно редко.
Источник
Поджелудочная железа расположена в
забрюшинном пространстве ретроперитонеально,
позади желудка и сальниковой сумки, в
верхней половине живота. Основная масса
железы выделяет секрет через выводные
протоки в двенадцатиперстную кишку;
меньшая часть железы в виде так называемых
островков Лангерганса (insulae pancreatiсае
[Langerhans]) относится к эндокринным
образованиям и выделяет в кровь инсулин,
регулирующий содержание сахара в крови.
Поджелудочную железу относят к верхнему
этажу брюшинной полости, поскольку
функционально и анатомически она связана
с двенадцатиперстной кишкой, печенью
и желудком. Поджелудочную железу
разделяют на три отдела: головку, тело
и хвост. Выделяют также участок между
головкой и телом — шейку железы.
После
вскрытия брюшной полости к железе можно
подойти тремя путями:
через
желудочно-ободочную связку, для чего
ее рассекают в бессосудистом участке,
ближе к большой кривизне желудка.
Проникнув в сальниковую сумку, отодвигают
желудок кверху, а поперечную ободочную
кишку с ее брыжейкой — книзу;
через
брыжейку поперечной ободочной кишки.
Этот доступ применяется при операциях
внутреннего дренирования кист
поджелудочной железы (цистоеюностомия);
путем
отделения большого сальника от поперечной
ободочной кишки.
Применяется
также доступ через малый сальник путем
рассечения печеночно-желудочной связки
между нижним краем печени и малой
кривизной желудка. Доступ удобен при
опущенном желудке и прощупывании железы
через связку желудка выше его малой
кривизны. Цель операций при остром
панкреатите:
прекращение
активации ферментов и дальнейшего
разрушения поджелудочной железы путем
создания условий для хорошего оттока
ее секрета
создание
широкого канала для беспрепятственного
отхождения секвестрировавшихся участков
железы
ликвидация
воспалительного процесса в желчных
путях
23)Подобрать набор инструментов для
аппендэктомии. Оперативные доступы к
червеобразному отростку. Продемонстрировать
методику аппендэктомии (ретроградную,
антеградную) Оперативные
доступы для аппендэктомии.
а) по
Волковичу-Дьяконову-Мак-Бурнею (косая
переменная лапаротомия) – основной
доступ при аппендэктомии:
1. Разрез длиной 7-8 см через
точку Мак-Бурнея (на границе между
наружной и средней третями линии
от spina iliaca anteriorsuperior до
пупка) перпендикулярно описанной линии
(параллельно паховой связке) так, чтобы
треть разреза находилась выше, а две
трети – ниже этой линии.
2. Рассекаем кожу, подкожная клетчатка,
поверхностная фасция
3. Рассекаем апоневроз наружной косой
мышцы живота и ее саму в верхнем углу
раны
4. Тупо раздвигаем по ходу волокон
внутреннюю и поперечную косые мышцы и
входим в предбрюшинную клетчатку.
5. Разрезаем поперечную фасцию и
париетальную брюшину.
“+” доступа: 1) не нарушается
анатомическая целостность мышц
и их трофика, иннервация; 2) проекция
доступа соответствует положению слепой
кишки и аппендикса; 3) меньше процент
послеоперационных грыж. “-” доступа:
достаточно ограниченный
б) параректальная
лапаротомия по Ленандеру:
1. Разрез длиной 8-10 см по краю прямой
мышцы живота (середина разреза приходится
на линию, соединяющую обе передние
верхние ости подвздошной кости —
биспинальную линию)
2. Рассекаем кожу, подкожную клетчатку,
поверхностную фасцию
3. Рассекаем переднюю стенку влагалища
прямой мышцы живота, мышцу сдвигаем
кнутри
4. Рассекаем заднюю стенку влагалища
прямой мышцы живота вместе с брюшиной
выше линии Дугласа и поперечную фасцию,
предбрюшинный жир и брюшину ниже линии
Дугласа.
“+” доступа: анатомичен. “-” доступа:
ограниченный доступ; часто повреждаются
эпигастральные сосуды, которые хирург
не замечает
в) поперечная
лапаротомия по Винкельману: проводится
поперечно на уровне биспинальной линии:
1. Поперечный разрез кожи, подкожной
жировой клетчатки, поверхностной фасции
2. Рассекаем продольно передний листок
влагалища прямой мышцы живота
3. Прямые мышцы живота отводим кнутри
4. Рассекаем продольно задний листок
влагалища прямой мышцы живота
5. Рассекаем продольно поперечную фасцию
и париетальную брюшину.
“+” доступа: многослойное закрытие
раны и прочный рубец (за счет прохождения
разрезов в двух перпендикулярных
плоскостях); “-” доступа:
ограниченный доступ; трудоемкость при
рассечении и последующем восстановлении
прямых мышц живота.
г) нижняя
срединная лапаротомия:
от пупка до лонного сочленения (практически
не применяется при аппендэктомии)
. Аппендэктомия. Удаления дивертикула
Меккеля.
Показания: восспаление червеобразного
отростка.
Техника выполнения аппендэктомии:
1. Доступ: чаще всего по
Волковичу-Дьяконову-Мак-Бурнею.
Обезболивание: общее.
2. Рассекаем кожу, подкожную клетчатку,
апоневроз наружной косой мышцы живота.
Внутреннюю косую и поперечную мышцу
тупо расслаиваем.
3. Кручками Фарабефа растягиваем рану,
рассекаем поперечную фасцию и брюшину.
4. Обнаруживаем слепую кишку с аппендиксом:
а) толстая кишка сероватого цвета, тонкая
— серо-розовая; диаметр слепой
кишки более широкий, чем тонкой, на ней
есть гаустры и ленты.
б) в отличие от сигмовидной кишки и
поперечно-ободочной кишки, в слепой
кишке НЕТ жировых подвесок и брыжейки
в) червеобразный отросток находится у
места схождения трех линий на слепой
кишке
5 .
.
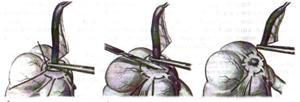
Прошивание, перевязка и отсечение
брыжейки аппендикса: брыжейку отростка
перевязывают и рассекают между
последовательно накладываемыми зажимами
Кохера, начиная от верхушки к основанию.
6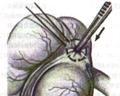
 .
.
Наложение кисетного шва на стенку слепой
кишки у основания аппендикса: на основание
отростка накладывают кисетный шов.
7. Перевязка основания отростка, его
отсечение и погружение культи в просвет
кишки за счет затягивания кисета:
а) на основание отростка накладывают
зажим Кохера
б) на передавленное место накладывают
кетгутовую лигатуру, завязывают, концы
ее отсекают
в) дистальнее места перевязки на отросток
накладывают зажим Кохера
г) придерживая анатомическим пинцетом
основание отростка, его отсекают над
лигатурой сразу же ниже наложенного
зажима
д) культю смазывают иодом и погружают
в просвет слепой кишки при одновременном
затягивании кисетного шва
е) для укрепления погруженной
инфицированной культи аппендикса поверх
кисетного шва накладывают еще Z-образный
шов
8. Ревизия брюшной полости: проверка
герметичности швов и отсутствии
кровотечения из брыжейки, проверка
тупфером брюшной полости на наличие
крови и содержимого
9. Слепую кишку опускают в брюшную
полость, на рану брюшной стенки послойно
накладывают швы
Ретроградная аппендэктомия:
Показание: отросток фиксирован
сращениями к задней брюшной стенки и
выведение его в рану невозможно; аппендикс
практически не имеет брыжейки
Техника ретроградной аппендэктомии:
1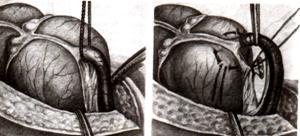 .
.
Доступ: по Волковичу-Дьяконову-Мак-Бурнею
2. Послойное рассечение передней брюшной
стенки
3. Слепую кишку выводят в рану и находят
основание червеобразного отростка
4. На стенку слепой кишки накладываем
кисетный шов вокруг отростка
5. У основания отростка делают отверстие
в брыжейке, отросток на этом уровне
перевязывают подведенной кетгутовой
ниткой.
6. Дистальнее места перевязки отросток
захватывается зажимом Кохера и
пересекается, не отделяя от брыжейки и
спаек. Культя смазывается иодом.
7. Культя погружается кисетным
и Z-образным
швами.
8. Подтягивая за зажим, наложенный на
отросток, его брыжейка перевязывается
и пересекается между последовательно
накладываемыми зажимами Кохера, начиная
от основания к верхушке.
9. Ревизия брюшной полости, послойное
ушивание раны.
Лигатурная апендэктомия:
Показана у детей до 3х лет: культю
аппендикса только перевязывают, но
оставляют непогруженной в слепую кишку.
Метод более опасен, чем погружной, но
имеет ряд преимуществ: 1) ускоряет время
операции 2) уменьшает опасность перфорации
стенки слепой кишки из-за наложения
кисетного шва (у детей кишечная стенка
тоньше) 3) при наложении кисетного шва
возможно повреждение илеоцекального
клапана (у детей он расположен близко
к основанию аппендикса), его недостаточность
или стеноз
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Хирургическое лечение острого панкреатита применяют лишь по особым показаниям: отсутствие эффекта от консервативной терапии, нарастание симптомов интоксикации и перитонита; выявление симптомов, указывающих на абсцесс поджелудочной железы или скопление гноя в полости малого сальника; сочетание панкреатита с деструктивной формой острого холецистита.
Существуют следующие типы оперативных вмешательств при остром панкреатите: тампонада и дренирование малой сальниковой сумки без рассечения брюшины над поджелудочной железой; тампонада и дренирование сальниковой сумки с рассечением брюшины, покрывающей поджелудочную железу; резекция некротически измененных отделов поджелудочной железы; биологическая тампонада большим сальником области поджелудочной железы; сочетание первых трех типов операций с вмешательствами на желчном пузыре, внепеченочных желчных протоках и фатеровом соске.
Существуют внутри- и внебрюшинные доступы к поджелудочной железе. Наиболее распространенным является верхне-срединная лапаротомия. Хороший доступ обеспечивает дополнительно поперечный разрез брюшной стенки, особенно в тех случаях, когда в период операции возникает необходимость в ревизии желчных путей.
Внутрибрюшинный доступ к поджелудочной железе может быть осуществлен одним из четырех путей. 1. Через желудочно-ободочную связку. Этот доступ наиболее удобен, поскольку позволяет осмотреть большую часть головки, тела и хвоста поджелудочной железы. Кроме того, он создает лучшие условия для изоляции сальниковой сумки от остальных отделов брюшной полости. 2. Через печеночно-желудочную связку. Этот доступ менее удобен и его целесообразно применять лишь при гастроптозе. 3. Через брыжейку поперечной ободочной кишки. Ограниченные возможности осмотра всей поджелудочной железы, трудности последующего дренирования полости малого сальника определяют редкое применение этого доступа. 4. Путем мобилизации двенадцатиперстной кишки (Т. Кохер) и обнажения таким образом головки поджелудочной железы. Этот доступ к поджелудочной железе может явиться лишь дополнением к предыдущим.
Из внебрюшинных доступов к поджелудочной железе имеют значение лишь два: 1) правосторонняя люмботомия (ниже XII ребра и параллельно ему), позволяющая обнажить головку поджелудочной железы, и 2) левосторонняя люмботомия для подхода к телу и хвосту поджелудочной железы. Эти доступы особенно показаны для дренирования абсцессов и флегмон ретроперитонеального пространства и могут применяться как дополнительные к внутрибрюшинному.
Тампонада и дренирование сальниковой сумки без рассечения брюшины, покрывающей железу, не обеспечивают оттока токсических веществ, содержащих активированные ферменты и расплавленные ткани поджелудочной железы. Поэтому наибольшее распространение получила операция с рассечением брюшины над железой с последующей тампонадой и дренированием сальниковой сумки. Б. А. Петров и С. В. Лобачев рекомендуют рассекать брюшину над железой 2—4 продольными разрезами, идущими от головки до хвоста железы. В. А. Иванов и М. В. Молоденков дополнительно (особенно при деструктивных панкреатитах) отслаивают брюшину и обнажают переднюю, верхнюю и нижнюю поверхности железы, при этом участки некроза рассекают или иссекают.
Тампонада проводится обычными марлевыми либо резиново-марлевыми тампонами. Как правило, они подводятся к телу и хвосту поджелудочной железы и в верхнюю часть полости малого сальника. Поскольку рассечение капсулы поджелудочной железы с последующей тампонадой не всегда предотвращает прогрессирование процесса с последующим расплавлением ткани железы и образованием абсцессов забрюшинной клетчатки, ряд авторов (А. Н. Бакулев, В. В. Виноградов, С. Г. Рукосуев и др.) предлагают производить резекцию пораженного участка поджелудочной железы. Однако применение этой операции ограничено отсутствием четкой демаркационной линии поражения, возможностью последующего продолжения некроза. Михаилянц предложил ограничить оперативное вмешательство при панкреонекрозе лишь биологической тампонадой области поджелудочной железы (большим сальником), исходя из клинически установленной бактерицидной и пластической роли сальника.
Во время операции по поводу острого панкреатита проводится новокаиновая блокада области поджелудочной железы, корня брыжейки и малого сальника. Вводят 100—200 мл 0,25% раствора новокаина с добавлением антибиотиков (пенициллин — 200 000— 300 000 БД, стрептомицин — 150 000— 200 000 ЕД).
Ряд авторов предлагает после рассечения заднего листка брюшины и обнажения поджелудочной железы засыпать ее поверхность сухой плазмой (100—150 г), гемостатической губкой, сухими эритроцитами с добавлением антибиотиков. Целью местного применения сухих белковых препаратов является нейтрализация поступающих в брюшную полость ферментов панкреатического сока. Рекомендуют в последующем ежедневные введения через дренажную трубку в полость малого сальника этих белковых препаратов в кашицеобразном состоянии, а также ингибитора тразилола. Кроме того, его продолжают вводить капельным путем внутривенно до снижения диастазы в моче до нормальных цифр.
При операциях по поводу острого панкреатита, как правило, необходима ревизия желчных путей. При катарально воспаленном желчном пузыре показана холецистостомия. В случаях обнаружения деструктивной формы холецистита необходима холецистэктомия с дренированием желчного (общего желчного) протока. В некоторых случаях, когда во время операции обнаруживается сужение выходного отдела желчного протока, показана холедоходуоденостомия (см. Желчный пузырь, операции). Операция сфинктеротомии в этих случаях не нашла широкого применения в клинической практике из-за частых осложнении в послеоперационном периоде.
После операции необходимо проводить мероприятия, направленные на борьбу с интоксикацией, парезом кишечника, нарушениями сердечно-сосудистой системы и дыхания.
Источник

