Операция по панкреатиту в израиле
Зачем делается частичная резекция поджелудочной железы?
Поджелудочная железа – это небольшой орган грушевидной формы, расположенный в глубине живота, под желудком и позади двенадцатиперстной кишки. Принято делить ее на три части: головка (прилегающая к двенадцатиперстной кишке), тело и хвост (расположенный рядом с селезенкой, в левой части живота).
Поджелудочная железа выделяет целый ряд важных биологических веществ, среди которых гормоны инсулин и глюкагон (отвечающие за регулирование уровня сахара в крови), а также некоторые энзимы (именуемые «соками поджелудочной железы»), такие, как амилаза и липаза, участвующие в процессе расщепления пищевых жиров.
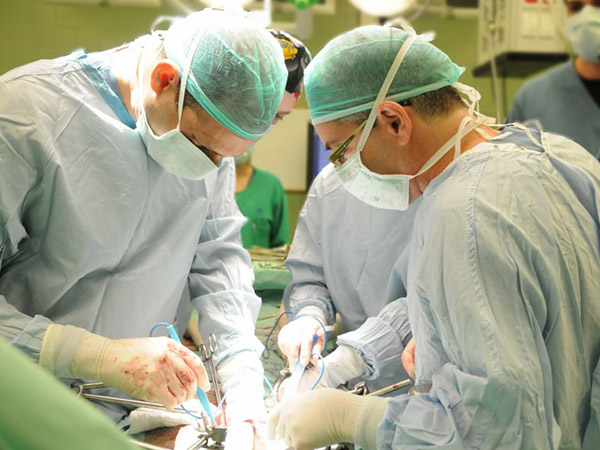
Несмотря на свои скромные размеры, поджелудочная железа занимает очень важное место в процессе жизнедеятельности. Именно она играет решающую роль в расщеплении жизненно важных для организма белков. Без поджелудочных соков (которые пока что так и не удалось синтезировать в лаборатории) пищеварительная система попросту не способна выделить из съеденной нами еды «горючее», необходимое для поддержания нашего существования.
В большинстве случае рак поджелудочной железы в течение долгого времени не дает никаких симптомов. Зачастую симптомы могут быть довольно туманными и неясными и включать жалобы на боли, снижение веса и зуд кожи. По этой причине рак поджелудочной железы обычно выявляется на поздних стадиях. Именно поэтому он считается особенно опасным.
Рак поджелудочной железы является основным показанием для частичной резекции поджелудочной железы. Еще одной причиной операции может стать обнаружение предракового состояния железы. Цисты и хроническое воспаление обычно лечатся медикаментозно.
Поскольку, как уже было сказано, большая часть случаев рака поджелудочной железы выявляется на поздней стадии, на которой уже невозможно произвести частичную резекцию, лишь 10 процентов подобных случаев считаются операбельными. Вместе с тем важно помнить, что частичная резекция является единственным известным на сегодняшний день средством борьбы с раком поджелудочной железы.
Каковы шансы на выздоровление?
Следует понимать, что речь идет об одном из самых смертельных видов рака, поэтому даже небольшие размеры опухоли, позволяющие произвести операцию по ее вырезанию, не гарантируют выздоровление пациента.
При этом широкомасштабные исследования в данной области показали, что операция, проведенная в крупном медицинском центре (таком, как
Тель-Авивский медицинский центр), в котором работают опытные врачи, часто выполняющие подобные операции, в три раза повышает шансы пациента на выживание. Под этим подразумевается как выживание в первые дни после резекции, так и общая вероятность выздоровления (процент пациентов, продолжающих жить спустя 5 лет после выявления рака).
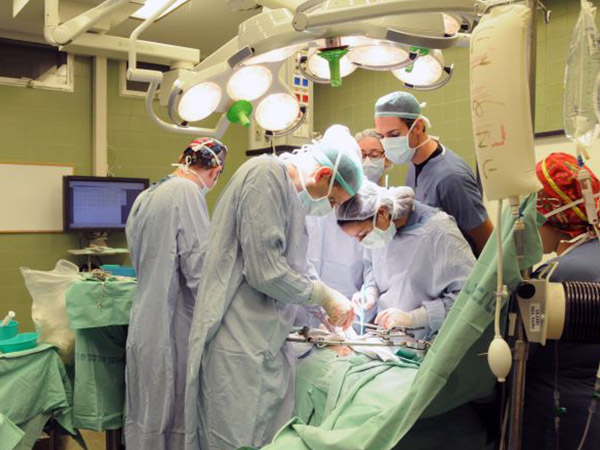
Как проводится операция?
Частичная резекция поджелудочной железы считается одной из самых крупных и сложных операций в области хирургии брюшной полости. Она продолжается несколько часов, после чего требуются несколько недель медленного восстановления.
Существуют две основные техники резекции. Когда опухоль расположена на головке железы (а это происходит в 80 процентах случаев), производится так называемая «операция Уиппла»; если же опухоль расположена в хвосте, производится резекция хвоста, позволяющая сохранить головку железы и значительные части ее ткани (что уменьшает функциональные повреждения).
Операция Уиппла в Израиле состоит из двух этапов. На первом этапе осуществляется диагностическая лапароскопия, цель которой – выяснить состояние поджелудочной железы и решить, позволяет ли оно провести запланированную резекцию. Если хирург решает, что опухоль неоперабельна, операция заканчивается на этом этапе, без резекции головки. Если же он приходит к выводу, что операцию можно продолжать, то происходит переход ко второму этапу.
Все, что было резецировано в процессе операции, передается для гистологического анализа в лабораторию, чтобы определить оптимальное продолжение лечения в соответствии с состоянием пациента.
По окончании резекции хирург подсоединяет тело поджелудочной железы, желудок и оставшуюся часть желчных протоков непосредственно к тощей кишке (jejunum, средний отдел тонкой кишки), расположенной между двенадцатиперстной и подвздошной кишкой (ileum, нижний отдел тонкой кишки), и фактически заново выстраивает пищеварительную систему пациента.
Какая анестезия используется при операции?
Общий наркоз.
Сколько времени длится операция?
5-6 часов.
Каков процент успешных операций?
Резекция головки или хвоста считается довольно опасной операцией. При этом по данным исследований, проведение операции в крупном медицинском центре (таком, как Тель-Авивский медицинский центр), в котором работают опытные врачи, снижает риск.
Чтобы свести осложнения к минимуму, важно сообщить хирургу и анестезиологу все необходимые данные анамнеза, чтобы лечение полностью соответствовало состоянию пациента.
Что происходит после операции?
По окончании операции пациент переводится на два часа в послеоперационную палату, чтобы он мог постепенно отойти от наркоза. Затем он поступает в отделение интенсивной терапии, где около суток находится под постоянным наблюдением врачей. После этого его помещают в отделение хирургии, где пациенту будут помогать сидеть в кровати или в кресле. По мере возможности больному рекомендуется двигаться и ходить.
Подобные операции обычно требуют госпитализации продолжительностью в 1-2 недели.
Что происходит после выписки из больницы?
После операции Уиппла и связанных с ней изменений в пищеварительной системе некоторые пациенты значительно теряют в весе. Как правило, в течение примерно полутора месяцев пищеварительной системе удается приспособиться к своему новому строению и она возобновляет нормальное функционирование. Поэтому в послеоперационный период пациентам рекомендуется принимать пищу небольшими порциями и перекусывать между трапезами. Можно обратиться за консультацией к клиническому диетологу.
Кроме того, после резекции поджелудочной железы (особенно в тех случаях, когда селезенка тоже была вырезана) пациентам будет сделана прививка, чтобы предотвратить инфекцию. Некоторым больным также придется принимать инсулин и энзимы, чтобы восполнить их недостаток в организме.
Если температура поднялась выше 38 градусов, можно позвонить в отделение и посоветоваться с дежурным врачом. В случае надобности следует обратиться в приемный покой, где проведут дальнейшее обследование.
Источник
Лечение панкреатита в Израиле — комплекс процедур, направленных на облегчение состояния, поддержание функциональности организма, предотвращение различных осложнений и устранение первопричины болезни.
Под панкреатитом подразумевают целую группу синдромов и заболеваний со схожими симптомами, проявляющимися на фоне воспаления, поражающего ткани поджелудочной железы. Возникают проблемы на фоне закупоривая протока, когда вырабатываемые ферменты не выбрасываются через протоки, а скапливаются, активизируются и разрушают железу, а токсины, появляющиеся в результате, по кровотоку поступают в другие органы. В результате наблюдается нарушение работы бронхов, печени и почек, сердца и даже мозга.
В Израиле практикуют современные эффективные методы лечения воспаления поджелудочной железы (панкреатита) и его причин.
Схема подбирается индивидуально и зависит от характера течения:
- Острая форма характеризуется интенсивной внезапной болью в верхней половине живота, рвотой с примесью желчи.
- Хроническая форма сопровождается болевыми приступами продолжительностью от нескольких часов до суток, активизирующимися после приема пищи и утихающими после приседаний и наклонов.
Типичные признаки панкреатита:
- желтуха;
- нарушения стула;
- изжога;
- тошнота;
- метеоризм.
Благодаря инновационным технологиям в «Хадассе» (Израиль) точно и быстро устанавливают причину застоя ферментов, находят оптимальный вариант лечения.
Прогноз
Согласно отзывам пациентов, прошедших лечение острого и хронического панкреатита в Израиле, прогнозы благоприятные даже в запущенных случаях.
100 % выживаемость пациентов, проходящих терапию в Израиле, обусловлена комплексным подходом:
- хирургические способы обеспечения оттока ферментов;
- медикаментозное снятие воспалительного процесса;
- витаминотерапия;
- лечебная диета.
Дополнительно привлекаются другие узкие специалисты, которые параллельно лечат пораженные органы: пульмонологи, кардиологи, неврологи, гепатологи, нефрологи.
Для сравнения, в России смертность при остром панкреатите достигает 20 %. После лечения при условии правильного питания полностью выздоравливает 15 % людей, у 62 % наблюдаются рецидивы. При хроническом панкреатите смертность достигает 32 %, полное выздоровление наступает у 7 % людей, у остальных наблюдаются длительные ремиссии (4 – 7 лет), чередующиеся с рецидивами и курсами терапии.
При полном отсутствии лечения летальный исход составляет около 90 %.
Статистика
Статистика по панкреатиту свидетельствует о высокой частоте патологии. Ежегодно в России недуг диагностируют у 52 тыс. населения. За последние 30 лет отмечена всемирная тенденция к увеличению заболеваемости в 2 раза.
Еще 10 – 15 лет назад панкреатит встречался среди возрастной категории от 45 лет. Сейчас чаще болезнь выявляют среди населения в возрасте 38 – 39 лет. Из них 70 % злоупотребляют алкоголем, 20 % страдают желчно-каменной болезнью, на остальные 10 % приходятся травмы, отравления, инфекции и осложнения после оперативных вмешательств и эндоскопических манипуляций. Отмечается, что на 30 % увеличились случаи заболевания среди женщин в возрасте от 35 лет, но подавляющее большинство больных все же мужчины.
«Хадасса» — лучшая клиника в Израиле, оказывающая услуги по диагностике и лечению разных степеней панкреатита методиками, обеспечивающими высокую эффективность и значительно улучшая качество жизни.
Методы
Медтуристов, прибывших в Израиль для лечения, в первый же день ожидает встреча с доктором для первичного осмотра, сбора анамнеза, ознакомления с привезенными из России результатами инструментальных и лабораторных анализов.
В университетской клинике Израиля «Хадасса» панкреатит лечат в отделении гастроэнтерологии, которое представляют врачи:
- Акерман Цви, профессор, доцент гастроэнтерологии. Стажировался в Университете Южной Калифорнии, отделение гепатологии. Автор научных трудов, многократный обладатель наград и грантов.
- Доктор Эран Исраэли. Руководитель центра по воспалительным болезням кишечника в МЦ «Хадасса», Израиль. Известный специалист в области гастроэнтерологии, член национальных и международных врачебных ассоциаций, преподаватель факультета Иерусалимского университета.
- Профессор Рифаат Сафади, занимающий должность руководителя отделения гепатологии. Специализируется на патологиях печени, желчного пузыря и поджелудочной железы. Член коллегии научного медицинского издания Clinical Science, многократный обладатель наград и грантов по иммунной модуляции.
Стоимость диагностики входит в цену курса лечения острого и хронического панкреатита в Израиле.
Лабораторные данные:
- общеклинический и биохимический анализ крови;
- общеклинический анализ мочи и кала;
- секретин-панкреозиминовый (церулеиновый) тест.
Инструментальные данные:
- УЗИ брюшной полости;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- трансабдоминальная ультрасонография (ТУС);
- эндоскопическая ультрасонография (ЭУС) ;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ);
- рентгенография брюшной полости;
- магнитно-резонансная панкреатохолангиография (МРПХГ).
Обычно для постановки или подтверждения диагноза в Израиле достаточно 1 – 2 из перечисленных выше способов. На основании полученных данных разрабатывается план лечения, который независимо от стратегии базируется на строгой диете:
- Хирургическое вмешательство необходимо для обеспечения оттока жидкости из железы через основные желчные протоки или через искусственно созданные. При обнаружении некротических процессов, абсцессов, кист и флегмон проводят резекцию тканей. Показания для хирургической операции — камни в протоках.
- Медикаментозная или симптоматическая терапия подразумевает прием обезболивающих, противоотечных, противовоспалительных препаратов и лекарств, регулирующих выработку секреции желудочного сока.
Панкреатит нередко сопровождается поражением других органов. В этом случае схема лечения корректируется с учетом других диагнозов.
Сколько стоит лечение панкреатита в Израиле
«Хадасса» — медицинский центр в Израиле, где цены на лечение панкреатита конкурируют с ценами ведущих медучреждений Европы и США, при этом предлагаемые услуги и условия пребывания не уступают по эффективности.
Особенность медицины Израиля — четко регламентируемые цены, которые регулируются Министерством здравоохранения страны. Большинство медтуристов уже оценили отсутствие подводных камней в виде дополнительных оплат и комиссий, отметили удобство оплаты всех услуг через кассу с получением необходимых документов.
Получить предварительную консультацию об условиях пребывания и лечения в Израиле, в МЦ «Хадасса», можно, заполнив форму обратной связи на нашем сайте. Русскоязычные координаторы международного отдела свяжутся с вами в удобное для вас время.
Заполните форму и получите консультацию специалиста!
Источник
Стоимость ВСЕГДА ниже, чем в других клиниках!
НЕ ВЕРИТЕ?
Тогда напишите нам и мы предложим Вам самую выгодную цену!
Клиника «Ихилов: Медицинский сервис» — это всемирно известный израильский центр трансплантологии, где осуществляется более 75% всех пересадок органов в Израиле. Медицинский центр успешно прошел международную аккредитацию JCI (1282 балла из возможных 1300) и считается одним из 5 лучших мировых медучреждений по трансплантации органов. Кроме того, у нас самый высокий процент выживаемости пациентов после пересадки органов в мире. Клиника «Ихилов: Медицинский сервис» вернет вам полноценную здоровую жизнь.
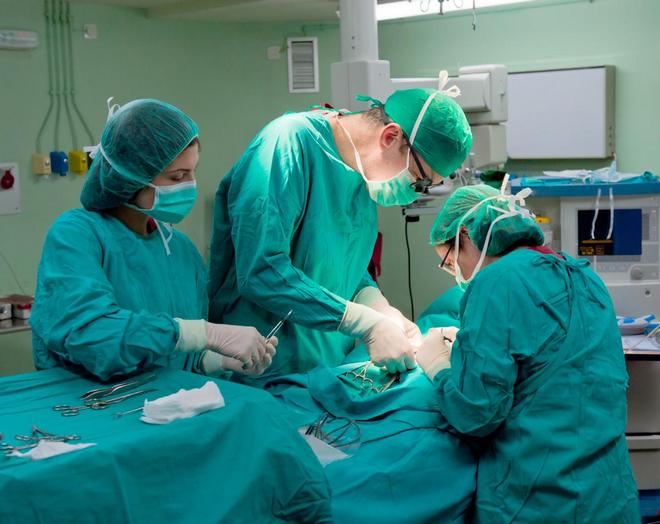
Когда требуется пересадка поджелудочной железы?
«Páncreas» или поджелудочная железа – это один из основных органов пищеварительной системы человека, который имеет внешность продолговатой пирамидки. У совершеннолетнего человека этот внутренний орган имеет длину 15 см, вес при этом находится в диапазоне между 80 и 100 грамм. Располагается орган позади желудка по центру брюшной полости. Самый большой по ширине фрагмент примыкает к двенадцатиперстной кишке, а зауженный отдел отходит к селезенке. Роль органа «Páncreas» для организма человека очень важна, в ней образуются важные ферменты (пищеварительный сок), принимающие участие в процессе пищеварения. Также функция поджелудочной железы заключается в вырабатывании инсулина, этот гормон контролирует консистенцию сахара в крови.
Если возникает дисфункция поджелудочной железы (причин этому довольно много), то нарушается работа всей системы пищеварения. Жизненно важные белки, жиры и углеводы не усваиваются, и в итоге страдают остальные системы организма. Такие гормоны, как глюкагон (одноцепочечный полипептид), а также инсулин, при условии нарушения основной функции органа «Páncreas», не смогут правильно контролировать количество глюкозы в составе крови (особо опасно для людей, страдающих сахарным диабетом). В этом случае потребуется незамедлительная медицинская помощь и возможно пересадка донорской поджелудочной.
Согласно статистическим данным, основной процент пересадок поджелудочной железы в Израиле – это операции у пациентов с сахарным диабетом. Это обусловлено тем, что начинают проявляться болезненные симптомы сахарного диабета: ухудшается работа почек, острота зрение, наносится значительный вред основным артериям и кровеносным сосудам, а также нервам в организме человека, и особенно нервам нижних конечностей. Выделяют две разновидности патологии:
- Сахарный диабет, который есть у людей молодого и среднего возраста – когда главный орган (поджелудочная) перестает вырабатывать инсулин для нормального пищеварения.
- Сахарный диабет людей в возрасте – характеризуется стойкостью организма к гормону инсулину, в результате поджелудочная железа должна вырабатывать гормон в увеличенном объеме, чтобы обеспечивался требуемый эффект.
Полностью излечить сахарный диабет современная медицина не может, однако, с помощью таких терапевтических методов, как медикаментозное лечение (препаратами), специальная диета, стабильная физическая активность, состояние пациента можно сбалансировать и не допустить осложнений. В случае если такой подход в терапии сахарного диабета окажется неэффективным, то назначается операция по пересадке поджелудочной железы. В клинике «Ихилов: Медицинский сервис» операция проводится с самыми высокими показателями успешности. Большинство пересадок органа «Páncreas» осуществляется среди пациентов с сахарным диабетом первого типа (у молодых). Если в ходе прогрессирования данной патологии большой ущерб будет нанесен почкам, то совместно с пересадкой поджелудочной железы назначается и пересадка почки.
Чтобы осуществить операцию по замене донорской поджелудочной железы, кандидата на пересадку сначала вносят в список на ожидание донора. Также специалистами клиники учитывается очень много факторов, чтобы можно было определить, соответствует ли выбранный человек на пересадку поджелудочной железы требованиям для его включения в список ожидания донорского органа или нет.
Операция по пересадке органов проводится не во всех случаях. Обязательно учитывается состояние здоровья человека, должна быть абсолютная уверенность, что больной перенесет операцию. Также замена новой поджелудочной железы невозможна при следующих обстоятельствах:
- перенесенные или текущие онкологические заболевания;
- болезни инфекционного характера;
- сердечно-сосудистые заболевания;
- серьезные патологии легких, печени, почек и других внутренних органов.
В этих случаях проводить операцию слишком опасно. Поэтому для нормализации состояния пациента будут применены другие терапевтические технологии.
Какой результат трансплантации поджелудочной железы в Израиле?
Главная цель операции по пересадке поджелудочной железы в Израиле – избавить пациента от нужды в инъекциях инсулина. После успешной трансплантации более 80% пациентов клиники «Ихилов: Медицинский сервис» возвращаются к нормальной полноценной жизни. Результатом успешной операции также будет предотвращение возможных метаболических нарушений в организме и серьезных поражений внутренних органов в будущем. Таким образом, трансплантация поджелудочной железы в Израиле станет для вас прекрасной возможностью жить без страха за собственную жизнь. Обращайтесь в «Ихилов: Медицинский сервис», и мы вам поможем!
Как проходит пересадка донорского органа?
Пересадка органа «Páncreas» (поджелудочной железы) выполняется через разрез центральной части живота. Донорский орган вместе с определённым фрагментом кишки имплантируют в зону, расположенную по правую сторону от расположения мочевого пузыря. Трансплантат соединяется с артериями и всеми кровеносными сосудами пациента, после чего орган начинает полноценно выполнять свою работу. Завершающим этапом операции является сшивание стенок разреза брюшной полости и формирование специального дренажа, через который будет выводиться жидкость.
Процедура пересадки поджелудочной железы в Израиле проходит под общей анестезией. Часто данная операция является неизбежной для пациентов, имеющих сахарный диабет, поскольку эта патология не лечится медикаментозным путем. Успешная пересадка донорской поджелудочной железы, к тому же, поможет избежать серьезных проблем со здоровьем в будущем.
Какой вид анестезии будет применяться в ходе операции?
Анестезия общего типа.
Длительность операции по пересадке поджелудочной железы?
4 часа.
Возможные риски и процент успешной пересадки поджелудочной железы
Клиника «Ихилов: Медицинский сервис» — это центр трансплантологии, входящий в Топ-5 лучших медучреждений в мире. Процент успешных операций по пересадке поджелудочной железы у нас самый высокий в стране – выше 80%. Обращайтесь, и мы вернем вам здоровую полноценную жизнь.
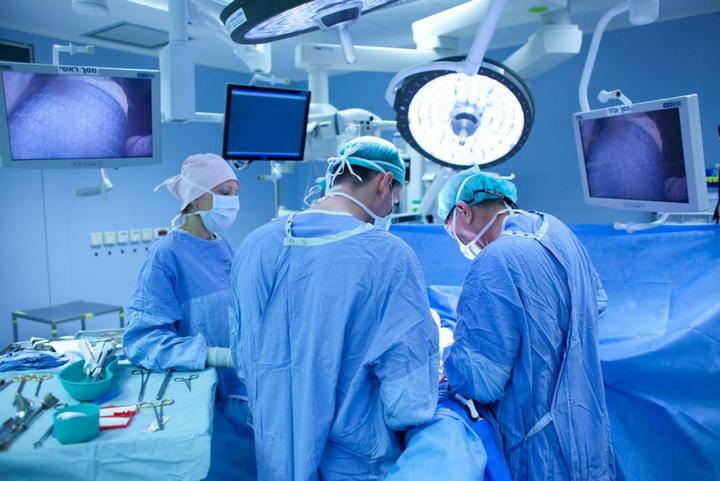
Подготовка к операции
Перед выполнением операции по пересадке поджелудочной железы каждый больной должен пройти комплекс диагностических процедур. После этого, ссылаясь на результаты медицинского исследования, доктор назначает пересадку или опровергает ее возможность. Как правило, диагностика состоит из:
- сдачи анализов крови на свертываемость (коагулограмма) и анализов на наличие антигенов тканевой совместимости;
- электрокардиограммы и полной проверки сердечнососудистой системы;
- проверки у врача-эндокринолога, специалиста в терапии сахарного диабета;
- обследования у нефролога, квалификация которого заключается в терапии больных, перенесших операцию по пересадке почки или других внутренних органов;
- проверки у врача-трансплантолога.
Каждому доктору, у которого вы будете проходить проверку, пациент должен предоставлять результаты анализов крови, рентгеновские снимки за последний год, а также результаты ультразвукового исследования. Чем точнее и полнее будет информация о здоровье пациента, тем больше шансов на успешную операцию и отсутствие осложнений после трансплантации поджелудочной железы в Израиле.
Кроме того, перед операцией пациент должен сообщить лечащему врачу, какие медицинские препараты он принимает на постоянной основе, а также предупредить о повышенном артериальном давлении и сердечно-сосудистых заболеваниях. Необходимо ли перед операцией прекращать прием таких препаратов как плавикс, кумадин и даже аспирин, решает лечащий врач. Главное не забудьте поставить доктора в известность о том, что вы принимаете эти лекарства.
За 8 часов до операции запрещается прием пищи и жидкости.
Действия после операции
После успешного завершения операции больной переводится в послеоперационную палату, где он будет находиться несколько часов. Здесь больной должен прийти в сознание после наркоза. Дальнейшая терапия проходит в общем отделении.
Как правило, уже через 24 часа (следующий день) после хирургического вмешательства больной может вставать с кровати и передвигаться по палате. Прием пищи разрешается через 2-3 дня после имплантации (в зависимости от состояния больного), а питье – через 24 часа после пересадки. Первое время в области локации поджелудочной железы может ощущаться легкая боль, но с каждым днем она будет стихать. Обычно после успешной операции пациенту потребуется провести в больнице около недели. Должна быть абсолютная уверенность, что никаких жалоб у пациента нет. После выписки человек с донорской поджелудочной железой возвращается к повседневной жизненной деятельности.
Послеоперационный период
Когда пациент выписывается из больницы, то первое время он будет находиться под постоянным контролем специалистов клиники. Периодически нужно будет посещать отделение трансплантации, и проходить осмотр у некоторых врачей. Если никаких отклонений в работе организма не обнаруживается, то через месяц пациент может заниматься прежней работой и вести полноценный образ жизни.
Пересадка поджелудочной железы в Израиле, как и любого другого органа, подразумевает в дальнейшем прием специальных медицинских препаратов, исключающих возможность отторжения донорского органа. Препарат назначается в индивидуальном порядке с учетом возможных побочных эффектов и восприятия его организмом пациента. Никакой опасности назначенное лекарство для здоровья человека не несет, подбирается препарат очень тщательно.
Поскольку прием «антиотторгающих» лекарств ослабляет иммунную систему человека, то рекомендуется после выписки из медцентра не контактировать с людьми, имеющими различные заболевания, а также с животными. Примерно один год после пересадки противопоказаны большие физические нагрузки.
Если на протяжении этого периода появляются тревожные симптомы (повышенная температура, боль, неприятные ощущения в области расположения поджелудочной железы), необходимо сразу сообщить об этом доктору, который контролировал весь курс лечения.
Источник


