Оценка эффективности лечения хронического панкреатита
Прежде чем рассматривать методы лечения панкреатита, потребуется уточнить понятие панкреатита и формы проявления. Заболевание опасно развитием осложнений, берется во внимание и присутствие сопутствующих заболеваний. Попутно следует рассмотреть причины возникновения изменений в поджелудочной железе. Перечисленные положения влияют на выбор терапевтических мер.
Панкреатит – группа синдромов и заболеваний с характерным воспалением поджелудочной железы. Проферменты, находящиеся в неактивном состоянии, под воздействием избыточного внутреннего давления начинают активизироваться преждевременно, не достигнув двенадцатиперстной кишки. Запускается процесс автопереваривания ферментами клеток и тканей железы. В результате разрушаются мембраны клеток, высвобождаются токсины, попадающие в кровь, повреждающие другие органы и системы. Развивается острый панкреатит. Для заболевания характерна тяжелая интоксикация и высокая летальность 5% – 9%. Самым опасным осложнением острой формы заболевания является инфицирование поджелудочной железы. Тогда количество летальных исходов увеличивается до 46%. Вопрос остаётся актуальным – как лечить панкреатит.
У хронического панкреатита воспалительный процесс развивается постепенно. Заболевание сопровождается патологическими изменениями внутри поджелудочной железы, приводящими к жировому перерождению клеток. Снижаются функций выработки ферментов (экзогенной) и гормонов (эндогенно). Болезнь провоцирует образование псевдокист. Возможна закупорка протоков белковыми и кальциевыми пробками.
Причинами появления патологии, следуя статистике, становятся алкоголь и желчнокаменная болезнь. Выделяют прочие факторы, вызывающие острый и хронический панкреатит: неправильное питание, наследственность, аутоиммунные агрессии, травмы поджелудочной железы, вирусы и бактерии, отдельные препараты.
Виды панкреатита и тактика лечения
Классификация заболевания не единична. Международный классификатор болезней десятого пересмотра выделяет:
- Острый панкреатит, некроз и абсцесс.
- Алкогольная хроническая патология.
- Хронический панкреатит, вызванный другими причинами, имеющий инфекционные или иные осложнения и рецидивы, повреждающие поджелудочную железу.
Опираясь на указанную классификацию, форму и тяжесть протекания болезни, выбираются терапевтические меры и схема лечения.
При остром процессе первоначальная задача состоит в предотвращении осложнений, вызванных деструктивными процессами и интоксикацией организма. Для достижения результата больному показан голод в течение трёх дней. Затем проводится дезинтоксикация, устранение боли и лечение антибиотиками. В особых случаях, при вероятности гнойных осложнений и развития абсцесса, проводится хирургическое лечение. В дальнейшем, тактика направлена на предотвращение появления рецидивов и перехода воспаления в хроническую патологию.
Задачи лечения заключаются в изменении образа жизни. Обострение хронического панкреатита проявляется значительно реже при снижении воздействия раздражающих факторов на поджелудочную железу. Прежде всего, нужно восполнить ферментную и гормональную роль поджелудочной железы. Описанные меры улучшат жизнь больного.
Лечение питанием
Пожалуй, самым важным в терапии воспалений является лечебное питание. Оно направлено на снижение нагрузки на орган, в связи с недостатком продукции энзимов. Диету в лечебных целях начали использовать в начале 19-го века.
При приеме пищи выделяется желудочный сок. Соляная кислота, содержащаяся в нем, стимулирует выработку гормона, отвечающего за продукцию ферментов железой. Задача диеты при панкреатите у взрослых направлена на снижение уровня кислотности желудка.
Диетическое питание – часть комплексной терапии, имеющая большое значение для профилактики прогрессирования болезни. Рекомендации пациенту даются индивидуально, с учетом тяжести и вида заболевания, пищевой непереносимости и сопутствующих патологий. Для лечения панкреатита применяется диета – стол №5п.
Многочисленные исследования выявили статистическую достоверность улучшения качества жизни у пациентов с хроническим панкреатитом при применении указанного лечебного стола. Критерием оценки обмена белков в организме считается азотистый баланс. Опираясь на показатели нормы, можно на раннем этапе диагностировать катаболическую стадию патологии, дать оценку внутриклеточного питания и подобрать оптимальную норму белка, добавляемую в питание при панкреатите у взрослых.
Установлено, что высокое содержание белка в диете делает длиннее путь пищи в кишечнике у страдающих диареей. Применение зондового питания выраженно улучшает состояние больного, стабилизирует вес. Это объясняется специально подобранным составом нутриентов и питательных веществ.
Признак хронического панкреатита – преобладание в рационе питания больного жиров. А количество белка невелико. Полученные результаты подтверждают адекватность направленности диеты №5 на внутриклеточное питание и обеспечение необходимыми макро и микроэлементами организма.
Диетический стол разработан в двух вариантах: для острой стадии, для фаз стихания и ремиссии.
Диетическое питание при остром и обострившемся хроническом процессе
Терапевтическое питание при таких случаях вводится на четвертый день голодания. Срок назначения голода больному может быть продлен, однако истощение организма ухудшит заболевание.
Основной принцип питания заключается в постепенном и осторожном расширении рациона больного и медленном увеличении объема еды. Пищу полагается отваривать или готовить на пару, протирать до жидкой или полужидкой консистенции, подавать при температуре от 20 до 50С. Правильно принимать еду 7 раз в день маленькими (300 г) порциями. Рацион должен состоять из легкорастворимых простых углеводов. Обязательно добавляются аскорбиновая кислота и витамины группы В. Большое значение имеет употребление большого количества жидкости.
На пятый день диетический стол расширяется за счет добавления в питание небольшого содержания растительных и молочных белков. В дальнейшем число белков и углеводов увеличивают, добавляют жиры.
Из меню больного исключаются продукты, вызывающие усиленную выработку желудочного сока и ферментов поджелудочной железы:
- бульоны из мяса, рыбы, овощей и грибов;
- белый и черный хлеб и сдобное тесто;
- алкогольные, газированные напитки, кофе и крепкий чай;
- сырые овощи и кислые фрукты, их соки;
- продукты копчения, консервы, пряности, колбасу;
- шоколад и какао.
Для снижения нагрузки на поджелудочную железу и желчный пузырь, для уменьшения двигательной активности пищеварительного тракта из меню исключаются продукты с изобилием клетчатки и соединительной ткани (хрящи, сухожилия).
В рационе должны присутствовать продукты, включающие ферменты, расщепляющие животные и растительные белки. Для результативного лечения панкреатита приветствуются яичный белок, бобы сои, овсяная крупа и картофель.
При хорошей переносимости диеты в рационе больного увеличивается количество жиров. Добавляются растительные масла. Если пациенту плохо помогает заместительная терапия, советуют кокосовое масло. Оно быстро и хорошо всасывается. Животные жиры поддерживают воспаление, боль в животе, понос.
Параллельно с диетой нужно продолжать принимать ферментативные таблетки. Рекомендация блюд и продуктов для лечения утихающих воспалительных процессов:
- Нежирное мясо, птица и рыба паровая или отваренная.
- Грубого помола хлеб, слегка подсушенный.
- Яйца всмятку, омлеты на пару.
- Соевые бобы, если поджелудочная железа плохо переносит животный белок.
- Молочные продукты с невысоким содержанием жира, молоко. Сметана, сливки – только в блюдах.
- Протертые и полужидкие каши, сваренные в воде или разведенные пополам с молоком.
- Овощи – запеченные или отваренные и протертые.
Для восстановления метаболических процессов и работы поджелудочной железы лечебная диета при панкреатите предписывается сроком от двух до шести месяцев.
Питание при ремиссии воспалительных процессов
Основная диетическая задача в этот период заключается в избежании появления рецидивов, прогрессирования заболевания, коррекции недостатка питательных веществ.
В 1991 году предложена диета, основными принципами её меню выделяются снижение жира до 60 г/сутки, содержание углеводов не более 300-400 г/сутки, белка около 60-120 г/сутки. Доказано, что достаточное число белков в питании значительно улучшает состояние больного.
Диета стол №5 рекомендована на длительное время. Отличие от указанной выше в увеличении количества жиров до 80-90 г/сутки. При этом 30% из них должны быть растительными. Принимать еду нужно небольшими количествами 7 раз в день.
В период ремиссии, когда стихают симптомы и лечение препаратами уменьшается или отменяется, к рациону питания добавляются сырые фрукты и овощи с салатами и отдельно. Супы и мясо подают непротертыми. Разрешаются отварное мясо, щи и борщ вегетарианские, неострые соусы и пряности, кофе с молоком, некислые соки. Запрещены шоколад и какао.
Под строгим запретом остаются алкоголь и курение. Диета при хроническом панкреатите у взрослых позволяет ощутимо увеличить периоды ремиссии и снизить вероятность появления тяжелых осложнений хронического воспаления.
Питание при хроническом панкреатите с эндокринной недостаточностью
Прогрессирующая патология приводит к повреждению железы и клеток, отвечающих за выработку гормонов. Развивается диабет второго типа. С учетом диагноза проводится коррекция питания.
Разрабатывается индивидуальный рацион, основанный на диете номер 5. Исключаются продукты с легкоусвояемыми углеводами: каши из риса, манки, овсяной крупы, картофель, изделия из муки тонкого помола, сахар и сладости. Разрешается серый хлеб или диабетический до 250 г в сутки. Из каш лечебный стол советует гречневую крупу. В компоты и чай добавляются сахарозаменители. Нужно равномерно распределять употребление продуктов, богатых углеводами, в течение дня. Либо привязать их ко времени приёма антидиабетических препаратов.
Консервативные методы лечения
Задача лечения панкреатита – бесспорно, актуальна. Это связано с быстрым течением острого панкреатита, приводящего к высокой вероятности летальных исходов. Врачей беспокоит значительное ухудшение состояния здоровья, приводящего к инвалидности у больных с хроническим воспалительным процессом.
Лечение острого процесса
Наряду с лечебным питанием применяется и медикаментозная терапия, призывающая:
- Быстро купировать боль.
- Снизить внутреннее давление.
- Подавить активность поджелудочной железы.
- Восстановить водно-электролитический баланс.
- Очистить организм от токсинов и предотвратить инфекционное заражение.
Для уменьшения болей применяются растворы парацетамол, метамизол натрия, часто в сочетании со спазмолитическими методами.
Чтобы снизить внутрипротоковое давление, используются спазмолитики: таблетки нитроглицерина, растворы платифиллина, но-шпы, атропина, баралгина, новокаина. Они не действенны, если боль вызывает застрявший в протоке камень, полипы, опухоль. Тогда применяется глубокая катетеризация и всасывание сока поджелудочной железы.
Для обеспечения покоя поджелудочной железе и подавления выработки энзимов до недавних пор применялись ингибиторы протеаз, блокаторы Н2-рецепторов и прочие. Доказать эффективное применение подобных средств профилактики деструктивного воспаления не удалось. А отсасывание желудочного сока дает хорошие результаты. Врачи аргументируют фактом: соляная кислота стимулирует выработку гормона, провоцирующего секрецию энзимов. В медицинской практике для снижения ферментации применяются синтетические заменители гормона соматостатина, комплексно регулирующего работу пищеварительной системы.
Восстанавливают водно-солевой баланс при помощи инфузионной терапии. Процедура предусматривает введение полиионных растворов: хлорида натрия, Рингера, глюкозы. Заметные результаты обеспечивают свежезамороженная плазма и альбумин. Эти кровезаменители хорошо лечат обезвоживание.
Если развивается гнойное воспаление при остром панкреатите, применяются антибиотики. Внутримышечные препараты: Ампиокс, Цефоперазон, Цефуроксим. В амбулаторной практике хорошо себя зарекомендовали доксициклин и цефиксим.
Заместительная терапия для хронического панкреатита
Своевременное лечение и диета в последние годы основательно повысили эффективность терапии заболевания. Но десятая часть больных обращается к доктору с законченным развитием грубых анатомических патологий вокруг поджелудочной железы и протоков. В стадии обострения больным назначаются препараты, снижающие ферментную активность. Едва острый процесс миновал, больному назначаются энзимные препараты: Панцитрат, Креон. В состав медикаментов входят энзимы: липаза и альфа-амилаза, трипсин и химотрипсин. Энзимы помогают расщеплять жиры, белки и крахмал, нормализуют пищеварение. От агрессии желудочного сока подобные препараты защищаются оболочкой и действуют исключительно в тонком кишечнике, в щелочной среде. Панкреатический препарат с трипсином работает как обезболивающее средство.
Отдельные врачи используют в практике Панкреатин. Препарат достаточно эффективен. Применяется при различных формах хронического воспаления. Инструкция по применению рекомендует 1 – 2 таблетки вместе с едой. Хотя в клинических испытаниях Креон показывает лучшую эффективность. Указанный факт связан с тем, что второй препарат содержит большее количество ферментных единиц. Для взрослых суточная доза должна быть 30000 – 150000 ЕД. Одна таблетка Креона содержит 10000 ЕД. Суточная доза назначается врачом согласно состоянию больного. Доза препарата может быть увеличена. Подобное допустимо при полной недостаточности энзимной функции и зависит от массы тела. Часть исследователей рекомендует проводить курс лечения протяжённостью 2-3 месяцев. Если симптомы продолжаются, терапия продлевается на несколько месяцев. Прочие авторы допускают заместительную поддерживающую терапию до года и более.
К сожалению, на 10% больных с внешнесекреторной недостаточностью ферментное лекарство не действует. Это связано с повышенной кислотностью в двенадцатиперстной кишке. Энзимы растворяются, не успевая подействовать. Для ощелачивания и лучшего всасывания энзимов принимаются антацидные препараты альмагель и фосфалюгель, таблетки маалокс, гастал. Перечисленные средства помогают работать липазе и ферментным препаратам. Однако комбинированные антациды содержат кальций или магний. Эти микроэлементы снижают эффективность энзимных препаратов.
Хирургические лечебные меры
Подобный метод назначают достаточно осторожно. Хирургический подход для лечения используется, если:
- Невозможно купировать боль стандартными методами.
- Диагностированы закупорки общего желчного протока.
- Присутствует подозрение на опухоль поджелудочной железы.
- Прописанные таблетки и растворы не помогают остановить рвоту и похудение.
На поджелудочной железе совершают несколько видов операций, направленных на удаление камней из протоков, расширение просвета, удаление псевдокист. У 90% больных такое вмешательство приводит к уменьшению болей. У 7% возникают различные осложнения. Периодически могут возникать рецидивы сужения устья протока, тогда помогает установка протеза или зонда с баллоном. Чаще используются малоинвазивные методы вмешательства. Если повреждена большая часть органа, операции травматичны и имеют большой процент летальности.
Оценка эффективности
Ответ, как вылечить панкреатит, показывает клиническая практика отделения стационара. Критериями эффективности терапевтических мер является стабилизация веса и прекращение поносов. Комплексная терапия консервативными методами проявляет хороший результат в 83% случаев. Для остальных больных лечение оказалось безрезультатным.
Выделяют два критерия малоэффективности терапии обострений хронического воспаления. Первый – это несоблюдение диеты. Вторая причина вызвана грубыми анатомическими патологиями в протоках и поджелудочной железе. Подобным больным делаются хирургические операции.
Источник
Приведены результаты исследования оценки применения микронизированных полиферментных препаратов у больных хроническим панкреатитом c внешнесекреторной недостаточностью поджелудочной железы
Введение
Внешнесекреторная недостаточность поджелудочной железы (ВСНПЖ) – расстройство пищеварения, развивающееся при недостаточной активности ферментов поджелудочной железы (ПЖ), секретируемых в кишку в ответ на прием пищи и необходимых для поддержания нормальных пищеварительных процессов.
ВСНПЖ является следствием заболеваний ПЖ с утратой функционирующей паренхимы (хронический панкреатит, муковисцидоз). Другими причинами могут выступать: обструкция главного панкреатического протока (опухоли, конкременты), инактивация панкреатических ферментов (высокая желудочная секреция, синдром избыточного бактериального роста (СИБР)), снижение эндогенной стимуляции выработки ферментов (целиакия, болезнь Крона), укорочение времени контакта пищеварительных ферментов с пищевым химусом (гастрэктомия, резекция желудка, тонкой кишки, желудочное шунтирование).
Клиническими проявлениями ВСНПЖ служат абдоминальные боли, диспепсический синдром, мальнутриция (дисбаланс между потребностями организма и поступлением питательных веществ), что сопровождается снижением массы тела и уровня циркулирующих макро- и микронутриентов и обусловливает повышение заболеваемости и смертности в результате развития осложнений (анемия, астения, остеопороз и др.) и возрастанием риска кардиоваскулярных событий [1, 2].
Показателями, отражающими состояние нутритивного статуса, являются: индекс массы тела (ИМТ), уровень гемоглобина, абсолютное число лимфоцитов, альбумин, преальбумин, ретинолсвязывающий протеин, трансферрин, жирорастворимые витамины, минеральный обмен (кальций, магний и цинк в периферической крови) [3].
Существующие в настоящее время методы диагностики ВСНПЖ подразделяются на прямые (инвазивные) и непрямые (неинвазивные). К прямым методам относятся секретин-панкреозиминовый тест, тест с церулеином, тест Лунда, к непрямым – метод Ван-де-Камера (количественное определение нейтрального жира в кале), качественное копрологическое исследование, определение трипсина и химотрипсина в кале, тест с парааминобензойной кислотой, эластазный тест и триглицеридный 13С дыхательный тест. Прямые методы позволяют с наибольшей точностью диагностировать ВСНПЖ, однако являются технически сложными и нагрузочными для пациентов, в связи с чем редко применяются в клинической практике. Из неинвазивных методов в настоящее время наиболее широкое распространение получил эластазный тест вследствие достаточной информативности, доступности и удобства выполнения, выгодно отличающих его от остальных непрямых способов диагностики ВСНПЖ [4, 5].
Согласно современным рекомендациям, при установлении ВСНПЖ необходимо проведение диетотерапии, заместительной ферментной терапии и лечение основного заболевания (например, декомпрессия панкреатических протоков при муковисцидозе). Основными принципами диетического питания при ВСНПЖ являются сбалансированность, калорийность 35 кКал/кг массы тела в день, содержание белка 1–1,5 г/кг массы тела в день, содержание жира 30%, высокое содержание углеводов, низкое содержание клетчатки, частое дробное питание и отказ от алкоголя. Заместительная ферментная терапия должна осуществляться путем назначения микронизированных ферментных препаратов в кислотоустойчивой оболочке в дозе 25 000–40 000 ЕД липазной активности на прием пищи и 10 000–20 000 ЕД липазной активности на перекус. В случае неэффективности доза увеличивается в 2 раза. При дальнейшей неэффективности терапии к лечению следует добавить ингибиторы протонной помпы (ИПП). При отсутствии результата и от этих мер следует пересмотреть диагноз ВСНПЖ, оценить эффективность кислотосупрессивной терапии, удостовериться в отсутствии целиакии и СИБР в тонкой кишке [6, 7].
По данным проведенного сравнительного фармакоэкономического анализа применения современных микронизированных ферментных лекарственных средств, препарат «Эрмиталь®» показал явные экономические преимущества, т. к. имеет наиболее низкий коэффициент «затраты/полезность» по сравнению с аналогичными препаратами [8].
Препарат «Эрмиталь®» 36 000 является микротаблетированным полиферментным препаратом, в одной капсуле заключены микротаблетки, покрытые кишечнорастворимой оболочкой, содержащие свиной панкреатин с активностью липазы 36 000 ЕД, амилазы 18 000 ЕД, протеазы 1200 ЕД. Входящие в состав препарата панкреатические ферменты облегчают переваривание углеводов, жиров и белков.
Авторами проведено открытое несравнительное исследование эффективности и безопасности препарата «Эрмиталь®» 36 000 в лечении 20 больных с ВСНПЖ, развившейся вследствие хронического панкреатита.
Цель исследования: оценить эффективность лечения больных с ВСНПЖ препаратом «Эрмиталь®» 36 000 в дозе 1 капсула на прием пищи 3–4 раза в день в зависимости от выраженности ВСНПЖ согласно клиническим, инструментальным и лабораторным параметрам.
Задачи исследования
1. Изучить клиническую эффективность по динамике болевого, диспепсического синдрома и синдрома кишечной дисфункции.
2. Установить наличие СИБР (водородным тестом) и оценить его динамику на фоне лечения ферментным препаратом.
3. Изучить динамику общего белка, альбумина, холестерина (общего и липопротеидов высокой плотности (ЛПВП)), триглицеридов, протромбина, лимфоцитов.
4. Изучить динамику ИМТ.
5. Оценить динамику копрограммы (степень стеатореи).
6. Определить динамику ультразвуковой картины ПЖ.
7. Оценить моторику кишечника по данным карболеновой пробы до и после лечения.
8. Оценить качество жизни по опроснику SF-36 до и после лечения.
9. Оценить безопасность и переносимость препарата путем регистрации побочных эффектов.
Материал и методы
В исследование включены 20 пациентов с хроническим панкреатитом и ВСНПЖ.
Критерии включения в исследование:
1) возраст старше 18 лет;
2) наличие клинических и ультразвуковых критериев хронического панкреатита;
3) уровень эластазы кала менее 200 мкг/мл.
Критерии исключения из исследования:
1) нежелание пациентов осуществлять необходимые визиты к врачу;
2) гиперчувствительность к препарату или составляющим его компонентам;
3) сильная выраженность болевого синдрома, требующая приема анальгетиков;
4) неспособность пациента к адекватной оценке эффективности терапии;
5) тяжелая сопутствующая патология, осложняющая лечение и требующая проведения активной фармакотерапии;
6) период беременности и лактации у женщины, а также неприменение активной контрацепции (гормональных препаратов или внутриматочных средств) и/или желание забеременеть.
Дизайн исследования
Препарат «Эрмиталь®» 36 000 назначали в зависимости от данных эластазного теста: при умеренной степени ВСНПЖ (эластаза кала от 100 до 200 мкг/мл) – в дозе 1 капсула 3 р./сут; при выраженной степени (эластаза кала менее 100 мкг/мл) – в дозе 1 капсула 4 р./сут в течение 90 дней. Назначение иных ферментных препаратов исключалось. Допускалось использование блокаторов секреции (Н2-блокаторы, ИПП, даларгин, октреотид), анальгетиков, спазмолитиков, рифаксимина. До и после лечения проводили УЗИ брюшной полости, водородный тест, клинический и биохимический анализ крови (общий белок, альбумин, холестерин, триглицериды, протромбин), копрограмму, карболеновую пробу.
Исследуемая популяция состояла из 20 больных хроническим панкреатитом с ВСНПЖ, по данным эластазного теста. У 11 больных наблюдалась умеренная степень недостаточности (эластаза кала от 100 до 200 мкг/мл), у 9 – тяжелая (эластаза кала менее 100 мкг/мл). Мужчин было 12, женщин – 8, средний возраст пациентов составил 57,6±13,3 года. Хронический алкогольный панкреатит имелся у 11 пациентов, билиарнозависимый – у 3-х, идиопатический – у 4-х, обструктивный – у 2-х. Сопутствующая патология представлена в таблице 1.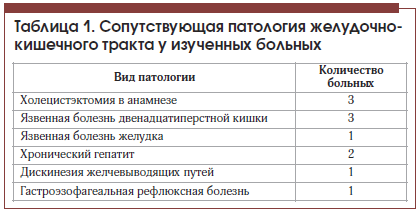
Семь больных получали сопутствующую терапию ИПП (омепразол, пантопразол), 1 пациент – антациды, 2 пациента – препараты урсодезоксихолевой кислоты по поводу хронического гепатита различной этиологии слабо выраженной активности.
Оценка клинических симптомов
проводилась по 5-балльной шкале:
1 балл – симптом отсутствует;
2 балла – выраженность симптома слабая (можно не замечать, если не заострять внимания);
3 балла – выраженность симптома умеренная (не удается не замечать, но не нарушает дневную активность или сон);
4 балла – выраженность симптома сильная (нарушает дневную активность или сон);
5 баллов – выраженность симптома очень сильная (значительно нарушает дневную активность или сон, требуется отдых).
Оценка переносимости
препарата проводилась посредством учета нежелательных явлений. Нежелательным явлением считали любой нежелательный симптом или состояние, возникшие у пациента, при этом причинная связь с исследуемым препаратом была необязательна. Данные обо всех нежелательных явлениях, имевших место во время приема пациентом препарата, а также их оценку, заносили в индивидуальную регистрационную карту.
Методы статистической обработки
Зарегистрированные в рамках исследования данные и измеренные параметры оценивали с использованием классических описательных статистических показателей: среднего значения, стандартного отклонения (для количественных переменных), частотных показателей (для качественных переменных). Результаты исследования анализировали с помощью компьютерной программы Statistica. 10 (Statsoft, США) с применением параметрических и непараметрических методов статистического анализа (критерий Стьюдента, критерий Вилкоксона) в зависимости от вида переменной. За статистически значимые принимали отличия на уровне р≤0,05.
Результаты исследования
1. Изучение исходного состояния больных
Изучение клинической картины показало наличие у пациентов болевого, диспепсического синдрома и синдрома кишечной дисфункции.
Болевой синдром до начала терапии «Эрмиталем» наблюдался у 7 (35%) пациентов. Боли локализовались в основном в эпигастрии и верхней части живота, чаще всего были слабыми или умеренными, продолжительными, без иррадиации, провоцировались нарушением диеты (жирной пищей, алкоголем, большим объемом пищи). До лечения интенсивность боли по 5-балльной шкале составляла 1,35±0,5 балла. После лечения боли полностью были купированы у 5 (25%) пациентов, у 2-х пациентов сохранялись слабо выраженные боли – 1,1±0,3 балла (р=0,04, критерий Вилкоксона для парных сравнений). Данные представлены в таблице 2.
Метеоризм, чувство тяжести после еды и чувство быстрого насыщения встречались наиболее часто (70, 45, 50% случаев соответственно), учащенный (более 2-х раз в день) стул отмечался в 40% случаев. Метеоризм к концу лечения был полностью купирован у 8 человек (57%), сохранялся у 6 (43%), однако стал менее выражен. Аналогичные данные были получены в отношении таких симптомов, как чувство тяжести после еды, чувство быстрого насыщения, учащенный стул. У части больных после лечения отмечалось полное исчезновение симптомов, у остальных – уменьшение их интенсивности до слабой.
2. Определение СИБР (водородным тестом) и оценка его динамики на фоне лечения ферментным препаратом
Для верификации СИБР всем пациентам проводился водородный дыхательный тест с использованием анализатора Gastrolyzer с нагрузкой лактулозой. Тест считался положительным при повышении уровня водорода от исходного более 10 ppm в 1-й час исследования. При исходном обследовании положительный результат теста был выявлен у 6 (30%) пациентов. Клинические проявления у этих больных включали метеоризм, нарушение консистенции и учащение стула до 3-х раз в сутки. Отсутствие положительной динамики клинической картины при лечении «Эрмиталем» в течение 7 дней у 3-х пациентов являлось основанием для назначения Бисептола в дозе 960 мг 2 р./сут в течение 7 дней, что привело к нормализации клинической картины и результатов водородного теста. У 3-х больных лишь ферментная терапия привела к редукции указанных симптомов.
3. Динамика показателей клинического и биохимического анализа крови
Результаты изучения анализа крови представлены в таблицах 3 и 4.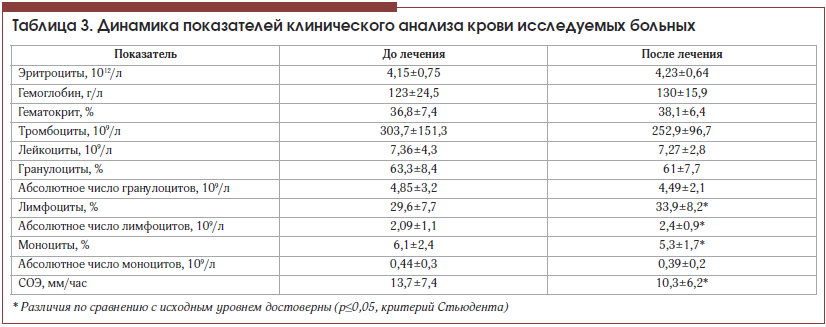

Как видно из таблицы, отмечается тенденция к росту эритроцитов и гемоглобина, достоверное снижение СОЭ. Известно, что дефицит энергии и питательных веществ сопровождается угнетением клеточного иммунитета, что проявляется снижением абсолютного числа лимфоцитов. Достоверное увеличение абсолютного числа лимфоцитов свидетельствует об улучшении трофологического статуса пациентов.
Как видно из представленных данных, после лечения отмечено достоверное увеличение холестерина, ЛПВП, триглицеридов, ПТИ и альбумина в сыворотке крови, что также отражает улучшение нутритивного статуса пациентов.
4. Оценка ИМТ
До лечения средний ИМТ составлял 22,46±4,22 кг/м2. При этом все больные отмечали снижение веса от 2 до 25 кг (в среднем 12,95±8,33 кг) за период от нескольких месяцев до нескольких лет c начала болезни. После 3-месячного курса терапии «Эрмиталем» наблюдалось достоверное увеличение ИМТ до 23,21±3,75 (р=0,0085), что свидетельствует о положительном влиянии препарата на нарушенное пищеварение.
5. Оценка стеатореи по данным копрологического исследования
До лечения при копрологическом исследовании нейтральный жир был выявлен у 14 (70%) больных. Данный метод не является «золотым стандартом» для выявления стеатореи, тем не менее после лечения нейтральный жир в кале был обнаружен лишь у 1 пациента. Полученные данные также отражают эффективность проводимой ферментозаместительной терапии.
6. Изучение динамики ультразвуковой картины ПЖ
В ходе лечения размеры ПЖ существенно не менялись. Исходно зафиксированные изменения (кисты, кальцинаты, расширение вирсунгова протока и т. д.) структуры ПЖ сохранились и после терапии.
7. Оценка моторики кишечника по данным карболеновой пробы
Изучение времени пассажа по кишечнику (карболеновая проба) до и после лечения проводилось с целью оценки моторики кишечника у больных хроническим панкреатитом. До лечения время карболеновой пробы составляло 9,7±4,9 часа, после лечения наблюдали достоверное увеличение показателя до 11,8±4,0 часа (р=0,00006), что свидетельствует о замедлении времени пассажа химуса по кишечнику.
8. Оценка динамики качества жизни по данным визуальной аналоговой шкалы (ВАШ)
Оценка качества жизни проводилась с использованием ВАШ, которая представляет собой 100 мм отрезок прямой. Крайние точки определяют максимально плохое (0 мм) и максимально хорошее (100 мм) качество жизни. До лечения средний показатель ВАШ составлял 60,9±16,6 мм, после курса терапии наблюдали достоверное увеличение до 72,2±15,4 мм (р=0,0002). Таким образом, проводимая терапия сопровождалась достоверным улучшением качества жизни.
9. Оценка динамики качества жизни по данным опросника SF-36
Опросник включает 36 пунктов, сгруппированных в 8 шкал: физическое функционирование, ролевая деятельность, телесная боль, общее здоровье, жизнеспособность, социальное функционирование, эмоциональное состояние и психическое здоровье. Показатели каждой шкалы варьируют между 0 и 100, где показатель 100 представляет полное здоровье. Все шкалы отражают два показателя: душевное и физическое благополучие.
Результаты представляются в виде оценок в баллах по 8 шкалам, более высокая оценка указывает на более высокий уровень качества жизни.
Проведенный курс терапии привел к достоверному улучшению по шкалам (табл. 5): общее здоровье, жизненная активность, социальное функционирование и психологическое здоровье. Наблюдалась отчетливая тенденция к улучшению по шкалам: ролевое, физическое и эмоциональное функционирование, физическая боль. После лечения наблюдали достоверное улучшение интегральных показателей: психологического и физического компонентов здоровья.
10. Оценка безопасности и переносимости препарата «Эрмиталь®»
В ходе исследования 2 пациента отметили нежелательные явления, связанные с приемом препарата: один – ощущение кислоты во рту, другой – ощущение сухости во рту. В обоих случаях побочные реакции не требовали отмены препарата или дополнительного лечения, были слабо выражены и купировались самостоятельно при продолжении курса лечения.
Заключение
Результаты настоящего исследования свидетельствуют о восстановлении нарушенного пищеварения при лечении препаратом «Эрмиталь®» 36 000: отмечается исчезновение или существенное уменьшение интенсивности симптомов заболевания, достоверно улучшаются лабораторные и антропометрические показатели нутритивного статуса, что закономерно сопровождается достоверным улучшением качества жизни пациентов. Использованные дозы препарата зависят от степени выраженности ВСНПЖ. Существенных осложнений лечения не зафиксировано. Препарат «Эрмиталь®» 36 000 может быть рекомендован к использованию у больных с ВСНПЖ.
Выводы
1. «Эрмиталь®» является препаратом, эффективно купирующим ВСНПЖ:
– для купирования умеренной ВСНПЖ эффективная доза – 108 000 ЕД/сут (по липазной активности);
– для купирования тяжелой степени ВСНПЖ эффективная доза – 144 000 ЕД/сут.
2. Об эффективности «Эрмиталя» свидетельствуют: положительная динамика показателей клинического (абсолютное число лимфоцитов) и биохимического анализа крови (альбумин, липидный профиль, протромбин), увеличение ИМТ.
3. Восстановление пищеварения и нутритивного статуса приводит:
– к купированию симптомов кишечной диспепсии;
– купированию СИБР у половины больных с этим осложнением, без проведения антибактериальной терапии;
– восстановлению моторики кишечника с замедлением пассажа химуса;
– улучшению качества жизни.
4. Препарат «Эрмиталь®» безопасен в использовании и хорошо переносится больными.