Неотложные состояния при хроническом панкреатите
Поражение желчевыводящих путей, вызывающее панкреатит, провоцирует более 200 факторов. Заболевание уже перестали считать недугом алкоголиков, ведь научно доказано, что болезненный приступ вызывает даже плотный обед, состоящий из жирной пищи, без алкоголя. Причинами панкреатита являются инфекционные поражения, гормональный дисбаланс, травмирование в разных областях живота, побочное воздействие медикаментов и даже стресс. Как правильно оказать неотложную помощь при остром панкреатите, чтобы не навредить больному, узнаете из нашей статьи.

Специфика болезни
Приступ панкреатита очень болезненный. Он возникает в качестве отдельной патологии или в комплексе с другими болезнями органов пищеварения. Частыми причинами панкреатита являются патологии печени, желчного пузыря, сердца и сосудов. Эти болезни провоцируют активизацию ферментов поджелудочной железы, которые вызывают воспаление железы с последующим ее разрушением. Именно эти процессы и являются причиной развития острого панкреатита.
Причины, вызывающие приступ, разделяют на 2 группы.

Формы острого панкреатита проходят определенные периоды развития. Приступ начинается с острых проявлений. Их сменяет состояние покоя, после которого болезнь отступит или перейдет в хроническую форму. При этом острый панкреатит часто «возвращается» в виде повторного приступа.
В зависимости от силы проявления симптоматики выделяют 3 степени тяжести острой формы приступа.

Обратите внимание!
Медикаментозное лечение пациентов при обострении хронической формы или остром проявлении недуга показано только в стационарных условиях. До приезда медиков можно только облегчить общее состояние пострадавшего. Отсутствие квалифицированной медицинской поддержки приведет к летальному исходу больного.
При первых признаках острого панкреатита вызывайте медиков! Симптомы приступа помогут провести догоспитальную диагностику. О своих выводах сообщите диспетчеру скорой помощи, детально рассказав о признаках патологии.
Характерная симптоматика
В случаях обострения патологии или ее проявлении в остром виде главный симптоматический признак – болевые ощущения. Они могут проявляться практически в любом отделе верхней части живота. К тому же характер боли также может отличаться.
Объединяет все эти противоречивые симптомы общий «болевой» признак: особая интенсивность. Поджелудочная железа содержит много нервных окончаний. Они принимают «активное участие» в процессе воспаления, поэтому боль настолько сильная, что без купирования приводит к болевому шоку. Больной не в состоянии лежать и перемещаться. Временное облегчение наступает в позе эмбриона, которую неосознанно пытается принять больной. Во время приступа, сопровождаемого сильными болями, возможна потеря сознания.
В тяжелых случаях симптоматика приступа дополняется такими признаками:
- Тошнота;
- Частая рвота, которая начинается с выхода не переваренной пищи, а заканчивается желчью;
- Вздутие;
- Жидкий зловонный стул, содержащий кусочки непереваренной пищи;
- Плохой аппетит;
- Повышенные показатели температуры тела;
- Нарушения стула, проявляющиеся в попеременном запоре и диарее;
- Отрыжка;
- На языке появляется налет белого цвета;
- Снижается упругость кожного покрова, он приобретает серый цвет;
- Фиксируется резкая потеря веса;
- Икота;
- Иногда фиксируются сниженные показатели артериального давления.
Подобная симптоматика напоминает пищевые отравления, расстройства желудочно-кишечного тракта. Поэтому диагностировать приступ панкреатита можно только после лабораторной и аппаратной диагностики.

Специфика неотложной помощи
Сразу следует оговориться, что при панкреатическом приступе и воспалении поджелудочной железы в домашних условиях использование медикаментов показано только по рекомендациям врача. Только медики скорой помощи, приехавшие на вызов, могут ввести определенные лекарства, чтобы купировать проявления приступа.
После госпитализации в стационар больных обследуют, используя лабораторную и аппаратную диагностику. Только после детального исследования и постановки диагноза назначается терапия. При этом часто за основу лечения положено оперативное вмешательство.
Тем не менее, до приезда медицинского персонала больному нужно помочь, снизив проявления боли. Первая помощь при приступе панкреатита в домашних условиях включает в себя такие действия:
- Посадите пациента в удобное для него положение;
- Обеспечьте свободную циркуляцию воздуха в помещении;
- Расслабьте или снимите с больного давящие элементы одежды;
- Дайте ему таблетку Но-шпы или Дротаверина (если есть возможность и навыки, лекарства лучше ввести внутримышечно).
Обратите внимание!
Помощь при болях в поджелудочной железе предусматривает медленное регулярное питье больным чистой воды без газов. Каждые полчаса ему положено выпивать половину стакана жидкости.
Пациенту запрещено предлагать еду: на диагностическом этапе и в начале лечения показано голодание. Ему нельзя делать резкие движения, чтобы случайно не травмироваться.
Для ослабления боли рекомендовано положить на живот лед, завернутый в ткань, или ледяную грелку. Однако некоторые медики считают, что холод в области поджелудочной железы только усугубит ситуацию, вызвав спазм кровеносных сосудов. В таком положении ткани поджелудочной железы испытают еще большую нагрузку.
Помните, то при приступах рвоты запрещено промывать желудок! Если больной испытывает сильные позывы к рвоте, помогите ему, надавив на корень языка пальцем или ложкой. После рвоты болевой приступ ослабляется.
Дайте пациенту рекомендации, как правильно дышать. Исключите глубокие вдохи и выдохи: они усиливают болевой синдром. Дышать нужно поверхностно, изредка задерживая дыхание на незначительное время.
Обратите внимание!
До приезда медиков давать пострадавшему анальгетики, кроме Но-шпы и ее заменителей нельзя! Их прием затруднит или запутает результаты диагностического исследования.
Также запрещено использовать препараты на основе ферментов (Фестал, Креон и другие). Их применяют на стадии ремиссии. А во время приступа они губительно скажутся на самочувствии пациента.
Помните!
Применять народные или домашние способы лечения при панкреатите запрещено!
Медики, чтобы купировать приступ, вводят такие препараты больному:
- Анальгетики наркотического ряда;
- Нейролептики;
- Антибиотики;
- Препараты, устраняющие спазмы;
- Транквилизаторы;
- Лекарства, блокирующие действие панкреатических ферментов;
- Растворы соли и белка.
Терапия обязательно сопровождается строгим соблюдением правил распорядка дня больного:
- Полный покой. Двигательная активность разрешается через 3-4 суток после купирования приступа. Ее границы расширяются постепенно.
- Голод. В течение первых 3 суток больному запрещено принимать пищу. После того, как врач позволит пациенту питаться, определяется специальный диетический режим. Последующее лечение предусматривает медленное расширение пищевого рациона.

Отличия хронического течения патологии
Хроническое воспалительное заболевание поджелудочной железы имеет такие же признаки, как и острое. Однако симптоматика менее интенсивная.
Болезнь «проявляет себя» после нарушения диетического питания, интенсивного и длительного приема алкоголя, сильных стрессов. При этом больной должен знать, что внезапно прекратившийся приступ – свидетельство обширного омертвления тканей поджелудочной железы. Поэтому медицинская консультация таким больным нужна обязательно.
Предоставление неотложной помощи при приступе хронического течения патологии не отличается от острой формы. Однако пациент уже знает о своем недуге, он проходил обследование и имеет определенные назначения медиков. Поэтому больной может принять анальгетики, которые разрешены лечащим врачом. Также показан прием 2 таблеток Аллохола. Препарат поможет желчи и панкреатическому соку «покинуть» поджелудочную железу.
Помните!
Принимать Аллохол можно только совместно с препаратами, снимающими спазмы! Использовать лекарство во время приступа показано только при хроническом течении болезни и строго по назначению врача.
После госпитализации и объективной оценки состояния больного в индивидуальном порядке определяется тактика лечения.
Источник

Неотложная помощь при панкреатите будет отличаться в зависимости от характера протекания заболевания. При остром течении мероприятия по оказанию помощи выполняются во время ожидания кареты скорой помощи, а при хроническом – в домашних условиях для устранения симптоматики приступа и только после стабилизации состояния, пациенту необходимо обратиться к гастроэнтерологу или вызвать его на дом.
Одним из самых первых и характерных проявлений приступа острого течения воспалительного процесса в поджелудочной считается интенсивная боль. Зачастую она возникает резко и внезапно, локализуется в верхних отделах живота и около пупка.
Иногда болезненность насколько сильна, что человек вынужден принимать неудобное положение тела, чтобы хоть немного снизить проявление спазмов.
Ярко выраженная боль будет сопровождаться следующими признаками:
- повышением показателей температуры тела до субфебрильных значений;
- выделением холодного и липкого пота;
- тошнотой с упорной рвотой, которая не будет приносить облегчения человеку;
- снижением значений АД;
- слабостью;
- головокружением;
- повышенным газообразованием;
- нарушением стула в виде диареи;
- быстрой утомляемостью;
- головной болью.
Именно при выражении такой симптоматики приступа болезни у взрослых необходимо вызвать скорую помощь.
До прибытия медиков первая помощь при остром панкреатите в домашних условиях будет состоять из:
- успокоения человека с приступом подобного расстройства, обеспечения ему полного покоя, а также потока свежего воздуха в помещении где он находится;
- устранения тесной одежды, которая может препятствовать нормальному дыханию и сдавливать живот;
- обеспечения такого положения тела, при котором человек почувствует снижение интенсивности боли. Зачастую это сидячее положение с наклоном туловища вперёд;
- рекомендаций относительно дыхания – больной не должен дышать часто и глубоко – это только усилит проявление болезненности. Лучше всего, если человек будет дышать медленно и поверхностно, с периодами задержания дыхания на несколько секунд;
- при появлении рвоты ни в коем случае не промывать желудок водой или лекарственными растворами. Единственное, что может сделать человек, оказавшийся рядом – надавить пальцами на язык, это способствует стимуляции рвотных позывов;
- при владении методикой инъекций, ввести в наружную верхнюю часть ягодичной мышцы один из таких спазмолитических веществ, как Папаверин, Но-Шпа или Платифиллин. Но только в тех случаях если человек имеет необходимые навыки. При невозможности сделать укол рекомендуется дать больному 0.8 миллиграмм Но-Шпы или Дротаверина.

Препарат Но-шпа
Первая помощь при остром панкреатите предполагает полный запрет на:
- употребление больным какой-либо пищи;
- приём обезболивающих средств, поскольку их использование может осложнить диагностику на фоне размытой симптоматики;
- ферментные препараты – они могут усугубить протекание приступа;
- прикладывание холодных компрессов к области боли, потому что это приведёт к спазмированию кровеносных сосудов и ухудшению состояния поражённого органа.
Неотложная помощь при остром панкреатите имеет важное значение не только в улучшении состояния пациента, но также играет важную роль в эффективности дальнейшего устранения заболевания.
После госпитализации пациенты проходят ряд лабораторно-инструментальных обследований, которые подтверждают диагноз. В условиях медицинского учреждения первая квалифицированная экстренная помощь предусматривает введение лекарственных препаратов:
- наркотических анальгетиков;
- транквилизаторов;
- нейролептиков;
- антибиотиков;
- спазмолитиков;
- дезактиваторов панкреатической секреции.
Кроме этого, показано внутривенное капельное введение лекарственных растворов, а именно дезинтоксикационных, солевых или белковых.
Также первая помощь подразумевает соблюдение трёхдневного лечебного голодания и строгий постельный режим.
Для хронического панкреатита характерной чертой является чередование периодов рецидива и ремиссии. Срочная помощь может понадобиться только при обострении, которое выражается аналогичной симптоматикой, что и острая форма заболевания. Единственным отличием является интенсивность проявления клинической картины – при хронической форме она не настолько сильна, как при острой форме течения воспаления.
Главным симптомом все так же является боль. При самом первом обострении она может быть ярко выраженной, но постепенно будет проявляться с меньшей силой. По характеру она бывает режущей и приступообразной или тупой и ноющей. Место локализации остаётся неизменным.
Вызвать обострение могут несколько причин – нарушение диеты, пристрастие к вредным привычкам несмотря на запрет, а также влияние стресса.
При появлении признаков рецидива стоит вызвать врача. До приезда специалистов первая помощь будет состоять из стандартных мероприятий:
- приёма обезболивающих веществ – Парацетамола, Спазмалгона, Ибупрофена и других. Какое именное лекарство необходимо для пациента и его дозировка устанавливается лечащим врачом во время предыдущих приступов;
- применения Аллохола – но только по предписанию врача и при отсутствии камней в желчных протоках. Приём такого вещества обязательно в комплексе со спазмолитиками;
- отказа от использования настоек на спирту, которые рекомендованы рецептами народной медицины.

Препарат Парацетамол
После приезда врача первая помощь при панкреатите хронической формы будет сопровождаться применением препаратов, направленных на устранение основного признака – болевого синдрома:
- ингибиторов панкреатической секреции;
- спазмолитиков;
- блокаторов гистаминовых рецепторов;
- мочегонных веществ.
При обострении хронической формы, так же как и при острой, на протяжении нескольких дней от начала приступа пациентам рекомендован лечебный голод, при котором на протяжении трёх суток ничего нельзя есть, а пить разрешается только очищенную воду без газа или некрепкий чай без добавления сахара, а также постельный режим.
Похожие материалы
Панкреатит – воспалительный процесс с локализацией в поджелудочной железе. Протекать может как остро, так и в хронической форме. Именно по причине наличия воспаления, возникает вопрос – может ли повыситься температура? В этом случае, клиницисты не дают однозначного ответа, так как все зависит от клинической картины и анамнеза.
…
Вне зависимости от того, прогрессирует у человека острая или хроническая форма панкреатита, она будет протекать с нарушением функционирования кишечника. При остром панкреатите больные жалуются на нарушение выделения каловых масс – запор. Хронический же панкреатит, с прогрессирующей недостаточностью внешнесекреторной функции поджелудочной, сопровождается поносом. Диарея при панкреатите, который протекает тяжело, обычно длительная, и очень сложно поддаётся терапии. Как результат, человек быстро теряет в весе и у него проявляется астения. Как остановить понос при панкреатите – сможет сказать только квалифицированный доктор-гастроэнтеролог после проведения всестороннего обследования.
…
Панкреатит при беременности возникает довольно часто, поскольку в этот период нагрузка на женский организм значительно увеличивается. Это обусловлено большим количеством перерабатываемых продуктов и потреблением инсулина, который важен для благополучного формирования плода. В результате подобного расстройства нарушаются процессы пищеварения, что влечёт за собой возрастание концентрации бактерий в кишечнике и развитие дисбактериоза.
…
Реактивный панкреатит – одно из наиболее часто встречающихся расстройств, выражающееся в воспалении поджелудочной железы. К предрасполагающим факторам возникновения недуга можно отнести нерациональное питание, острые интоксикации организма, аллергические реакции и пристрастие к вредным привычкам. Реактивный панкреатит у детей является следствием внутриутробных патологий развития внутренних органов.
…
Реактивный панкреатит у детей – патологический процесс, который приводит к развитию спазма поджелудочной железы. Следует отметить, что реактивный панкреатит — это не самостоятельное заболевание, а следствие уже имеющихся воспалительных процессов в области ЖКТ. Чаще всего, данный недуг воспаляется остро, сразу же после того, как в организм попадает продукт, раздражающий слизистую оболочку желудка.
…
Источник
Как поставить диагноз?
Какие осложнения несут угрозу для жизни пациента?
Можно ли остановить рост заболеваемости?
Острый панкреатит — одно из самых сложно диагностируемых и вместе с тем широко распространенных заболеваний пищеварительной системы. Специфическая терапия практически отсутствует; проявления чрезвычайно разнообразны и поставить диагноз трудно даже с помощью лабораторных тестов. Ему сопутствует целый ряд осложнений, угрожающих жизни, а клиническое течение и исход непредсказуемы.
В основу данной статьи легли новые рекомендации Британского гастроэнтерологического общества, касающиеся ведения больных острым панкреатитом. Больным, незнакомым с симптомами и возможными серьезными последствиями этого заболевания, полезно обратиться к буклету, выпущенному группой поддержки больных панкреатитом [1].
- Определение, заболеваемость и исход
На Международном симпозиуме, проходившем в Атланте в 1972 году [2], предложено такое определение острого панкреатита: «острое воспаление поджелудочной железы, обыкновенно с острым началом, выраженным болевым синдромом, напряжением мышц живота, рвотой, и последующим вовлечением в процесс различных органов и систем». Объективно заболевание подтверждается «повышенным содержанием панкреатических ферментов в крови или моче». Более точной является классификация осложнений, на которой строится сравнительный анализ и научные исследования (табл. 1).
| Умеренный приступ Системные нарушения минимальны, период восстановления протекает спокойно Тяжелый приступ Развиваются одно или более осложнений, угрожающих жизни или приводящих к смертельному исходу Системные осложнения
Почечная недостаточность
|
Панкреатические проявления
|
| *См. табл. 3. **Не путать с более часто встречающимся «острым скоплением жидкости», которое проходит само по себе в течение четырех недель и не представляет опасности для жизни. | |
Различные диагностические критерии делают недостоверными показатели заболеваемости. Однако установлено, что частота его в молодом возрасте среди городского населения существенно коррелирует со злоупотреблением алкоголя, а у пожилых сельских жителей — с желчнокаменной болезнью.
По статистике в Великобритании ежегодно острым панкреатитом заболевают 200 из миллиона человек, около 1500 умирают. В среднем врач общей практики сталкивается с вновь заболевшим один раз в три-четыре года. За последние полвека заболеваемость росла синхронно с увеличением потребления алкоголя. В это время госпитальная смертность оставалась в пределах 10%, общая достигала 20%, учитывая случаи посмертной диагностики.
Большинство приступов ограничивается поражением только поджелудочной железы, тогда как в остальных развиваются осложнения, угрожающие жизни или приводящие к смертельному исходу. Обычно это рано развивающаяся органная недостаточность, сопровождающаяся поражением поджелудочной железы в виде некроза, абсцесса или формирования псевдокисты (табл. 1). По последним сообщениям из Йоркшира и западной Шотландии, из 730 случаев острого панкреатита 73% пациентов полностью поправились после легкого приступа, 18% выжили, несмотря на осложнения, и 9% погибли.
- Клинические проявления,
диагностики и этиология
Внезапная острейшая боль, иррадиирующая в спину, тошнота или рвота — вот типичное начало приступа. Нередко ему предшествует прием пищи или алкоголя
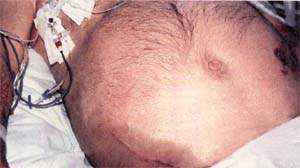 |
| Рисунок 1. Распространение воспалительного экссудата по заднебрюшинной клетчатке вызывает кровоподтеки на боках и в околопупочной области Нарушение пигментации обусловлены разрушением гемоглобина; эти пятна изчезают за несколько дней |
или недавний подобный приступ. При обследовании выявляется бледность, похолодание конечностей, тахикардия, гипотензия, указывающие на гиповолемию.
Иногда присутствует умеренная лихорадка, желтушность кожи и слизистых; абдоминальные симптомы варьируют от легкого напряжения мышц в эпигастрии до генерализованных симптомов раздражения брюшины, развивающегося также и при перфорации внутренних органов. В некоторых случаях обнаруживаются признаки шока и метаболических нарушений при отсутствии объективных абдоминальных симптомов.
Кровоподтеки (рис. 1) патогномоничны только в том случае, если захватывают и пупочную область (как при прерывании эктопической беременности) и боковые стенки живота (как при разрыве аневризмы аорты). Подобный признак указывает на тяжесть приступа, и вероятность смертельного исхода увеличивается в четыре раза.
Диагностически значимым является и четырех-шестикратное увеличение содержания в крови амилазы. Определение амилазы в моче с помощью тест-полоски используется как метод быстрого скрининга. Возможные ошибочные диагнозы, при которых требуется скорее срочная лапаратомия, чем консервативное лечение, приведены в табл. 2.
При положительном результате теста
При отрицательном результате теста
|
В сомнительных случаях бесполезно проводить обычное рентгеновское исследование, поскольку нет каких-либо специфических признаков острого панкреатита, ультразвуковое исследование обычно неинформативно из-за метеоризма, так как скопления газа скрывают поджелудочную железу. Достоверные результаты дают компьютерная томография и магнитно-резонансное исследование, однако в очевидных случаях их не проводят. Лапаратомия не дает лечебного эффекта, поэтому ее стараются избегать.
По данным йоркширской/шотландской статистики, большинство приступов в мире провоцируется желчнокаменной болезнью и алкоголем — 41% и 25% соответственно. Но причина многих из них так и остается неизвестной, хотя и предложено множество этиологических сочетаний (табл. 3) [3].
Начиная с тиазидов в 1959 году предложено более тысячи лекарственных препаратов, способных провоцировать приступ, но в каждом конкретном случае для доказательства лекарственной этиологии необходимо исключить множество других причин, что практически весьма трудно.
- Ведение больных, осложнения и прогноз
Еще до госпитализации обычно требуется парентеральное обезболивание; опытному хирургу это не мешает распознать острый живот. Предпочитают внутримышечное введение петидина, а не морфина, поскольку последний сокращает сфинктер Одди, однако клинически это проявляется мало.
Повышенный риск нарушения функции почек и желудочно-кишечных кровотечений исключает применение нестероидных противовоспалительных препаратов.
Стандартный набор больничных исследований включает общий клинический и биохимический анализ крови, определение газов крови и общий анализ мочи. В первые сутки течение заболевания непредсказуемо, и пациент требует постоянного наблюдения и ухода, предпочтительно в специализированном отделении.
К системным осложнениям относятся: дыхательная недостаточность (развивается в 20% приступов), почечная недостаточность (5%), сердечно-сосудистый коллапс, такой же, как при септическом шоке (5% пациентов).
Срочную ретроградную холангиопанкреатографию и эндоскопическую папиллотомию рекомендуется проводить при тяжелых приступах. Хотя данные о результатах таких процедур различны, их эффективность подтверждают британские исследования [5]. При тяжелых приступах повышается интенсивность катаболических процессов, и при продолжительном голодании (более трех-четырех дней) возникает необходимость в парентеральном питании наряду с дополнительным энтеральным введением пищи для сохранения барьерной функции слизистой оболочки кишечника. Диеты придерживаются до тех пор, пока у пациента не восстанавливается переносимость жидкостей и не ослабевают боль и мышечная защита.
Абсцесс поджелудочной железы проявляется симптомами общей интоксикации у 2 — 3% пациентов, обычно через несколько недель после приступа. Инкапсулированный жидкий гной либо аспирируется, либо удаляется через чрезкожный дренаж. Острая псевдокиста осложняет 2 — 3% приступов, содержит панкреатический сок, отграниченный зрелой фиброзной или грануляционной тканью в отличие от эпителия истинных кист.
Псевдокисты развиваются вследствие повреждения панкреатического протока. Диагноз ставится при обычном рентгенологическом исследовании, но иногда кисты определяются даже пальпаторно. Лучшие методы для их исследования — компьютерная томография и магнитно-резонансная томография. Ультразвуковой метод применяется для контроля за их развитием.
При разрывах может возникать панкреатический асцит, эрозии в сосуды приводят к развитию воспалительных псевдоаневризм или серьезных кровотечений. Увеличение абсцесса вызывает боль, билиарную или пилорическую обструкцию.
| Закупорка (с или без гиперсекреции)
Токсические
|
Травмы
Смешанная этиология
|
В йоркширском/глазговском исследовании 90% смертей были связаны с системной органной недостаточностью, что частично перекрывается 50% смертей, вызванных накоплением жидкости в поджелудочной железе. Интенсивное лечение ранних осложнений, казалось, должно было бы увеличить выживаемость, но из-за поздних, с трудом поддающихся лечению осложнений общая смертность остается на прежнем уровне. Ей также способствуют истощенные биологические резервы организма и отягощенный преморбидный фон.
За жизнь тысяч пациентов приходится бороться, и выжившие, как правило, выздоравливают полностью. Молодым пациентам, возвращающимся к трудовой деятельности, рекомендуется проводить более интенсивное лечение.
- Наблюдение и профилактика
Потеря веса длится около месяца после окончания приступа. В это время у многих пациентов подавленное состояние, и их важно убеждать в том, что оно нормализуется. Стимуляция поджелудочной железы сводится к минимуму посредством диеты, бедной жирами и с высоким содержанием крахмалистых веществ. Короткий курс панкреатина способствует восстанавлению веса, эндо- и экзокринной функций. Вне зависимости от этиологии заболевания необходимо воздерживаться от алкоголя в течение трех месяцев. При подозрении на наличие алкоголизма необходимо тщательно собрать не только анамнез жизни пациента, но и семейный анамнез.
Профилактика предполагает установление и устранение причины развития приступа. Национальная программа борьбы с алкоголизмом в Скандинавии позволила остановить рост заболеваемости, но в остальном профилактика является, по существу, вторичной. Уровень трансаминаз, превышающий 60 МЕ/л, дает возможность подозревать наличие желчных камней; если они не обнаруживаются при ультразвуковом исследовании, то РХПГ способна выявить их или установить иную, поддающуюся коррекции причину.
 |
| Рисунок 2. Во всем мире большая часть панкреатитов вызывается камнями желчного пузыря или алкоголем |
Несмотря на диету с низким содержанием жира, распространенным остается рецидивирующий панкреатит, обусловленный камнями в желчном пузыре. Наилучшие результаты в данном случае дает холецистэктомия, но при условии хорошей подготовленности пациента и нормализации функции печени.
К холецистэктомии прибегают и в случае повторных идиопатических приступов, если, по данным РХПГ, желчь содержит кристаллы холестерола. Определять содержание алкоголя в крови бессмысленно, поскольку приступ может развиться через несколько дней после приема алкоголя. Совет воздерживаться от приема спиртных напитков, как правило, игнорируется.
Гиперкальциемия и гиперлипопротеидемия, обнаруженные после выздоровления, требуют специальной коррекции. Несмотря на все прилагаемые усилия по установлению этиологии, около четверти приступов остаются идиопатическими.
- Есть ли у нас успехи?
Многочисленные, в основном британские исследования так и не выявили какого-либо роста выживаемости. Причина тому — отсутствие возможности четкой демонстрации «отрицательных» результатов в контрольных группах (ошибка II типа).
Пациенты, находящиеся в тяжелом состоянии, нуждаются в постоянном уходе со стороны опытного персонала, состоящего из различных специалистов. При отсутствии такой возможности пациента с тяжелым приступом необходимо перевести в специализированный центр. Опыт показывает, что увеличение процента выживаемости происходит в том случае, если туда поступают еще не умирающие пациенты.
Как бы там ни было, смертельный исход не зависит от «искусства управления», а снижение числа подобных случаев достигается сочетанием лекарственной терапии, радиологических и хирургических методов.
Литература
1. Neoptolemos J. P. What’s wrong with my pancreas? Produced by the Pancreatitis Supporters Network. (Information leaflet available from Duphar Laboratories, Southampton).
2. Braganza J. M, ed. The Pathogenesis of Pancreatitis. Manchester: Manchester University Press, 1991.
3. Bradley E. L. A clinically based classification for acute pancreatitis. Arch. Surg, 1993; 128:586-90.
4. Kingsnorth A. N. Role of cytokines and their inhibitors in acute pancreatitis. Gut 1997; 40:1-4.
5. Neoptolemus J. P., Carr-Locke D. L, London N. J., Bailey I. A., James D. F., Ossard D. P. Controlled trial of urgent endoscopic cholangio-pancreatography and endoscopic sphincterotomy versus conservative treatment for acute pancreatitis due to gallstones. Lancet ii:979-983.
6. Larvin M., Chalmers A. G., McMahon M. J. Dynamic contrast enchanced computed tomography: a precise technique for identifying and localising pancreatic necrosis. Br. Med. J., 1990; 300:1425-1428.
7. Saiffudin A., Ward J., Rigway L., Chalmers A. G. Comparison of MR and CT scanning un severe acute pancreatitis: initial experiences. Clin. Radiol, 1993;48:111-16.
8. Larvin M., Chalmers A. G., Robinson P. J., Mc Mahon M. J. Debridement and closed cavity irrigation for the treatment of pancreatic necrosis. Br. J. Surg, 1989; 76:465-471.
Обратите внимание!
- В молодом возрасте самой частой причиной развития острого панкреатита является злоупотребление алкоголем; в пожилом — камни желчного пузыря
- Общая смертность составляет 20%, включая случаи,
обнаруженные на аутопсии - Диагностическое значение имеет четырех-шестикратное повышение уровня амилазы в крови
- Не назначайте нестероидные противовоспалительные препараты при остром панкреатите — они увеличивают риск развития почечных осложнений и желудочно-кишечных кровотечений
- Британский опыт подтверждает полезность срочной РХПГ и эндоскопической папиллотомии при тяжелых приступах, вызванных камнями желчного пузыря.
- Щадящей при панкреатите является диета бедная жирами с высоким содержанием крахмалистых веществ. Короткий курс панкреатина восстанавливает потерю веса, улучшает экзо- и эндокринную функции железы. Вне зависимости от тяжести приступа следует воздерживаться от алкоголя в течение трех месяцев.
Источник


