Некроз поджелудочной железы хронический панкреатит
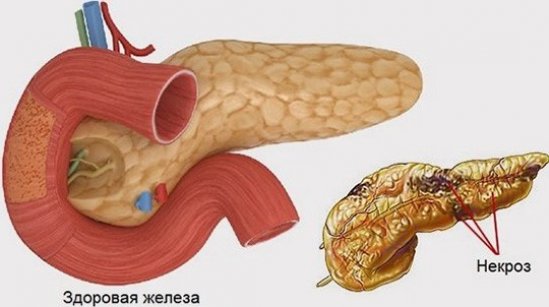
Некроз поджелудочной железы – одно из наиболее опасных заболеваний брюшной полости, в основе которого — травмирование соединительной ткани и стенок сосудов. Первопричина заболевания – тяжелый панкреатит, который при несвоевременной диагностике и негативных вспомогательных факторах приобретает тяжелые формы, что в свою очередь приводит к негативным последствиям. Начинает проявляться жировой панкреонекроз, процесс, когда клетки поджелудочной железы прекращают свою жизнедеятельность.
Спровоцировать заболевание могут многие факторы. Неумеренное употребление лекарственных препаратов, алкоголя и жирной пищи способствуют закупориванию проток поджелудочной железы, которое происходит за счет преждевременной активации собственных ферментов, вынуждая орган самостоятельно переваривать себя.
Переваренные участки некротизируются (отмирают), это помогает некрозу распространяться на прилегающие органы. Стенки кишечника, которые находятся в тесном контакте с поджелудочной, воспаляются. Образующаяся рыхлость тканей помогает болезнетворным бактериям без труда преодолевать преграды и заражать все органы вокруг.
Водно-солевой баланс организма нарушается, происходит заражение крови, которая начинает свертываться в разных местах, провоцируя кровотечения. Одновременно выходят из строя остальные органы желудочно-кишечного тракта. В результате чего появляется полиорганная недостаточность.
Прогноз на успешное выздоровление зависит исключительно от своевременного диагностирования.
Шансы на полное выздоровление небольшие и составляют от 30 до 60%. Во время повреждения соединительнойткани, процесс выходит за пределы органа и становится почти необратимым. Если некроз диагностировать несвоевременно, шансы больного равны нулю.
Причины заболевания
Чтобы добиться максимального эффекта, нужно выявить первопричину болезни. Статистика утверждает, что почти 70% пациентов с диагнозом некроз злоупотребляли спиртным. Оставшиеся проценты приходятся на больных страдающих желчекаменной болезнью и рядом причин, среди которых:
- Калькулезный холецистит;
- Инфекционные заболевания;
- Язвенная болезнь;
- Переедание;
- Регулярное употребление жирной пищи;
- Инфекционные заболевания;
- Операции на брюшной полости и ее травмы.
 Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
- Отечный;
- Гемостатический;
- Деструктивный;
- Геморрагический.
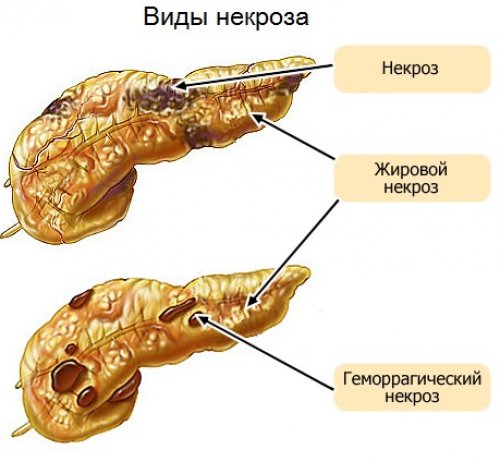
При отечной форме протекания болезни, шансы больного на выздоровления увеличиваются. Это наиболее благоприятный паталогический тип, при котором перенхима органа отекает, за счет чего происходит нарушения микроцеркуляции с увеличением давления на нее. При грамотно подобранном и своевременном лечении, шансы пациента на выздоровление очень высоки.
Симптомами некроза могут быть как индивидуальные особенности организма, так и какой-либо патологический процесс организма. Боль в левом подреберье, отдающая порой выше, в грудную клетку или зону плеча — один из основных симптомов. Иногда пациенту трудно описать локацию боли, так называемую боль опоясывающую.

Чтобы отличить некроз от сердечного приступа, которые имеют схожую природу болевых ощущений, нужно иметь представление о главном отличии: если в положении сидя подтянуть колени к области живота, боль при панкреонекрозе становиться слабо выраженной или вовсе сходит на нет.
Основные признаки
- Боль. Сила болевого синдрома зависит от степени тяжести и течения болезни, поэтому не всегда ярко выражена. Нестерпимые и изнуряющие боли встречаются почти у 90% больных, некоторые из них сопровождаются внезапной сердечно-сосудистой недостаточностью (коллапсом), иногда со смертельным исходом. Остальная же часть пациентов отмечают у себя боли умеренного характера.
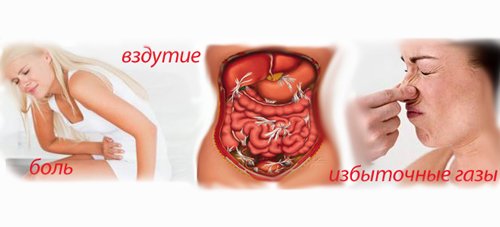
- Рвотные позывы или рвота, которая не имеет отношения к приемам пищи и необлегчают самочувствие пациента. В связи с разрушением кровеносных сосудов, всвоем составе рвотная масса имеет кровь в виде сгустков с примесью желчи. Изнуряющая рвота способствует обезвоживанию организма, происходит снижение диуреза, которое влечет за собой отсутствие мочеиспускания и сильную жажду.
- Метеоризм. Процессы брожения в кишечнике способствуют повышенному газообразованию. Это приводит к задержке газов и влечет сильное вздутие живота, провоцируя запоры за счет ослабления перистальтики.
- Интоксикация. В период прогрессирующего развития некроза, токсины бактерийприводят к интоксикации организма. Ко всем вышеописанным симптома присоединяется сильная слабость, снижение давления. У больного появляется одышка и учащается сердцебиение. Под действием большого количества токсинов, возможно возникновение энцефалопатии, которая помимо дезориентации больного может привести к развитию комы.
- Бледность кожных покровов (гиперемия). На запущенной стадии болезни, после сильной интоксикации организма, кожа больного становятся желтого цвета с землистым оттенком. В следствии внутренних кровоизлияний, по обе стороны живота и спины, а иногда и в области пупка, появляются синие пятна.
- Гнойные осложнения – достаточно запущенная стадия некроза. В силу воспаления и интоксикации поджелудочная сильно увеличивается в своих объемах, это приводит к образованию гнойного инфильтрата, развитию токсического гепатита и неутешительных прогнозах.
 Осложнения некроза:
Осложнения некроза:
- Ферментная недостаточность;
- Язва желудка и абсцесс;
- Желудочные кровотечения;
- Перитонит и свищи;
- Тромбоз мезентериальных вен.
Диагностика
При своевременном обращении за медицинской помощью, при малейших подозрениях или симптомах, некроз можно диагностировать на его ранней стадии и давать утешительные прогнозы. Острый панкреатит в начале заболевания успешно поддается медикаментозному лечению и не требует оперативного вмешательства.
Диагноз устанавливается при обращении больного, на основании его жалоб и проведении соответствующего обследования. При постановке диагноза используют два вида обследования:
Лабораторное обследование заключается в расширенном анализе крови.
- при наличии заболевания, повышается зернистость нейтрофилов и лейкоцитов, растет количество СОЭ;
- подымается уровень сахара в крови;
- вследствие обезвоживания организма повышается гематокрит, эластаз и трипсин;
- признаком воспаления железы является рост печеночных ферментов.
Второй этап диагностирования некроза – инструментальный. Сюда относят
- Диагностическую лапароскопию;
- Магнитно-резонансную томографию;
- Пункцию жидкостных образований;
- Ангиоргафию сосудов железы;
- УЗИ помогает определить неравномерность структуры данного органа, наличие либо отсутствие в брюшной полости жидкости и камней в желчных путях, кисты и абсцессы с характерным местом локализации.
- Компьютерная томография выявляет очаги некроза, наличие воспаления клетчатки, размеры самой железы.
Лечение заболевания и прогноз
В зависимости от паталогических процессов и изменений в органе, которые были выявлены одним из методов диагностики, может быть назначено медикаментозное или же хирургическое лечение.
При медикаментозном лечении помимо антибактериальных, антиферментных и иммуностимулирующих препаратов, больному подбирают индивидуальную диету и схему питания.
Поскольку диагностировать острый некроз возможно на ранней стадии, хирургические методы в начале развития болезни неоправданы. На начальном этапе практически невозможно определить и выявить часть железы, которая пострадала от паталогических процессов.
Оперативное вмешательство проводится методом лапароскопии или лапаротомии. Недостатки этих методов в послеоперационных осложнениях и отсутствии полной гарантии.
Прогнозы при некрозе давать очень трудно. Поскольку смертность при данном диагнозе имеет очень высокий показатель, и даже в условиях своевременной диагностики достигает 70%. Однако шансы на выздоровление достаточно велики. Благоприятный исход зависит прежде всего от своевременного обращения к врачу, а также степени тяжести заболевания и возраста пациента. Если некрозом повреждена большая часть поджелудочной железы, летальный исход практически неизбежен.
Источник
Некроз поджелудочной железы является следствием осложнения панкреатита, протекающего в острой или хронической форме. Если лечение затягивается или начато не вовремя, то это может привести к летальному исходу. Чтобы этого не допустить, необходимо знать причины и признаки развития заболевания.

Как развивается панкреонекроз
У больных панкреонекрозом развитие патологии может происходить постепенно или стремительно, но всегда в 3 этапа:
- На начальной стадии в крови появляются токсические вещества бактериального происхождения.
- Происходит абсцесс тканей поджелудочной железы и близ лежащих органов.
- Начинаются гнойные патологические изменения в тканях поджелудочной железы и соседних органов.
По распространенности заболевание можно разделить на очаговый и обширный некроз. Первый подразумевает протекание болезни только в поджелудочной железе, а во втором случае омертвление может распространиться и на другие органы.
Этиология явления
В большинстве случаев причинами некроза поджелудочной железы становится злоупотребление спиртными напитками, переедание, частое употребление жареной, острой и жирной пищи при панкреатите. На развитие заболевания могут повлиять следующие факторы:
- язва желудка;
- желчнокаменная болезнь;
- инфекционные заболевания с тяжелыми осложнениями;
- травмы или оперативное вмешательство, проводимое в области брюшной полости.
Симптоматические проявления
Основные симптомы панкреонекроза — это болевые ощущения в левом верхнем подреберье, нередко проявляющаяся боль отдается под лопатками, в подложечной области, а также в спине и боках. Характер боли обычно разнообразный, чаще всего умеренный, но усиливающийся после приема пищи.
Как часто Вы сдаете анализ крови?
Иногда после еды у больного может наблюдаться сильная тошнота с рвотой.
При некрозе поджелудочной железы наблюдаются и такие симптомы , как сильное вздутие живота из-за повышенного газообразования, кожные покровы краснеют, на животе, ягодицах и боках могут появляться синяки. Могут развиться желудочно-кишечные кровотечения. Нередко при панкреонекрозе наблюдаются и не связанные на первый взгляд с этим заболеванием симптомы: обезвоживание организма, для которого характерны сухость и упругость кожи, постоянная жажда, повышение температура и артериального давления, иногда у больного может путаться сознание, вследствие чего начинается бред.
Диагностические мероприятия
Диагноз некроз поджелудочной железы устанавливается в основном исходя из жалоб пациента и сданных им анализов, при помощи которых можно не только определить наличие заболевания, но и установить причину его развития. Для диагностики заболевания врач направляет на лабораторные анализы (общий анализ крови и мочи). Кроме этого пациенту необходимо пройти ряд обследований: компьютерную и магниторезонансную томографию, ультразвуковое исследование, ангиографию и лапароскопию.
Принципы лечения
Диагностировать панкреонекроз удается на начальной стадии развития заболевания. Терапия лекарственными препаратами назначается индивидуально для каждого пациента. Больному предписывается строгая диета, которую необходимо неукоснительно соблюдать, а также голодание в лечебных целях. Для лечения некроза поджелудочной железы назначаются спазмолитические препараты, иммуностимуляторы, противоферментные и антибактериальные средства. Операция при панкреонекрозе на начальной стадии заболевания не проводится, так как на ранних сроках невозможно точно определить, место образования некроза.
Операция назначается в тяжелых, если лечение медикаментозными препаратами не дало положительных результатов. Проводиться операция может двумя способами — лапароскопическим или лапаротомическим. При лапароскопии все вмешательство проводится через небольшой разрез в брюшной полости введенным через него лапараскопом. Лапаротомический метод выполняется через обычный хирургический разрез в брюшной полости. Во время оперативного вмешательства проводится полное иссечение той части поджелудочной железы, которую поразила гангрена. Терапия некроза поджелудочной железы предусматривает лечение в стационарных условиях под постоянным наблюдением специалистов.
Специальная диета
Лечебная диета при панкреонекрозе — это основа лечения, назначается в самом начале заболевания и в послеоперационный период. Для полного выздоровления продолжительность диеты должна составлять не менее полугода. Рацион при лечении панкреонекроза должен обеспечить частое поступление пищи в организм небольшими порциями.
В первые дни с начала проявления заболевания и сразу после операции врачи назначают нулевой стол, то есть больному ничего нельзя есть и пить. Все необходимые питательные вещества и витамины больной получает через кровь. Подобное питание называют парентеральным, обычно в состав такой диеты входят лекарственные препараты, вводимые в кровь (глюкоза 20%, раствор аминокислот, инсулин и жирные эмульсии). Очень важно, чтобы больной в период голодания не чувствовал запаха еды, так как даже это может спровоцировать организм на выработку ферментов.
При некрозе поджелудочной железы нельзя употреблять жареную, жирную, острую, соленую, копченую и маринованную пищу.
Рекомендуется отказаться от курения и употребления алкоголя.
Свежий хлеб и другие мучные изделия в свежем виде запрещены. Рекомендовано употреблять только подсушенные хлебобулочные изделия. Диета исключает сдобу, из выпечки можно есть несладкое галетное печенье.
При некротическом панкреатите в первое время рекомендовано употреблять только первые блюда, овощи необходимо измельчать, не должно быть никаких кусочков. Супы можно готовить с рисом, вермишелью, овсяной и гречневой крупой, для жирности в готовое блюдо можно добавить не более 1 ч.л. сметаны или небольшой кусок сливочного масла на порцию, но не ранее 1-2 недель после выхода из больницы.
Мясо и рыбу при некротическом панкреатите можно употреблять, но предпочтение нужно отдавать постным нежирным сортам (телятина, крольчатина, говядина, курятина и индюшатина, щука). Мясные и рыбные бульоны можно есть не ранее чем через 4 недели после выписки из больницы. Можно есть только белковые омлеты без добавления желтков.
Одними из самых необходимых продуктов потребления при панкреатите являются молоко, свежий нежирный творог и другие кисломолочные продукты. Фрукты можно употреблять только очень спелыми и мягкими или в виде муссов и желе. Из напитков желательно пить некрепкий чай, компоты из сухофруктов.
Диета при панкреонекрозе и после излечения рассчитана на полгода. Часто больные привыкают к такому питанию настолько, что продолжают правильно питаться на протяжении всей оставшейся жизни.
Дальнейшие прогнозы
Некроз поджелудочной железы — заболевание опасное, и прогноз неутешительный. Даже если патология была обнаружена вовремя и быстро проведены все терапевтические мероприятия, смертность достигает 50-70%.
Есть шанс вылечиться окончательно, но это зависит от возраста больного, степени тяжести заболевания, как быстро и какие меры были оказаны при терапии и были ли какие-либо осложнения во время лечения.
Даже при том, что прогноз благоприятный, и пациент полностью выздоровел, ему дают инвалидность или настоятельно рекомендуют сменить место работы. В основном это касается профессий, связанных с физическими нагрузками, частыми стрессовыми ситуациями или тех мест работы, где нет возможности соблюдать диету.
Если после такого тяжелого заболевания, как некроз поджелудочной железы, больному удалось окончательно выздороветь, то необходимо помнить о том, что всю жизнь больному нужно следить за соблюдением диеты, потому что от правильного питания зависит продолжительность жизни.
Источник
Некроз поджелудочной железы считается одним из опасных и повергающих к летальному исходу заболеваний органов брюшины. Суть патологии в разрушении и гибели клеток железы. Даже при вовремя оказанной терапии смертность пациентов составляет около 70%. Это свидетельствует о том, что болезнь достаточно тяжело выявить на этапе формирования, и больные попадают в больницу, когда некротический процесс зашел очень далеко.
некроз поджелудочной
Фактором позднего диагностирования является то, что большинство обследований, как и рентгенография, не выявляют зоны отмирания незначительной величины в тканях органа. Когда формируется панкреонекроз поджелудочной железы, орган изнывает от своих ферментов и приступает к перевариванию самой себя. Кроме того, ферменты разрушающе действуют на кровеносные сосуды, болезнь расходится на находящиеся органы и ткани рядом.
Шансы больного выздороветь после этого заболевания составляют 30-60%. Если некроз обнаружить не вовремя, шансы выжить снижаются к нулю.
Причины заболевания
Что такое некроз поджелудочной железы? Сегодня некротическое образования поджелудочной часто возникают в качестве панкреатита острого течения, считаясь самым страшным и тяжелым заболеванием брюшной полости.
Чаще всего панкреатит оказывает поражающее действие на функции поджелудочной железы и охватывает органы, расположенные рядом, которые участвуют в пищеварительном процессе. В основном развитию болезни подвержены женщины в возрасте молодых лет.
Важность поджелудочной состоит в производстве ферментов, которые активизируются в 12-перстной кишке, помогают быстрому расщеплению продуктов питания. При этом вследствие разнообразных причин протоки органа способны забиваться, отчего происходит разрушение железы самой себя. Данное болезнетворное явление называется некроз поджелудочной железы.
По мере повреждения участков железы выделяют некрозы:
- хвоста;
- головки.
Зачастую данная патология формируется и проходит в 3 этапе.
- Возникновение отравляющих веществ бактериальной этиологии, их невозможно выявить в крови пострадавшего.
- В тканях поджелудочной железы либо соседних органах формируется гной.
- Появляется заболевание гнойного течения в тканях, брюшинной клетчатке органа.
формирование некроза
Опасным для больного считается тотальная форма панкреонекроза, когда происходит полное поражение железы и всегда приводит к смерти.
Классификация заболевания
Некротические проявления классифицируют вследствие таких причин:
- образование воспаления – обширная и очаговая форма;
- характер течения болезни — развивающийся и вялый;
- по виду воспалительного явления – некроз отечный, геморрагический, деструктивный, функциональный, гемостатический.
При отечном типе течения заболевания, шансы выздороветь увеличиваются. Этот вид наиболее благоприятный, паренхима железы отекает, вследствие чего нарушается микроциркуляция с ростом напора на нее. Если подобрать и своевременно начать лечение, у пациента есть шансы на поправку.
Некротическое заболевание поджелудочной может появиться у любого, однако выделяют группу риска, которая увеличивает шансы заболеть.
- Хронические алкоголики.
- Лица, которые страдают желчекаменным заболеванием.
- Наркоманы.
- Пациенты с патологией печени, поджелудочной;
- Больные, которые имеют врожденный порок возникновения пищеварительного тракта.
желчекаменное заболевание
Если не лечить патологии поджелудочной, ферменты органа не находят нормальной занятости, накапливаются внутри и начинают агрессивно воздействовать. Затем разовьется перитонит, способный стать причиной смерти.
Факторы болезни
Чтобы достичь максимального действия во время терапии некротически измененных областей железы, определяется первоначальный фактор развития патологии. Согласно статистике, практически 70% больных с этим диагнозом злоупотребляли алкоголем. Остальные 30% больных, которые страдают желчекаменным заболеванием и рядом факторов.
- Калькулезный холецистит.
- Болезни инфекционного течения.
- Язва.
- Переедание.
- Регулярный прием жирных блюд.
- Хирургическое лечение на брюшине и ее травматизация.
Причины и симптомы некроза у всех больных различные. Спровоцировать развитие некротических образований способно назначение неверно подобранных медикаментов, их длительный прием.
Протекать болезнь способна медленно, не характеризуясь какими-либо признаками либо прогрессировать очень быстро. Это зависит от вида распространения патологии поджелудочной и типа болезненного явления.
Основные признаки
Симптомы некроза характеризуются признаками исходя из того, какой вид болезни прогрессирует, и индивидуальных характеристик организма.
Основным проявлением панкреас является болевой дискомфорт, с различной силой проявления. Синдром бывает слабым или невыносимым, когда боль невозможно выдержать.
Умеренную болезненность испытывают около 6% пациентов, сильная боль проявляется у 40%, а нестерпимая приходится на 50% — у 1/10% пациентов дискомфорт сопровождался коллапсом.
Однако синдром боли нередко схожий с тем, который появляется при болях в сердце, потому пациенты путают с сердечным заболеванием.
боли в сердце
Чтобы выявить некроз поджелудочной железы присядьте, подтянете ноги к зоне живота. Если боли отступают, это говорит о наличии некротических проявлений.
Кроме того, что при болезни появляется болевой синдром, некроз поджелудочной железы сопровождается симптомами:
- тошноты;
- сильной рвоты;
- вздутием живота;
- формированием газов;
- побледнением и краснотой покровов кожи;
- формированием синих, багряных пятен с боковых сторон живота;
- болезненностью передней области живота при ощупывании;
- повышением температуры.
С тяжелым течением панкреатита развивается отравление, характеризующееся спутанным сознанием и комой.
Осложнения некроза представлены следующими проявлениями:
- желтуха;
- полиорганная нехватка;
- гиловолемический шок;
- панкреатические свищи снаружи и внутри;
- осложнения плевролегочного течения;
- стеатоз;
- гнойники;
- воспаление брюшины;
- кровотечения внутреннего течения.
болезни печени
Диагностика
Можно ли вылечить некротическое воспаление поджелудочной железы, и каковы перспективы выжить? Прежде чем приступать к терапии железы при некрозе, следует пройти обследование, оно позволит подтвердить или отклонить наличие болезни внутренней секреции, определить факторы образования болезни.
Методы лабораторного диагностирования:
- анализирование крови которое при некрозе показывает увеличение СОЭ, повышенный гематокрит, изменение клеточного состава крови, грубую зернистость, по причине обезвоживания организма;
- наблюдается рост гидролитического, протеолитического фермента, трипсина в крови и моче;
- повышение сахара в крови;
- увеличение показателя кальцитонина в крови при тяжелом поражении и инфицировании;
- при поражении растет показатель C-реактивного белка;
- увеличение уровня ферментов печени.
Некроз поджелудочной железы выявляют с помощью инструментальных методик.
- УЗИ.
- Компьютерная томография.
- Рентген органов брюшины.
- МРТ.
- Пункция жидкостных явлений железы поджелудочной.
- Ангиография сосудов органа.
- Лапароскопия.
- Ретроградная холангиопанкреатография.
пункция поджелудочной железы
Немаловажным обследованием является проведение дифференциального диагностирования относительно иных воспалительных патологий брюшины, инвагинации кишечника, порыва расширенных участков аорты в брюшине, печеночных колик, инфаркта.
Все обследования больному назначают исходя из картины патологии, степени течения некроза, состояния пациента.
Относительно перспектив на поправку, то при имении некроза летальный исход пациентов приходится на 40-70%, даже когда лечение начато вовремя. Кроме того вероятность выздоровления зависит от ряда факторов.
- Возраст.
- Стадия запущенности болезни.
- Присутствие осложнений.
- Обширность области поражения.
- Длительность начала лечения, и насколько терапия эффективна.
Те пациенты, которые преодолеют патологию, на протяжении всей оставшихся дней жизни следуют строгим предписаниям доктора.
Лечение заболевания и прогноз
Терапия некроза проходит 2-мя способами – консервативным и оперативным путем.
Консервативное лечение используется в качестве подготовки к оперативному лечению либо при наличии мелких очагов панкреонекроза, которое происходит:
- в уничтожении ферментов;
- очистки организма от накопившихся в нем отравляющих соединений;
- устранение боли;
- предупреждение осложнений.
прием лекарств
Проводят комплекс мер, которые состоят:
- из инфузионного лечение – солевые растворы вливаются внутрь вены;
- употребление анальгетиков, блокад новокаина, препаратов, снимающих спазмы;
- прием курса антибактериальных препаратов;
- антигистаминные средства;
- симптоматическая терапия.
Помимо этого пострадавшему требуется полное спокойствие. Питательные элементы подаются пациенту с помощью капельницы и при использовании определенного режима, состоящего из голодовки пару суток и абсолютного отсутствия нагрузок на физическом уровне.
Оперативное лечение осуществляется почти всегда, чтобы восстановить отток пищеварительного секрета и желчи, удалить погибшие ткани и гнойное содержимое.
Хирургические методы состоят из следующих процедур:
- лапаротомии;
- лапароскопии;
- пункции брюшины.
Лечение некроза проходит только в стационарных условиях, больному требуется внимание различных медиков, а бывает и реанимационные мероприятия.
Главным условием для поправки является следование строгой диеты. Диетическое питание подразумевает выполнение следующих рекомендаций:
- питаться 5 раз мелкими порциями;
- не переедать;
- кушать отварную и паровую продукцию;
- продукты не горячие, не холодные;
- еду перетирать, измельчать;
- отказаться от спиртного.
правильное питание
Диета необходима, пока не наступит стойкая ремиссия. Вводить новые блюда можно после консультации с врачом.
Лечение болезни можно проводить и народными методами, если не получилось добиться результата основными путями. Это будут рецепты травяных настоев, отваров. Можно тоже есть орехи с медом, отварное мясо, запеченные яблоки, кисели, сухари, каши, паровые омлеты.
О прогнозе при некрозе поджелудочной железы после проведения хирургического лечения говорить сложно, поскольку результат патологии зависит от ряда причин. Летальный исход в не серьезных и легких течениях составляет 50%.
Вероятность смертности увеличивается если:
- больному за 50;
- коэффициент инсулина выше нормы;
- завышенный уровень кальция;
- нарушен кислотный щелочной баланс;
- повышенное давление;
- есть значительные отечности и внутреннее кровяное излияние.
Все эти показатели вместе дают 100% негативный прогноз на поправку.
Самолечение, если стоит диагноз некроз железы поджелудочной неуместно. При появлении признаков следует сразу обращаться за помощью в больницу, это позволит предотвратить дальнейшее развитие проблемы.
Источник


