Не дали больничный при панкреатите
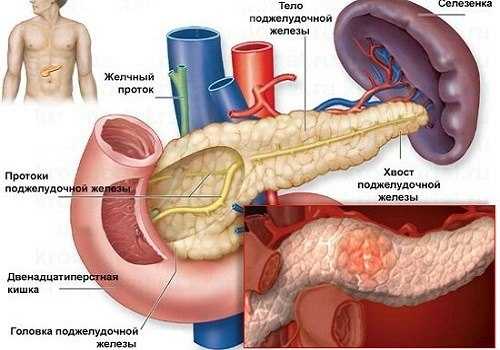
 Хронический панкреатит – тяжелое заболевание, развивающееся по разным причинам. В результате длительно протекающего воспалительного процесса в поджелудочной железе начинаются атрофические процессы, замещение паренхиматозной железистой ткани соединительнотканными структурами. В связи с развитием выраженных нарушений функций железы, многих больных беспокоит вопрос, положена ли им инвалидность при панкреатите, сколько можно находиться на больничном, и другие моменты, касающиеся экспертизы нетрудоспособности при данной патологии.
Хронический панкреатит – тяжелое заболевание, развивающееся по разным причинам. В результате длительно протекающего воспалительного процесса в поджелудочной железе начинаются атрофические процессы, замещение паренхиматозной железистой ткани соединительнотканными структурами. В связи с развитием выраженных нарушений функций железы, многих больных беспокоит вопрос, положена ли им инвалидность при панкреатите, сколько можно находиться на больничном, и другие моменты, касающиеся экспертизы нетрудоспособности при данной патологии.
Трудоспособность при заболевании панкреатитом
В зависимости от тяжести заболевания, времени лечения в стационаре, эффективности этого лечения и дальнейшего прогноза определяется длительность временной нетрудоспособности пациента.
Можно ли работать при панкреатите?
Острый реактивный панкреатит или обострение хронического воспаления поджелудочной железы сопровождается тяжелой симптоматикой болевого, диспепсического, интоксикационного синдрома:
- сильные боли в животе опоясывающего характера с иррадиацией в грудную клетку, спину,
- тошнота, неукротимая рвота, которая не облегчает состояние больного,
- повышенное газообразование в животе, вызывающее его вздутие,
- профузный понос,
- повышение температуры тела,
- общая слабость,
- снижение артериального давления,
- бледность кожных покровов, холодный пот,
- головокружение, головная боль.
При подобном состоянии больной абсолютно неспособен работать, он нуждается в немедленной медицинской помощи: его нужно положить в больницу и провести курс лечения. Лечение в домашних условиях при таком состоянии противопоказано.
После купирования приступа, прохождения курса полноценной терапии, стихания воспаления поджелудочной железы достигается этап стойкой, длительной ремиссии панкреатита. Это означает восстановление трудоспособности пациента, и он может вернуться к своей привычной работе, при условии соблюдения всех рекомендаций врача по образу жизни и питанию.
Сколько длится больничный с панкреатитом?
При развитии острого панкреатита пациент обычно поступает в хирургическое, терапевтическое или гастроэнтерологическое отделение многопрофильного стационара, где лечащий врач выписывает ему первичный лист нетрудоспособности (больничный) на весь этап стационарного лечения. После выписки из больницы больничный при панкреатите продлевается врачом поликлиники, у которого пациент в дальнейшем амбулаторно наблюдается и лечится.
При консервативной терапии временная нетрудоспособность обычно длится от 14 дней до 3 месяцев. Сколько дней пациент проведет на больничном, зависит от степени тяжести панкреатита.
Если была проведена операция, то длительность нахождения на больничном определяется с учетом вида хирургического вмешательства, эффективности такого лечения и от состояния поджелудочной железы (степени снижения функциональной активности органа).
Многих интересует, дают ли больному инвалидность после проведенной операции на поджелудочной железе. Здесь следует учитывать эффект, полученный после оперативного лечения. В случае благоприятного прогноза на восстановление работы поджелудочной листок временной нетрудоспособности можно продлевать вплоть до 10 месяцев.

Если же операция оказалась неэффективной или функции органа необратимо нарушены, то больничный лист максимально продлевают до 120 дней. Затем пациента направляют на медико-социальную экспертизу (МСЭ) для определения ему группы инвалидности, так как больной работать полноценно на прежнем месте работы и полностью восстановить свое здоровье уже не сможет.
Формы тяжести заболевания
В зависимости от того, сколько раз в год развиваются обострения, от степени тяжести панкреатита, наличия осложнений диагностируются разные стадии хронического воспалительного процесса:
Инвалидность при воспалении поджелудочной железы
Инвалидность или стойкая утрата трудоспособности при панкреатите устанавливается нередко. Эта патология находится на 3 месте среди всех заболеваний системы пищеварения, при которых дают инвалидность. Большая часть пациентов в результате первичного прохождения экспертизы (МСЭ) сразу же признаются инвалидами второй группы.
Дают ли инвалидность при хроническом панкреатите?
При продолжительном течении хронического панкреатита у пациента (взрослого или ребенка), неэффективности лечения, частых обострениях поджелудочная железа претерпевает серьезные изменения – меняется строение органа, нарушаются его функции в разной степени.
Возможность установления инвалидности появляется при развитии сахарного диабета и симптомов экзокринной недостаточности.
Инвалидность при панкреонекрозе
Панкреонекроз – это разрушение тканей железы из-за острого воспаления и патологического воздействия собственных панкреатических ферментов. Развитие этого состояния представляет серьезную опасность для жизни пациента и требует немедленной консультации хирурга и проведения операции (резекции поджелудочной железы). После этой инвалидизирующей операции больной вынужден пожизненно принимать разные лекарственные препараты в качестве заместительной терапии (постоянные инъекции инсулина, прием ферментных препаратов).
Такие пациенты в обязательном порядке направляются для прохождения МСЭ, определения степени нетрудоспособности и присвоения соответствующей группы инвалидности.
Противопоказанные виды и условия труда
Если больному дается 3 группа инвалидности, ему разрешено устроиться на работу с легкими, подходящими ему условиями труда.
Противопоказанными для инвалидов являются места работы с определенными характеристиками условий труда:
- средней тяжести и тяжелый физический труд,
- работа, связанная с интенсивными психоэмоциональными нагрузками,
- невозможность соблюдения рекомендаций врача по лечебному питанию на работе (труд, подразумевающий пропуски приемов пищи или отсутствие возможности употреблять только разрешенные врачом блюда),
- контактирование с токсическими соединениями, негативно воздействующими на печень и поджелудочную железу (гепатотропные и панкреатотропные яды).
Как и где назначается экспертиза на установление инвалидности?

При наличии показаний для установления инвалидности лечащий врач (терапевт, гастроэнтеролог или хирург) направляет пациента с хроническим панкреатитом в региональное бюро МСЭ по месту жительства.
Предварительно врач готовит посыльный лист – пакет документов, подтверждающих диагноз, наличие осложнений, результаты всех необходимых исследований, консультации смежных специалистов.
Показания к МСЭ и методы исследования
В бюро медико-социальной экспертизы направляются пациенты со 2 и 3 стадией хронического панкреатита, у которых установлено наличие следующих проявлений:
- обнаружение венозных тромбов в брюшной полости, малом тазу, нижних конечностях, нарушение работы тазовых органов, нижних конечностей,
- рецидивирующие внутренние кровотечения,
- частые обострения панкреатита (более 5 раз за год),
- наличие свищей после проведенного оперативного вмешательства на поджелудочной железе,
- установление диагноза сахарного диабета,
- тяжелое или средней тяжести снижение пищеварительной функции после проведенной операции по удалению железы.
Перед тем как получить направление на МСЭ, больной проходит стандартное обследование:
Критерии установления групп инвалидности
Специалисты разного профиля, входящие в состав врачебной комиссии в бюро МСЭ, изучают историю болезни, результаты обследования пациента и выносят вердикт (присваивают какую-либо группу инвалидности) по определенным критериям.

Если дали первую (самую тяжелую) группу, это означает, что у пациента резко ограничена жизнедеятельность, отсутствует трудоспособность, ему требуется постоянный посторонний уход:
- из-за выраженных нарушений работы системы пищеварения,
- из-за развития дистрофии, кахексии,
- из-за тяжелого сахарного диабета панкреатогенного характера,
- из-за развития тонкокишечной непроходимости, свищей в поджелудочной железе после проведенных операций.
Вторая группа инвалидности дается при серьезном ограничении нормальной жизнедеятельности пациента:
- из-за образования наружных стойких свищей,
- из-за формирования больших псевдокист (образования, похожие на опухоли) в поджелудочной железе,
- из-за регулярно рецидивирующих внутренних кровотечений.
Третья группа при хроническом панкреатите присваивается больным со 2 стадией болезни: при умеренно выраженном ограничении жизнедеятельности после консервативного лечения или операции без серьезных осложнений. Эту группу дают и людям с легким снижением функциональной активности поджелудочной, которые не могут работать более по своей привычной профессии: им требуется трудоустройство на особых условиях.
Хронический панкреатит – тяжелое заболевание, течение которого нередко осложняется развитием тяжелых состояний (панкреонекроз, абсцессы, панкреатические свищи, нарушения пищеварения). После проведенного медикаментозного или хирургического лечения и необходимого периода реабилитации лечащий врач определяет прогноз и целесообразность дальнейшего нахождения пациента на листе временной нетрудоспособности. При имеющихся показаниях к определению какой-либо группы инвалидности больного отправляют в территориальное бюро медико-социальной экспертизы после необходимого обследования.
Тест: на определение риска сахарного диабета 2 типа

Источник
Острый панкреатит – болезнь, представленная воспалительным процессом в поджелудочной железе. Причинами данного заболевания могут быть инфекции, травмы, неправильный рацион, злоупотребление спиртным. Симптоматика яркая – острая боль «под ложечкой», тошнота, рвота. Часто больной не в силах сдержать крик и инстинктивно пытается принять удобное положение (зачастую, позу эмбриона). Заболевание в острой фазе имеет три стадии протекания:
- легкую;
- среднюю;
- тяжелую.
При любой из них больному обязаны дать больничный, разница только в сроках, например:
- Если у вас обнаружена острая форма заболевания в легкой степени, то врач может освободить вас от работы на 12-14 дней.
- Больничный при панкреатите средней степени открывается на срок до месяца.
- Если же у вас выявлена тяжелая степень данного заболевания, то при таком панкреатите дают больничный до 65 календарных дней.
Данные сроки рекомендованы МОЗ еще в августе 2000 года. В этом же документе прописаны нормы выдачи больничных листов для пациентов с хроническим заболеванием в случае обострения, там сроки колеблются от 20 до 35 дней в зависимости от типа недостаточности секрета поджелудочной железы.
Можно ли работать?
Поскольку острая форма болезни и обострение хронического заболевания сопровождаются сильной болью, частыми испражнениями, тошнотой, рвотой, слабостью, иногда даже имеет место потеря сознания, ответ на вопрос можно ли работать при остром панкреатите, ясен каждому – при таких изменениях состояния полноценно трудиться, практически, невозможно.
Иное дело – хронический панкреатит в стадии ремиссии, при нем вы можете спокойно трудиться, главное соблюдать здоровый образ жизни, режим дня, придерживаться диеты.
Приступ воспаления поджелудочной железы сопровождается сильнейшим болевым синдромом, интоксикацией, расстройством пищеварения, чрезмерной слабостью и даже потерей сознания. Так как без своевременной госпитализации и оказания помощи неизбежен летальный исход, то становится очевидным, что работать при панкреатите в период обострения невозможно.
Можно ли работать
Лечение пациента с приступом острого панкреатита проводится в условиях стационара, на время пребывания в котором лечащий врач выдает первичный лист нетрудоспособности. Данный период зависит от сложности заболевания, наличия операций, объема пораженной ткани, присоединения сопутствующих патологий и эффективности терапевтических методов.
После выписки пациент продолжает амбулаторное лечение в поликлинике, врач которой продлевает больничный до полного устранения воспаления и достижения устойчивой ремиссии.
При наличии начальной стадии хронизации человек сохраняет трудоспособность и может вернуться к своей работе, если она не требует:
- тяжелых физических нагрузок;
- длительного пребывания тела в неудобном вынужденном положении;
- сильных эмоциональных напряжений;
- переноса тяжелых предметов;
- контакта с вредными или токсическими веществами.
В случае, когда данные ограничения существенно снижают профессиональную трудоспособность, назначается III группа.
Сроки действия больничных листов
Период, на который люди освобождаются от работы, зависит не только от патологических факторов, но также от вида деятельности и тяжести труда.
Длительность больничного листа устанавливается врачом в соответствии с тяжестью патологии
Основаниями для выписки больных служат:
- нормализация температурных показателей;
- снижение уровня выработки ферментов железой до физиологического уровня;
- минимизация или отсутствие болей;
- восстановление лейкоцитарной формулы;
- отсутствие явлений интоксикации.
ОСТРАЯ ФОРМА
При острой патологии период больничного зависит от степени болезни:
- При легкой степени лист временной нетрудоспособности предоставляется на 9-14 дней. У больного боль и диспепсический синдром проявляются умеренно, наблюдается незначительное увеличение выработки ферментов железой, быстрое восстановление при грамотном своевременном консервативном лечении.
- При средней — лист о нетрудоспособности выдается на 30 дней. У пострадавшего отмечаются интенсивные боли, частая рвота, вздутие живота, желтушность видимых слизистых оболочек, значительные патологические изменения показателей крови, наличие белка в моче.
- При тяжелой — срок больничного может увеличиваться до 65 дней. К общей картине болезни присоединяются такие осложнения, как перитонит, свищи, кисты, геморрагические излияния, абсцессы, прободение стенки желудка и другие. В этом случае лечение осуществляется хирургическим путем, так как методы консервативной коррекции являются неэффективными.
ХРОНИЧЕСКАЯ ФОРМА
При легком проявлении хронического воспаления вне периода обострения человек чувствует себя удовлетворительно. При соблюдении диеты и других рекомендаций лечащего врача болевой синдром и признаки расстройства пищеварения проявляются слабо или практически отсутствуют. Поэтому пациент сохраняет способность осуществлять деятельность на протяжении рабочего периода. Ему рекомендовано прохождение курса поддерживающей терапии в лечебно-профилактической здравнице 1-2 раз в год.
При средней тяжести заболевания возникновение рецидивов отмечается от 3 до 5 раз в год. У больного наблюдаются клинические симптомы обострения, нарушения углеводного и белкового обмена и недостаточной выработкой ферментов ПЖ. Продолжительность периода, на который выдается больничный, составляет от 30 до 40 дней.
При тяжелом проявлении болезни, когда рецидивы возникают от 6 до 8 раз в год и сопровождаются длительной диареей, рвотой, появлением механической желтухи, а также значительными нарушениями секреторной функции железы, больничный выдается сроком от 2.5 до 3 месяцев.
Информация! При возникновении панкреатита в острой форме или обострении его хронической формы в результате употребления алкоголя пациенту выписывается справка и направление на экспертную медицинскую комиссию после восстановления трудоспособности.
Назначение инвалидности
Для больных с тяжелой формой ХП при сохранении постоянной боли и другой симптоматики заболевания, деятельность является противопоказанной или недоступной. Им назначается II группа. Если при этом человеку необходим постоянный посторонний уход, то комиссия может установить первую.
Невозможность работы при панкреатите является причиной для назначения группы
Назначение третьей группы обусловлено:
- снижением профессиональной квалификации;
- необходимостью предоставления облегченной работы;
- уменьшением объема доступных работ в результате заболевания при сохранении трудоспособности.
Если после приступа у пациента перестают усваиваться продукты и наступает истощение, в результате чего теряется трудоспособность более чем на 3 месяца, то ему устанавливается I группа.
ПРИ ПАНКРЕОНЕКРОЗЕ
При своевременно оказанной медицинской помощи во время приступа панкреонекроза, отсутствии очагов инфицирования в железе, положительной динамике после консервативных методов лечения и умеренной степени ограниченности жизнедеятельности, назначают третью группу.
При сохранении диспепсических расстройств средней степени тяжести больной получает вторую группу, а при наличии риска внезапного летального исхода — первую.
Отдельно рассматриваются случаи, когда в результате осложнений развиваются патологии органов зрения, дыхательной и сердечно-сосудистой системы.
ПРИ ОПЕРАТИВНОМ ВМЕШАТЕЛЬСТВЕ
Пациенты, которым была проведена резекция поджелудочной, становятся инвалидами I и II группы в зависимости от разновидности панкреонекроза, объема удаленных тканей, вовлечения остальных органов.
ПРИ РАКЕ ЖЕЛЕЗЫ
Диагностика злокачественных опухолей в поджелудочной железе затруднена отсутствием характерных клинических признаков и быстрым прогрессированием их развития. В большинстве случаев даже после операции, прохождения лучевой и химиотерапии люди полностью утрачивают трудоспособность.
После выявления заболевания человек получает больничный, сроком на 4 месяца, а затем — первую группу инвалидности.
Инвалидность у ребенка
Панкреатит не является основанием для назначения инвалидности детям
В случае сохранения дееспособности у детей при панкреатите не предусматривается инвалидность.
Она может быть назначена членами медико-социальной комиссии при тяжелых нарушениях функции органа, делающих невозможными определенные виды жизнедеятельности у ребенка.
Установление группы у детей и взрослых зависит от правильности постановки диагноза, наличия поражений других органов и систем, формы, тяжести и продолжительности обострения патологии, условий труда и эмоционального настроя человека на продолжение работы.
- Автор статьи
- Олеся Викторовна Триникович
- Врач-гастроэнтеролог
- Рецензент
- Сергей Андрианов
- Кандидат медицинских наук
Главные опасности панкреатита – это развитие сепсиса (инфицирования крови) и перитонита (воспаления тканей брюшины).
Они развиваются при отсутствии своевременного лечения болезни, а коррекция их осуществляется исключительно в условиях стационара.
В статье будут рассмотрены главные принципы оказания первой помощи пациентам с диагнозом панкреатит, лекарственные препараты и иные формы медицинского вмешательства для устранения тяжелых последствий заболевания.
Как и чем лечат панкреатит в больнице
При поступлении в больницу больного человека начинают лечить, согласно следующим принципам терапии панкреатита (расположены в последовательно применяемом порядке):
- купирование болевого синдрома (при обострении заболевания пациенты страдают непереносимыми болями, требующими мгновенного устранения);
- нейтрализация и профилактика осложнений (на стадии нагноения органа применяются антибиотики в ударных дозах или оперативное вмешательство (при невозможности медикаментозной коррекции состояния));
- детоксикация организма (при воспалительном процессе и гнойных образованиях в кровь выделяется большое количество токсинов, которые необходимо выводить в ускоренном порядке и нейтрализовывать) – используются тактики форсированного диуреза (введения больших доз мочегонных препаратов) и обильное инфузионное введение растворов солей (натрия хлорида, калия хлорида, кальция хлорида). Они восстанавливают водно-солевой баланс, исключая развитие обезвоживания, особо опасное для больного человека в подобном состоянии;
- снижение выработки ферментов внутри железы (основная причина развития панкреатита – это застой вырабатываемых железой ферментов внутри нее самой, снижение их дальнейшей продукции поможет быстро купировать воспалительный процесс). Используются препараты из группы ингибиторов протонной помпы (снижают выработку пищеварительных соков на клеточном уровне) и Н1-гистаминовых блокаторов (рефлекторно снижают продукцию ферментов);
- симптоматическая терапия – устранение диспепсических расстройств (рвоты, боли в желудке, кишечных колик и метеоризма). Используются антацидные средства («Алмагель», «Фосфалюгель»), противорвотные («Метоклопрамид», «Церукал») и закрепляющие («Лоперамид»);
- назначение диеты (полное голодание в течение первых дней лечения устраняет воспалительный процесс и отек поджелудочной железы).
Что можно принести пациенту
В первый месяц после обострения болезни пациенту назначается строгая диета. Первую неделю пребывания в стационаре показан полный отказ от пищи. Разрешается употреблять только:
- подогретую минеральную воду;
- сладкий чай;
- отвар сухофруктов.
Отличными вариантами передачек больному в эти дни будут: «Боржоми», готовые компоты из кураги и сушеных яблок, чай, сахар.
Со второй недели разрешается употреблять:
- овощные бульоны;
- отварное мясо (нежирных сортов);
- отварную рыбу;
- каши на воде из молотой или перетертой крупы;
- подсушенный хлеб.
Можно принести сладкие сухари, готовые бульоны (картофельный, морковный), перетертые крупы, которые достаточно залить кипятком для приготовления, отварные белковые продукты.
С третьей недели меню существенно расширяется. Оно становится обычным рационом для больных панкреатитом, которого нужно будет придерживаться еще несколько месяцев после выздоровления.
Оно исключает употребление следующих блюд и пищевых ингредиентов:
- жирное;
- жареное;
- соленое;
- копченое;
- острое;
- свежие овощи и фрукты (кроме сладких яблок, клубники, груши, абрикосов);
- кофе;
- газированных напитков;
- мясных бульонов (жирных);
- сало;
- жирного мяса и рыбы;
- алкоголя.
Стандарты помощи в стационаре
При обострении болезни в стационаре могут оказать следующие виды помощи:
- реанимационные мероприятия (при осложнениях, угрожающих жизни пациента);
- оперативное вмешательство (при обширном некрозе (отмирании клеток) органа или закупорке панкреатических протоков);
- интенсивная медикаментозная терапия;
- физиотерапия (в период восстановления);
- постоянный контроль со стороны специалистов за состоянием пациента.
Хирургическая терапия
Сколько проходит
Операция проводится только при наличии угрозы для жизни человека и при невозможности скорректировать ситуацию с помощью традиционных средств лечения. Существует несколько направлений оперативного вмешательства при панкреатите:
- резекция органа (удаление отмершей части с целью остановки дальнейшего некротического процесса);
- устранение закупорки панкреатических протоков, препятствующей выведению энзимов в тонкий кишечник;
- удаление абсцессов и псевдокист, наполненных гноем и остатками отмершей ткани.
По времени операция занимает около часа. Дальнейшее лечение может быть от 3 дней до 2 недель, в зависимости от тяжести состояния пациента при поступлении в стационар.
Интенсивные консервативные методы
Интенсивное консервативное лечение обычно включает в себя антибиотики в больших дозах, мгновенно уничтожающие инфекцию в брюшине и воспаление в органе.
При непереносимости этих медикаментов могут быть назначены другие антибиотики широкого спектра действия. Крайне важно располагать данными о собственной аллергии на лекарственные средства и вовремя предоставлять эту информацию врачу.
Как лечат острую форму
Главными задачами при лечении острой формы будут:
- устранение отека и воспаления органа;
- профилактика осложнений;
- детоксикация.
Отек уходит за счет снижения продукции ферментов с помощью антиферментных средств центрального действия – «Сандостатин», «Октреотид» (воздействуют на мозговые центры, ответственные за активацию процесса выработки пищеварительных соков в ЖКТ).
Активно применяются спазмолитики. Они нейтрализуют закупорку и спазм панкреатических протоков и дополнительно способствуют оттоку энзимов из органа. При отсутствии спазмов проходит и болевой синдром.
Используются: «Дюспаталин», «Спарекс», «Но-шпа», «Тримедат».
Осложнения уходят благодаря введению больших доз противомикробных препаратов. Детоксикация осуществляется путем «разбавления» крови препаратами солей (физиологический раствор и др.) и мочегонных медикаментов.
Сроки лечения хронической
При острой форме болезни пациент находится в стационаре около месяца (возможно, его выпишут раньше, но с условием строгого соблюдения предписаний врача и постельного режима). После основного лечения следует длительный период восстановления организма и период реабилитации (если проводилось оперативное вмешательство).
Коррекция состояний при обострении хронической формы проходит быстрее – около двух недель. После пациент возвращается домой с выпиской и назначенным режимом питания.
Полноценное восстановление после приступа наступает через 3-4 месяца.
Дальнейшее соблюдение диеты и прием лекарств фиксирует положительный результат и способствует выздоровлению.
Дальнейшие действия после выписки
Главные правила после выхода из больницы:
- соблюдение режима питания (основное правило);
- умеренная физическая активность (допускаются занятия лечебной физкультурой);
- адекватный режим сна и отдыха;
- прием по расписанию всех медикаментов, назначенных доктором.
Полезное видео
Изучите видео ниже:
Заключение
Для успешного избавления от патологических симптомов нужно соблюдать рекомендации врача. Воспаление поджелудочной железы в большинстве случаев возникает из-за погрешностей в питании, отсутствия режима приема пищи и употребления некачественных, вредных продуктов.
Коррекция меню – это главное условие выздоровления для людей с описываемым диагнозом. Ограничения будут наложены на срок, не более, чем 1-2 года, но результат будет того стоить – восстановление функции органов пищеварения даст возможность вернуться к исходному образу жизни и смягчить диету.
No related posts.
No related posts.
Источник

